- Снижение высоты межпозвоночных дисков
- Как развивается поражение?
- Причины
- Симптоматика заболевания
- Диагностические исследования
- Особенности лечения
- Профилактические действия
- Снижение высоты межпозвоночных дисков
- Почему так происходит
- Как избежать осложнений
- Как помочь себе
- Протрузии дисков с3-c4, c4-с5, с5-c6
- Анатомические особенности и строение
- Что это за патология?
- Изменение в диске позвоночника при недостатке белка
- Причины выпячиваний в дисках с3-c4, c4-с5, с5-c6
- Дополнительные заболевания
- Разновидности
- По каким симптомам можно заподозрить шейную протрузию?
- Диагностика
- Лечение без операции
- Препараты
- Массаж
- Физиопроцедуры
- Видео – Упражнения при шейной протрузии
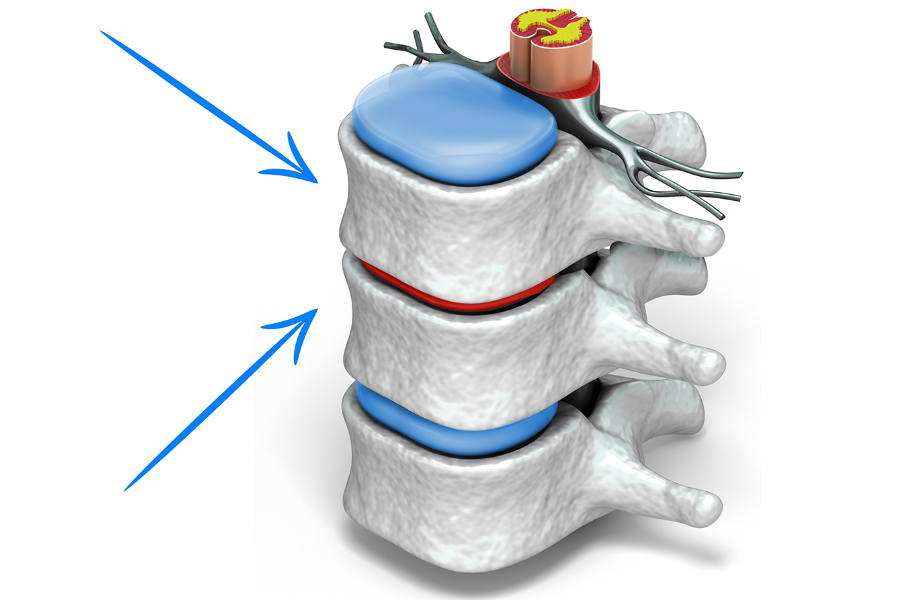
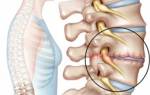
Снижение высоты межпозвоночных дисков
Проблемы с позвоночником беспокоят многих современных людей, ведущих пассивный образ жизни. Снижение высоты межпозвоночных дисков наблюдается у 80% людей на земном шаре, достигших возраста 50–60 лет. Патологические изменения происходят постепенно и вызывают нестабильность позвонков, грыжи и искривление осанки.
Межпозвоночные диски представляют собой соединительную хрящевую ткань, фиксирующую позвонки хребта в одном положении. Именно от их нормального состояния зависит подвижность и гибкость позвоночника, возможность вести нормальную активную жизнь. Благодаря особому строению ткани, они выступают в качестве амортизаторов при беге, прыжках, наклонах и других движениях. Постоянное воздействие ряда негативных факторов приводит к износу и проседанию дисков.
Как развивается поражение?
Межпозвоночные диски состоят из мягкой сердцевины и плотной оболочки – фиброзного кольца, заключенных в гиалиновые пластины. В этом хряще отсутствуют кровеносные сосуды, а значит, питание к ним поступает из соседних мягких тканей. Нормальное развитие мышц, адекватные нагрузки на тело и отсутствие проблем с кровеносной системой позволяют поддерживать диски между позвонками здоровыми.
Появление дегенеративных изменений в организме (развитие остеохондроза), пассивный образ жизни, сидячая работа, отсутствие спорта – все это приводит к скованности движений, болезненности спины при поворотах, а также отекам и спазмам.
Они, в свою очередь, серьезно усугубляют кровообращение, что ухудшает состояние патологического участка. Со временем диски теряют воду и перестают быть гибкими, появляются микротрещины. В итоге со временем высота межпозвоночного диска снижается.
Причины
Основной причиной появления патологии у людей любого возраста является замедление метаболизма в организме, нарушение кровотока и дефицит питательных веществ в хрящевой ткани. Но, кроме этого, повлиять на нарушение питания в межпозвоночных дисках и снизить их высоту могут следующие факторы:
- несбалансированное питание;
- ожирение;
- изменения в тканях с возрастом;
- травмы или стрессы;
- инфекционные процессы;
- беременность;
- стрессы и нарушение обмена веществ в тканях.
Симптоматика заболевания
Признаки патологических изменений зависят во многом от стадии и локализации. Условно заболевание протекает в несколько этапов:
- Начальный . Повреждения диска незначительные, поэтому появление проблемы для многих остается незамеченным. Пациенты в этой фазе жалуются лишь на скованность движений в первые часы после пробуждения, а также появление дискомфорта в спине при физических нагрузках.
- Второй . Дегенеративные изменения в диске продолжают прогрессировать. Наблюдаются характерные проседания и дефекты фиброзной оболочки. На этом этапе заметно появление искривлений позвоночника грудного отдела, нестабильность отдельных позвонков, а также сильная боль при длительном пребывании в неудобной позе.
- Активный . На этом этапе появляются трещины в диске, или он начинает выходить за анатомические пределы. Характерными признаками данной стадии является отечность, воспалительный процесс, спазмы в мышцах, снижение чувствительности отдельных областей или конечностей.
- Прогрессивный . На данной стадии заметно снижение высоты межпозвоночных дисков, выход их за пределы позвонка и образование остеофитов. Признаками патологии является потеря подвижности сегмента, паралич конечности и дисфункция внутренних органов, часто приводящие к полной инвалидности.
Диагностические исследования
Сегодня специалисты используют множество современной техники для проведения диагностических процедур с целью выявления патологии межпозвоночного диска на ранней стадии.
При появлении первых признаков обращаются к невропатологу, который после визуального осмотра, опроса пациента и изучения анамнеза назначает следующие исследования:
- Рентген. Он позволяет обнаружить нарушения в шейном отделе даже на стадии, когда симптомов не наблюдается.
- МРТ. Назначается там, где рентгенологическое исследование не эффективно (для диагностики межпозвоночных грыж на начальной стадии). С помощью такого аппарата можно заметить все дегенеративные изменения в стволе позвоночника.
- Электронейрография. Позволяет обнаружить характерные процессы в нервных путях или их поражение.
- Дискография. Позволяет изучить повреждения в структуре диска.
Подбирает лечение невропатолог, основываясь на информации после обследования и клинической картины.
Особенности лечения
Уменьшение высоты межпозвоночных дисков лечат консервативным способом, медикаментозным или операцией в зависимости от состояния пациента, локализации проблемы, стадии недуга. В некоторых случаях прогрессирование заболевания и разрастание остеофитов только замедляют или немного приостанавливают, что улучшает состояние хрящей в целом. Все действия направлены на устранение болевого синдрома, улучшение кровообращения и обменных реакций, а также восстановление подвижности дисков.
Лечение обязательно комплексное и включает в себя несколько следующих мероприятий:
- физиотерапия и мануальные процедуры;
- проработка сустава для улучшения движения лимфы и крови;
- лечебная физкультура;
- плавание или йога;
- лечебный массаж;
- криотерапия;
- вытяжка позвоночника (естественная, аппаратная или водная);
- процедуры для укрепления мышечных, костных и связочных структур тела.
Все это сопровождается приемом обезболивающих препаратов для устранения неприятных ощущений в области дисков шейного отдела или другой области, а также лекарственных средств для снятия воспаления и подпитки хрящевой ткани. Некоторое время пациенту рекомендуется носить поддерживающий корсет, полный отказ от вредных привычек и соблюдение диеты.
Профилактические действия
Грыжа межпозвоночного диска l5 s1 лечится долго и сложно, поэтому каждому человеку, находящемуся в группе риска, следует позаботиться о качественной профилактике. Она позволит исключить снижение высоты дисков другой локализации, что обезопасит от возможных других осложнений. Основными методами профилактики являются:
- регулярное правильное питание;
- контроль веса тела, исключение появления лишних килограммов;
- постоянное поддерживание водного баланса;
- исключение стрессовых ситуаций;
- выполнение специальной гимнастики;
- отказ от табакокурения и алкоголя;
- регулярные занятия спортом.
Такие несложные действия позволят укрепить мышечный каркас и наладить обменные процессы между дисками поясничного отдела и соседних тканей. Это обеспечит поддержку их нормальной высоты и здоровье позвоночника.
Источник
Снижение высоты межпозвоночных дисков
При достижении человеком возраста 50-60 лет у 80% людей обнаруживается снижение межпозвоночных дисков. Но и у молодых людей такое состояние не редкость. Изменения развиваются постепенно на фоне неправильного питания, сидячего образа жизни или слишком сильных нагрузок на спину. В результате появляются заболевания позвоночника — протрузии, грыжи, сколиоз. Но снижение высоты межпозвоночных хрящей не всегда приводит к серьезным патологиям. При своевременной терапии это можно успешно предотвратить.
Почему так происходит
Между позвонками находится хрящевая прослойка, внутри которой расположено пульпозное ядро. Если к этим тканям поступает достаточно питательных веществ, а вокруг находятся адекватно развитые мышцы, риск патологий минимален. Но из-за тяжелого физического труда или, напротив, сидячего образа жизни, ожирения или метаболических нарушений хрящ начинает разрушаться, происходит снижение межпозвоночных дисков.
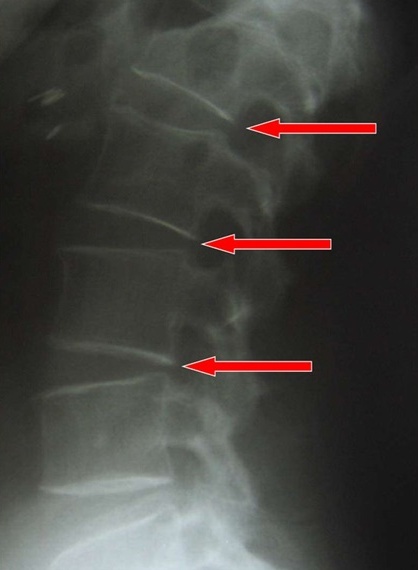
Из-за уменьшения высоты прослойки между позвонками ухудшается амортизация, а значит появляются боли при ходьбе, скованность движений. У человека нарушается осанка, появляется искривление в области грудного отдела. При этом содержимое диска (пульпозное ядро) постепенно выходит за пределы диска из-за давления костных образований. Так возникает грыжа. Пациенты жалуются на отечность, боли и спазмы мышц.
Как избежать осложнений
Если вовремя не заметить снижение межпозвоночных дисков и не начать лечение, позвоночник начнет сдавливать нервы, находящиеся внутри него. Это приводит к дисфункции внутренних органов и конечностей, которые иннервируются поврежденными окончаниями. В результате может развиться паралич, а человек навсегда останется инвалидом.
При появлении подозрений на снижение высоты межпозвоночных хрящей нужно обратиться к врачу для назначения обследования. Важен не только очный осмотр, но и инструментальная диагностика. Для этого выполняется рентгенологический снимок. На нем заметны изменения в хрящах, а также в локализации позвонков. Уточнить стадию снижения высоты межпозвоночных прослоек позволяет МРТ. А повреждения в структуре диска будут заметны на дискографии.
Как помочь себе
Избежать развития грыжи можно, если своевременно начать лечение. Есть 2 методики, способные помочь при уменьшении толщины дисков:
- методика вытяжения — снимает нагрузку со спины, уменьшает боли, восстанавливает правильное положение позвонков;
- гирудотерапия — улучшает питание тканей, снимает воспаление.
Методики могут применяться сольно или в комплексе. Количество сеансов и схема лечения зависят от степени развития патологии, локализации дефекта и индивидуальных особенностей пациента (возраст, род деятельности, сопутствующие заболевания).
После завершения курса терапии самочувствие заметно улучшается. Появляется легкость движений, проходит скованность.
Такой подход позволяет не только чувствовать себя лучше, но и предотвращает развитие рецидивов.
Не стоит забывать наблюдаться у врача хотя бы 1 раз в год для оценки состояния дисков.
Источник
Протрузии дисков с3-c4, c4-с5, с5-c6
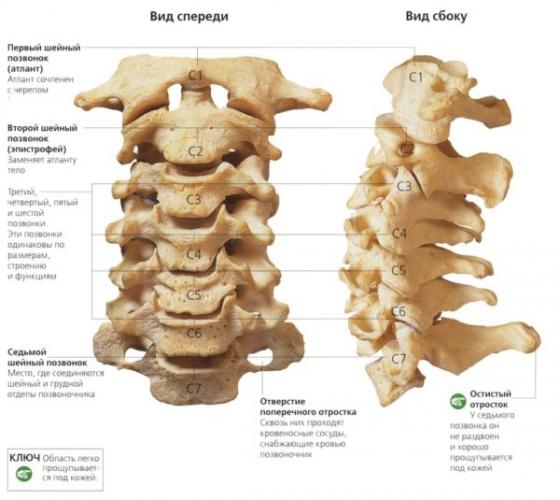
Позвонки, которые обозначаются как c1-c7, образуют начальный (шейный) отдел позвоночника. Протрузии в данном отделе по течению и клиническим проявлениям отличаются от аналогичных патологий в других сегментах позвоночника. Это связано, в первую очередь, с особенностями строения шейных позвонков. Они имеют небольшие размеры и низкие тела. Плотность костной массы на данном участке позвоночника в несколько раз ниже по сравнению с грудными или пояснично-крестцовыми позвонками. Образованию протрузий в шее способствует и слабость поддерживающих данный сегмент позвоночной трубки мышц: ременной, поперечно-остистой и подзатылочной мышцы. Они обеспечивают разгибание шеи и увеличивают физиологический шейный лордоз. Он необходим для правильного распределения нагрузки на костный скелет человека. Клинически протрузии в шейном отделе позвоночника могут проявляться не только болями в шее, но и головной болью, невротическими расстройствами и даже нарушением речевых функций.
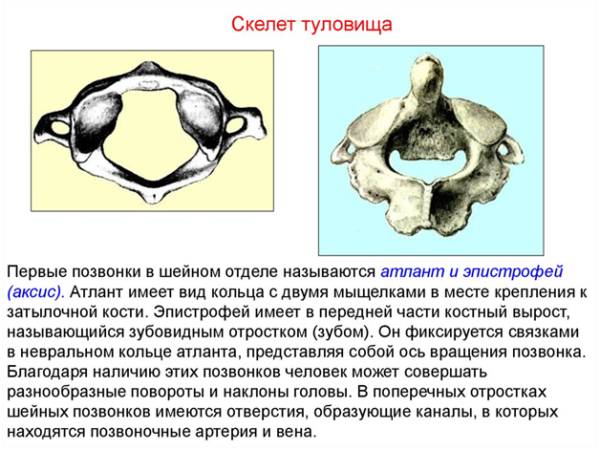
Анатомические особенности и строение
Чтобы разобраться, что такое протрузия дисков в шейном отделе позвоночника, важно понять, как он устроен. Всего в данный сегмент входит 7 позвонков, причем их строение и функции значительно отличаются друг от друга. Например, первые два позвонка шеи (атлант и эпистрофей) осуществляют соединение костей позвоночника с черепной коробкой и образуют атлантоаксиальный (окципитальный) затылочный комплекс. У атланта отсутствует тело, а у эпистрофея оно переходит в клиновидный отросток в форме острого зуба (аксис). Соединены первые два позвонка при помощи трех суставов, а межпозвоночный диск между ними отсутствует.
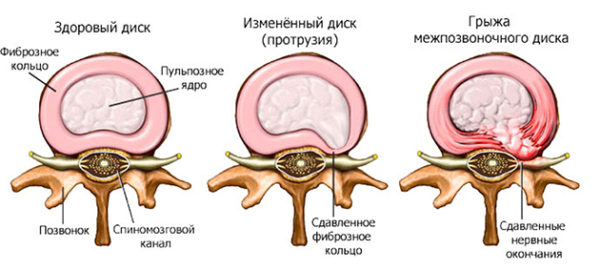
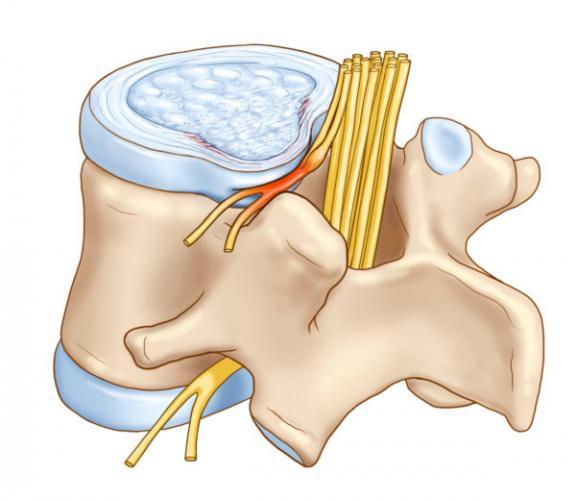
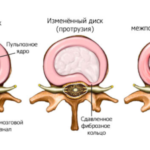
Межпозвоночным диском называется упругое фиброзно-хрящевое образование, состоящее из кольцевидных пластин и заполненное студенистым веществом (пульпой). Желеобразное дисковое ядро выполняет функцию амортизатора. Оно снижает нагрузку на расположенные по соседству позвонки, препятствуя их деформации и преждевременному истиранию. Несмотря на то, что позвонки шеи испытывают гораздо меньшую нагрузку по сравнению с другими отделами позвоночника. Именно шея подвержена травмам и различным повреждениям из-за высокой подвижности и слабости задних шейных мышц. Студенистая пульпа межпозвоночного диска помещена в соединительнотканную оболочку в виде окружности, которая называется фиброзным кольцом.
Обратите внимание! Всего в шейном отделе позвоночника 4 межпозвоночных диска, так как атлант и эпистрофей крепятся между собой при помощи связок неврального кольца, образуя вращательную ось позвоночника. Обозначаются межпозвоночные диски по названию позвонков, между которыми они расположены, то есть, протрузия диска c4-c5 будет означать повреждение диска между четвертым и пятым шейным позвонком.
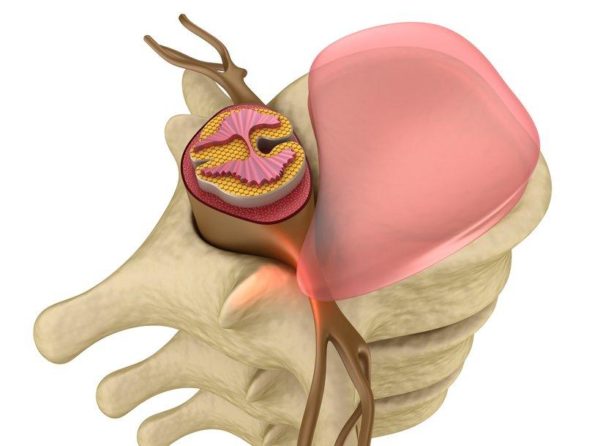
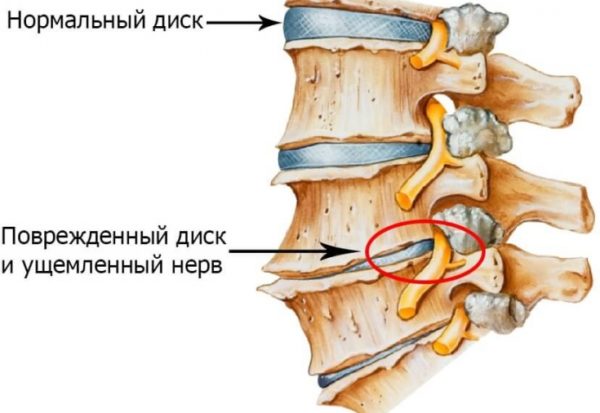
Что это за патология?
Протрузия представляет собой выпирание пульпозного ядра за пределы анатомического расположения. От грыжи протрузия отличается тем, что при выпирании или выпячивании не нарушается целостность фиброзной оболочки. То есть, пульпа смещается вместе с кольцом, которое ее сдерживает. В большинстве случаев протрузия является осложнением остеохондроза. Остеохондроз диагностируется у каждого четвертого пациента (особенно если человек ведет малоподвижный образ жизни). Остеохондроз относится к дегенеративно-дистрофическим заболеваниям позвоночника. Можно считать, что патогенетически образование протрузий обусловлено дистрофией межпозвоночного диска.
Диски, расположенные между позвонками, почти на 90% состоят из воды и коллагеновых волокон, которые и обеспечивают упругость и эластичность позвоночника. Оставшуюся часть составляет протеогликановая гелевая масса. В ней которой находятся сложные высокомолекулярные белки с растворенными в них полисахаридами. Межпозвонковый диск не имеет собственной сосудистой сети. Его питание осуществляется методом диффузии из окружающих тканей, а именно – хрящевых пластин.
Изменение в диске позвоночника при недостатке белка
Кровоснабжение хрящевого волокна осуществляется при помощи сосудов позвоночника. Если церебральный кровоток нарушается, в диск поступает недостаточное количество белка, воды и минеральных солей, что приводит к развитию дистрофических изменений, которые проявляются следующими процессами:
- пульпозное ядро теряет воду и высыхает;
- нарушается амортизирующая функция;
- фиброзное кольцо истончается и теряет упругость, на нем появляются микротрещины;
- повышается жесткость желеобразной пульпы и меняется ее консистенция.
Ставшее более плотным по консистенции ядро изнутри начинает давить на фиброзную оболочку, которая в результате дистрофических изменений уже не может сдерживать пульпу и смещается вместе с ней за пределы анатомического расположения. Если размер протрузии небольшой, она может никак себя не проявлять и выявляться случайно во время внеплановой диагностики позвоночника. При достаточно больших размерах выпячивание начинает сдавливать расположенные поблизости нервные пучки и кровеносные сосуды, что провоцирует типичные для шейной протрузии симптомы: миофасциальный болевой синдром, головную боль, мигрень, головокружение и т.д. Именно на этом этапе обращается за помощью большая часть пациентов.
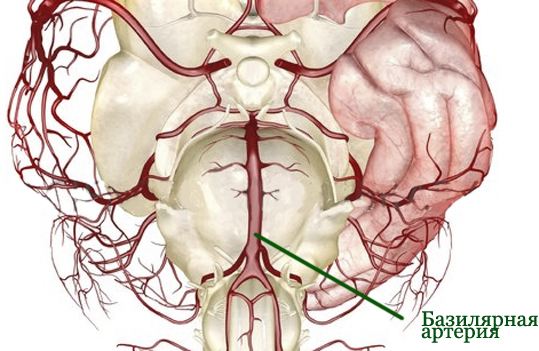
Важно! Шейная протрузия по клиническому течению и возможным последствиям считается более опасной, чем протрузии в грудном или поясничном отделе (из-за непосредственной близости к головному мозгу). Если в пояснично-крестцовом сегменте протрузии размером до 3,5-4 мм могут никак себя не проявлять в течение многих лет (и даже десятилетий), то в шейном отделе позвоночника выпячивания размером даже в 1 мм уже вызывают неприятные и болезненные симптомы. Основная причина ухудшения самочувствия даже при небольших протрузиях подобной локализации – стремительное прогрессирование вертебро-базилярного синдрома (нарушение кровообращения в базилярной и позвоночной артерии).
Причины выпячиваний в дисках с3-c4, c4-с5, с5-c6
Основной причиной протрузий в любом отделе позвоночника является остеохондроз. При данном заболевании происходят дегенеративные изменения в позвоночнике, вызванные дистрофией хрящевой ткани суставов и межпозвоночных дисков. Запущенный шейный остеохондроз также опасен асептическим некрозом костных структур, поэтому диагностике заболеваний шеи должно уделяться достаточное внимание, особенно если пациент входит в группу риска по развитию дегенеративно-дистрофических патологий. К данной категории относятся лица, ведущие малоподвижный образ жизни, злоупотребляющие алкоголем, страдающие табачной зависимостью, имеющие лишний вес или эндокринологические заболевания (сахарный диабет, подагра).
Специалисты считают, что уровень двигательной активности человека имеет решающее значение в механизме развития остеохондроза. Если человек мало двигается, большую часть времени передвигается на личном транспорте, не занимается спортом, редко гуляет, у него будут прогрессировать гиподинамические расстройства. Анатомической особенностью шейного отдела, итак, являются довольно слабые мышцы. А при гиподинамии их тоническое напряжение снижается еще сильнее. Это может провоцировать мышечную атонию (неспособность сокращаться). Кроме этого, гиподинамия проявляется также нарушением пищеварения, дыхательной функции (мышцы диафрагмы также утрачивают способность интенсивно сокращаться) и расстройством кровообращения, включая ток крови в церебральных сосудах, обеспечивающих питание межпозвоночных дисков шеи.
Дополнительные заболевания
Протрузии дисков с3-c4, c4-с5, с5-c6 также могут развиваться на фоне следующих заболеваний и провоцирующих факторов:
- инфекции позвоночника;
- травмы шеи;
- повышенные статические и динамические нагрузки на шейный отдел (сидячая работа, чтение в неудобной позе, профессиональные занятия спортом);
- несбалансированное и нерегулярное питание (недостаточное содержание в рационе белков, кальция, фосфора, магния, а также несоблюдение питьевого режима);
- гипермобильность (нестабильность) шейных позвонков или их смещение;
- разрастание костной ткани в виде шипов и крючьев по краям остистых отростков позвонков;
- искривление позвоночника (патологический кифоз или лордоз, сколиоз);
- неравномерное распределение нагрузки при заболеваниях стоп (пяточные шпоры, плосковальгусные деформации, бурситы и т.д.).
Роль стрессового и генетического фактора в развитии остеохондроза и его осложнений (грыж, протрузий) до конца не определена, но врачи не исключают возможное негативное влияние наследственности и эмоционального перенапряжения на дегенеративно-дистрофические изменения в позвоночнике.
Важно! Риск протрузий в дисках c4-с5 и с5-c6 повышается у профессиональных спортсменов, которые вынуждены были резко прекратить тренировки, а также у лиц, регулярно испытывающих повышенные физические нагрузки при недостаточной степени тренированности шейных мышц.
Если вы хотите более подробно узнать, чем отличается протрузия от грыжи межпозвонковых дисков, а также рассмотреть симптомы и методы диагностики, вы можете прочитать статью об этом на нашем портале.
Разновидности
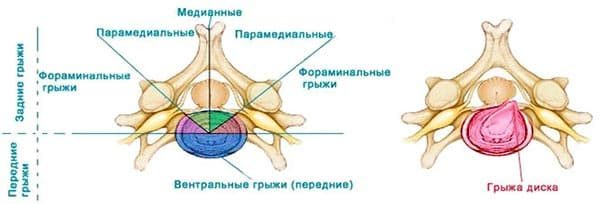
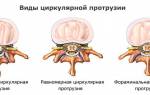
Протрузии в дисках сегмента с3-c7 могут классифицироваться не только по локализации, но и по степени разрушения диска, а также по направлению его смещения. Всего выделяют три типа шейной протрузии.
Классификация протрузий в дисках с3-c4, c4-с5, с5-c6
| Разновидность | Локализация (направление выпячивания) |
|---|---|
| Центральная (медианная, дорзальная) | Центральная часть спинномозгового канала (центрального позвоночного канала, в котором расположен спинной мозг). Возможно сдавливание спинномозговых нервных окончаний |
| Парамедиальная | Левая или правая сторона по направлению к позвоночному каналу. Встречается примерно в 4-5% случаев, клинически выражена достаточно сильно |
| Латеральная | Задняя или боковая часть диска |
Наиболее легкими протрузиями с относительно благоприятным течением считаются боковые и центральные протрузии. Данные патологии могут протекать практически бессимптомно в течение нескольких лет, так как такие протрузии не склонны к быстрому прогрессированию без интенсивного воздействия негативных и провоцирующих факторов.
По каким симптомам можно заподозрить шейную протрузию?
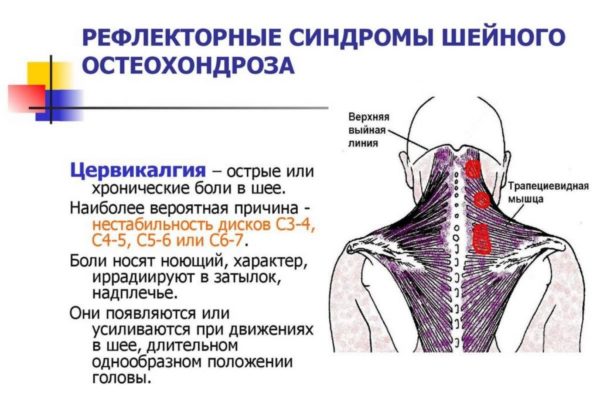
Клинические симптомы протрузий в дисках с3-c4, c4-с5, с5-c6 определяются патогенетическими особенностями заболевания. А именно нарушением кровообращения в позвоночной и базилярной артерии и компрессией нервных окончаний, отходящих от нервных стволов спинномозгового канала. В отличие от поясничной протрузии, при поражении шейного отдела ведущим симптомом может быть не боль в шее, а неврологическая симптоматика, например, головная боль, онемение в верхних конечностях и т.д.
Типичными для шейной протрузии считаются следующие признаки:
- скованность и мышечное напряжение в области затылка и верхней части спины (особенно в утреннее время), которые не проходят в течение 10-15 минут и более;
- головная боль и головокружение;
- боль в шейно-плечевом корпусе, усиливающаяся после наклонов, поворотов, длительного сидения с опущенной вниз головой;
- периодические приступы артериальной нестабильности (понижение или повышение кровяного давления);
- дрожь, покалывание, онемение и другие виды частичной парестезии в верхних конечностях;
- мелькание мушек, рябь перед глазами, чувство песка и инородного тела в глазах;
- шум и гул в ушах.
В тяжелых случаях (при протрузиях, осложненных невралгией тройничного или лицевого нерва) возможно расстройство мимических сокращений, речевой функции, двигательной координации. Известны случаи возникновения галлюциногенного синдрома на фоне острого нарушения кровообращения в сосудах головного мозга, вызванного компрессией церебральных артерий.
Обратите внимание! Наиболее распространенной локализацией протрузий является диск c6-c7. Он является замыкающим в шейном отделе. Боли при выпячивании данного межпозвонкового диска интенсивные. Они могут усиливаться после длительного пребывания в статическом положении (включая ночной сон) и иррадиировать в плечо и предплечье.
Диагностика
Рентгенологическое исследование при подозрении на протрузию малоинформативно. Оно не позволяет оценить состояние мягких тканей, определить размер и тип выпячивания. «Золотым стандартом» в диагностике шейных протрузий является магнитно-резонансное сканирование (МРТ). При подозрении на другие заболевания позвоночника для уточнения полной клинической картины также могут быть назначены следующие обследования:
- денситометрия (измерение плотности и объема костной ткани);
- радиоизотопное исследование (сцинтиграфия костей);
- мультиспиральная компьютерная томография;
- исследование крови на ревматоидные факторы и онкомаркеры;
- электромиография (исследование нервно-мышечной проводимости);
- миелография позвоночника.
Если по результатам диагностики у пациента будет выявлена шейная протрузия размером более 4 мм, будет решаться вопрос о необходимости хирургического вмешательства. При протрузиях в других отделах позвоночника показанием для операции является размер выпячивания более 5-7 мм.
Если вы хотите более подробно узнать, как проводится процедура МРТ шейного отдела позвоночника, а также рассмотреть показания, вы можете прочитать статью об этом на нашем портале.
Лечение без операции
Вылечить протрузию полностью невозможно. Но можно замедлить ее прогрессирование и улучшить качество жизни больного путем купирования основных клинических симптомов. Консервативная терапия включает не только медикаментозные методы, но и физиопроцедуры, а также массаж и ЛФК.
Препараты
Стандартная схема медикаментозного лечения при дисковых выпячиваниях в шейном отделе позвоночника выглядит следующим образом:
- НПВС для снятия воспаления и уменьшения болей и скованности («Кетопрофен», «Мелоксикам», «Диклофенак»);
Местно можно использовать противовоспалительные и обезболивающие мази («Найз», «Ибупрофен», «Кеторол»). А также местнораздражающие средства с согревающим эффектом на основе пчелиного или змеиного яда («Випросал», «Апизартрон»). При возникновении корешкового синдрома хорошим терапевтическим действием обладают гели и эмульсии с камфорным спиртом и скипидаром («Капсикам»).
Массаж
Массаж положительно влияет на состояние мягких паравертебральных тканей, улучшает движение крови и лимфы в сосудах, укрепляет задние мышцы шеи. Клинически значимыми эффектами от применения данного метода при шейных протрузиях являются:
- устранение головных болей;
- уменьшение болей и скованности в шее, плечах и затылке;
- повышение подвижности в пораженном сегменте;
- улучшение общего самочувствия и функционирования нервной системы.
Наиболее действенными техниками при грыжах и протрузиях в шейном отделе являются периостальная и сегментарно рефлекторная методики. При нарушении кровообращения также показан баночный и аппаратный массаж. Для улучшения мышечного тонуса шейных мышц можно выполнять классический массаж шейно-воротниковой зоны.
Рекомендуемая продолжительность курса – 10-12 сеансов.
Физиопроцедуры
Физиотерапевтическое лечение протрузий нормализует обмен веществ, положительно влияет на вязкость и текучесть крови, устраняет застойные явления в кровеносных сосудах шеи, препятствуя расстройствам церебрального кровообращения. В зависимости от клинических симптомов и локализации выпячивании могут применяться следующие методы лечения:
- иглорефлексотерапия;
- электрофорез;
- лазерная терапия;
- лечение минеральными водами (бальнеотерапия);
- ультразвук;
- вибромассаж;
- магнитотерапия.
При отсутствии противопоказаний физиопроцедуры могут сочетаться с гирудотерапией (лечением пиявками). Но перед применением данного метода следует убедиться в отсутствии тяжелых гематологических и онкологических заболеваний.
Видео – Упражнения при шейной протрузии
Протрузия в шее – одна из самых распространенных нейрохирургических патологий. Она может протекать без выраженных симптомов в течение длительного периода времени. Протрузии в шейном отделе опасны высокими рисками нарушения мозгового кровообращения. Среди них могут быть психогенные и невротические расстройства. Например, пароксизмальная тревожность (панические атаки). Лечение протрузии без операции возможно при помощи физиопроцедур, массаж, ЛФК и лекарственных препаратов. Но для достижения стабильной и длительной ремиссии больному необходимо соблюдать специальный режим: больше двигаться, регулярно выполнять специальную гимнастику, рационально питаться, контролировать свое эмоциональное состояние. Если патология стремительно прогрессирует, больного мучают сильные боли, или размер выпячивания превышает 4 мм, решается вопрос о целесообразности хирургического вмешательства.
Источник