- Почему увеличился ореол сосков?
- Первая причина
- Вторая причина
- Заключение
- Ареолы: какие операции могут изменить форму, размер, цвет?
- Ареолы: какие операции могут изменить форму, размер, цвет?
- Содержание
- Как должна выглядеть нормальная ареола?
- Почему размер ареолы меняется?
- Как уменьшить размер ареол?
- Гинекомастия у мужчин и женщин – как избавиться?
- Причины возникновения
- Симптомы
- Диагностика
- У мужчин
- У женщин
- Классификация гинекомастии
- Истинная
- Ложная (псевдо гинекомастия)
- Почему опасно запускать заболевание?
- Методы лечения
- К какому врачу обратиться для лечения?
- Причины боли и кожных изменений соска и околососковой области
- Елена Малахова, маммолог. Редактор А. Герасимова
- Как устроена околососковая область
- Раздражение кожи
- Инфекция
- Кандидоз (молочница)
- Лактостаз
- Внутрипротоковая папиллома
- Травмы молочных желез
- Герпес
- Кожные болезни
- Болезнь Педжета (рак соска)
- Что нужно делать при возникновении боли или высыпаний в области соска
- Диагностика и лечение
Почему увеличился ореол сосков?
Когда в организме происходят изменения, это всегда немного тревожно. Особенно, когда они заметны невооруженным глазом. К тому же, если это изменения в женском организме, ведь по натуре слабый пол более мнителен и склонен к ипохондрии. И вот часто случается столкнуться с настоящей паникой со стороны слабого пола, когда внезапно обнаруживается, что увеличился ореол сосков.
Первая причина
Первое, что приходит на ум в таком случае – это спросить, сколько лет девушке с таким симптомом. Как известно, никто из нас не вырастает в считанную секунду. Развитие организма происходит постепенно, и процесс его формирования не заканчивается с моментом окончания школы или университета. Он может длиться вплоть до 25 лет, а в некоторых случаях и позже. И груди это тоже касается. Потому вопрос о том, почему увеличился ореол сосков, в устах 18-25 летней барышни звучит неуместно. Вполне вероятно, что попросту закончилось формирование грудных желез. И соски просто приобрели свою форму и размер.
Вторая причина
Второй по популярности причиной, почему увеличился ореол сосков, является беременность. В этот период жизни организм женщины может претерпевать радикальные изменения – ведь меняется его назначение. Из потребителя он превращается в кормильца. И помимо прочих изменений есть и те, что касаются груди. Ведь после родов ее основной функцией станет кормление. А для этого ей следуем пройти ряд «усовершенствований». Так, за время беременности размер груди может вырасти на порядок. Помимо этого, увеличиваются ореолы сосков. Они также могут поменять свой цвет на более темный. А сам сосок начинает набухать и постепенно увеличивается в размере. И это не самые страшные перемены. Нередко во время беременности на груди могут возникнуть маленькие папилломки, которые через некоторое время чернеют и отпадают. Также могут появиться волоски вокруг ореолов. Это связано с изменением гормонального фона у беременных женщин, который подчас творит настоящие чудеса с организмом.
Заключение
Но если все-таки для вас эта особенность груди просто катастрофична, стоит задуматься о том, как уменьшить ореол сосков. Сразу скажем, нехирургического метода пока медицина не изобрела. А операция по уменьшению достаточно сложная, и после нее все равно останутся небольшие шрамы. Потому задумайтесь, стоит ли ее делать, ведь это не дефект внешности, а просто небольшая и достаточно пикантная ее особенность.
Источник
Ареолы: какие операции могут изменить форму, размер, цвет?
Ареолы: какие операции могут изменить форму, размер, цвет?
Содержание
Как ни странно, но двух одинаковых ареол, как и двух одинаковых отпечатков пальцев не бывает. Всё предельно индивидуально. Если вас не оставляет вопрос – выглядят ли нормально ваши ареолы, и есть ли какой-нибудь способ изменить их – продолжайте читать.
Что вообще такое ареолы? Ареолами называют пигментированную часть кожи вокруг соска. Цвет их может быть самым разным — от почти сливающихся с остальной кожей, до очень ярких, темно-пурпурных и насыщенно коричневых.
Кожа ареол обычно текстурирована, так как под ней есть небольшое количество млечных токов и желёз Монтгомери. Цель последних в том, чтобы сохранить и ареолу и сосок мягкими и гладкими для лактации. На поверхности всё это выглядит как небольшие бугорки.
Как должна выглядеть нормальная ареола?
Нормальной ареолы вообще не существует, потому что ареолы действительно бывают всех цветов, размеров и форм (и хотя обычно они круглые, некоторые могут быть овальными или более вытянутыми). В среднем диаметр ареол обычно составляет от трех до пяти см, но встречаются ареолы и диаметром в 12 см, что также является вполне нормальным. Стоит отметить, что ареолы могут быть не идентичны друг другу. Образно говоря, груди – сёстры, но не близнецы. Наличие же, например, болезненных ощущений, язв или твёрдых комочков в груди нормой не является. Если имеется что-то из перечисленного, нужно не затягивая идти к врачу.
Почему размер ареолы меняется?
Ареола обычно меняется вместе с размером груди. Поэтому, если грудь становится больше, то и ареола, скорее всего, тоже. Это чаще происходит во время беременности и кормления грудью. Ареолы не только становятся больше, но ещё и темнеют из-за гормональных изменений. Примерно то же самое происходит и при значительном увеличении веса. С той лишь разницей, что при беременности грудь увеличивается за счёт молочной железы, а при большом весе – за счёт жировой ткани. Кроме того, после беременности грудь женщины частично, но восстанавливает свой прежний облик, а вот после большой потери веса кожа нередко остаётся провисшей, а вместе с ней и ареолы остаются широкими и растянутыми.
Восстановление кожи и уменьшение ареол после потери веса или беременности зависит от состояния кожи, а вернее её эластичности. Чем моложе человек, тем выше в его теле содержание коллагена и эластина, а следовательно сильную потерю веса он может пережить без большого ущерба для кожи. Если же кожа уже несколько дряблая и рыхлая, то и ареолы могут остаться растянутыми.
Как уменьшить размер ареол?
Вначале нужно оговориться – «магического» средства нет. Ни один крем или народный метод не уменьшит размера ареол. Более того, лучше держаться подальше от средств, которые обещают вам подобное, так как вместо ожидаемого результата можно заработать неприятные кожные реакции разной степени тяжести. Стоит запомнить, что если вам нужно уменьшить ареолы, то лучшим, и, более того, самым безопасным средством будет операция.
Обычно это делается в рамках процедуры по уменьшению или подтяжке груди, так как чаще всего большие ареолы предполагают большую грудь, однако, не всегда. Кто-то вполне удовлетворён формой и объёмом груди, но желал бы изменить форму ареол. Во время операции хирург просто делает разрез в форме пончика по краю ареолы. Лишняя ткань (тот самый «пончик») в итоге удаляется, а оставшаяся ареола сшивается с окружающей кожей.
В открытых источниках есть много информации об уменьшении ареол с помощью лазера, однако, это далеко не лучшая идея. Лазер не может просто так превратить пигментированную кожу ареолы в обычную, так как они очень разные по своей текстуре. В целом использование лазера допустимо, но не того, который воздействует на пигмент, а того, который просто нацелен на подтяжку кожи. В таком случае ареола может слегка уменьшиться. Однако далеко не все врачи рекомендуют использование лазеров на такой деликатной области как ареола и грудь в целом.
Источник
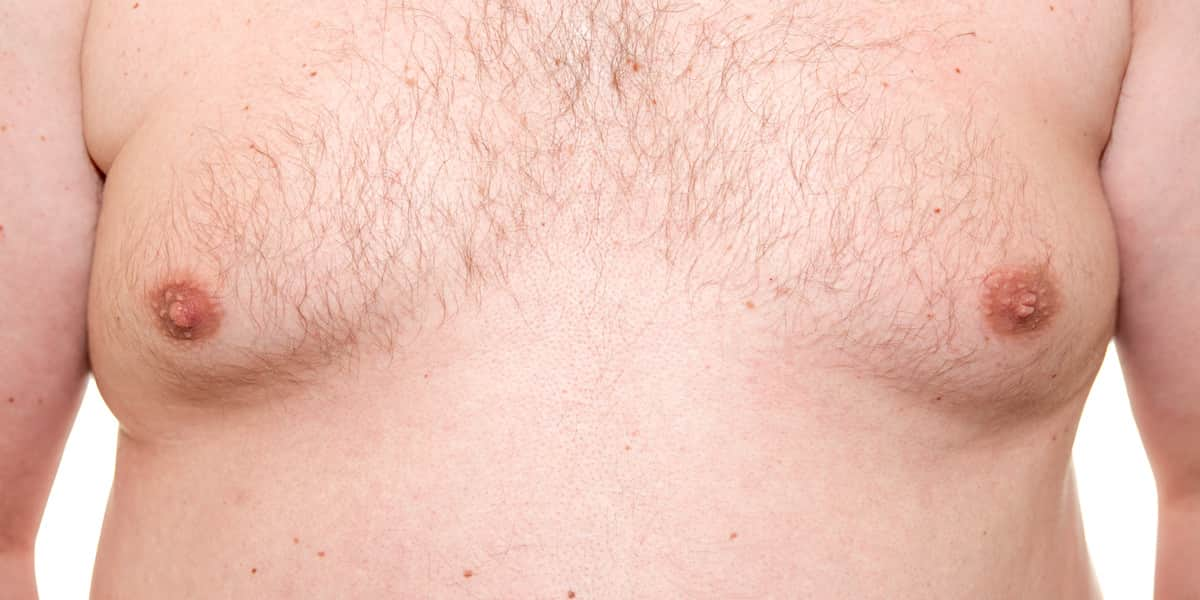
Гинекомастия у мужчин и женщин – как избавиться?
Гинекомастия – увеличение у мужчин одной или обеих грудных желез по причине разрастания жировой либо железистой ткани. Железы в диаметре при этой патологии могут достигать 15 см. Встречается юношеская гинекомастия (в возрасте около 14 лет у мальчиков, до 70%), у молодых (40%), у пожилых и престарелых (до 70%). У женщин как таковая гинекомастия диагностируется редко, потому что постоянный рост молочных желез – вариант нормы. О патологии говорят, когда их объем превышает 400 см 3 , в других случаях это гипертрофия.
Причины возникновения
У мужчин грудные железы – недостаточно развитый орган, который состоит из жира и железистой ткани. Если в организме начинают преобладать эстрогены, ткани теряют чувствительность к тестостерону. Как следствие, молочные железы растут по женскому типу, то есть разрастается железистая ткань. Отложение же жира провоцируется аденомой гипофиза. Другие причины:
- повышенное выделение пролактина;
- нарушенные обменные процессы;
- сердечно-сосудистая недостаточность;
- локальные травмы;
- ВИЧ;
- интоксикация организма;
- почечная недостаточность;
- цирроз;
- прием определенных медикаментов;
- алкоголизм, наркомания.
У женщин патология может развиваться по 4-м основным причинам:
- ожирение;
- беременность и период лактации;
- прием некоторых лекарств (глюкокортикостероиды, анаболики и др.);
- гормональный сбой.
Симптомы
Для мужчин характерна следующая симптоматика:
- увеличение молочных желез до 15 см в размере и массе – до 150 г;
- увеличение ареолы (до 3 см), соска, повышение пигментации, молочнообразные выделения (редко);
- чувствительность сосков на фоне безболезненности груди;
- чувство давления, распирания молочных желез
У женщин основной симптом – это увеличение груди с одной или двух сторон. Чаще встречается двухсторонняя форма патологии. Это простой вид заболевания. Однако бывает узловая разновидность, для которой характерны, кроме увеличения груди:
- болевой синдром;
- уплотнения;
- выделения из сосков, в том числе и с кровью.
Диагностика
У мужчин
Врач осматривает пациента, пальпирует яички и молочные железы, собирает анамнез. Затем проводятся анализы для гормонального обследования. Это сдача крови на ФСГ, эстрадол, ХГЧ, тестостерон, пролактин, ЛГ и др. Чтобы исключить опухоли, назначают КТ, рентгенографию, УЗИ мошонки. При подозрении на рак проводят УЗИ, биопсию.
У женщин
Проводится тщательный осмотр и пальпация пациентки в положениях лежа на спине, боку, стоя. Далее назначается маммография, УЗИ, дуктография, МРТ. При подозрении на рак необходима биопсия.
Классификация гинекомастии
Истинная
При таком типе гинекомастии аномально разрастается строма и железистая ткань. Подразделяется на три вида:
- у детей до одного года и новорожденных, для которых характерно увеличение грудных желез в 60-90% случаев в связи с попаданием в организм материнских гормонов еще в утробе;
- подростковая (30-60% случаев), преимущественно возникающая в 13-14 лет в виде двухстороннего увеличения ввиду гормональной незрелости;
- у пожилых, связанная с гормональной перестройкой.
Ложная (псевдо гинекомастия)
Происходит активное отложение жира в зоне молочных желез.
Почему опасно запускать заболевание?
Отсутствие лечения или малая эффективность консервативной терапии приводят к длительному существованию патологии. В ходе ее развития повышается риск перерождения болезни в рак.
Важно! Обычно первые изменения поддаются медикаментозному лечению. Однако на принятие мер есть не более 4 месяцев. Поэтому следует немедленно обратиться к врачу при первых симптомах, чтобы избавиться от гинекомастии как без хирургического вмешательства, так и последствий.
Методы лечения
Гинекомастия физиологических видов не требует у мужчин специализированного лечения, проходит без операции и приема медикаментов.
Медикаментозная терапия предполагает применение гормональных препаратов. Если на их фоне нет улучшений, проводится пластическая операция:
- мастэктомия, совмещенная с липосакцией;
- мастэктомия, сохраняющая контур ареолы;
- эндоскопическая мастэктомия, проводимая при малых увеличениях размера.
Аналогичный подход к лечению практикуется у женщин.
К какому врачу обратиться для лечения?
Сначала нужно посетить терапевта, который проводит предварительный осмотр и сбор анамнеза. После этого врач дает направление чаще всего к эндокринологу. При подозрениях на рак пациенту необходимо получить консультацию онколога и хирурга.
! Хирургическое лечение гинекомастии в нашей клинике — подробнее об операции по уменьшению груди и стоимости процедуры
Источник
Причины боли и кожных изменений соска и околососковой области
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/06/bol-v-soske-u-zhenshhiny.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2019/06/bol-v-soske-u-zhenshhiny.jpg» title=»Причины боли и кожных изменений соска и околососковой области»>
Елена Малахова, маммолог. Редактор А. Герасимова
- Запись опубликована: 11.06.2019
- Время чтения: 1 mins read
Несмотря на сложившееся мнение, сосок и околососковая область (ареола) могут стать источником проблем не только в период кормления. Воспаление соска (телита) и ареолы (ореолита) вызывают также кожные болезни, вирусы, инфекции, травмы, опухоли.
Как устроена околососковая область
Эта часть отличается от всей остальной женской груди более тонкой, чувствительной кожей, имеющей множество нервных окончаний. По степени чувствительности ее можно сравнить с половыми органами.
На ореоле имеется несколько возвышений, похожих на небольшие прыщики. Это железы Монтгомери, выделяющие специальную жидкость, не дающую пересыхать нежной коже. На соске открываются отверстия, называемые млечными порами. Через них выделяются молозиво и молоко.
Ореола может иметь разный цвет, зависящий от количества гормонов и пигмента в коже. Поэтому у некоторых женщин она достаточно светлая, а у других – темная. Цвет этой зоны может меняться в течение жизни – в молодости он более светлый, а к старости темнеет. Потемнение ареолы также наблюдается во время беременности.
Поэтому равномерное изменение оттенка этой области, а также наличие беловатых возвышений считается нормой. Но на соске и возле него могут появляться патологические очаги, имеющие различные причины.
Раздражение кожи
Поскольку эта область богата нервными окончаниями, она легко реагирует на различные воздействия. Ношение неудобного, сдавливающего бюстгалтера вызывает ее раздражение и боль.
Такая же ситуация возникнет, если после тренировки в спортзале не снять потное белье. Соль, содержащаяся в поте, будет раздражать нежную кожу и вызовет воспалительную реакцию. Раздражение проходит самостоятельно, поэтому такая ситуация не представляет опасности.
Инфекция
Инфицирование тканей околососковой зоны чаще всего вызывается микробами стафилококками и стрептококками. Микроорганизмы проникают внутрь железы несколькими способами:
- Через повреждения кожи и трещины сосков, возникающие в период грудного вскармливания.
- Через молочные поры и железы Монтгомери.
- С током крови. В этом случае микробы могут проникнуть в молочную железу из полости рта, носоглотки, дыхательных путей.
- Попавшие микроорганизмы вызывают воспалительный процесс, сопровождающийся болью и нагноением. Наблюдаются повышение температуры, увеличение лимфоузлов, отек железы, гнойные или кровянистые выделения.
В дальнейшем микроорганизмы могут распространиться по всей железе. Возникают галактофорит – воспаление млечных протоков, – гнойный мастит и абсцесс – гнойник внутри тканей.
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/06/stroenie-molochnoj-zhelezy-i-soska-900×290.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2019/06/stroenie-molochnoj-zhelezy-i-soska.jpg» width=»900″ height=»290″ src=»https://unclinic.ru/wp-content/uploads/2019/06/stroenie-molochnoj-zhelezy-i-soska.jpg» alt=»Строение молочной железы и соска» loading=»lazy» aria-describedby=»gallery-2-27897″ srcset=»https://unclinic.ru/wp-content/uploads/2019/06/stroenie-molochnoj-zhelezy-i-soska.jpg 900w, https://unclinic.ru/wp-content/uploads/2019/06/stroenie-molochnoj-zhelezy-i-soska-768×247.jpg 768w» sizes=»(max-width: 900px) 100vw, 900px» data-permalink=»https://unclinic.ru/prichiny-boli-i-kozhnyh-izmenenij-soska-i-okolososkovoj-oblasti/stroenie-molochnoj-zhelezy-i-soska/» data-image-caption=»
Строение молочной железы и соска
Кандидоз (молочница)
Грибок кандида может поражать не только половые органы, но и околососковую область. Часто такое состояние возникает во время грудного вскармливания. Возле соска и на нем образуется белый налет, при снятии которого видна воспаленная ткань, иногда покрытая язвочками.
- Выраженный дисбактериоз всего организма, наступивший из-за приема высоких доз антибиотиков.
- Сниженный иммунитет, при котором организм не сопротивляется инфекциям, в том числе грибковым.
- Инфицирование кандидозом ребёнка у кормящей матери. У детей при разрастании колоний кандида появляются белый налет и язвочки на нёбе, внутренней щечной поверхности и языке. При кормлении грибок переходит к матери и остаётся внутри млечных протоков, образуя инфекционный очаг.
- Долго не заживающие трещины. Очень часто такие поражения кожи возникают при кормлении. Если это состояние не лечить, на тканях может появиться грибок.
Для лечения молочницы применяется комплексная терапия, убивающая грибок не только снаружи, но и внутри организма. При кандидозе, возникшем в период грудного вскармливания, нужно лечить еще и малыша.
Лактостаз
Так называется застой молока внутри грудных желез. Молочная среда отлично подходит для размножения возбудителей, которые проникают внутрь тканей через млечные поры или трещинки. Возникает воспаление сосков и протоков.
Если вовремя не провести правильное сцеживание и не ликвидировать лактостаз, разовьется воспаление тканей груди – мастит.
Внутрипротоковая папиллома
Эта доброкачественная опухоль, возникающая внутри протока молочной железы, склонна к росту и кровоточивости. Внутри грудных тканей скапливается кровь, служащая питательной средой для микробов.
Микроорганизмы, попавшие через протоки, начинают усиленно размножаться, вызывая воспалительную реакцию. Возникают боль, отек тканей, жжение, повышение температуры. При отсутствии полноценного лечения может развиться галактофорит (воспаление протоков), мастит или абсцесс (гнойник).
Травмы молочных желез
При травмировании околососковой области образуются скопления (гематомы) и ссадины, вызывающие боль.
Это состояние также опасно присоединением инфекции с развитием гнойных поражений – мастита, абсцессов, флегмоны. Кроме того, травмы провоцируют появление доброкачественных и злокачественных опухолей.
Герпес
Эта область может поражаться вирусами простого и генитального герпеса, а также возбудителем, вызывающим опоясывающий лишай и относящимся к этой же группе.
При заражении у женщины возникают высокая температура, боль, покраснение и отек тканей железы. В дальнейшем на коже появляются красные раздраженные пятна и прозрачные пузыри. Пузырьковая сыпь увеличивается в размерах, темнеет и лопается, превращаясь в язвочки. Через некоторое время на ее месте образуются корки, которые постепенно отпадают.
Болезнь опасна постоянным рецидивированием и присоединением бактериальной инфекции, приводящей к гнойным поражениям. Кроме того, герпес заразен для окружающих.
Кожные болезни
- Экзема – кожное заболевание, имеющее аллергическую природу, проявляющееся сыпью и корками. Пораженные участки чешутся, болят и шелушатся. Болезнь провоцируется травмами, аллергией, стрессом, авитаминозом, иммунными нарушениями, гормональными сбоями.
- Гранулы Фордайса – светлые прыщики, образующиеся при закупорке сальных желез. Они не вызывают осложнений, не заразны и не причиняют вреда, являясь чисто косметической проблемой. В редких случаях может возникать зуд, который легко снимается противозудными препаратами.
- Кератома – доброкачественная опухоль кожи, часто встречающаяся у женщин старшего возраста. Выглядит как возвышение или пятно коричневого, сероватого или желтоватого цвета с неровными краями. Новообразование не вызывает боли и не опасно.
- Папилломавирусная инфекция. В околососковой зоне могут обнаруживаться папилломы – кожные образования, которые часто называют «висячими родинками». Эти наросты травмируются нижним бельем и болят. Во время беременности папилломы часто увеличиваются в размерах и занимают здоровые участки кожи. В период лактации они повреждаются, кровоточат, болят, травмируются и инфицируются. Поэтому от папиллом в области соска нужно избавляться — их удаляют.
Болезнь Педжета (рак соска)
Этот тип рака кожи развивается в околососковой области и на соске. Заболевание имеет высокую степень злокачественности и очень рано дает метастазы. Причины появления опухоли до конца не известны, но выявлено, что ее провоцируют кожные заболевания в области соска, трещины и папилломы.
Различают несколько типов этой формы рака:
- Острый экзематоид – на околососковой слизистой возникает мелкая сыпь, которая может изъязвляться. Заболевание протекает остро, с болью и воспалением.
- Хронический экзематоид – эта форма имеет стертое течение. В околососковой зоне появляются корочки, при снятии которых обнаруживается мокнущая поверхность.
- Псориатический – на ареоле образуются участки, покрытые корками и чешуйками. Больную беспокоит зуд.
- Язвенная – возле соска появляется язва с плотным основанием, увеличивающаяся в размере.
- Опухолевая – выглядит как плотное образование. При распаде возникают кровоточащие язвы.
- Пигментный рак – при этом типе заболевания на ареоле появляется большое коричневое пятно неправильной формы. Патологический очаг постепенно увеличивается, переходя на кожу железы.
У больных раком Педжета наблюдаются увеличение лимфоузлов, ухудшение общего состояния, постоянное незначительное повышение температуры, слабость, потеря веса и аппетита. Из железы могут выделяться гной или кровянистая жидкость.
Поскольку заболевание очень быстро развивается и прогрессирует, самое главное – вовремя его выявить и начать лечение.
Что нужно делать при возникновении боли или высыпаний в области соска
Нужно срочно обратиться к врачу, поскольку болевые или кожные симптомы могут оказаться признаками рака или других опасных болезней.
Нелеченые болезни вызывают серьезнейшие осложнения:
- Распространенные гнойные поражения – гангрену, флегмону, заражение крови (сепсис).
- Метастазы в отдаленные органы, возникающие при раке Педжета.
Запущенные болезни соска и ареолы оставляют рубцы, стянутые участки и приводят к асимметрии желез. Все это значительно ухудшает внешний вид груди, мешает последующей лактации и приводит к боли и отеку, вызванному застоем лимфы.
Диагностика и лечение
Для выяснения причины боли и высыпаний женщине назначают:
- УЗИ молочных желез, выявляющее мастит, воспалительные процессы и опухоли.
- Бакпосев выделений из железы. Исследование позволяет обнаружить возбудителя, вызвавшего болезнь, и провести тест на чувствительность к антибиотикам.
- Анализы на гормоны – поскольку функция молочной железы связана с эндокринной системой, женщине назначаются анализы на пролактин, гормоны щитовидной железы, надпочечников, половые.
- Кровь на онкомаркеры СА 15–3, СА 27–29 сдается при подозрении на рак Педжета.
При лечении заболеваний применяются:
- Местные препараты, снимающие боль, воспаление и уничтожающие инфекцию.
- Антибактериальные средства, используемые в таблетках и уколах. При их применении в период грудного вскармливания молоко нужно сцеживать. Кормить ребенка можно будет только по окончании антибиотикотерапии.
- Противогрибковые лекарства, назначаемые при молочнице внутрь и наружно.
- Противовоспалительные и гормональные препараты, применяемые для лечения экземы и других кожных патологий.
- Общеукрепляющие и иммуностимулирующие средства, усиливающие естественную защиту организма.
- Удаление папиллом с помощью лазера. Процедура избавляет от наростов, не оставляя следов на груди.
При обнаружении злокачественной опухоли проводится операция с удалением патологического очага или всей молочной железы. При распространенном раке в дальнейшем назначаются химиотерапия, лучевое и гормональное лечение.
Чтобы избежать возникновения таких заболеваний, нужно тщательно соблюдать гигиену молочных желез, особенно в период кормления. Следует правильно подбирать нижнее бельё, своевременно лечить трещины сосков и регулярно показываться врачу-маммологу.
Источник