- Тиреоидэктомия
- Как выполняется тиреоидэктомия?
- Целесообразность тиреоидэктомии ЩЖ
- Целесообразность удаления щитовидной железы при тиреотоксикозе
- Показания к тиреоидэктомии
- Диагностические процедуры при подготовке к тиреоидэктомии
- Медикаментозная подготовка и режим питания
- Ранний послеоперационный период
- Послеоперационный гипотиреоз
- Медицинское наблюдение после операции
- Рекомендованная диета после тиреоидэктомии
- Как жить после удаления ЩЖ
- Тиреоидэктомия что это значит
- Учебное видео эмбриогенеза (развития) щитовидной и паращитовидных желез
Тиреоидэктомия
Тиреоидэктомия — это оперативное вмешательство, направленное на полное удаление щитовидной железы. Экстрафасциальная тиреоидэктомия считается операцией сложной, требующей соответствующей квалификации и практического опыта хирурга.
Тотальная тиреоидэктомия требует пожизненной заместительной гормонотерапии после проведения.
Выполнить тиреоидэктомию щитовидной железы можно в многопрофильной клинике ЦЭЛТ!
Наши хирурги имеют на своём счету десятки успешно проведённых операций этого направления. Они располагают всеми необходимыми знаниями о строении и расположении щитовидной железы и её заболеваниях. Осложнения тиреоидэктомии будут сведены к минимуму при обращении в ЦЭЛТ!
операция, консультация анестезиолога и наркоз, пребывание и питание в стационаре, перевязки, наблюдение хирургом в течение месяца.
- злокачественные новообразования щитовидной железы;
- двусторонний многоузловой зоб больших размеров;
- диффузный токсический зоб.
- острые инфекционные заболевания;
- сопутствующие хронические заболевания в стадии декомпенсации;
- выраженные нарушения свертывающей системы крови.
Как выполняется тиреоидэктомия?
После того как подготовительные процедуры закончены и состояние пациента позволяет прогнозировать благоприятный исход хирургического вмешательства, назначают его дату. Как уже упоминалось, операция требует мастерских действий эндокринного хирурга и проводится под общим наркозом. Операция может быть выполнена под местной анестезией, при этом хирург может проверять, не повредил ли он возвратный гортанный нерв. Современные методы проведения тиреоидэктомии позволяют свести этот риск к минимуму.
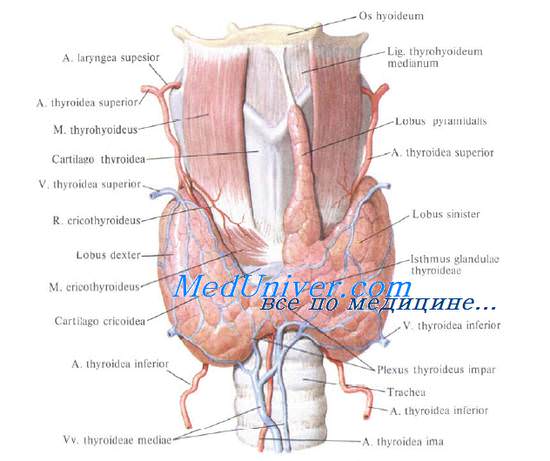
Доступ к ЩЖ обеспечивается через поперечный разрез в области шеи. Правильное выделение ветвей гортанного нерва и паращитовидных желёз является наиболее важной манипуляцией при проведении операции. Повреждение этих структур может привести к серьезным осложнениям.
После удаления щитовидной железы мягкие ткани зашиваются и устанавливается дренажная трубка. Она необходима для отвода жидкости в первые сутки — на следующий день её удаляют.
Тиреоидэктомия может быть выполнена эндоскопическим способом — доступ осуществляется через проколы 4-5 мм в разных областях (например, в области ареол, подмышечной впадине), удаление железы производится с применением гармонического скальпеля. Преимуществом такой методики является отсутствие косметического дефекта, уменьшение болевого послеоперационного синлрома, раняя выписка из стационара.
Доверяя своё здоровье специалистам ЦЭЛТ, Вы делаете правильный выбор!
Источник
Целесообразность тиреоидэктомии ЩЖ
Целесообразность удаления щитовидной железы при тиреотоксикозе
Содержание:

Операции по удалению ЩЖ проводят довольно часто. Современные технологии позволяют выполнять манипуляции разной сложности и избежать возможных осложнений. Госпитализация и реабилитационный период обычно не требуют длительного времени. Прооперированные люди могут жить полноценной жизнью, работать и рожать детей. Прием гормональных препаратов позволяет полностью нивелировать отсутствие щитовидной железы. Гормональную терапию большинство пациентов переносит хорошо. Поскольку процент смертности при такой операции очень низкий (около 0,01%), то её можно считать безопасной.
Показания к тиреоидэктомии
Диагностические процедуры при подготовке к тиреоидэктомии

- Общеклинический анализ крови. Поскольку тиреоидэктомия проводится под общим наркозом, важно особое внимание уделит показателям скорости оседания эритроцитов. Индекс СОЭ указывает на то, насколько хорошо сворачивается кровь, и какой существует риск открытия кровотечения во время или после операции.
- Анализа крови на сахар. Многие препараты, применяющиеся для общей анестезии, категорически противопоказаны диабетикам. За счет контроля уровня глюкозы в крови врач сможет подобрать максимально эффективное и безопасное для пациента наркозное средство.
- Анализа мочи. Это исследование важно для оценки функционирования почек, работа которых будет угнетен на период проведения операции.
- Биохимии крови на RW. Это анализ венозной крови на сифилис.
- Анализа крови на гепатиты и ВИЧ.
Особая роль отводится биохимическому исследованию крови на гормоны щитовидной железы – ТТГ, Т3 и Т4. Иногда врачи могут потребовать сдать кал на копрограмму. Но это исследование не является обязательным, а выполнятся для «перестраховки».
Немаловажное значение имеют и инструментальные методы диагностики, а именно:
- МРТ или КТ щитовидной железы;
- ЭКГ;
- рентгенография органов грудной клетки или флюорография.
Наличие на руках у пациента результатов всех вышеперечисленных исследований дает возможность максимально просчитать все возможные риски. Это, в свою очередь, сводит к минимуму возникновение послеоперационных осложнений.
Медикаментозная подготовка и режим питания
Накануне назначенного оперативного вмешательства пациенту назначают седативные средства. Цель таких действий – помочь избежать человеку стресса и хорошо выспаться перед операцией. Седативные средства дают, как правило, в таблетках, но могут и сделать внутримышечную инъекцию.
В день операции запрещено есть и даже пить. Очень важно, чтобы человек попал на операционный стол с пустым желудком. Это предотвратит возможную рвоту и аспирацию содержимого желудка в легкие, что является очень неблагоприятным фактором и сопровождается высоким риском летальности и аспирационной тяжелой пневмонии.
Также пациентам назначается специальная подготовка кишечника. Ранее с этой целью применяли очистительные клизмы накануне и в день операции, но сегодня существуют специальные препараты, например, Фортранс, которые быстро и эффективно очищают кишечник пациента. В каждом случае длительность и выбор метода подготовки ЖКТ к операции выбирает хирург.
После всех этих подготовительных моментов наступает операция. Все вмешательства на ЩЖ проводят под общей анестезией.
Ранний послеоперационный период

В обязательном порядке пациенту назначается антибактериальная терапия коротким курсом (5-7 дней) с целью профилактики послеоперационного инфицирования раны.
Важный момент – это уход и перевязка послеоперационной раны. Перевязку делают на протяжении первых суток. В дальнейшем пациент приходит на плановые перевязки в стационар.
Выписывают человека после операции, если нет осложнений, на 2-3 день. Первые дни, иногда недели, пациент испытывает боль в области шеи. Это нормальное явление и обусловлено послеоперационным отеком тканей, как правило, проходит самостоятельно на протяжении 1-2 месяцев.
Послеоперационный гипотиреоз
Практически в 100% случаев после удаления щитовидной железы развивается послеоперационный гипотиреоз. Все пациенты, перенесшие тиреоидэктомию, вынуждены пожизненно принимать заместительную гормональную терапию препаратами левотироксина.
Медицинское наблюдение после операции
Если пациенту сделали тиреоидэктомию, то это абсолютно не означает, что лечение окончено. Наоборот, каждый такой человек становится на учет у врача — эндокринолога и регулярно проходит медицинское обследование для контроля качества лечения, ранней диагностики возможных осложнений, рецидивов опухоли.
В дальнейшем каждые полгода необходимо посещать врача — эндокринолога для плановых обследований, если ничего не беспокоит. В случае наличия любых жалоб на прием к врачу нужно записаться срочно. Во время таких визитов, помимо объективного осмотра, пациенту выполняют ультразвуковое исследование, определяют уровень тиреоглобулина, кальцитонина (онкомаркеры), а также контролируют заместительную гормонотерапию – определяют концентрацию в крови ТТГ, Т4 и Т3, и согласно результатам, проводят коррекцию дозы левотироксина.
В случае необходимости врач может назначить и другие обследования, например, пункционную биопсию, сцинтиграфию, рентгенологическое обследование, УЗИ органов брюшной полости и пр.
Рекомендованная диета после тиреоидэктомии

Помимо этого, существует продукты, которые способны сдерживать рост опухолевых клеток. Их необходимо вводить в рацион питания людям, которым тиреоидэктомия выполнена по поводу рака.
Полезные продукты:
- разнообразные виды капусты,
- репа и редька,
- соя, чечевица, фасоль и другие бобовые,
- сельдерей,
- морковь,
- петрушка,
- рыба и другие морепродукты,
- творог и яйца,
- овсянка и гречневая крупа,
- свежие фрукты и мед,
- зерновой хлеб,
- растительные масла,
- нежирные сорта мяса и птица.
Учитывая повышенный риск развития атеросклероза и его осложнений (инфаркт, инсульт, гипертоническая болезнь и пр.) после тиреоидэктомии, в рационе питания таким людям нужно ограничивать следующие продукты или вовсе отказаться от их употребления:
- насыщенные животные жиры (сливочное масло, жирные сорта мяса, субпродукты);
- продукты, обогащенные простыми углеводами (сдобная выпечка, сладости);
- жаренная, острая, соленая пища;
- чипсы, сухарики и другие снеки.
Как жить после удаления ЩЖ
Многие считают, что после операцию станут инвалидами и поэтому боятся её делать. На самом деле всё совершенно не так. Только в редких случаях после операции могут появиться осложнения.
Источник
Тиреоидэктомия что это значит
а) Показания для тиреодэктомии:
— Абсолютные показания: дифференцированные злокачественные опухоли: операция всегда показана при фолликулярном и медуллярном раке; при папиллярном раке, если размер опухоли превышает 1 см или в случае мультифокального роста. Вмешательство также выполняется при недифференцированных злокачественных опухолях, если опухоль не выходит за границы органа.
— Альтернативные операции и мероприятия: гемитиреоидэк-томия при инкапсулированном папиллярном раке, если размер опухоли 2 см у пациентов моложе 50 лет; терапия радиоактивным йодом.
б) Подготовка к удалению щитовидной железы:
— Предоперационные исследования: исследование функции щитовидной железы и определение антител, сцинтиграфия, ультразвуковое исследование (рассмотрите возможность аспирационной биопсии), сканирование костей. Исключение множественных эндокринных опухолей.
— Подготовка пациента: необходимо достичь эутиреоидного состояния — назначение тиреостатических препаратов, бета-блокаторов. Не применяйте йодсодержащие рентгеноконтрастные вещества.
в) Специфические риски, информированное согласие пациента:
— Паралич возвратного гортанного нерва (до 2% случаев при первичной операции)
— Трахеостомия/охриплость
— Повреждение сосудов
— Лимфатический свищ
— Кальциевая недостаточность вследствие гипопаратиреоидизма (0,5-15% случаев)
— Послеоперационная терапия радиоактивным йодом/химио-терапия
— При необходимости, лимфаденэктомия
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине, разогнутая шея, подушка под лопатками, слегка поднята верхняя часть туловища.
е) Доступ. Воротниковый разрез по Кохеру.
ж) Этапы тиреоидэктомии:
— Расположение
— Обкладывание
— Кожный разрез и пересечение подкожной мышцы
— Пересечение поверхностных вен шеи
— Мобилизация краев раны
— Рассечение подподъязычных мышц
— Выделение сосудов верхнего полюса
— Пересечение сосудов верхнего полюса
— Перевязка сосудов верхнего полюса
— Пересечение нижней щитовидной артерии
— Пересечение сосудов нижнего полюса
— Пересечение перешейка щитовидной железы
— Отделение от передней стенки трахеи
— Закрытие раны
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Лимфодиссекция: всегда удаляйте паратрахеальные и околощитовидные узлы, а также другие увеличенные, макроскопически подозрительные узлы. При наличии подтвержденных малигнизированных лимфоузлов, удаляйте всю жировую ткань, содержащую лимфоузлы, от основания черепа до верхней апертуры грудной клетки, сохраняя внутреннюю яремную вену.
— Принципиально обращайтесь с каждой паращитовидной железой как с «последней»; найдите не менее одной железы с каждой стороны. Если имеется малейшее сомнение относительно жизнеспособности этих желез, прибегайте к их аутотрансплантации в грудино-ключично-сосцевидную мышцу.
е) Меры при специфических осложнениях. Не продолжайте тиреоидэктомию при наличии недифференцированного мелкоклеточного рака с широкой инвазией в окружающие структуры; ограничьтесь резекцией перешейка для декомпрессии трахеи.
и) Послеоперационный уход после удаления щитовидной железы:
— Медицинский уход: удалите активный дренаж на 2 день после операции. После тиреоидэктомии по поводу дифференцированного рака проведите терапию радиоактивным йодом, а затем заместительную гормональную терапию.
— Питание: сразу же
— Активизация: сразу же
— Период нетрудоспособности: 1-2 недели, дольше при реабилитации после стационарного лечения.
к) Оперативная техника тиреоидэктомии:
— Расположение
— Обкладывание
— Кожный разрез и пересечение подкожной мышцы
— Пересечение поверхностных вен шеи
— Мобилизация краев раны
— Рассечение подподъязычных мышц
— Выделение сосудов верхнего полюса
— Пересечение сосудов верхнего полюса
— Перевязка сосудов верхнего полюса
— Пересечение нижней щитовидной артерии
— Пересечение сосудов нижнего полюса
— Пересечение перешейка щитовидной железы
— Отделение от передней стенки трахеи
— Закрытие раны
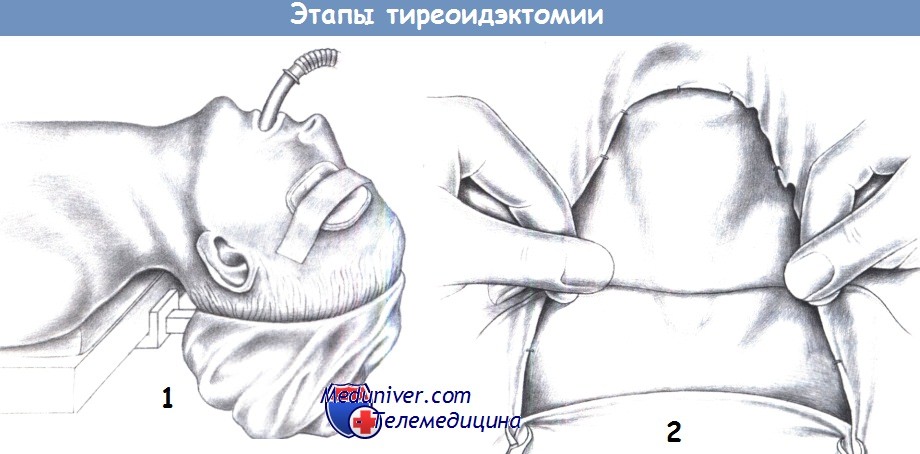
1. Положение пациента. Положение с максимально разогнутой шеей. Под лопатки подкладывается подушка. Волосистая часть головы полностью закрывается, дыхательная трубка присоединяется к удлинителю. Глаза можно марлевыми салфетками.
2. Обкладывание. Операционное поле обкладывается так, чтобы зона от нижней челюсти краниально до надгрудинной вырезки каудально, и до грудиноключичнососцевидных мышц латерально оставалась обнаженной. Для маркировки рекомендуется прижать нить 2-0 к коже шеи на 2-3 см выше надгрудинной вырезки. По образовавшемуся отпечатку можно проводить разрез. Симметричный рубец необходим по косметическим соображениям. Следует также ориентироваться на естественные кожные складки.
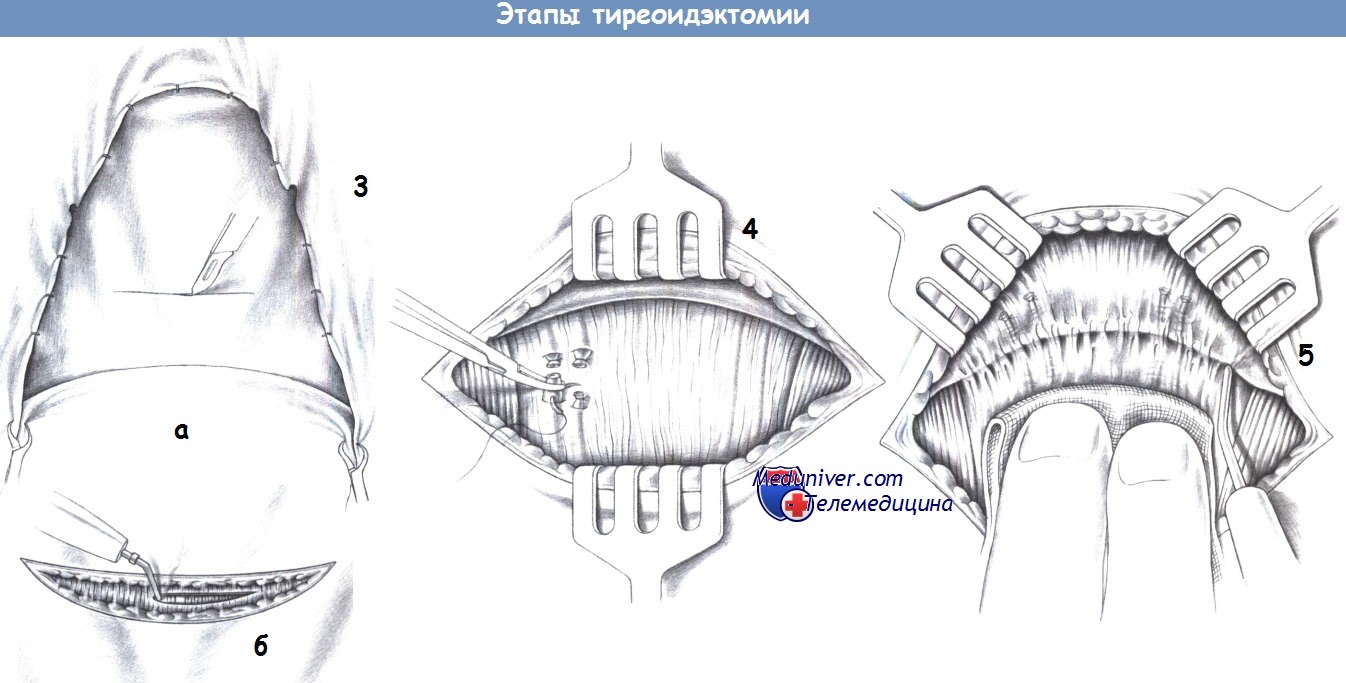
3. Кожный разрез и пересечение подкожной мышцы. Кожный разрез представляет собой воротниковый разрез по Кохеру между брюшками грудино-ключично-сосцевидных мышц с обеих сторон. После рассечения кожи, с помощью диатермии рассекается подкожная мышца.
4. Пересечение поверхностных вен шеи. Лоскуты кожи и подкожной мышцы мобилизуются краниально и каудально. Поверхностные вены шеи пересекаются между зажимами и перевязываются с прошиванием (3-0 PGA), так как простые лигатуры часто соскальзывают во время операции.
5. Мобилизация краев раны. Мобилизация краниального и каудального лоскутов кожи и подкожной мышцы производится дорзальнее пересеченных вен при постоянном вентральном натяжении лоскутов острыми крючками до обнажения гортани краниально и надгрудинной вырезки каудально. Латерально с каждой стороны должен быть виден медиальный край грудино-ключично-сосцевидной мышцы. Эта препаровка выполняется в слое, который практически лишен сосудов.
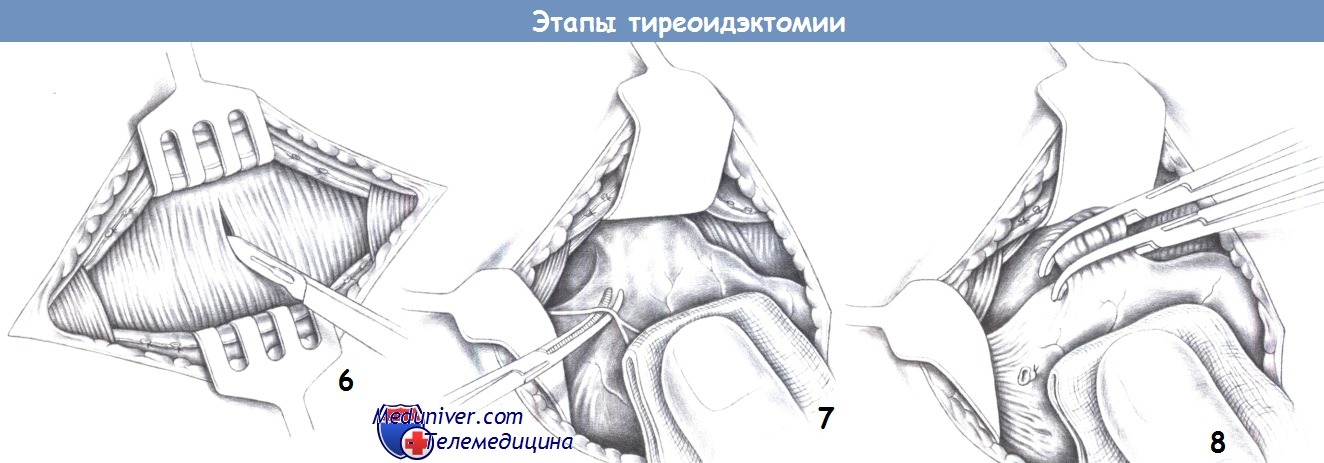
6. Рассечение подподъязычных мышц. После мобилизации краев раны, продольно по средней линии рассекаются подподъязычные мышцы. После диссекции в глубину до капсулы щитовидной железы, продольные мышцы разводятся в стороны изогнутыми зажимами Кохера, чтобы обнажить доли железы.
7. Выделение сосудов верхнего полюса. Диссекция правой доли щитовидной железы начинается с пересечения латеральных капсульных вен. Они пересекаются между зажимами Оверхольта и перевязываются (3-0 PGA). Правая доля щитовидной железы захватывается влажной марлевой салфеткой или зажимом Кохера и отводится каудально, для того чтобы натянуть сосуды верхнего полюса. Адекватное растяжение крючками позволяет отчетливо идентифицировать эти структуры.
8. Пересечение сосудов верхнего полюса. Сосуды перекрываются зажимами и пересекаются. При этом необходимо предохранить верхний гортанный нерв, лежащий краниально вдоль гортани около щитовидной железы.
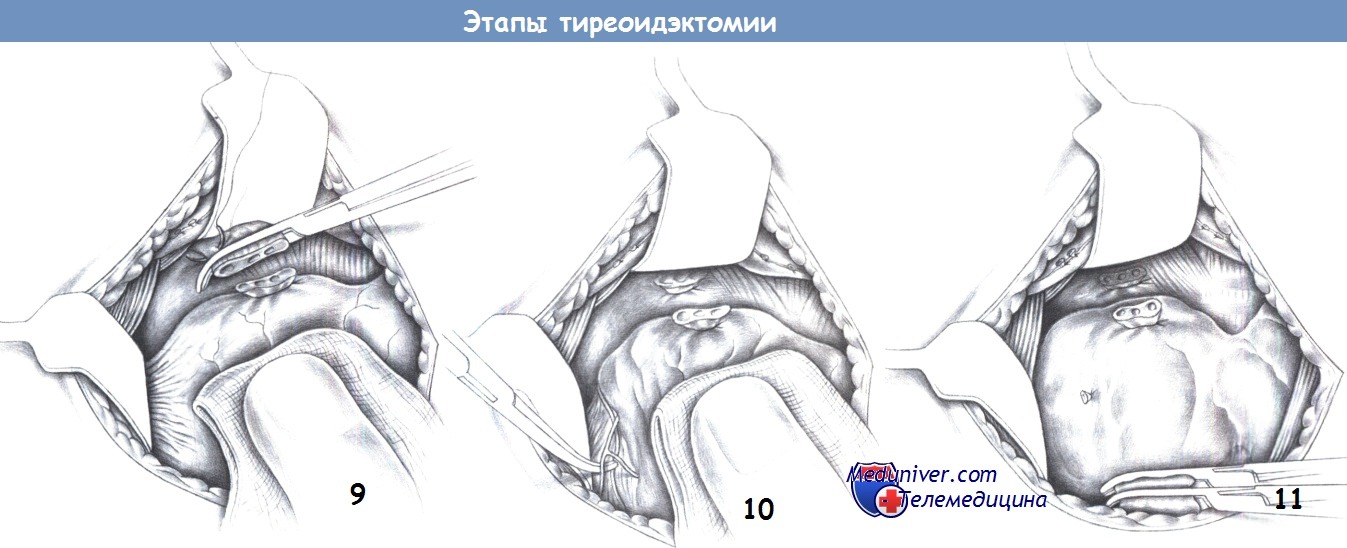
9. Перевязка сосудов верхнего полюса. Пересеченные сосуды верхнего полюса перевязываются с прошиванием (2-0 PGA). При простой перевязке существует риск соскальзывания лигатур. В зависимости от анатомической ситуации может потребоваться поэтапная перевязка сосудов верхнего полюса железы.
10. Перевязка нижней щитовидной артерии. Латеральная мобилизация щитовидной железы для тиреоидэктомии, прежде всего, требует пересечения нижней щитовидной артерии в дополнение к выявлению и предохранению околощитовидных желез. В то же время, необходимо надежно защитить возвратный гортанный нерв, учитывая, что он может пересекать артериальные ветви. Диссекция продолжается дорзально тупым и острым путем, вокруг щитовидной железы к трахее.
11. Пересечение сосудов нижнего полюса. После достаточной латеральной мобилизации с отчетливой идентификацией возвратного нерва, можно пересечь сосуды нижнего полюса между зажимами Оверхольта и перевязать их с прошиванием.
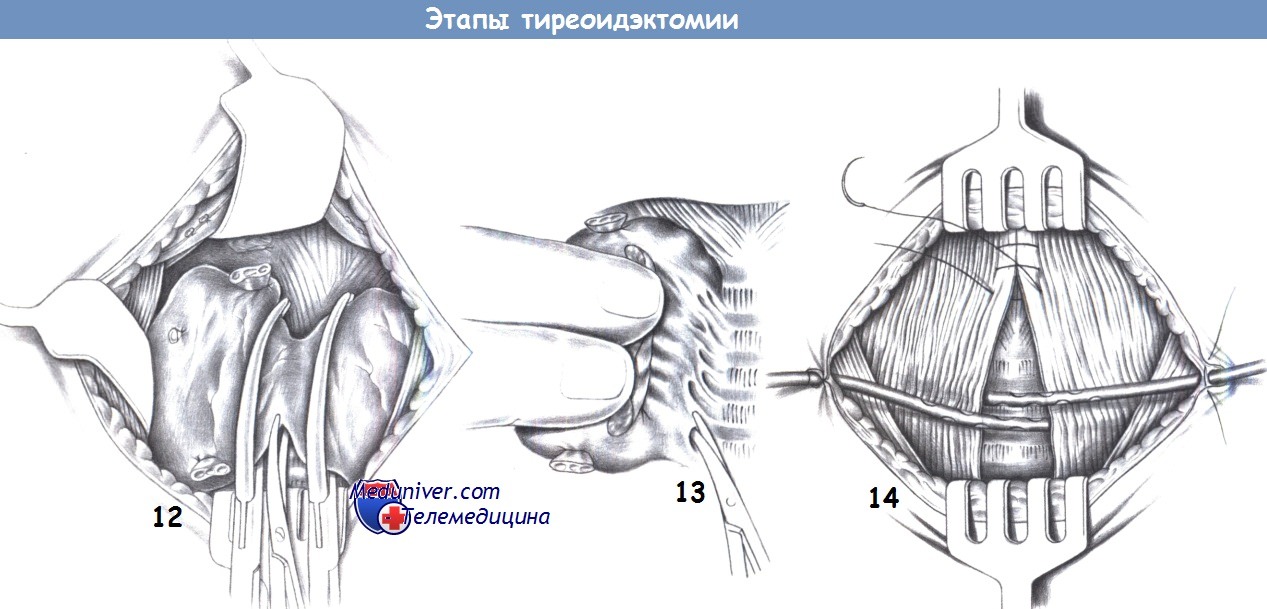
12. Пересечение перешейка. Последним этапом диссекции является пересечение перешейка. Для этого перешеек тупым путем мобилизуется от трахеи, и под него проводятся зажимы Оверхольта. При этом ни в коем случае не должна быть повреждена трахея. Разделенные части перешейка перевязываются с прошиванием.
13. Отделение от передней стенки трахеи. При коагуляции мелких сосудов щитовидную железу можно отделить от трахеи как последней зоны фиксации и удалить. При этом проводится тщательный многократный гемостаз.
14. Закрытие раны. Для дренирования раны устанавливаются два активных дренажа. Чтобы получить хороший косметический результат, они выводится из противоположных углов раны. Подподъязычные мышцы сопоставляются отдельными швами. Операцию завершают подкожные швы и кожные скобки.
Учебное видео эмбриогенеза (развития) щитовидной и паращитовидных желез
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник