- Хроническая субдуральная гематома
- Симптомы и причины возникновения гематом
- Диагностика и лечение
- Субдуральная гематома что это значит
- Субдуральное кровоизлияние
- Что такое Субдуральное кровоизлияние —
- Что провоцирует / Причины Субдурального кровоизлияния:
- Патогенез (что происходит?) во время Субдурального кровоизлияния:
- Симптомы Субдурального кровоизлияния:
- Диагностика Субдурального кровоизлияния:
- Лечение Субдурального кровоизлияния:
- К каким докторам следует обращаться если у Вас Субдуральное кровоизлияние:
Хроническая субдуральная гематома
Кровоизлияния в мозг доставляют немало хлопот, и 40 процентов всех внутричерепных кровоизлияний приходится на субдуральную гематому, которая, в свою очередь, перерастает через 7-10 дней в хроническую форму заболевания. Хроническая субдуральная гематома головного мозга происходит чаще всего в результате легкой черепно-мозговой травмы, при этом вокруг гематомы образуется капсула, заполненная жидкостью. Главной опасностью этого заболевания является ее прогрессирование и увеличение объема капсулы за счет новых кровоизлияний из вновь образованных сосудов капсул.
Симптомы и причины возникновения гематом
Хроническая субдуральная гематома может иметь разные размеры, от чего и зависит, в первую очередь, схема лечения и процент положительного исхода. Малые гематомы размером до 50 миллиметров рассасываются в результате медикаментозного лечения, несколько усложняется лечение гематом среднего размера (до 100 мм), и здесь многое зависит от расположения очага заболевания. Серьезные же последствия чаще всего наступают при гематоме крупных размеров. К слову сказать, в отличие от острой фазы, диагностика хронической субдуральной гематомы головного мозга производится редко, так как встречается заболевание довольно редко.
Симптомы хронической субдуральной гематомы головного мозга проявляются только на третью неделю после получения травмы, хотя не редко такое заболевание диагностируют у младенцев, но чаще всего оно диагностируется у людей среднего и пожилого возраста. Как правило, это результат травмы или удара в область головы, нередко подобные травмы получают при неправильном обращении с младенцем, например, при его подкидывании. Что касается хронической формы заболевания, то она возникает при многократных травмах головы, как правило. Следует также упомянуть предрасполагающие факторы заболевания, такие как онкологические новообразования в мозге, проблемы с сосудами, атрофия мозга, воспалительные заболевания сосудов и даже вредные привычки.
Операция на хроническую субдуральную гематому назначается только после проведения исследования и очной консультации нейро-хирурга, а лечение заболевания, в числе прочих патологий головного мозга, проводят в институте им. Бурденко. Поводом для обращения в медицинское учреждение может стать головная боль и тошнота – первые симптомы ХСГ, часто также возникает сильная рвота и повышается артериальное давление.
Диагностика и лечение
Чтобы правильно диагностировать заболевание специалисты назначают целый ряд исследований, и особенно важно сделать магнитно-резонансную томографию и компьютерную томографию. По результатам обследования будет принято решение о необходимости госпитализации больного и выбора схемы эффективного лечения хронической субдуральной гематомы головного мозга. Чаще всего, учитывая особенности заболевания, необходимости в удалении всей гематомы нет, так как достаточно через трефинационное отверстие выполнить дренирования трети жидкости, а оставшаяся ее часть исчезнет сама, но для этого должно пройти не 1,5-2 месяца.
Помимо операционного вмешательства существует возможность консервативного лечения заболевания, но чаще всего ждать хороших результатов от такого лечения не приходится. Консервативное лечение предполагает использование противоотечных препаратов и препаратов, улучшающих кровообращение, также могут назначаться препараты, улучшающие метаболизм, обезболивающие и противорвотные препараты. Реабилитация после хронической субдуральной гематомы головного мозга происходит в отделении интенсивной терапии, при этом выздоровление проходит лучше при хорошем уходе, а риск повторного кровоизлияния снижается при ограничении физических нагрузок.
Источник
Субдуральная гематома что это значит
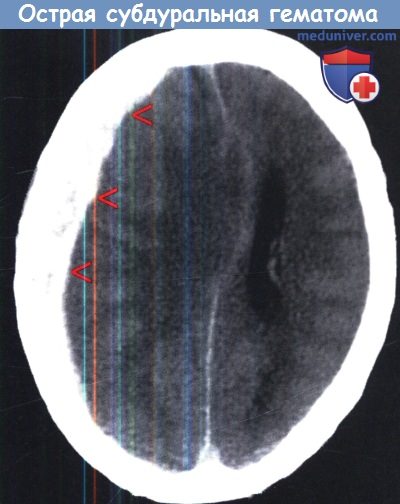
Субдуральная гематома (СДГ) представляет собой скопление крови в субдуральном пространстве между внутренней стороной твердой мозговой оболочки и поверхностью мозга. Определение «острая субдуральная гематома» варьирует от автора к автору. По определению Маршалла они считаются «острыми» в течение первых 24 часов после травмы, «подострыми» на 2-7 сутки и «хроническими» спустя 14 суток после травмы.
а) Патогенез. Основными причинами острой субдуральной гематомы (оСДГ) у молодых пациентов являются дорожно-транспортные происшествия, а в пожилой возрастной группе — падения с высоты. Частой причиной является жестокое обращение с детьми.
«Чистая» острая субдуральная гематома (оСДГ) не типична. Разрыв корковых артерии или переходных вен мозга после незначительной травмы является наиболее частой причиной этих случаев.
Причиной формирования большинства острой субдуральной гематомы (оСДГ) являются другие внутричерепные повреждения (разрывы сосудов коры либо артерий или вен ушибленной поверхности головного мозга). Сопутствующие интракраниальные повреждения обнаруживаются примерно у половины пациентов с ШКГ 3-15 баллов. У пациентов с ШКГ 8 баллов или ниже, доля таких повреждений увеличивается до 60-80%. Большинство из них представлены ушибами и/или травматическими внутримозговыми гематомами. Травматическое субарахноидальное кровоизлияние (тСАК) можно наблюдать в 10-20% случаев.
Поскольку большинство из этих поражений являются результатом несчастных случаев с высокой скоростью, особенно часты экстракраниальные травмы (средней зоны лица, органов грудной и брюшной полости, конечностей).
Большинство острой субдуральной гематомы (оСДГ) находятся в супратенториальной части в лобно-височно-теменной области. Межполушарные СДГ редки. Инфратенториальные оСДГ составляют менее 1% всех случаев.
б) Эпидемиология. На основании данных разных исследований, острая субдуральная гематома (оСДГ) возникают примерно у 10% всех пациентов с черепно-мозговой травмой. У коматозных больных частота составляет около 20%. Собственные данные автора по 1136 пациентам с тяжелыми травмами головы показали возникновение в 18,4% случаях изолированной травмы головы и 30,4% сочетанной травмы. оСДГ могут возникнуть в любом возрасте, но преимущественно у молодых мужчин в возрасте 30-50 лет.
в) Клинические признаки острой субдуральной гематомы (оСДГ). Как и при эпидуральной гематоме, голова должна быть исследована для выявления местных травм таких как кровоподтеки, ссаднения кожи и подапоневротические отеки.
В связи с тем, что тяжелая первичная травма головного мозга присутствует у большинства пациентов с оСДГ, чаще всего они поступают уже в коме. На момент поступления 37-80% всех пациентов имеют ШКГ 8 баллов и менее. Светлый промежуток наблюдается в менее чем 20% всех случаев. Почти у 50% всех поступивших в стационар с острой субдуральной гематомой зрачки изменены. Как и при других гематомах, вторичное ухудшение проявляется снижением показателя ШКГ, расширением ипсилатерального зрачка и контралатеральным гемипарезом с последующими клиническими признаками дислокационного синдрома.
г) Диагностика. Как и во всех случаях травмы КТ является методом выбора. В типичных случаях может быть выявлено двояковыпуклое объемное образование, пониженной плотности под внутренней стороной черепа в лобно-височной области. Вполне типично расширение гематомы в сильвиеву борозду. Как уже упоминалось, инфратенториальная оСДГ очень редкая находка. КТ не только выявляет саму оСДГ, но и сопутствующие внутричерепные повреждения.
д) Операция при острой субдуральной гематоме (оСДГ):
1. Показания. Как для эпидуральной гематомы, рандомизированные контролируемые исследования, сравнивающие результаты хирургического и нехирургического лечения отсутствуют. Таким образом, показания к операции также зависят от клинического состояния, неврологического статуса и данных КТ. Толщина и объем гематомы, степень смещения срединных структур и компрессия базальных цистерн тесно связаны с исходом. Гематомы с толщиной более 10 мм или гематомы, вызывающие смещение срединных структур более чем на 5 мм, должны удаляться независимо от состояния пациента.
Хирургическая эвакуация гематомы должна быть выполнены как можно скорее, потому что как и при ЭДГ задержка в операции обычно ухудшает конкретный исход. При небольшой гематоме, но клиническом ухудшении имеются хорошие показания к операции. В принципе рекомендуется измерение ВЧД у всех пациентов в коматозном состоянии и прооперированных по поводу оСДГ. Возраст (как и во всех случаях ЧМТ) является четким предиктором исхода у пациентов с оСДГ, различные исследования были акцентированы на результатах операций по поводу оСДГ у пожилых пациентов. На основании полученных данных можно утверждать, что хорошие функциональные результаты у коматозных больных в возрасте старше 70 лет очень маловероятны. Таким образом, при оценке показаний этот факт также необходимо учитывать.
2. Общие хирургические принципы. Существуют различные методы эвакуации острой субдуральной гематомы (оСДГ). Чаще применяются трефинации, краниотомия и краниоэктомия (с дополнительной дуропластикой или без нее) и подвисочная декомпрессия. Очень немногие исследования посвящены перспективной оценке влияния этих различных хирургических методов на результат. Единственно, что можно извлечь из этих данных является то, что эвакуация оСДГ через трефинацию, как правило, не самый лучший вариант.
В нашем учреждении для эвакуации острой субдуральной гематомы (оСДГ) в типичной локализации используется большой стандартизированный «травма-лоскут» (то есть большая лобно-височно-теменная базальная трепанация черепа). Вполне понятно, что кожный и костный лоскут, а также вскрытие оболочки должны быть достаточно большими (поэтому для выявления всех источников кровотечения, а также снижения ВЧД должны быть визуализированы лобно-боковая, височная и теменная кора). После удаления костного лоскута и открытия ТМО удаление гематомы выполняется путем аспирирования и отмывания. Мы обычно резецируем только сильно ушибленные части мозга, также удаляя сгустки в лобной и височной области.
Если мозг расслаблен, и нет тенденции к отеку, мы имплантируем паренхиматозный датчик ВЧД и завершаем операцию с тщательным гемостазом, ушиванием ТМО, реимплантацией костного лоскута и ушиванием мягких тканей. Если же мозг имеет тенденцию к набуханию (основное правило: достижение уровня ТМО в конце интракраниальной части операции) мы выполняем дуропластику и удаляем костный лоскут.
3. Послеоперационные меры предосторожности. Как и во всех случаях травматических гематом, после операции для оценки полноты удаления гематомы и исключения рецидива должна быть выполнена контрольная КТ.
4. Результаты. С учетом того, что большинство пациентов с острыми травматическими субдуральными гематомами (оСДГ) имеет тяжелую первичную травму, результат в целом хуже, чем у пациентов с эпидуральной гематомой. Клиническое состояние, начальный неврологический статус, длительность вклинения и сопутствующие внутричерепные поражения являются чрезвычайно значимыми предикторами исхода. В целом смертность у коматозных больных колеблется от 45 до 70%, с частотой хорошего функционального результата от 10 до 20%.
вызывающей компрессию ипсилатерального желудочка и смещение средней линии. 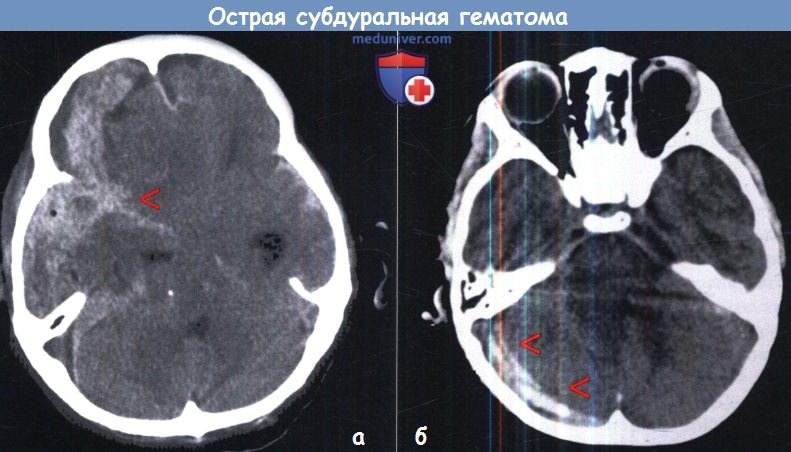
б — Острая субдуральная гематома над правым полушарием мозжечка. 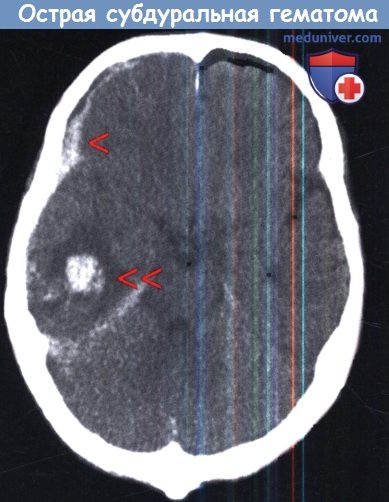
сопровождающаяся ушибом височной доли (двойная красная стрелка). 
А. После разреза кожи головы и удаления костного лоскута напряженная синеватая твердая мозговая оболочка указывает на наличие гематомы.
Б. После вскрытия ТМО. В. После удаления большей части гематомы.
Обратите внимание на красный цвет поверхности мозга, связанный с травматическим субарахноидальным кровоизлиянием и несколькими ушибами мозга.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Субдуральное кровоизлияние
Что такое Субдуральное кровоизлияние —
Субдуральное кровоизлияние развивается при разрыве крупных вен и венозных синусов.
Головной мозг окружен тремя оболочками. Наружная, твердая мозговая оболочка, является самой плотной. Травмы головы и головного мозга нередко приводят к кровотечению в пространство между твердой оболочкой и мозгом. При острых травмах, ассоциированных с образованием субдуральной гематомы, как правило, повреждается и ткань мозга. Гематома может быстро увеличиваться. У таких пациентов отмечаются серьезные неврологические отклонения и смерть. Хроническое субдуральное кровоизлияние возникает, если предыдущее кровоизлияние не рассасывается. Тогда вокруг сгустка крови формируется оболочка, в которую прорастают кровеносные сосуды. Они могут периодически кровоточить в полость гематомы. За счет медленного роста Хроническое субдуральное кровоизлияние может достигать гигантских размеров. При этом возникают различные симптомы.
Что провоцирует / Причины Субдурального кровоизлияния:
Острое субдуральное кровоизлияние обычно возникает за счет травмы. Иногда не отмечается какой-либо травмы головы. Гематома может возникать, если пациент принимает лекарства, разжижающие кровь. Хроническое субдуральное кровоизлияние обычно развивается на месте сгустка крови, который не рассосался и отграничился оболочкой. Васкуляризированная оболочка способна повторно кровоточить в полость гематомы, расширяя ее. Иногда в субдуральное пространство может кровоточить артериовенозная мальформация, аневризма или опухоль мозга, что приводит к образованию субдурального кровоизлияния.
Источниками субдуральных кровоизлияний могут быть поврежденные шальные и корковые сосуды (как артериальные, так и венозные), часто в области контузионного очага. Иногда причиной субдуральных гематом бывает разрыв вены Галена или повреждение средней оболочечной артерии и вен, сопровождающих ее.
Патогенез (что происходит?) во время Субдурального кровоизлияния:
Симптомы Субдурального кровоизлияния:
Клиника субдуральных гематом при тяжелой травме черепа и головного мозга определяется общемозговыми, очаговыми полушарными и стволовыми симптомами, которые могут быть обусловлены, с одной стороны, ушибом мозга, а с другой — образующейся гематомой. По мере нарастания синдрома сдавления развивается дислокация головного мозга с вклинением ствола в тенториальное и большое затылочное отверстие.
При разрыве намета выявляются признаки сдавления ствола мозга: отклонение глазных яблок в сторону, анизокория с отсутствием реакции зрачков на свет, сопор или кома. Первыми симптомами при инфратенториальном кровоизлиянии может быть ригидность затылочных мышц, запрокидывание головы или опистотонус, брадикардия.
Состояние ребенка тяжелое уже с первых минут после родов, оценка по шкале Ангар низкая. Летальный исход часто наблюдается в первые 2 суток.
Субдуральное кровоизлияние на конвексительной поверхности мозга проявляется очаговыми симптомами в виде гемипареза с поворотом глаз и головы в сторону очага, парциальные судороги в паретичных конечностях. Анизокория с утратой реакции зрачка на свет на стороне гематомы указывает на дислокацию с вклинением мисочной доли в вырезку намета мозжечка.
Течение зависит от своевременности диагностики и лечения. При раннем удалении супратенториальной гематомы у 50-80% детей прогноз благоприятный, у остальных — неврологические расстройства различной степени тяжести (гемисиндром, гидроцефалия, минимальная церебральная дисфункция и др.). Новррожденные с разрывом намета мозжечка погибают в раннем неонатальном периоде. У новорожденных с субтенториальной субдуральной гематомой без повреждения намета мозжечка возможен благоприятный исход, но с последующим развитием гидроцефалии в результате обструкции ликворных путей.
Диагностика Субдурального кровоизлияния:
Диагностическое значение имеют КТ и МРТ, выявляющие гематому.
Дифференциальная диагностика между субдуральной и эпидуральной гематомой весьма трудна. Однако можно отметить, что субдуральные гематомы все же чаще возникают в случаях более тяжелой травмы.
При субдуральных гематомах чаще бывают джексоновские припадки, реже — генерализованные с фокальным компонентом. Судороги обычно возникают на противоположной стороне от гематомы. При эпидуральных кровоизлияниях форма припадков остается такой же, но они наблюдаются реже, и судороги далеко не всегда бывают на противоположной стороне от гематомы. По-видимому, в этих случаях припадки обусловлены ушибом головного мозга.
Лечение Субдурального кровоизлияния:
При крупных субдуральных гематомах показано неотложное нейрохиругическое вмешательство. При небольших гематомах возможно ее рассасывание.
Прогноз при разрыве намета или серпа неблагоприятен. При субдуральных гематомах на конвекситальной поверхности полушарий мозга относительно благоприятен, более чем у половины новорожденных очаговые неврологические нарушения регрессируют. В ряде случаев развивается вторичная гидроцефалия.
К каким докторам следует обращаться если у Вас Субдуральное кровоизлияние:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Субдурального кровоизлияния, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Источник


