- Ложный круп или астма? Как их различить и чем помочь при приступе
- Ночной гость
- А ну-ка открой ротик
- Это бронхоспазм?
- Как снять приступ ложного крупа
- Код вставки на сайт
- Ложный круп или астма? Как их различить и чем помочь при приступе
- Ночной гость
- А ну-ка открой ротик
- Это бронхоспазм?
- Как снять приступ ложного крупа
- Спазмолитическое действие при кашле что это значит
Ложный круп или астма? Как их различить и чем помочь при приступе
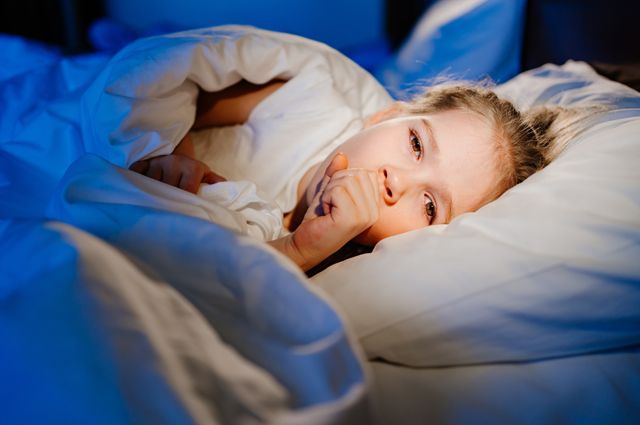
Кашель — это безусловный врожденный защитный рефлекс, который облегчает процесс очищения дыхательных путей от инородных тел, токсинов и избыточной слизи, подчеркивает заслуженный врач РФ, директор Университетской детской клинической больницы, доктор медицинских наук, заведующая кафедрой детских болезней Лечебного факультета Первого МГМУ им. И. М. Сеченова, профессор Наталья Геппе. Но также это и один из самых частых симптомов массы заболеваний. Помимо простуд и ОРВИ есть и множество других причин для его возникновения. Ложный круп — одна из них. Приступ этого заболевания у ребенка, как правило, производит на родителей сильное впечатление.
Ночной гость
Ложный круп, или стенозирующий ларинготрахеит — это одно из проявлений ОРВИ. Он возникает в гортани, где образуется отек, из-за которого процесс дыхания нарушается. Чтобы развился приступ, не обязательно вирусное заболевание должно протекать тяжело. Порой у ребенка накануне был лишь легкий насморк и слабый кашель.
Как правило, ложный круп случается ближе к ночи, но за несколько часов до этого у ребенка уже начинают возникать предвестники. Из-за сужения просвета дыхательных путей голос малыша становится сиплым, появляется свистящий звук при дыхании. Слыша это, порой родители начинают подозревать, что у ребенка начала развиваться бронхиальная астма. Но на самом деле любой врач, услышав такой звук, поймет, что это не так. Ведь при обструкции нижних дыхательных путей (бронхиальной астме) больной вдыхает нормально (проблемы возникают только с выдохом), а при ложном крупе, наоборот, затруднен не выдох, а вдох. Ребенок шумно вдыхает, делая так называемый инспираторный вдох. Кроме того, при ложном крупе возникает особый кашель — лающий. Кому-то он напоминает воронье карканье или даже звук железа по стеклу. По мере сужения просвета дыхательных путей симптомы нарастают, поэтому требуется неотложная медицинская помощь. Врачи скорой при необходимости сделают ребенку инъекцию глюкокортикостероидов. Конечно, не у каждого ребенка ложный круп может дойти до фазы удушья, но при предрасположенности к такому осложнению лучше иметь в домашней аптечке такие препараты.
А ну-ка открой ротик
Чаще всего ложный круп возникает у детей в 2-3 года, может повторяться еще в течение нескольких лет, а потом проходит. Если ложный круп возник у ребенка впервые, родителям лучше вызвать скорую. Врачи дадут ребенку четкую инструкцию, что делать при повторении ситуации. Таким образом, они могут сами купировать новый приступ.
Но неопытным мамам и папам лучше прибегнуть к помощи медиков. Ведь спутать ложный круп можно с отеком Квинке, возникающим при аллергии, заглоточным абсцессом или, например, с попаданием в горло инородного предмета.
Если ребенок (особенно первых лет жизни) закашлял внезапно, на фоне полного здоровья, первым делом следует побеспокоиться, не связано ли это с аспирацией дыхательных путей. Ведь малыши во время игры часто все засовывают себе в рот, именно поэтому на игрушках, содержащих мелкие детали, есть возрастная маркировка, их нельзя давать детям моложе 3 лет. При таком кашле требуется срочная помощь. Кстати, инородное тело в дыхательных путях не только мешает дыханию, но и может быть причиной повторяющихся пневмоний.
Это бронхоспазм?
При астме тоже возникает особый приступообразный сухой кашель с одышкой и свистящим дыханием. Ребенка, страдающего таким кашлем, надо обязательно показать пульмонологу, хотя это может быть и не астма, а, например, бронхоспазм. К его развитию склонны некоторые дети (чаще дошкольного возраста). Это особенность их физиологии. Но игнорировать такой симптом все равно нельзя, надо с ним тщательно разбираться, не откладывая на потом. Ведь 80% детей с бронхиальной астмой заболевают как раз в первые 5 лет жизни.
Важно прислушаться к выдоху. Если на выдохе больной издает высокий тонкий свист, который слышен даже на расстоянии, уже можно заподозрить, что дело тут не в обычном ОРВИ. Хотя вирусные инфекция и могут стать для астмы триггером.
Для облегчения состояния ребенка медики могут применить глюкокортикоидные препараты (могут вводиться в виде таблеток внутрь, внутривенно или через небулайзер, а также в суппозиториях ректально). Обычно уже на второй день ребенку становится легче, а через неделю малыш выздоравливает.
Как снять приступ ложного крупа
Хотя в подавляющем случае госпитализация при ложном крупе не нужна, все-таки лучше вызвать скорую помощь, а до приезда врачей следует:
1. Открыть окно или форточки, чтобы дать доступ свежему воздуху и снизить температуру в комнате. Снять с малыша лишнюю одежду. Придать ему вертикальное положение (например, посадив к себе на колени). Также важно успокоить его, погладить, поцеловать, если он испугался. Говорить спокойным тоном.
2. Включить увлажнитель воздуха. Сделать щелочную ингаляцию с помощью небулайзера. Если его нет, пустить воду в ванну, насыпать соду и посидеть там с ребенком минут 10.
3. Дать ребенку попить из ложки мелкими глотками теплое (лучше щелочное) питье, которое разжижает мокроту. Мелкие глотки приводят к сокращению гортани, помогают выталкивать мокроту из верхних дыхательных путей. После каждых 5=6 глотков питья надо просить ребенка откашливаться.
4. Ребенку-аллергику дать антигистаминный препарат.
5. Не давать до приезда врачей никаких лекарств. А также не кормить, не давать конфет.
304 [TIMESTAMP_X] => 2019-10-28 10:43:57 [IBLOCK_ID] => 21 [NAME] => URL исходной статьи [ACTIVE] => Y [SORT] => 500 [CODE] => source_url [DEFAULT_VALUE] => [PROPERTY_TYPE] => S [ROW_COUNT] => 1 [COL_COUNT] => 30 [LIST_TYPE] => L [MULTIPLE] => N [XML_ID] => 304 [FILE_TYPE] => [MULTIPLE_CNT] => 5 [TMP_ID] => [LINK_IBLOCK_ID] => 0 [WITH_DESCRIPTION] => N [SEARCHABLE] => N [FILTRABLE] => N [IS_REQUIRED] => N [VERSION] => 1 [USER_TYPE] => [USER_TYPE_SETTINGS] => [HINT] => [PROPERTY_VALUE_ID] => 450207 [VALUE] => https://aif.ru/health/children/lozhnyy_krup_ili_astma_kak_ih_razlichit_i_chem_pomoch_pri_pristupe [DESCRIPTION] => [VALUE_ENUM] => [VALUE_XML_ID] => [VALUE_SORT] => [
NAME] => URL исходной статьи [
Ссылка на публикацию: aif.ru
Код вставки на сайт
Ложный круп или астма? Как их различить и чем помочь при приступе

Кашель — это безусловный врожденный защитный рефлекс, который облегчает процесс очищения дыхательных путей от инородных тел, токсинов и избыточной слизи, подчеркивает заслуженный врач РФ, директор Университетской детской клинической больницы, доктор медицинских наук, заведующая кафедрой детских болезней Лечебного факультета Первого МГМУ им. И. М. Сеченова, профессор Наталья Геппе. Но также это и один из самых частых симптомов массы заболеваний. Помимо простуд и ОРВИ есть и множество других причин для его возникновения. Ложный круп — одна из них. Приступ этого заболевания у ребенка, как правило, производит на родителей сильное впечатление.
Ночной гость
Ложный круп, или стенозирующий ларинготрахеит — это одно из проявлений ОРВИ. Он возникает в гортани, где образуется отек, из-за которого процесс дыхания нарушается. Чтобы развился приступ, не обязательно вирусное заболевание должно протекать тяжело. Порой у ребенка накануне был лишь легкий насморк и слабый кашель.
Как правило, ложный круп случается ближе к ночи, но за несколько часов до этого у ребенка уже начинают возникать предвестники. Из-за сужения просвета дыхательных путей голос малыша становится сиплым, появляется свистящий звук при дыхании. Слыша это, порой родители начинают подозревать, что у ребенка начала развиваться бронхиальная астма. Но на самом деле любой врач, услышав такой звук, поймет, что это не так. Ведь при обструкции нижних дыхательных путей (бронхиальной астме) больной вдыхает нормально (проблемы возникают только с выдохом), а при ложном крупе, наоборот, затруднен не выдох, а вдох. Ребенок шумно вдыхает, делая так называемый инспираторный вдох. Кроме того, при ложном крупе возникает особый кашель — лающий. Кому-то он напоминает воронье карканье или даже звук железа по стеклу. По мере сужения просвета дыхательных путей симптомы нарастают, поэтому требуется неотложная медицинская помощь. Врачи скорой при необходимости сделают ребенку инъекцию глюкокортикостероидов. Конечно, не у каждого ребенка ложный круп может дойти до фазы удушья, но при предрасположенности к такому осложнению лучше иметь в домашней аптечке такие препараты.
А ну-ка открой ротик
Чаще всего ложный круп возникает у детей в 2-3 года, может повторяться еще в течение нескольких лет, а потом проходит. Если ложный круп возник у ребенка впервые, родителям лучше вызвать скорую. Врачи дадут ребенку четкую инструкцию, что делать при повторении ситуации. Таким образом, они могут сами купировать новый приступ.
Но неопытным мамам и папам лучше прибегнуть к помощи медиков. Ведь спутать ложный круп можно с отеком Квинке, возникающим при аллергии, заглоточным абсцессом или, например, с попаданием в горло инородного предмета.
Если ребенок (особенно первых лет жизни) закашлял внезапно, на фоне полного здоровья, первым делом следует побеспокоиться, не связано ли это с аспирацией дыхательных путей. Ведь малыши во время игры часто все засовывают себе в рот, именно поэтому на игрушках, содержащих мелкие детали, есть возрастная маркировка, их нельзя давать детям моложе 3 лет. При таком кашле требуется срочная помощь. Кстати, инородное тело в дыхательных путях не только мешает дыханию, но и может быть причиной повторяющихся пневмоний.
Это бронхоспазм?
При астме тоже возникает особый приступообразный сухой кашель с одышкой и свистящим дыханием. Ребенка, страдающего таким кашлем, надо обязательно показать пульмонологу, хотя это может быть и не астма, а, например, бронхоспазм. К его развитию склонны некоторые дети (чаще дошкольного возраста). Это особенность их физиологии. Но игнорировать такой симптом все равно нельзя, надо с ним тщательно разбираться, не откладывая на потом. Ведь 80% детей с бронхиальной астмой заболевают как раз в первые 5 лет жизни.
Важно прислушаться к выдоху. Если на выдохе больной издает высокий тонкий свист, который слышен даже на расстоянии, уже можно заподозрить, что дело тут не в обычном ОРВИ. Хотя вирусные инфекция и могут стать для астмы триггером.
Для облегчения состояния ребенка медики могут применить глюкокортикоидные препараты (могут вводиться в виде таблеток внутрь, внутривенно или через небулайзер, а также в суппозиториях ректально). Обычно уже на второй день ребенку становится легче, а через неделю малыш выздоравливает.
Как снять приступ ложного крупа
Хотя в подавляющем случае госпитализация при ложном крупе не нужна, все-таки лучше вызвать скорую помощь, а до приезда врачей следует:
1. Открыть окно или форточки, чтобы дать доступ свежему воздуху и снизить температуру в комнате. Снять с малыша лишнюю одежду. Придать ему вертикальное положение (например, посадив к себе на колени). Также важно успокоить его, погладить, поцеловать, если он испугался. Говорить спокойным тоном.
2. Включить увлажнитель воздуха. Сделать щелочную ингаляцию с помощью небулайзера. Если его нет, пустить воду в ванну, насыпать соду и посидеть там с ребенком минут 10.
3. Дать ребенку попить из ложки мелкими глотками теплое (лучше щелочное) питье, которое разжижает мокроту. Мелкие глотки приводят к сокращению гортани, помогают выталкивать мокроту из верхних дыхательных путей. После каждых 5=6 глотков питья надо просить ребенка откашливаться.
4. Ребенку-аллергику дать антигистаминный препарат.
5. Не давать до приезда врачей никаких лекарств. А также не кормить, не давать конфет.
Источник
Спазмолитическое действие при кашле что это значит
ЛОР-клиника Московского областного научно-исследовательского клинического института им. М.Ф. Владимирского, Москва
ФГБОУ ВО «Воронежский государственный медицинский университет им. Н.Н. Бурденко», Воронеж, Россия
Кафедра оториноларингологии МОНИКИ им. М.Ф. Владимирского
Кафедра болезней уха, горла и носа Первого МГМУ им. И.М. Сеченова Минздрава России, Москва, Россия, 119991
Рефлекторный кашель. Причины, диагностика и возможности комплексной терапии
Журнал: Вестник оториноларингологии. 2018;83(6): 31-34
Свистушкин В. М., Карпова О. Ю., Никифорова Г. Н., Ракунова Е. Б. Рефлекторный кашель. Причины, диагностика и возможности комплексной терапии. Вестник оториноларингологии. 2018;83(6):31-34.
Svistushkin V M, Karpova O Yu, Nikiforova G N, Rakunova E B. Reflectory cough. The causes, diagnostics and the possibilities for the combined treatment. Vestnik Oto-Rino-Laringologii. 2018;83(6):31-34.
https://doi.org/10.17116/otorino20188306131
ЛОР-клиника Московского областного научно-исследовательского клинического института им. М.Ф. Владимирского, Москва


Основной причиной рефлекторного кашля является нейрогенная гипервентиляция. Признаками рефлекторного кашля являются его сухой, надсадный характер, постепенное нарастание или внезапное начало, невозможность остановить приступ, ощущение нехватки воздуха. В качестве триггеров приступа могут выступать глубокий вдох, разговор, физическая и психоэмоциональная нагрузка, стресс, усталость. Типичными ларингоскопическими признаками являются широкая голосовая щель — 20 мм и более (обычно до 15 мм), спазмирование голосовых складок на вдохе, судорожное смыкание голосовых складок. В клинике болезней уха, горла и носа Первого МГМУ им. И.М. Сеченова пролечено более 500 пациентов с рефлекторным кашлем. Всем пациентам проводилось комплексное лечение, включающее 10 процедур внутрикожных новокаиновых блокад зон Захарьина—Геда для гортани и аурикулярной рефлексотерапии, дыхательную гимнастику, направленное на снятие гипервентиляции, назначались седативные препараты, миорелаксанты с целью снятия патологически повышенного тонуса мышц гортани, препараты кальция по показаниям, а также противокашлевые препараты.
ЛОР-клиника Московского областного научно-исследовательского клинического института им. М.Ф. Владимирского, Москва
ФГБОУ ВО «Воронежский государственный медицинский университет им. Н.Н. Бурденко», Воронеж, Россия
Кафедра оториноларингологии МОНИКИ им. М.Ф. Владимирского
Кафедра болезней уха, горла и носа Первого МГМУ им. И.М. Сеченова Минздрава России, Москва, Россия, 119991
Кашель является самой частой причиной обращения к врачу среди респираторных проявлений, его особенностью является гетерогенность — развитие в результате действия различных факторов. В научной литературе описано 53 возможных причин развития кашля [1]. Установить этиологию кашля чрезвычайно важно, так как именно устранение его первопричины во многом обеспечивает успех лечения. Острый кашель чаще всего является симптомом респираторной вирусной инфекции, продолжается не более 2 нед, успешно поддается лечению и не приводит к серьезным осложнениям. Причину длительного, плохо поддающегося лечению кашля установить сложнее, у некоторых пациентов может быть несколько факторов возникновения кашля. Даже в развитых странах с высоким уровнем здравоохранения более чем в 20% случаев источник формирования хронического кашля остается неустановленным [1—8].
Интенсивный сухой кашель в результате сильного форсированного выброса воздуха из дыхательных путей значительно повышает внутрилегочное и внутригрудное давление, что снижает поступление воздуха в альвеолы, может способствовать развитию эмфиземы легочной ткани, формированию или увеличению грыж, оказывает негативное влияние на работу сердечно-сосудистой системы. Напряженный кашель часто способствует развитию нарушений сердечного ритма, редкие осложнения кашля описаны как кровоизлияния в головной мозг и сетчатку глаза у пациентов, имеющих сосудистую патологию. На фоне повышения внутригрудного давления в момент кашля у некоторых больных развивается беттолепсия — кратковременная потеря сознания или судороги. В ряде случаев пациенты с интенсивным длительным кашлем жалуются на утомление, недомогание, бессонницу, изменение голоса, соматические боли, потливость, недержание мочи. Так упорный длительный кашель значительно ухудшает качество жизни [1—3, 6, 7, 9].
Одна из патологических разновидностей кашля — его рефлекторная форма, являющаяся симптомом заболевания вне патологии бронхолегочной системы. Рефлекторный кашель — это невротическое состояние, проявляющееся сухим приступообразным кашлем в дневное или ночное время. Длительно сохраняющийся кашель с течением времени практически всегда приобретает рефлекторный характер в связи с изменением функционального состояния кашлевых рецепторов и соответствующих нервных центров [4, 5, 9, 10]. Приступы кашля могут сопровождаться ларингоспазмом, ощущением удушья, плохо отвечают на классические методы лечения. Данное состояние может имитировать бронхиальную астму или сочетаться с ней.
По данным нашей клиники, в последние десятилетия отмечается рост больных с рефлекторным кашлем, что соответствует и общему повышению частоты развития различных невротических состояний. Рефлекторный кашель может иметь как центральное, так и периферическое происхождение, развиваясь соответственно при патологическом раздражении кашлевого центра продолговатого мозга или периферических рецепторов блуждающего нерва. Ряд исследователей указывают, что рефлекторный кашель формируется на фоне нейрогенного гипервентиляционного синдрома (ГВС), при этом сопутствующие патологические процессы являются провоцирующими факторами для его проявления. Данная точка зрения подтверждается результатами ранее проведенных нами исследований. Это объясняет длительное сохранение рефлекторного кашля даже после устранения провоцирующих его факторов [4, 5, 9—11].
Известно, что ГВС обусловлен психогенной или органической (5% случаев) дисфункцией центральной нервной системы, проявляется различными клиническими нарушениями и приводит к формированию устойчивого патологического типа дыхания, однако до настоящего времени причины развития и сохранения данного синдрома остаются невыясненными. Гипервентиляция — повышение глубины и частоты дыхания — нарушает процессы газообмена в легких, вызывает чрезмерное выделение углекислоты, развитие гипокапнии со снижением парциального давления двуокиси углерода в альвеолярном воздухе и респираторный алкалоз. Неосознанное слишком глубокое и частое дыхание обусловливает у таких больных ощущение нехватки воздуха. Именно дыхательный алкалоз наряду со снижением уровня ионизированного кальция вызывает повышение уровня нервно-мышечной возбудимости, в том числе спазм мыщц гортани, и провоцирует приступы кашля [9—12].
Признаками рефлекторного кашля являются его сухой, надсадный характер, постепенное нарастание или внезапное начало, невозможность остановить приступ, ощущение нехватки воздуха. Характерно, что место начала рефлекторного кашля сами пациенты локализуют в области передней поверхности шеи. К факторам, провоцирующим начало приступа, относят глубокое дыхание, разговор, стрессовые ситуации, вдыхание дыма, усталость. Кроме кашля, пациентов беспокоит сухость и першение в горле, ощущение нехватки воздуха и «кома в горле». На фоне ГВС могут развиваться различные патологические изменения со стороны не только респираторного тракта, но и сердечно-сосудистой и пищеварительной систем, психоэмоционального статуса, терморегуляции, а также двигательные нарушения, тетания [10, 11]. Парадоксальными проявлениями гипервентиляционного синдрома являются периодические вздохи, аритмичность дыхания, немотивированная зевота, сопение, облизывание губ, покашливание. Такие признаки в отсутствие углубленных дыхательных движений часто не привлекают внимание врачей и пациентов, но могут поддерживать гипокапнию и респираторный алкалоз [8, 10—12].
Рефлекторный кашель может развиваться на фоне воспалительных заболеваний ЛОР-органов, при односторонних параличах и парезах гортани, пролапсе мембранозной части трахеи, патологии плевры, перикарда, щитовидной железы, желудочно-кишечного тракта, наличии диафрагмальной грыжи, повышенной чувствительности организма к какому-либо веществу, в том числе аллергии, вследствие приема ингибиторов ангиотензинпревращающего фермента. Мы наблюдали пациентов, у которых триггером возникновения рефлекторного кашля являлись операции под наркозом, роды, трахеостомия. Сухой приступообразный кашель может длительное время сохраняться у пациентов после перенесенных инфекционных процессов, таких как коклюш, микоплазменная и хламидийная инфекции, грипп и других. На фоне коклюша (возбудитель Bordetella pertussis) кашель обусловлен постоянным раздражением рецепторов респираторного тракта, что приводит к формированию в дыхательном центре очага возбуждения типа доминанты и сохранению его в течение нескольких лет. Кроме того, нейротропный коклюшный токсин поражает кашлевой центр в продолговатом мозге и способствует формированию порочного круга. Приступы спастического коклюшного и посткоклюшного кашля могут быть спровоцированы и неспецифическими раздражителями [1—3, 5, 9—12].
Оценка характеристик и параметров кашля на фоне различных заболеваний помогает врачу поставить правильный диагноз конкретному больному. Необходимо проведение тщательного дифференциально-диагностического поиска, в том числе и с участием различных специалистов — пульмонолога, кардиолога, оториноларинголога, эндокринолога, невролога, психиатра. Несомненную сложность представляет диагностика разновидности рефлекторного кашля — психогенного, особенно в отсутствие каких-либо органических нарушений и при уверенности пациента в наличии причинного заболевания респираторного тракта.
При обследовании пациентов с рефлекторным кашлем в ходе сбора анамнеза крайне важно обращать внимание на наличие у них хронической психотравмирующей ситуации, возникновение приступов кашля на фоне стресса, повышенной физической или длительной голосовой нагрузки. Приступ рефлекторного кашля начинается, как правило, с резко возникающей сухости и першения в горле. При проведении ларингоскопии следует обращать внимание на такие характерные признаки, как повышенный глоточный рефлекс, широкая голосовая щель — 20 мм и более (обычно — до 15 мм), спазмирование голосовых складок на вдохе, иногда судорожное смыкание голосовых складок, возникновение приступа кашля в момент осмотра. При исследовании функции внешнего дыхания у 1/3 пациентов выявляется умеренная гипервентиляция, у остальных — показатели сохраняются в пределах нормы. Дополнительными диагностическими критериями являются положительные гипервентиляционная проба и электромиографический тест на скрытую тетанию, пониженный уровень ионизированного кальция в крови, а также отсутствие эффекта от использования противокашлевых препаратов [9—11].
Тактика ведения таких пациентов во многом определяется этиотропным фактором, при возможности необходимо его устранение. Также целесообразно назначение симптоматических (подавляющих кашель) и седативных лекарственных средств. В арсенале врачей имеются противокашлевые препараты центрального, периферического и комбинированного действия. Нерациональное использование противокашлевых, мукоактивных, антибактериальных и противовоспалительных, в том числе гормональных, препаратов, повторяющиеся диагностические процедуры могут способствовать развитию побочных эффектов, приводить к неудовлетворительным результатам и неблагоприятным ятрогенным последствиям. Лечение таких пациентов должно быть персонифицированным, с применением фармакотерапии, немедикаментозных методов, в ряде случаев обсуждается возможность хирургического вмешательства [1, 9, 10, 12—15].
В нашей клинике накоплен определенный опыт лечения пациентов с ларингоневрозами в форме рефлекторного кашля. На основании достаточно большого объема клинических данных (более 500 пациентов) мы пришли к выводу, что ведение таких пациентов должно включать выявление и устранение причинного фактора, дыхательную гимнастику с целью снятия гипервентиляции, седацию и психотерапию, рефлексотерапию — внутрикожные новокаиновые блокады зон Захарьина—Геда для гортани и аурикулярную рефлексотерапию, витамины группы В, препараты кальция по показаниям. Врачу необходимо установить психологический контакт с пациентом, объяснить механизм развития заболевания и убедить в эффективности лечения, а также отсутствии риска удушья. Понимание пациентом, что все патологические проявления обусловлены избытком, а не недостатком воздуха, и четкое выполнение рекомендаций врача чрезвычайно важны для выздоровления. Дыхательная гимнастика подразумевает переход на диафрагмальный тип дыхания, укорочение времени вдоха по отношению к выдоху в два раза, урежение частоты дыхания. Метод внутрикожных новокаиновых блокад зон Захарьина—Геда для гортани разработан и запатентован сотрудником нашей клиники проф. О.Ю. Карповой [16] и основан на представлении о том, что внутренние органы и соответствующие им дерматомы связаны с одними и теми же структурами центральной нервной системы. При воздействии посредством новокаиновых блокад на рецепторы кожи в соответствующих зонах Захарьина—Геда уменьшается неадекватная импульсация из глотки и гортани, постепенно ликвидируется центральная патологическая доминанта и восстанавливается нормальная функция заинтересованных структур, что проявляется прекращением рефлекторного кашля.
В настоящий момент в Клинике болезней уха, горла и носа Первого МГМУ им. И.М. Сеченова обследованы и успешно пролечены более 500 пациентов с рефлекторным кашлем. Клинические проявления и анамнестические данные, а также ларингоскопическая картина (анатомически широкая голосовая щель, спазмирование голосовых складок на вдохе, высокий глоточный рефлекс) подтверждали диагноз. Учитывая, что психогенный фактор играет значительную роль в возникновении рефлекторного кашля, 26 больным было проведено психодиагностическое исследование с помощью компьютерной системы СМОЛ-ЭКСПЕРТ.
В 22 случаях выявлено изменение структуры личности с преобладанием психастенических, ипохондрических и депрессивных изменений. Внутренняя напряженность, снижение настроения и тревожность, повышенная чувствительность к стрессовым воздействиям являлись ведущими чертами личности. У 4 пациентов определялся истеро-ипохондрический радикал, следовательно, для них характерны тревожно-мнительные черты, предрасположенность к тревожным реакциям на любые события [17]. Также до начала лечения пациентам проводился контроль уровня ионизированной фракции кальция в крови.
Всем пациентам проводилось комплексное лечение, включающее 10 процедур внутрикожных новокаиновых блокад зон Захарьина—Геда для гортани и аурикулярную рефлексотерапию, дыхательную гимнастику, направленную на снятие гипервентиляции, седативные препараты, миорелаксанты с целью снятия патологически повышенного тонуса мышц гортани, препараты кальция по показаниям, а также противокашлевые препараты.
В 2018 г. начато применение препарата ренгалин в составе комплексной терапии у пациентов с рефлекторным кашлем. Ренгалин содержит поликлональные, аффинно очищенные антитела к брадикинину, гистамину и морфину в виде технологически обработанных (потенцированных) сверхвысоких разведений. Препарат является релиз-активным, т. е. обладает особой модифицирующей активностью, которая высвобождается в ходе технологической обработки исходных антител. Антитела к брадикинину, гистамину и морфину в релиз-активной форме способны изменять активность эндогенных молекул-регуляторов, а следовательно, связанных с ними процессов. Особенностью препарата является способность оказывать влияние на центральные и периферические звенья кашлевого рефлекса, изменяя взаимодействие эндогенных регуляторов с соответствующими рецепторами, участвующими в формировании кашля. Компоненты препарата модифицируют активность лиганд-рецепторного взаимодействия эндогенных регуляторов (опиоидов, гистамина и брадикинина) с соответствующими рецепторами; при этом совместное применение компонентов приводит к усилению противокашлевого эффекта. Кроме противокашлевого действия, комплексный препарат ренгалин за счет входящих в него компонентов оказывает противовоспалительное, противоотечное, антиаллергическое, спазмолитическое и анальгезирующее действие. В отличие от наркотических анальгетиков не вызывает угнетения дыхания, лекарственной зависимости, не обладает наркогенным и снотворным действием. Ренгалин показан взрослым пациентам и детям старше 3 лет с острыми и хроническими заболевания дыхательных путей, сопровождающимися кашлем и бронхоспазмом, при любом кашле на фоне гриппа и ОРВИ, острого фарингита, ларинготрахеита, острого обструктивного ларингита, хронического бронхита и других инфекционно-воспалительных и аллергических заболеваниях верхних и нижних дыхательных путей.
В Клинике болезней уха, горла и носа Первого МГМУ им. И.М. Сеченова 15 пациентам с рефлекторным кашлем было проведено ранее предложенное комплексное консервативное лечение в сочетании с инновационным препаратом ренгалин. Возраст больных варьировал от 28 до 76 лет. Длительность анамнеза заболевания составляла от нескольких недель до 6 лет. У 3 пациентов имелся сопутствующий односторонний паралич возвратного гортанного нерва, у 2 — коклюш в анамнезе. Основной жалобой всех пациентов был длительный непродуктивный приступообразный кашель, периодически прерывающийся ларингоспазмами, беспокоили также ощущение нехватки воздуха, быстрая утомляемость голоса. Выраженность кашля оценивалась пациентами в баллах от 0 до 10 в дневное и ночное время в зависимости от частоты и интенсивности приступов (по «Шкале тяжести кашля»); также учитывался провоцирующий фактор.
Длительность исследования составила 10 дней, в течение которых пациенты получали Ренгалин по 2 таблетки 3 раза в день и заполняли анкету, отмечая частоту приступов кашля, влияние симптомов на повседневную активность/сон, регистрировали факторы, провоцирующие развитие приступа кашля, контролировали наличие или отсутствие мокроты, а также изменения голоса. Средний показатель тяжести кашля в начале лечения составлял 6,2 балла днем и 3,5 балла ночью. Наиболее частыми триггерами возникновения приступообразного сухого кашля у пациентов являлись разговор, смех и физическая нагрузка.
У всех пациентов наблюдалось значимое улучшение состояния в среднем с 3-го дня терапии, за исключением одной пациентки, у которой на 8-й день лечения отмечались появление острых катаральных явлений, а также перенесенный стресс, на фоне чего тяжесть кашля вновь стала нарастать. Полное выздоровление наблюдалось у 6 пациентов на 10-е сутки лечения. Приведенные нами результаты демонстрируют эффективность препарата ренгалин в отношении кашля рефлекторной природы в составе комплексной терапии.
Таким образом, лечением больных с рефлекторным кашлем и ларингоневрозом, по нашему мнению, должен заниматься врач-оториноларинголог, владеющий необходимыми навыками диагностики и лечения подобного контингента больных, в том числе методами рефлексотерапии, дыхательной гимнастики и психотерапии. В тех случаях, когда рефлекторный кашель является лишь одним из проявлений тяжелого общего невроза, больных целесообразно направлять на лечение к психоневрологу. При сочетании рефлекторного кашля и другой патологии его купирование необходимо, так как ликвидация данного патологического симптома облегчает течение сопутствующих заболеваний и улучшает качество жизни.
Авторы заявляют об отсутствии конфликта интересов.
Источник




