- Рак и предрак шейки матки.
- Вы можете сдать со скидкой в интернет-магазине
- I. ФОНОВЫЕ ПРОЦЕССЫ
- II. ПРЕДРАКОВЫЕ СОСТОЯНИЯ
- III. РАК
- ФОНОВЫЕ ЗАБОЛЕВАНИЯ
- Дисплазия шейки матки
- ЧТО ТАКОЕ ДИСПЛАЗИЯ ШЕЙКИ МАТКИ, И КАК ЕЕ ЛЕЧИТЬ?
- Диагностика дисплазии
- Лечение дисплазии шейки матки
- Фотодинамическая терапия шейки матки (ФДТ)
Рак и предрак шейки матки.
материал подготовлен врачом гинекологом-онкологом, к.м.н. Паяниди Ю.Г.
Вы можете сдать со скидкой в интернет-магазине
Следует отметить, что до настоящего времени продолжаются дискуссии относительно классификации дисплазии и преинвазивного рака шейки матки. Европейская Экспертная Группа, разрабатывающая Европейскую обобщенную обучающую программу, предложила следующую классификацию изменений эпителия шейки матки:
- SEA (squamous epithelial abnormalities) — доброкачественные изменения плоского эпителия;
- Койлоциты без изменений, позволяющих предположить CIN;
- Squamous cell changes — изменения плоского эпителия без четких признаков опухоли;
- CIN-I — дисплазия легкой степени;
- CIN-II — дисплазия умеренной степени;
- CIN-III — интраэпителиальная неоплазия тяжелой степени, понятие объединяет тяжелую дисплазию и внутриэпителиальный рак (CIS — carcinoma in situ);
- Рак, подозрительный на инвазию;
- Инвазивный плоскоклеточный рак.
Параллельно Национальный Институт Рака в США разработал и предложил для практического применения классификацию, которая получила название «система Bethesda» (1989, 1991 гг.). Согласно этой классификации, выделяют следующие изменения эпителия шейки матки:
- ASCUS (atipical squamous cells of undetermined significance) — атипические клетки плоского эпителия неопределенного происхождения;
- LSIL (Low-grade Intraepitelial Lesion) — поражение эпителия легкой степени или CIN-I;
- HSIL (High-grade Intraepitelial Lesion) — поражение эпителия тяжелой степени, понятие объединяет дисплазию умеренной степени, дисплазию тяжелой степени и внутриэпителиальный рак (CIN-II и CIN-III соответственно);
- Плоскоклеточный рак.
В нашей стране широкое распространение, как наиболее приемлемой для практического использования, получила Классификация патологических процессов шейки матки, предложенная И.А.Яковлевой и Б.Г.Кукутэ в 1977 г.
I. ФОНОВЫЕ ПРОЦЕССЫ
- Гиперпластические процессы, связанные с гормональными нарушениями:
- а) эндоцервикоз (простой, пролиферирующий);
- б) полип (простой, пролиферирующий, эпидермизирующийся);
- в) папилломы;
- г) лейкоплакия (без атипии);
- д) эндометриоз.
- Воспаление:
- а) истинные эрозии;
- б) цервициты.
- Посттравматические процессы:
- а) разрывы;
- б) эктропион;
- в) рубцовые изменения;
- г) шеечно-влагалищные свищи.
II. ПРЕДРАКОВЫЕ СОСТОЯНИЯ
- Дисплазии.
- Лейкоплакия с атипией.
- Эритроплакия.
- Аденоматоз.
III. РАК
- Преклинические формы:
- внутриэпителиальная карцинома;
- рак с началом инвазии;
- микрокарцинома.
- Клинические формы:
- С 1 по 4 стадию заболевания.
- Плоскоклеточный рак.
- Железистый рак.
- Низкодифференцированный рак.
ФОНОВЫЕ ЗАБОЛЕВАНИЯ
Частота выявления фоновых заболеваний зависит от контингента обследуемых женщин, прежде всего от их возраста, имеющихся профессиональных вредностей, навыков личной и половой гигиены и многого другого. По данным Ч.Б.Викшрайтиса, при отсутствии профессиональных вредностей фоновые заболевания встречаются у 5,3% женщин, по данным О.Л.Смахтиной — у 8,4%. Однако большинство авторов приводят более высокие показатели — 38,5%. Это значит, что в течение жизни, в основном в молодом возрасте, эти заболевания наблюдаются более чем у одной трети женщин.
Наиболее частой патологией в группе дисгормональных процессов являются эндоцервикозы. По данным И.А.Яковлевой, с морфологической точки зрения они неоднотипны. Простая форма эндоцервикоза характеризуется наличием железистых структур без признаков их повышенного образования. Для пролиферирующих форм типично новообразование железистых структур, что свидетельствует о прогрессировании процесса. Для железистой псевдоэрозии характерно наличие в подлежащей строме железистых образований, вокруг которых нередко отмечается воспалительная инфильтрация. При папиллярной псевдоэрозии происходит разрастание стромы эпителия в виде сосочков, покрытых многорядным цилиндрическим эпителием. При эпидермизирующейся псевдоэрозии на фоне железистого эпителия участками встречается метапластический и многослойный плоский эпителий.
По данным А.Ф.Куперта, в 81,1% случаев эндоцервикоз был диагностирован у беременных женщин. У 55,1% из них эндоцервикоз выявлен вскоре после родов, у 10,8% — после медицинского аборта и у 2,9% — после самопроизвольного выкидыша в поздние сроки беременности. В 12,3% случаев эндоцервикоз развился во время беременности и сохранился после ее окончания.
Наличие цилиндрического эпителия за границей наружного зева на влагалищной порции шейки матки еще Н.Hinselmann предложил назвать эктопией. Частота встречаемости последней составляет 10-15% от всех заболеваний эктоцервикса у женщин в возрасте моложе 30 лет. Различают посттравматическую, врожденную и дисгормональную эктопию. Посттравматическая эктопия возникает после травмы в родах или во время аборта. При врожденной или «физиологической» эктопии у девочек, девушек и молодых женщин стык цилиндрического и многослойного плоского эпителия может располагаться снаружи от наружного зева в 6-8% случаев (В.П.Козаченко). Некоторые авторы считают подобные изменения шейки матки вариантом нормы, не требующим какого-либо специального лечения. У женщин более старшего возраста такое расположение цилиндрического эпителия является следствием гормональных расстройств. Область замещения одного эпителия другим получила название «зоны трансформации» или «зоны превращения». Чаще всего эта зона наблюдается в возрасте 28-40 лет и требует пристального внимания врача, так как именно в ней, как правило, происходит формирование будущего атипического процесса. Эпидермизация данной зоны протекает длительно и под влиянием неблагоприятных факторов может нарушаться. Цилиндрический эпителий, обладая высокой регенеративной способностью, проникает вглубь ткани шейки матки и образует ветвящиеся ходы, которые в процессе эпидермизации могут перекрываться многослойным плоским эпителием, в результате чего образуются ретенционные кисты.
Полип эндоцервикса представляет собой разрастание слизистой оболочки канала шейки матки с вовлечением в процесс подлежащей соединительной ткани. Полипы возникают у 5-11% больных в возрасте, как правило, старше 40 лет. Чаще встречаются единичные, реже множественные полипы, получившие название полипоза. Их величина и форма разнообразны, поверхность гладкая, консистенция мягкая, цвет обычно темно-розовый, при нарушении кровообращения — темно-фиолетовый. Основание полипа (ножка), тонкое или широкое, располагается в средней или верхней трети цервикального канала. Полип, покрытый цилиндрическим эпителием, называется железистым, многослойным плоским эпителием — эпидермизирующимся (последний чаще подвергается малигнизации).
Папиллома представляет собой бородавчатое разрастание многослойного плоского эпителия с явлениями ороговения. Поверхность розовая или белесоватая, четко граничит с окружающими тканями. Кольпоскопическое исследование позволяет установить сосочковую структуру папилломы. В каждом сосочке определяется сосудистая петля красного цвета, причем при разрастании папилломы характер сосудистой сети не изменяется. Закономерное повторение сосудистого рисунка папилломы есть проявление адаптивной сосудистой гипертрофии. Нередко из-за частичного или полного ороговения поверхность становится белесоватой и сосудистый рисунок виден не так четко.
Лейкоплакия — патологический процесс многослойного плоского эпителия, сопровождающийся повышенным ороговением и нарушением функции гликогенообразования. Среди заболеваний шейки матки лейкоплакия наблюдается у 6% больных. Определение лейкоплакии при визуальном осмотре зависит от степени ороговения. При полном ороговении лейкоплакия выглядит как белый налет с матовым оттенком или плотные белые бляшки. По литературным данным, выраженная лейкоплакия в 17,5% случаев сочетается с дисплазией и в 31,6% — с внутриэпителиальной и микроинвазивной карциномой.
Эндометриоз — это процесс трансплантации эндометрия на раневую поверхность шейки матки. Наиболее часто встречается на влагалищной порции шейки матки, реже — в цервикальном канале. Визуально определяются округлые образования небольших размеров, темно-фиолетового цвета. Важным клиническим признаком эндометриоза являются скудные кровянистые выделения до и после месячных. Наиболее часто эндометриоз наблюдается после диатермохирургического лечения (по данным различных авторов, от 9 до 17% случаев).
Среди воспалительных заболеваний шейки матки цервициты неспецифической этиологии наиболее распространены и составляют до 70% всех воспалительных процессов цервикального канала. Нередко они предшествуют или сопутствуют другим фоновым заболеваниям. Различают очаговый и диффузный неспецифический цервициты. Последний встречается наиболее часто. Поражая в основном женщин репродуктивного возраста, цервицит поддерживает фоновый или предраковый процесс, является относительным противопоказанием для проведения биопсий, фракционных диагностических выскабливанй, диатермокоагуляций и диатермоконизаций шейки матки, симулирует картины клеточной атипии при онкологических исследованиях. Заболевание характеризуется длительным и затяжным течением с частыми периодами обострений, трудно поддается медикаментозному лечению. Последнее связано с тем, что в хронической стадии воспаления микробный фактор утрачивает свою ведущую роль и поражение приобретает полисистемный характер. Это проявляется в виде сложной сосудисто-мезенхимальной реакции пораженной ткани.
При кольпоскопическом обследовании женщин с фоновыми заболеваниями встречаются стандартные кольпоскопические картины или их комбинация. Так, при неспецифическом цервиците слизистая оболочка шейки матки гиперемирована, отечна, определяются точечные кровоизлияния и экскориации эпителия, иногда обнаруживаются удлиненные петли сосудов. Отдельные участки эпителия возвышаются и имеют желто-красный цвет с небольшим белым налетом. При нанесении раствора Люголя наблюдается их светло-коричневое окрашивание без четких границ. Эктопия цилиндрического эпителия различной степени выраженности представлена его участками, где сквозь эпителий прослеживаются тонкие сосуды петлеобразной формы. При нанесении 3%-ного раствора уксусной кислоты, вызывающей сокращение сосудов, четко определяется сосочковый характер поверхности. Зона превращения с законченной и незаконченной трансформацией особенно хорошо дифференцируется при проведении уксусной пробы. В первом случае на фоне цилиндрического эпителия имеются островки многослойного плоского эпителия с гладким рельефом и выводными протоками, во втором — ретенционные кисты, покрытые многослойным плоским эпителием. Лейкоплакия представляет собой белесоватые участки различных размеров с перламутровым блеском, лишенные сосудов и топографически связанные с зоной трансформации или смежными с ней областями.
Источник
Дисплазия шейки матки
ЧТО ТАКОЕ ДИСПЛАЗИЯ ШЕЙКИ МАТКИ, И КАК ЕЕ ЛЕЧИТЬ?
Говоря о заболеваниях шейки матки, хочется внести ясность в некоторые основополагающие термины. Зачастую на приеме пациентку спрашивают: «Были ли у Вас какие-то операции?». После получения отрицательного ответа, задается еще один вопрос: «Шейку матки когда-нибудь лечили?». В 80% случаев женщины отвечают: «Да, давно уже эрозию прижигала».
Что же такое «эрозия» и почему к лечению этого состояния так легкомысленно относятся?
Во-первых, здесь имеет место неточность в самом названии заболевания. Оно максимально упрощается, чтобы женщине проще было его запомнить. Эрозией в большинстве случаев называются следующие состояния: эктопия и эктропион.
Что же такое «эктопия»? Шейку матки покрывают 2 типа эпителиев (клеток), различающихся по виду, функциям и расположению.
Первый тип – многослойный плоский эпителий, он представлен несколькими рядами клеток, различающихся по степени зрелости. Поверхностные клетки этого эпителия постоянно слущиваются (отпадают), унося с собой прикрепившиеся патогены (вирусы, бактерии). Таким образом, одна из основных задач этих клеток – защита шейки матки от болезнетворных воздействий.
Второй тип – цилиндрический эпителий, покрывающий внутреннюю часть шейки матки – цервикальный канал. Его основная задача – продуцировать слизь, которая в зависимости от дня менструального цикла либо помогает сперматозоидам проникнуть в полость матки, либо, наоборот, препятствует этому процессу. Данная слизь также защищает вышерасположенную полость матки от проникновения болезнетворных бактерий.



Все мы в детстве срывали корочки с ран на коленках, при этом мы видели ямку, лишенную эпителия, красного цвета (за счет поверхностно расположенных сосудов). Состояние этой ранки напоминает состояние шейки матки при эрозии. Если имеет место истинная эрозия, то лечение направлено на ускорение роста клеток — заживления (антибактериальные мази; свечи и мази, способствующие регенерации и др.).
Итак, мы разобрались с терминами «эктопия», «эктропион» и «эрозия», поняв, что «прижигают» шейку матки чаще всего именно при эктопии и эктропионе.
А чем же опасны эктопия и эктропион? Сами по себе они не представляют опасности для здоровья женщины, беспокоя, в основной, обильными выделениями. Однако мы не зря уделили внимание различиям в эпителиях влагалищной части шейки матки и цервикального канала. Цилиндрические клетки цервикального канала представляют собой один слой, в результате чего являются более уязвимыми для инфекционных агентов. Наиболее грозным из них является – вирус папилломы человека (ВПЧ).
Именно этот вирус признан основной причиной развития рака шейки матки, занимающего на сегодняшний день первое место в России по причинам смертности у молодых женщин. Проникая в клетку ВПЧ начинает размножаться и обеспечивать себя необходимым для жизни «строительным материалом» — белками.
Эти специфические белки нарушают функцию структур клеток, задача которых контролировать «поведение» клетки и предотвращать ее опухолевое перерождение. В результате клетка, в которой поселился вирус, постепенно приобретает черты опухолевой – развивается дисплазия.
Термин «дисплазия» в переводе с греческого обозначает «неправильное развитие». В зависимости от того, как много клеток поверхностного многослойного и цилиндрического эпителия видоизменились под действием вируса дисплазия бывает 3 степеней тяжести: легкая (CIN I), умеренная (CIN II) и тяжелая (CINIII). Наши зарубежные коллеги для того, чтобы подчеркнуть высокий риск развития онкологического процесса, назвали это состояние не «дисплазией», а «неоплазией» — цервикальной интраэпителиальной неоплазией (Cervical Intraepithelial Neoplasia, CIN). Таким образом, «Дисплазия» = «Неоплазия» = CIN.
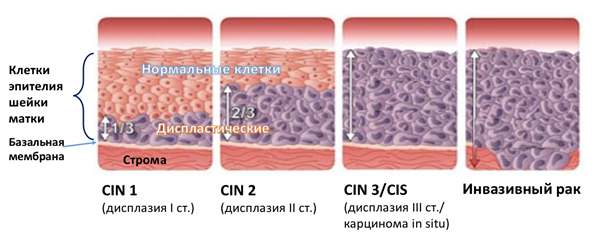
Диагностика дисплазии
Диагноз дисплазии шейки матки выставляется после получения заключения мазка на онкоцитологию, взятого с поверхности шейки матки и из цервикального канала. Именно цитология в нашей стране является скрининговым методом выявления дисплазии. В некоторых странах диагностика этого состояния начинается с забора мазка на ВПЧ.
Заподозрить дисплазию шейки матки можно при выполнении расширенной кольпоскопии – рассмотрения влагалищной части шейки матки после обработки растворами (уксусной кислоты и раствора Люголя).
Кольпоскоп Проба с уксусной кислотой Проба с раствором Люголя «Золотым стандартом» (методом, позволяющим наиболее четко определить диагноз) является – биопсия шейки матки под кольпоскопическим контролем с исследованием гистологии (т.е. строения) наиболее измененной зоны шейки матки.
Итак, диагностика дисплазии шейки матки включает в себя:
- Мазок с поверхности шейки матки и цервикального канала (экзо-/эндоцервикс) на онкоцитологию,
- Мазок на ВПЧ,
- Расширенную кольпоскопию,
- Биопсию шейки матки (по показаниям).
Особенности диагностики дисплазии и интерпретации заключений различных исследований являются темой для отдельной беседы, которая также будет опубликована. Именно правильная диагностика позволяет своевременно провести исчерпывающее лечение дисплазии и предотвратить развитие инвазивного рака шейки матки у более, чем 90% пациенток.
Лечение дисплазии шейки матки
Прежде чем говорить о методах лечения дисплазии, хочется указать на еще один важный аспект: особенностью дисплазии шейки матки является – мозаичность процесса. То есть, у одной и той же женщины на шейки матки могут быть изменения, характерные как для легкой дисплазии (CIN I), так и для тяжелой (CIN III). Диагноз выставляется по наиболее тяжелой из найденных степеней.
По данным научной литературы, легкая дисплазия (CIN I) может регрессировать, т.е. проходить самостоятельно у большого количества пациенток. Поэтому зачастую предлагается наблюдать за состоянием шейки матки с регулярной оценкой онкоцитологии и ВПЧ. Однако, если в течение 2 лет наблюдения процесс не произошло элиминации ВПЧ (вирус продолжает определяться/увеличивается его количество), а по результатам онкоцитологии определяется дисплазия – это показание для биопсии и дальнейшего лечения.
Если легкая дисплазия имеет определенный процент самостоятельного излечения, то этот процент гораздо ниже в случае умеренной дисплазии. При тяжелой степени самостоятельный регресс практически не встречается, более того, CIN II и III склонны к дальнейшему прогрессированию в рак на месте (Са in situ), а также инвазивный рак шейки матки. В связи с этим на сегодняшний день по результатам онкоцитологии выделяют только 2 состояние – легкую степень дисплазии (LSIL) и тяжелую (HSIL).
Обращаем Ваше внимание . В категорию HSIL входят состояния, включающие как умеренную и тяжелую степени дисплазии, так и рак на месте (Ca in situ).

В случае если имеет место эктопия шейки матки в сочетании с легкой степенью дисплазии (CIN I, LSIL) могут выполняться деструктивные методы лечения. Их цель – разрушить патологические клетки, инициировать возникновение той самой «корочки», под которой шейка матки заживет, покрывшись «правильными» клетками. На сегодняшний день выполняются следующие деструктивные виды лечения:
- Лазерная вапоризация шейки матки
- Радиоволновая аблация шейки матки
- Криодеструкция (редко).
Если выявлена тяжелая дисплазия шейки матки (CIN II-III, HSIL), лечение НЕ может быть деструктивным! В противном случае, мы получим зажившую и визуально ничем не смущающую шейку матки, под новым эпителием которой может прогрессировать дисплазия и развиваться инвазия.
В случае тяжелой дисплазии необходимо выполнение эксцизионных методов, то есть методов, направленных на всех патологических тканей или наиболее измененных тканей. Принцип этого подхода формулируется как «see and treat» — «смотри и лечи». При удалении тканей мы получаем информации о степени тяжести процесса (диагностика) и одновременно удаляем патологические клетки, содержащие ВПЧ. Зачастую при не очень распространенных процессах радиоволновой петлевой биопсии может быть достаточно как для диагностики, так и для лечения. Именно поэтому в нашем центре мы отдаем предпочтение этому виду биопсии. Среди эксцизионных методов лечения шейки матки выделяют:
- Ножевую конизацию
- Радиоволновую конизацию
- Радиоволновую петлевую эксцизию
- Радиоволновую кони-биопсию шейки матки.
Фотодинамическая терапия шейки матки (ФДТ)
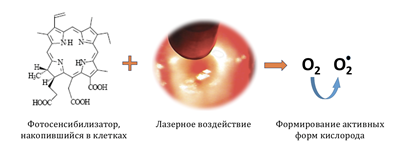
Результатом ФДТ шейки матки является некроз (смерть) части клеток, накопивших ФС, а также находящихся рядом с ними. На следующий день после ФДТ на шейке матки образуется корочка, аналогичная образующей при деструктивных методах, однако глубина воздействия в данном случае оказывается большей, нежели при воздействии лазером или радиоволной. Под этой корочкой шейка матки заживает и покрывается «правильным» эпителием.
Противопоказаниями к ФДТ являются:
- аллергические реакции на морепродукты
- наличие общих острых заболеваний
- наличие острых/обострения хронических заболеваний печени, почек
- беременность/период лактации.
Особенности проведения процедуры:
Фотосенсибилизатор может накапливаться не только в шейке матки, но и в других органах и тканях. И вступать в реакцию с лучами солнечного света. Наиболее уязвимыми в этом случае являются сетчатка глаз и кожа – могут развиваться реакции фоточувствительности, ожоги. В связи с этим пациентки после начала введения фотосенсибилизатора и на протяжении последующих суток должны носить солнцезащитные очки, а также избегать повышенной инсоляции, носить одежду минимизирующие воздействие солнечных лучей на открытые участки кожи.

При получении данных за инвазивный процесс пациентка направляется на консультацию к онкологу!
В отделении восстановления репродуктивного здоровья (гинекологическое отделение №2) Клиники высоких медицинских технологий СПбГУ фотодинамическая терапия (ФДТ) при вирусассоциированной (ВПЧ) тяжелой дисплазии и Ca in situ выполняется бесплатно, в рамках квот.


Автор статьи: Шаповалова Екатерина Андреевна, врач акушер-гинеколог отделения восстановления репродуктивного здоровья.
Получить консультацию и определить индивидуальную тактику лечения заболевания шейки матки можно, записавшись на консультацию к гинекологам нашего отделения по следующим контактам:
Источник


