- Рентген грудины с описанием
- В каких случаях назначат рентгенографию грудной клетки, и что покажет результат
- Противопоказания к проведению рентгенодиагностики грудной клетки
- Подготовка к рентгенодиагностике грудной клетки
- Как проходит процедура рентгенодиагностики грудной клетки
- Дети до 12 лет проходят процедуру в сопровождении взрослых.
- Рентгенография огк что это значит
Рентген грудины с описанием
Грудная клетка представляет собой конус, образованный парами ребер, которые крепятся к грудине. Такая конструкция защищает органы грудной клетки (ОГК), а именно сердце, легкие, плевру, кровеносные сосуды, а также нервы и диафрагму. Рентген грудины и ОГК – это радиографическое исследование, которое позволяет определить пороки и патологии, воспалительные и дегенеративные процессы, а также используется для функции контроля процесса лечения.
В каких случаях назначат рентгенографию грудной клетки, и что покажет результат
- есть жалобы на боли в спине, груди, особенно если имели место ушиб или падение;
- после травмы, спустя некоторое время началась одышка и кровохарканье;
- есть жалобы на кашель, общую слабость, повышенную температуру тела или субфебрильную;
- непрекращающийся кашель, высокая температура, потеря веса;
- жалобы на тяжесть в груди пациента, перенесшего в недавнем прошлом пневмонию или бронхит;
- «бочкообразная» форма грудной клетки;
- тахикардия в сочетании с одышкой, особенно при наличии недавно перенесенных воспалительных заболеваний в анамнезе;
- жалобы на боли в области сердца.
В зависимости от характера изменений, который опытный специалист без труда различит на рентгеновском снимке, сделанном на качественном цифровом оборудовании, возможны следующие диагнозы:
- туберкулез;
- пневмония;
- плеврит;
- бронхит;
- астма;
- сердечная недостаточность;
- злокачественное новообразование;
- фиброз;
- цирроз;
- пневмосклероз;
- эмфизема легких;
- абсцессы и кисты;
- аневризма грудной аорты;
- перелом позвоночника, ребер, грудинной кости;
- анатомические аномалии и т.д.
Противопоказания к проведению рентгенодиагностики грудной клетки
Любое рентгенологическое исследование несет лучевую нагрузку, интенсивность которой в значительной степени зависит от характеристик используемой аппаратуры и времени действия рентгеновских лучей на организм (этот показатель также напрямую зависит от возможностей оборудования).Категорически противопоказан рентген в случае сильного кровотечения, открытого пневмоторакса, а также пациентам в тяжелом или критическом состоянии. Неблагоприятной процедура является и для беременных – несмотря на то, что живот в момент процедуры защищен «свинцовым фартуком», впоследствии теоретически допускают возможность развития аномалий у плода. По поводу лактационного периода матерей специалисты не имеют аргументов «против», хотя многие врачи советуют избегать лучевой диагностики кормящих матерей.
Детям до 14 лет не рекомендовано проводить рентген грудной клетки с профилактической целью. Однако есть ряд ситуаций, когда это неизбежно:
- попадание инородного тела в дыхательную систему и необходимость определения локализации и формы предмета с целью его дальнейшего извлечения;
- клиническая картина говорит о вероятности пневмонии;
- подозрения на туберкулез, возникшие на основании спорных результатов проб манту;
- необходимость исключить появление злокачественных новообразований в легких;
- признаки сердечно-легочной недостаточности;
- травмы грудной клетки.
Решение о направлении ребенка на рентген должно быть результатом тщательного и всестороннего анализа клинической картины опытным врачом. Родители могут обратиться в клинику, где используется цифровое оборудование, оказывающее лучевую нагрузку до 50% меньшую в сравнении с традиционным аналоговым, применяемыми в государственных медучреждениях.
Подготовка к рентгенодиагностике грудной клетки
Рентген грудины и ОГК в целом не предполагает какой-либо предварительной подготовки. Как во время любого рентген-исследования на пациенте не должно быть предметов из металла, следует снять очки, украшения, женщин с длинными волосами попросят их поднять. Также нужно будет оголить область грудной клетки, чтобы одежда не ухудшала качество изображения. Процедура не займет более 15-ти минут. Хотя непосредственный контакт тела пациента и рентгенологической трубкой на современном оборудовании составляет не более 0,02 секунды.
Как проходит процедура рентгенодиагностики грудной клетки
Такая процедура проводится в специализированном рентгеновском кабинете. Существует портативный вариант рентген-устройств, когда требуется проведение исследования пациента на больничной койке. Снимки могут быть сделаны в прямой и боковой проекциях. По сигналу сотрудника лаборатории необходимо будет сделать вдох и оставаться в неподвижном положении несколько секунд. Для того, чтобы не подвергать облучению зоны тела, не относящиеся к грудному отделу, пациента накрывают фартуком, выполненным из свинца. Он создает некий отражающий экран.
Дети до 12 лет проходят процедуру в сопровождении взрослых.
Сделать рентген грудного отдела можно не только в государственных медучреждениях, но и в частных. Немецкая клиника имеет в своем распоряжении цифровое оборудование для рентгенодиагностики, в том числе приборы, позволяющие проводить обследования даже детей грудничкового возраста. Благодаря такому оборудованию лучевая нагрузка существенно снижается, а качество получаемых изображений – возрастает. В штате клиники работают специалисты, имеющие большой опыт работы и высокую квалификацию. Они помогут грамотно расшифровать рентген-снимок и поставить точный диагноз.
Источник
Рентгенография огк что это значит
а) Расстояние «источник-приемник изображения». Поскольку при исследовании органов грудной клетки сердце располагается на большом расстоянии от ПИ (РО-ПИ), то, чтобы уменьшить выраженность проекционного увеличения сердца и улучшить детализацию легких, расстояние «источник-приемник изображения» (РИПИ) должно составлять 183 см.
б) Легочный рисунок. Легочный рисунок образован сосудами, распределенными по всему легкому. Его изменение может указывать на развитие патологического состояния. Для визуализации легочного рисунка при рентгенографии органов грудной клетки необходимо, чтобы легкие были полностью расправлены. Если пациент способен выполнять указания, то для максимального расширения легких, следует попросить пациента сделать два глубоких вдоха, и на высоте второго вдоха выполнить экспозицию.
Если пациент находится в бессознательном состоянии, для экспозиции во время глубокого вдоха необходимо следить за дыхательными движениями грудной клетки.
в) Искусственная вентиляция легких. При искусственной вентиляции легких момент их максимального расширения определяется по манометру вентилятора. Экспозицию следует выполнить, когда цифровая шкала или стрелка манометра достигнет максимального значения. При высокочастотной вентиляции легких экспозицию можно выполнить в любое время, поскольку такой тип вентиляции позволяет поддерживать давление воздуха на одном уровне без больших колебаний объема легких.
г) Патологические состояния, влияющие на визуализацию легочного рисунка:
1. Пневмоторакс и пневмонэктомия. Пневмоторакс (рис. 1) или пневмонэктомия (рис. 2) характеризуются отсутствием легочного рисунка, в то время как его обогащение может свидетельствовать о фиброзе, интерстициальном или альвеолярном отеке или компрессии легочной ткани. При подозрении на пневмоторакс следует уменьшить значение кВ на 8% относительно стандартного (см. таблицу ниже).
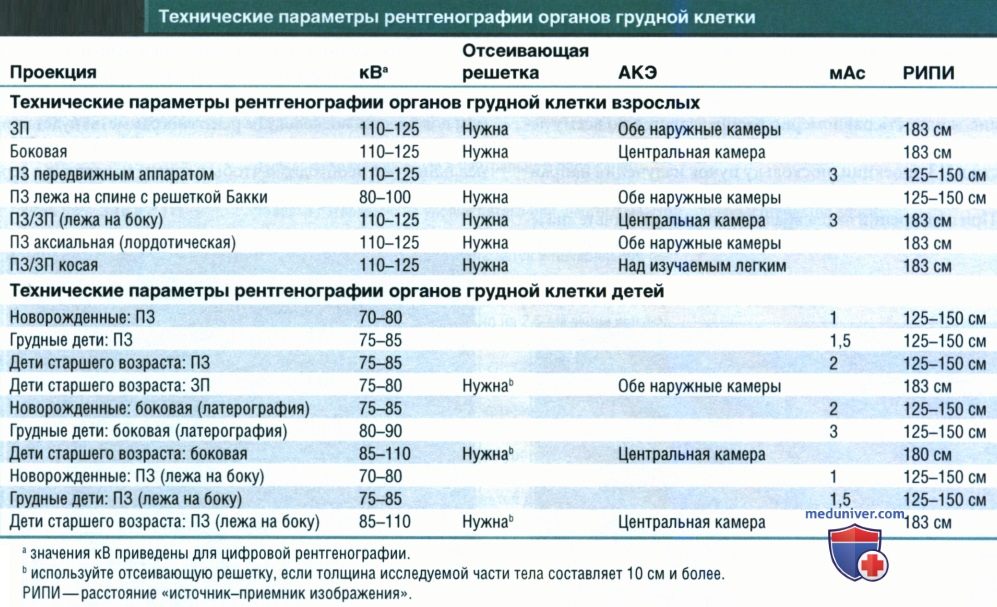
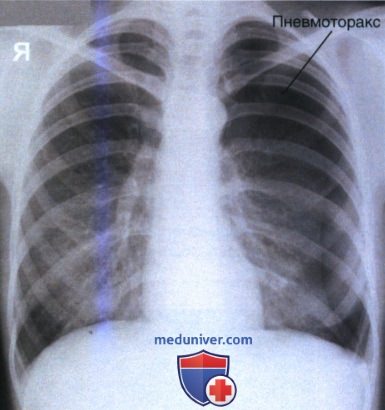
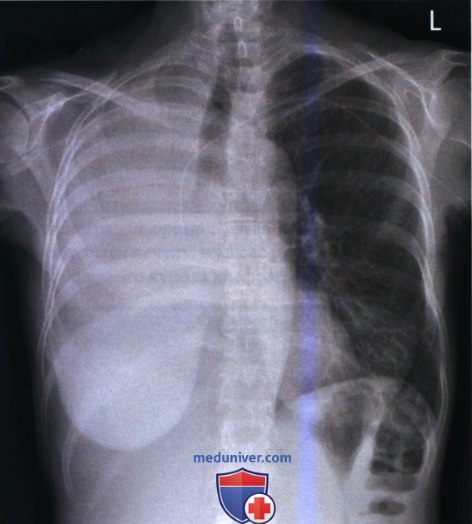
При пневмонэктомии камеру автоматического контроля экспозиции (АКЭ) следует выбирать так, чтобы она располагалась не под удаленным легким, иначе оставшееся легкое на изображении будет сатурировано (рис. 3).
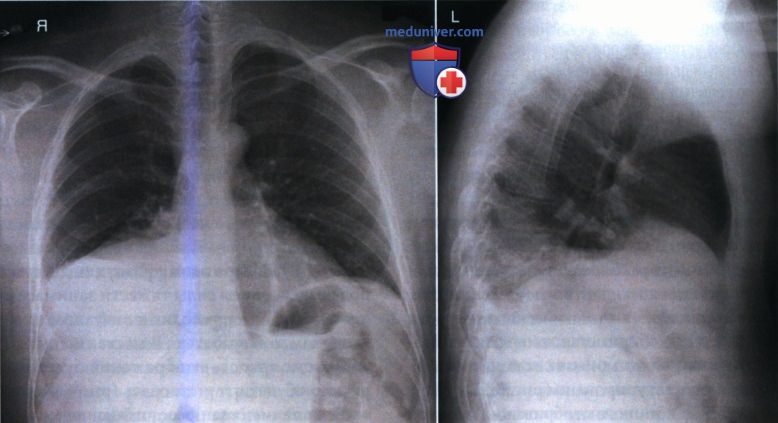
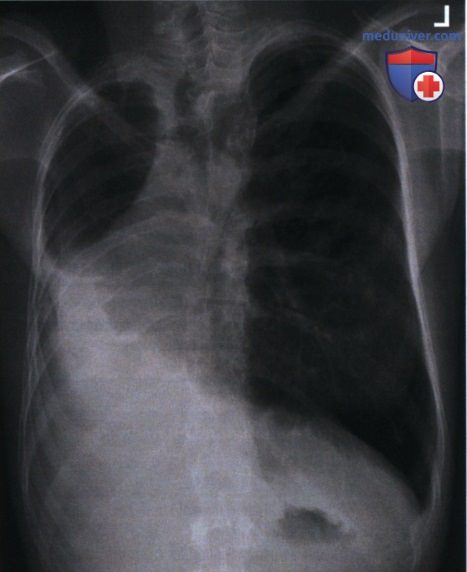
2. Плевральный выпот. Для точного отображения уровней жидкости при подозрении на плевральный выпот, рентгенографию органов грудной клетки выполняют горизонтальным пучком излучения в вертикальном положении пациента. Благодаря этому воздух поднимается, а жидкость под воздействием силы тяжести занимает наиболее низкое положение, что приводит к визуализации границы между воздухом и жидкостью. В месте скопления более плотной жидкости яркость изображения будет выше, а легочный рисунок будет отсутствовать (рис. 4).
Если пациент занимает полусидячее положение, то уровень жидкости будет располагаться косо, как в наклоненном кувшине. Чтобы в таком положении правильно отобразить уровень жидкости, центральный луч (ЦЛ) должен быть направлен горизонтально, пусть это и приведет к проекционному укорочению грудной клетки в передне-задней (ПЗ) и заднепередней (ЗП) проекциях. Когда пациент лежит на спине, жидкость равномерно распределяется по всему легочному полю, что препятствует визуализации уровня жидкости в ПЗ проекции, поскольку пучок излучения направлен не горизонтально.
При подозрении на плевральный выпот увеличьте значение мАс на 35% относительно стандартного (см. таблицу выше).
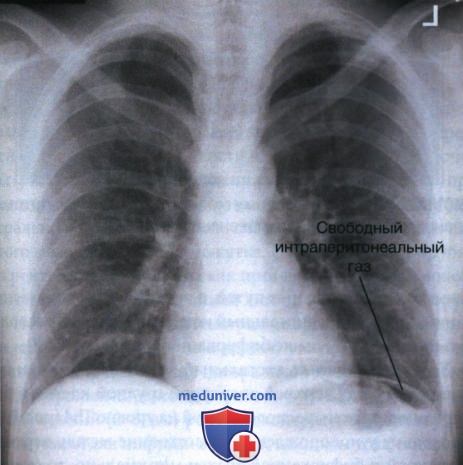
3. Свободный интраперитонеальный газ. Помимо рентгенографии органов брюшной полости в ПЗ проекции в вертикальном положении и лежа на левом боку, выявить свободный интраперитонеальный (в брюшной полости) газ можно при рентгенографии органов грудной клетки в вертикальном положении, поскольку на рентгенограмме газ будет прилежать к диафрагме (рис. 5). Чтобы увидеть интраперитонеальный газ, необходимо чтобы пациент находился в вертикальном положении, а ЦЛ был направлен горизонтально.
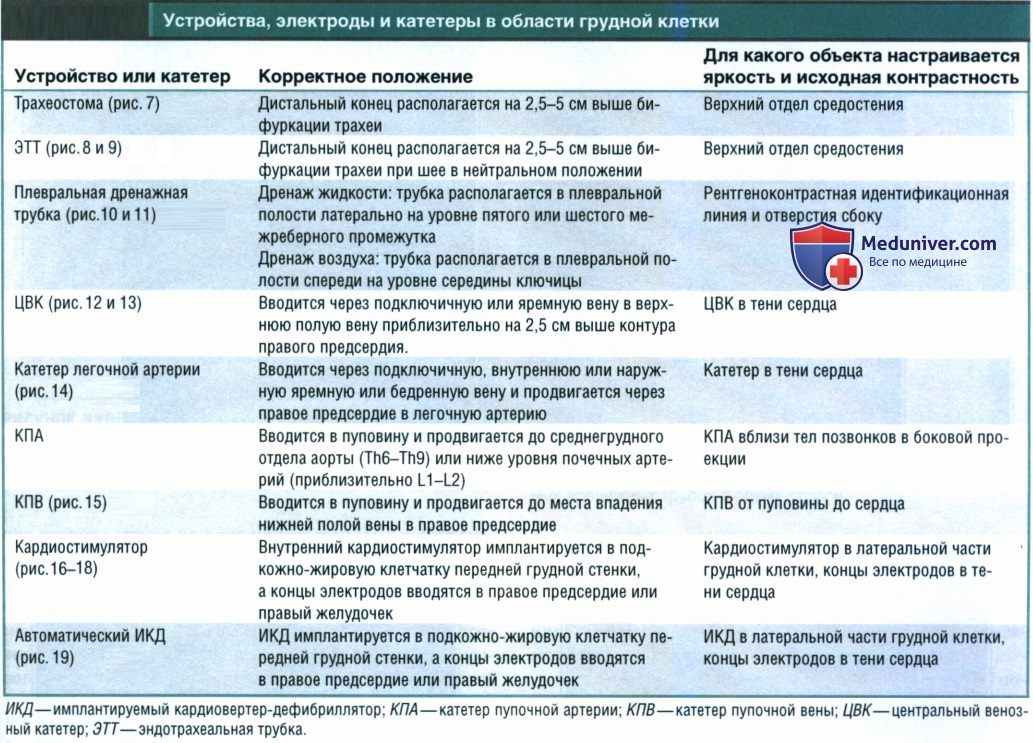
д) Устройства, провода и катетеры в области грудной клетки. Знание того, как должны располагать ся имплантируемые аппараты, трубки и провода в области грудной клетки, позволит правильно выполнить укладку, а также выявить некорректную установку этих приспособлений (таблице ниже). На рисунке 6 показано некорректное положение катетера, не доведенного до легочной артерии. Если рентгенография органов грудной клетки выполняется для оценки положения имплантируемых устройств, электродов или катетеров, то при выявлении отклонений рентгенолог долей незамедлительно уведомить лечащего врача.

1. Трахеостомия. Трахеостомией называют операцию по формированию отверстия в трахее, позволяющего проводить вентиляцию легких. Дистальный конец трахеосто-мической трубки должен располагаться в 2,5-7 см от бифуркации трахеи. Специально для оценки положения трахеостом ической трубки рентгенографию не выполняют, однако при наличии трахеостомы пациента следует перемещать осторожно, чтобы не сдвинуть трубку (рис. 7).
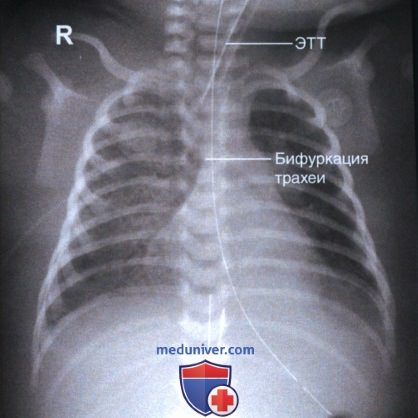
2. Эндотрахеалъная трубка (ЭТТ) представляет собой крупную толстостенную трубку из жесткого пластика, вводимую через нос или рот в трахею для восстановления проводимости дыхательных путей, вентиляции легких и аспирации. У взрослых дистальный конец ЭТТ должен располагаться на 2,5-7 см выше бифуркации трахеи (рис. 8).
У новорожденных дистальный конец ЭТТ должен находиться между верхней апертурой грудной клетки и бифуркацией трахеи, расположенной на уровне Th4 (рис. 9). Поскольку у новорожденных расстояние между верхней апертурой и бифуркацией трахеи минимально, то смещение трубки даже на несколько миллиметров может сыграть критическую роль.
Если рентгенография выполняется для оценки положения ЭТТ, то голова пациента должна быть повернута лицом вперед, а шейные позвонки должны занимать нейтральное положение. При ротации головы и сгибании или разгибании шейного отдела позвоночника конец ЭТТ может смещаться вверх и вниз приблизительно на 2 см, вследствие чего сложно сказать, занимает ли трубка правильное положение. Если трубка располагается слишком высоко, она может попасть в пищевод, а если слишком низко — в правый главный бронх, что приведет к гипервентиляции правого легкого и спадению левого легкого.
Чтобы оценить правильность положения ЭТТ, необходима адекватная пенетрация рентгеновским излучением верхнего отдела средостения. При этом верхняя граница коллимированного поля должна достигать нижней губы, чтобы в поле зрения попали верхние дыхательные пути.
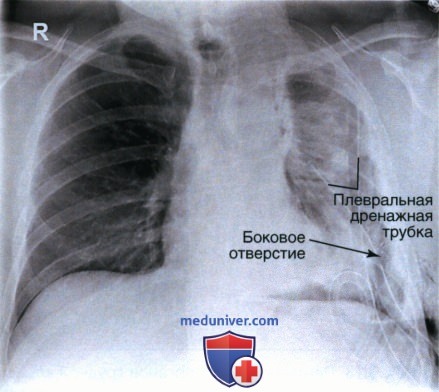
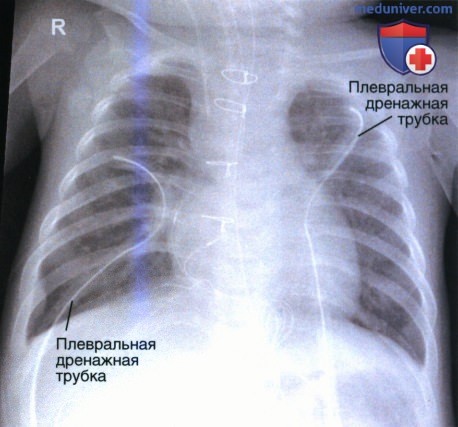
3. Плевральная дренажная трубка имеет толстые стенки и диаметр 1,25 см. Она используется для удаления жидкости или воздуха из плевральной полости, которые могут привести к ателектазу (спадению легкого). Для удаления воздуха (например, при пневмотораксе) трубку располагают в передней части плевральной полости на уровне середины ключицы (рис. 10 и 11). Для удаления жидкости (например, при гемотораксе или плевральном выпоте) трубку помещают ла-терально в плевральной полости на уровне пятого или шестого межреберного промежутка.
Отверстия сбоку трубки на рентгенограмме видны как промежутки в рентгеноконтрастной идентификационной линии, нанесенной на трубку. На качественной рентгенограмме органов грудной клетки такие отверстия хорошо видны, что позволяет оценить правильность положения плевральной дренажной трубки.
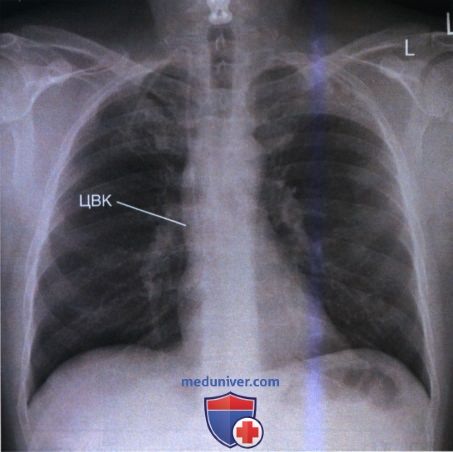
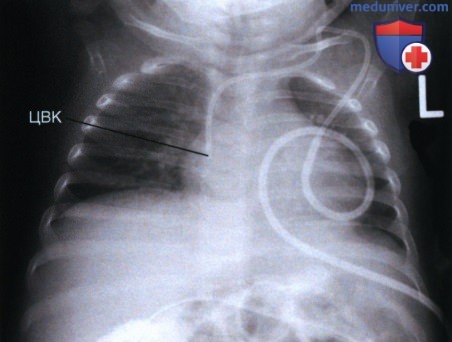
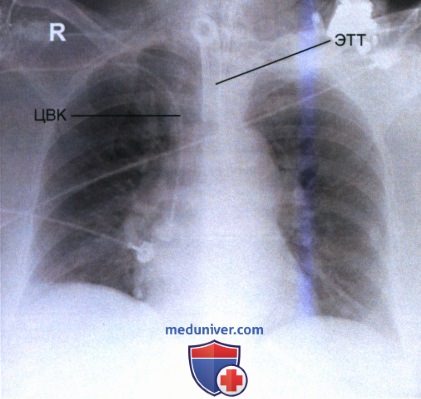
4. Центральный венозный катетер (ЦВК) представляет собой тонкий (2-3 мм) рентгеноконтрастный катетер, используемый для инфузии веществ, слишком токсичных для введения через периферические вены, например, при химиотерапии, полном парентеральном питании, диализе, переливании крови, а также для измерения центрального венозного давления. Введение ЦВК осуществляется обычно через подключичную или яремную вену в верхнюю полую вену приблизительно на 2,5 см выше перехода в правое предсердие (рис. 12 и 13).
Если рентгенография органов грудной клетки выполняется для оценки положения ЦВК, то на рентгенограмме должны визуализироваться как сам ЦВК, так и возможные изменения в легком, которые могут возникнуть при перфорации легочной ткани катетером (пневмоторакс или гемоторакс).
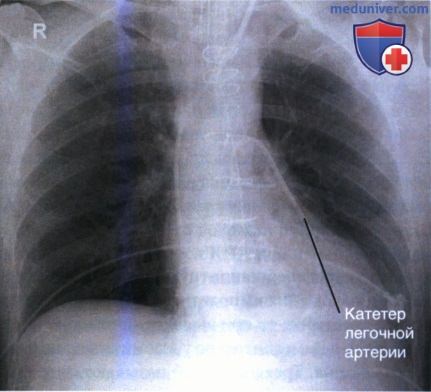
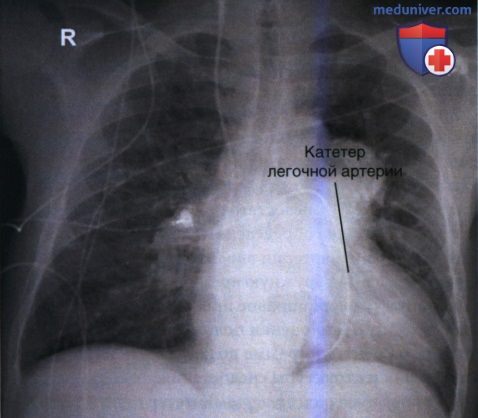
5. Катетер легочной артерии (катетер Свана-Ганца) похож на ЦВК, но имеет большую длину. Он используется для измерения сердечного выброса и давления в предсердиях и легочной артерии. Эти измерения используются в диагностике желудочковой недостаточности и для оценки влияния на функцию сердца определенных препаратов и нагрузки. Катетер легочной артерии вводится через подключичную, внутреннюю или наружную яремную или бедренную вену и продвигается через правое предсердие в легочную артерию (рис. 14).
Для оценки положения катетера легочной артерии на рентгенограмме должны быть видны как сам катетер, так и структуры средостения.
6. Катетер пупочной артерии. Катетер пупочной артерии (КПА) можно увидеть только у новорожденных, поскольку у грудных детей старшего возраста пуповина пересыхает и отделяется. Применяется КПА для измерения насыщения крови кислородом. Оптимальное расположение КПА в среднегрудном отделе аорты (Th6-Th9) или ниже уровня отхождения почечных артерий (приблизительно L1-L2). В боковой проекции КПА виден сзади вблизи тел позвонков, поскольку проходит внутри аорты.
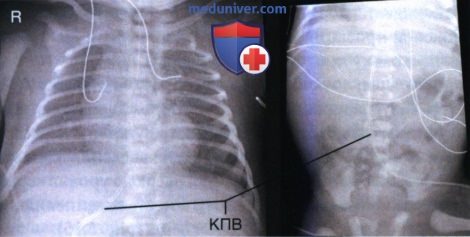
7. Катетер пупочной вены. Катетер пупочной вены (КПВ) можно визуализировать только у новорожденных, поскольку у грудных детей старшего возраста пуповина пересыхает и отделяется. Применяется КПВ для введения жидкости и препаратов, и проходит вперед и вверх до уровня сердца. Оптимальное расположение КПВ в месте соединения правого предсердия и нижней полой вены (рис. 15).
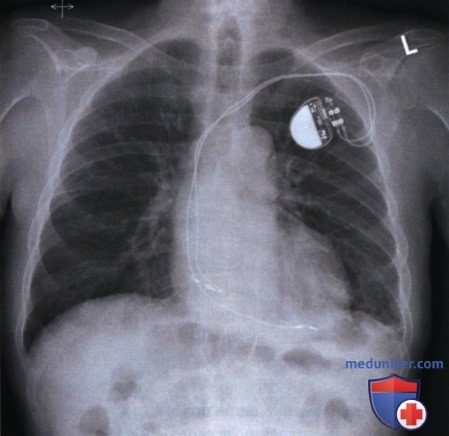
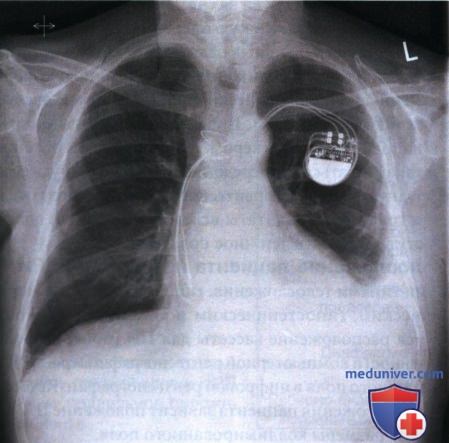
8. Кардиостимулятор. Кардиостимулятор применяется для регуляции частоты и ритма сердечных сокращений путем подачи электрического сигнала в заданное время. Внутренний кардиостимулятор имплантируется в подкожно-жировую клетчатку передней грудной стенки под ключицей, а его электроды вводятся в правое предсердие или правый желудочек. На рентгенограмме в ЗП или ПЗ проекции кардиостимулятор обычно визуализируется латераль-но, а электроды видны в тени сердца (рис. 16).
Для оценки правильности положения кардиостимулятора, на рентгенограмме на фоне структур средостения должны визуализироваться электроды.
Сравните пенетрацию рентгеновским излучением сердца и визуализацию концов электродов на рентгенограммах органов грудной клетки в ЗП проекции, представленных на рисунках 16 и 17. Рентгенограмма на рисунке 16 является оптимальной.
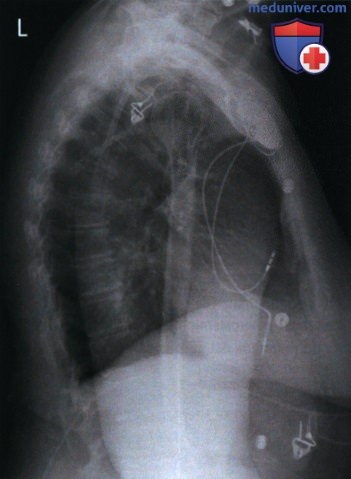
Поскольку кардиостимулятор внедряется в верхний отдел грудной клетки, следует с осторожностью поднимать руку пациента, если рентгенография выполняется в течение 24 часов после установки кардиостимулятора, так как кардиостимулятор и электроды могут сместиться (рис. 18).
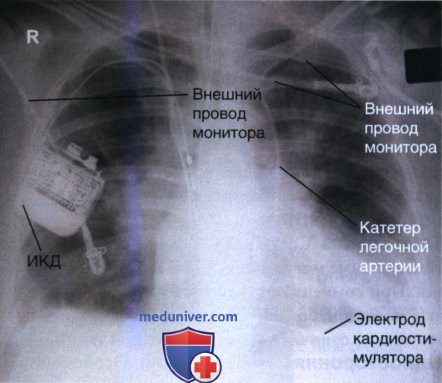
9. Автоматический имплантируемый кардиовертер-дефибриллятор. Имплантируемый кардиовертер-дефибриллятор (ИКД) внедряется в переднюю грудную стенку, и, как и в случае с кардиостимулятором, его электроды вводятся в правое предсердие или правый желудочек. Аппарат позволяет выявить аритмию, а затем подать электрический стимул, чтобы восстановить ритм. На рентгенограмме в ЗП или ПЗ проекции ИКД обычно визуализируется латераль-но, а электроды — в тени сердца (рис. 19).
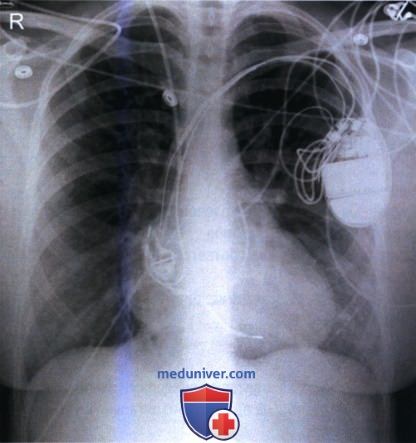
10. Трубки и провода внешних мониторирующих устройств. Все трубки и провода от внешних мониторирующих устройств должны быть убраны или сдвинуты за пределы легочного поля. Также это относится к трубкам подачи кислорода, электродам электрокардиографа, наружным частям назогастральных трубок, трубкам для энтерального питания, временным кардиостимуляторам и приспособлениям для телеметрии. Если этого не сделать, то трубки и провода могут закрыть собой важные детали легких (рис. 20).
Редактор: Искандер Милевски. Дата публикации: 6.7.2021
Источник



