- Патологические рефлексы в неврологии: цели и методы исследования
- Возможные причины возникновения ПР
- Разновидности исследуемых рефлексов
- Неврологический осмотр верхних конечностей
- Неврологический осмотр нижних конечностей
- Оральные рефлексы
- Патологические реакции безусловных рефлексов
- Прямое поражение пирамидального пути
- Синкинезии
- Боковой амиотрофический склероз — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы бокового амиотрофического склероза
- Патогенез бокового амиотрофического склероза
- Классификация и стадии развития бокового амиотрофического склероза
- Осложнения бокового амиотрофического склероза
- Диагностика бокового амиотрофического склероза
- Лечение бокового амиотрофического склероза
- Прогноз. Профилактика
Патологические рефлексы в неврологии: цели и методы исследования

Данные структуры отвечают за двигательные акты. Следствием их поражений становится образование новых связей между ощущениями (физическими) и реакциями организма на раздражители.
Получается, что патологические рефлексы проявляются неспецифическими двигательными действиями, которые происходят в результате воздействия раздражающих факторов извне.
Проявиться ПР могут только в случае поражения или нарушения пирамидальных путей. Чаще всего причиной этому становятся различные неврологические расстройства и недоразвитость центральной нервной системы у младенцев.
Наибольшее внимание сегодня привлекают патологические стопные рефлексы и орального автоматизма. Хотя кроме них существует огромное количество и других разновидностей рефлексов человека.
Возможные причины возникновения ПР
К этиологическим факторам возникновения патологических рефлексов принято относить экзогенные и эндогенные причины, провоцирующие развитие определенного заболевания.
- к ним относят стандартные нейротропные;
- неспецифические (могут поражать, как центральную нервную систему, так и другие внутренние органы);
- болезнетворные вирусы;
- негативно воздействующие на организм микроорганизмы;
- токсины растительного происхождения;
- токсины микробного происхождения;
- химические средства;
- совестное влияние;
- рефлексы условные.
Эндогенные причины подразделяются на первичные и вторичные. К первичным принято относить ишемию, получение различных травм головы и спины, отек ткани мозга, генетическая предрасположенность.
К вторичным относят такие, которые существуют в самой нервной системе под влиянием первичных и в следствие становятся главной причиной развития патологических процессов в организме:
- нарушение нейронов;
- определенные изменения в нейромедиаторах;
- смена нейрона генома;
- нарушения в межнейронной передаче;
- изменения в нервной трофике;
- чрезмерная активность нейронов;
- патологическая детерминантность;
- ГПУВ;
- присутствие антител к ткани мозга.
Разновидности исследуемых рефлексов
Сегодня современная медицина предложила следующую классификацию патологических- рефлексов:
- рефлексы верхних конечностей;
- рефлексы нижних конечностей;
- оральные рефлексы.
Неврологический осмотр верхних конечностей
К патологическим рефлексам верхних конечностей относятся следующие:
- Россолимо (проявляется при ударе по концам согнутых 2-4 пальцев на руках).
- Жуковского (возможно диагностировать при ударе по центру ладони в ответную реакцию на сгибание пальцев руки).
- Бехтерева (для диагностирования необходимо ударить пациента по наружной стороне тыла кисти руки).
- Якобсона-Ласка (применяется в момент исследования карпорадиального рефлекса, при этом происходит рефлекторное сгибание всех пальцев кисти руки).
Рефлексы данной этиологии могут проявиться в грудном возрасте и продолжать развиваться до 2-3 возраста ребенка. Проявление их в этот возрастной период не считается отклонением от нормы, поэтому н является поводом для беспокойства.
В том случае, если данные рефлексы присутствуют у детей 4-6 возраста, то можно предположить о развитии патологических процессов в центральной нервной системе.
В данном случае в обязательном порядке проводится осмотр невропатологом и назначаются клинические и лабораторные исследования для постановки и подтверждения предполагаемого диагноза.
Неврологический осмотр нижних конечностей
К патологическим рефлексам нижних конечностей относят следующие:
- Бабинского (возможно выявить при наличии раздражителя по подошве ноги. Для этого потребуется провести молотком или зубочисткой от низа пятки до самих пальцев).
- Оппенгейма (для диагностирования потребуется провести рукой по передней части голени).
- Гордона (может проявиться в момент сжимания мышцы икры на ноге).
- Шеффера (диагностируется при нажатии на ахиллово сухожилие).
- Россолимо (для установления потребуется совершить удар молотком по кончикам 2-3 пальцев, располагающихся на стопе ноги).
- Жуковского. Как и в случае с патологическими рефлексами верхних конечностей, для его диагностики потребуется совершить легкий удар по середине стопы пациента.
- Бехтерева №1 (проводится удар по наружной части стопы в районе 4-5 пальцев).
- Бехтерева №2 (для установления потребуется совершить удар средней тяжести по самой пятке).
- Чеддока (проявляется при штриховом типе раздражения кожных покровов латеральной части стопы, а так же немного ниже наружной стороны лодыжки). Направление необходимо держать от пятки к кончикам пальцев. О патологии будет свидетельствовать сгибание первого большого пальца на ноге.
- Нижний рефлекс Бехтерева—Менделя. Для диагностики потребуется положить пациента на спину и провести быстрое постукивание специальным молотком по тылу стопы в районе 3-4 пальцев. О патологических нарушениях будут свидетельствовать сгибание в подошве в области 2-5 пальцев стопы.
- Бинга (диагностируется при покалывании стопы тыльной стороной иголки). Положительная реакция будет заключаться в сгибании первого пальца на ноге.
Оральные рефлексы
К патологическим рефлексам ротовой мускулатуры принято относить такие:
- Хоботковый симптом (может быть диагностирован при легком постукивании молотком по губам). Для этого врач просит закрыть
пациента глаза, после чего ставит свой указательный палец на губы и производит легкие удары по нему. Положительная реакция будет проявляться в сократительных движениях круговой мышцы рта, а так же будет происходить вытягивание губ вперед.
- Если же подобная реакция будет проявляться только в случае касания пальца к губам пациентам, то следует предполагать о развитии рефлекса Карчикяна.
- Сосательный (для диагностирования производятся шероховатые раздражения по краям закрытых губ). Подтверждением диагноза станет реакция в виде непроизвольных глотательных либо же сосательных движений пациента.
- Назолабиальный (проявляется при легком постукивании молотков по спинке носа).
- Маринеску-Радовичи ладонно-подбородочныйсимптом вызывается при воздействии шероховатого раздражителя по коже ладони над самим большим пальцем. Патологическая реакция будет проявляться в виде подтягивании вверх кожи подбородка (сократительные движения подбородочной мышцы).
- Глабелярный (диагностируется при легком постукивании в центральной области бровей). Положительная реакция будет заключаться в перкуссии в районе надпереносья. При каждом таком ударе человек будет дергать, и смыкать брови. Проявление данного рефлекса свидетельствует о наличии поражений в лобной доле головного мозга.
- Защитный (проявляется в момент параличей). При этом у больного начинают возникать непроизвольные двигательные акты в парализованной части конечности (таковой будет реакция организма на различные раздражающие факторы из внешней среды).
- Примером защитного рефлекса может стать симптом Бехтерева-Мари-Фуа (заключается в сгибании пальцев ног парализованной конечности в ответ на раздражение). Так же может проявиться сгибание и разгибание ноги в тазобедренном и коленном суставах.
- Рефлекс хватательный (проявляется в результате обширного нарушения лобной доли). Спровоцировать недуг могут так же метаболические и сосудистые патологии.
- Жевательный рефлекс может быть диагностирован путем небольшого раздражения кончиков пальцев руки либо же при обычном касании к ладони обратной стороны молотка. Положительная реакция будет проявляться в резком хватательном движении того предмета, который выступал непосредственным раздражителем.
Патологические реакции безусловных рефлексов
Кроме патологических рефлексов верхних, нижних конечностей и ротовой мускулатуры выделяют так же и патологические реакции безусловных рефлексов:
- Рефлексы извращенные. Провоцируют подобные рефлексы образование доминантного очага в области основного центра (например, сгибание руки). При растяжке сухожилий в момент раздражения из-за доминантного очага будет происходить не сгибание, а разгибание конечности. Такая патология может быть спровоцирована интоксикацией столбнячными токсинами, травмированием нервных окончаний и давлением на нервные волокна рубцов.
- Контрактуры рефлекторные. Проявляются в той области, где произошел застой доминантного очага. Нервные импульсы, которые будут передаваться по суставам из области травмирования, вначале будут создавать, а позже усиливать данный очаг в самом спинном мозге. В результате такого процесса происходит сильное сгибание поврежденной конечности, которое при длительном протекании вызывает сильные боли и дискомфорт.
- Паралич рефлекторный. Проявляются вследствие замедления мотонейронов импульсов более чувствительных нейронов. Примером может послужить образование рубцов в районе чувствительных нервных окончаний. При сильном надавливании и ущемлении нерва и может развиться паралич конечностей и тела.
- Рефлексы, проявляющие неспецифической рефлекторной проекцией. Одним из ярких примеров данного типа рефлекса может послужить симптом Бабинского. Он заключается в сгибании пальцев на ноге при воздействии раздражителя на область от конца пятки до начала пальцев.
Прямое поражение пирамидального пути
Поражение пирамидального пути имеет такую классификацию:
- Клонус стопы. Проявляется при сильном сжимании стопы в положении человека лежа. Положительная реакция будет заключаться в резких клонических двигательных действиях стопы.
- Клонус надколенной чашечки. Для диагностирования необходимо захватить верхнюю часть коленной чашечки и немного потянуть ее вверх, а после чего резко отпустить. При наличии патологического нарушения будет проявляться сокращение четырехглавой мышцы бедра.
Синкинезии

Синкинезии подразделяются на:
- глобальные (сгибание парализованной руки совместно с разгибанием парализованной ноги);
- имитационные (непроизвольные двигательные акты парализованных конечностей привычных для здорового человека движений);
- координаторные (произведение различных движений парализованными частями тела в ходе выполнения других сложных двигательных актов).
Для исключения развития патологических рефлексов, как в детском, так и во взрослом возрасте очень важно много времени уделять состоянию своего здоровья. Особое внимание необходимо уделить режиму дня, здоровому питанию, чередованию отдыха и физической активности.
В случае проявления неспецифических признаков болезни в срочном порядке потребуется обратиться за консультацией к врачу невропатологу.
Источник
Боковой амиотрофический склероз — симптомы и лечение
Что такое боковой амиотрофический склероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Калинкина М. Э., невролога со стажем в 8 лет.
Определение болезни. Причины заболевания
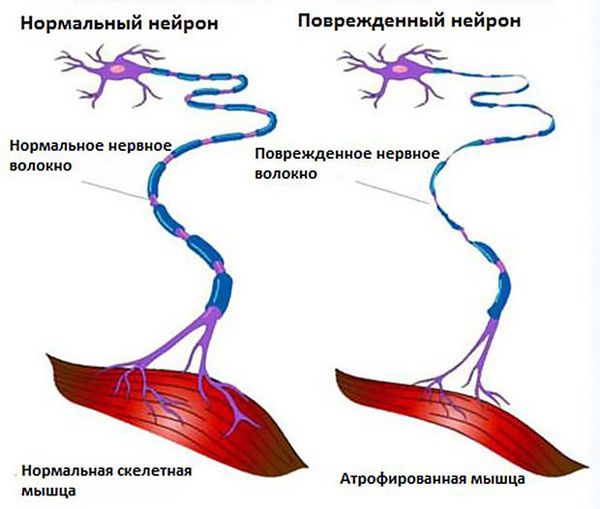
Боковой амиотрофический склероз ( БАС , англ. ALS ) — это неуклонно прогрессирующее заболевание, характеризующееся гибелью (дегенерацией) моторных нейронов, что приводит к нарушению движения мышц, в том числе дыхательных, вплоть до параличей и аторфии мышц.
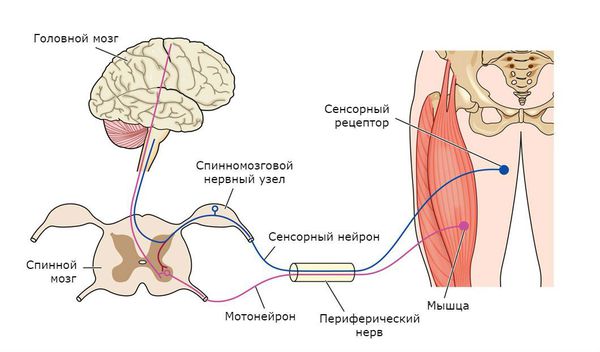
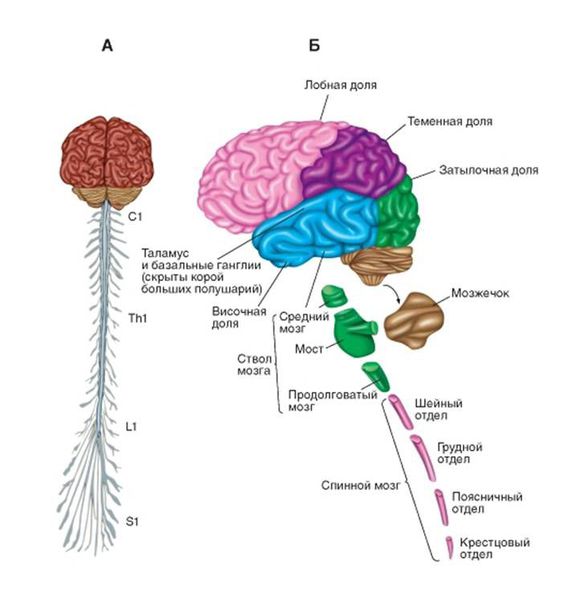
Чтобы понять суть заболевания, необходимо коснуться строения и функций головного и спинного мозга. В структуре спинного мозга на всём его протяжении и частично в стволе головного мозга существуют клетки, посылающие нервный импульс прямо к мышечным волокнам. Они называются нижние мотонейроны, так как своими импульсами приводят мышцы в движение. Группируясь в передней части поперечного среза спинного мозга, нижние мотонейроны образуют так называемый «передний рог».
Также спинной мозг выполняет функцию соединяющего нервного «кабеля» между головным мозгом и частями тела. В норме спинной мозг подчиняется головному мозгу. Это означает, что, если импульс от головного мозга укажет мышце поднять руку, а импульс спинного мозга укажет опустить, то рука поднимется.
Головой мозг имеет сложное строение, но в данной статье нужно уделить внимание верхним мотонейронам. Они группируются в области, которая отвечает на исходную генерацию двигательных импульсов в организме — коре больших полушарий и стволе мозга. Импульсы, в свою очередь, идут по спинному мозгу вниз к вышеупомянутым нижним мотонейронам, а оттуда к мышцам, приводя их в движение. Именно этот путь поражается при боковом амиотрофическом склерозе.
БАС был впервые описан в 1869 году. В литературе можно встретить следующие синонимы БАС: болезнь моторных нейронов, мотонейронная болезнь , болезнь Шарко (по фамилии врача-первооткрывателя, хотя открыл это заболевание Чарльз Белл [1] ), болезнь Лу Герига (по имени знаменитого бейсболиста, умершего от БАС в 1938 году). Сейчас многие называют ее болезнью Стивена Хокинга, потому что он прожил с БАС более 50 лет.
Боковой амиотрифический склероз — представитель группы болезней двигательного нейрона, т. е. болезней мотонейронов. Кроме БАС, в эту группу включены: первичный латеральный склероз, прогрессирующая мышечная атрофия и прогрессирующий бульбарный паралич.
Учёные выявили две причины БАС: 90-95 % — спорадическая причина (проще говоря случайность) и 5-10 % — генетически наследуемая мутация [2] .
В ходе многолетних исследований были найдены негенетические модифицируемые факторы образа жизни, предрасполагающие к БАС:
- Курение сигарет является наиболее постоянным негенетическим фактором риска для БАС [8] .
- Контакт с сельскохозяйственными удобрениями: пестицидами, гербицидами, инсектицидами и формальдегидом [8] . Стоит упомянуть, что формальдегид в повседневной жизни встречается в табачном дыме, поэтому пассивного курения тоже стоит избегать.
- Свинец, выделяемый в окружающую среду в профессиональной деятельности, например, при сварке металлов [10] .
- Микротравмы головы в профессиональном спорте [9] . Это значит, что Лу Геринг, будучи бейсболистом, вероятно спровоцировал своей профессией БАС и раннюю смерть через 2 года.
Обобщая вышесказанное, можно сказать, что БАС развивается в результате комбинированного воздействия генов, факторов окружающей среды и образа жизни. Эта модель (ген-время-среда) предполагает, что развитие БАС является многоэтапным процессом, в котором генетические дефекты являются лишь одним из нескольких этапов, в конечном итоге приводящих к БАС.
В нашей стране проживает примерно 10-12 тысяч пациентов с БАС. Заболевание чаще встречается у мужчин, чем у женщин (в 1,5 раза), а возрастной диапазон — от 20 до 80 лет. Скорость его прогрессирования прямо пропорциональна возрасту. Наличие генетической мутации (у 5-10 % заболевших) также увеличивает скорость развития тяжёлых симптомов [14] .
Симптомы бокового амиотрофического склероза
Начальные симптомы БАС варьируют у пациентов в зависимости от степени поражения верхних и нижних двигательных нейронов и от того, какие участки тела вовлечены. Поэтому особенность бокового амиотрофического склероза заключается в том, что врачи часто вынуждены наблюдать за развитием жалоб в течение нескольких месяцев, прежде чем поставить верный диагноз (например, определить тип заболевания двигательного нейрона или тип БАС)
В классическом варианте болезнь начинается с поражения одного из отделов центральной нервной системы: ствол головного мозга, шейный, грудной или поясничный отдел спинного мозга. В зависимости от уровня будут поражаться (слабеть, истончаться, непроизвольно подёргиваться) определённые группы мышц.
| Уровень поражения нижнего мотонейрона | Ствол головного мозга | Шейный отдел спинного мозга | Грудной отдел спинного мозга | Поясничный отдел спинного мозга |
|---|---|---|---|---|
| Группы мышц, которые поражаются | Мыщцы лица, мягкого нёба, язык, мышцы гортани и глотки | Мышцы шеи, рук | Мышцы спины, живота, диафрагмы | Мышцы спины, живота, ног |
Подёргивание мышц при БАС имитирует судороги мышц после сильной физической нагрузки. Стоит отметить, что от слабости мышц при БАС не удаётся избавиться с помощью физических упражнений. Это связано с необратимым прогрессированием болезни [12] .
По мере развития заболевания будут наблюдаться признаки поражения верхнего мотонейрона, а также постепенное присоединение соседних отделов спинного мозга.
Признаки поражения верхнего мотонейрона:
- Усиление нижнечелюстного рефлекса.
- Эмоциональная нестабильность (приступы неконтролируемого смеха и/или плача) .
- Непроизвольный спазм (тризм) жевательных мышц и невозможность открыть рот.
- Спазм мышц гортани.
- Повышение сухожильных рефлексов в руках и ногах (вызываются ударами молоточка по сухожилиям рук и ног на приёме у невролога).
- Тугоподвижность и спастичность мышц.
- Патологические рефлексы. Многие из этих рефлексов есть у новорождённых детей, но в течение следующего года по мере созревания коры полушарий они угасают.
- рефлексы орального автоматизма — патологические рефлексы на лице, например хоботковый (вытягивание губ вперёд при постукивании молоточком по верхней или нижней губе) или сосательный (в случае прикосновения к губам наблюдаются сосательные движения);
- патологические кистевые и стопные рефлексы, например симптом Бабинского (патологический подошвенный разгибательный рефлекс). Он заключается в разгибании большого пальца и разведении других пальцев ноги («знак веера») в ответ на штриховое раздражение наружного края подошвы . В норме наблюдается сгибание пальцев ног.
Также среди симптомов можно отметить мышечные подёргивания, болезненные спазмы в мышцах, слабость в тех или иных группах мышц, которые не проходят, а наоборот, нарастают после целенаправленных силовых занятий в тренажёрном зале. Характерно похудание и скованность тех или иных мышц, нарушения мелких движений в кистях или движений верхнего плечевого пояса, нарушения ходьбы, речи, глотания, слюноотделения (из-за нарушения глотательной функции слюна скапливается во рту). Иногда возникают эпизоды острой нехватки воздуха, в том числе во время приёма пищи (не путать с эпизодами панических атак), нарушения чиханья, откашливания, одышка при физической нагрузке или без неё, снижение массы тела, двоение в глазах при взгляде прямо или в ту или иную сторону, безболевые ожоги, чувство ползания мурашек по телу, нарушение мочеиспускания и/или стула [3] .
Нужно отметить, что не все из перечисленных признаков могут наблюдаться у людей с БАС, так как клиническая картина заболевания всегда индивидуальна [12] .
Патогенез бокового амиотрофического склероза
Патогенез заболевания чётко не определён. Примерная схема такова: ген в хромосоме (например ген супероксиддисмутазы-1, находящийся на 21-й хромосоме) «ломается» по неизвестным причинам. В результате синтезируются неправильные белки, которые мешают нормальной работе клеток нервной системы. Нервные клетки из-за этой поломки погибают, но процесс переработки мёртвых клеток (процесс аутофагии) также по какой-то причине не происходит. Из-за этого мёртвые клетки не распадутся на составляющие, а значит не создают «строительного материала» для новых клеток.
Параллельно на этом фоне в огромных количествах начинает синтезироваться глутамат (глутамат натрия — это почти основное «топливо» нервной системы, которое синтезируется самими нейронами, чтобы передавать информацию друг другу). Повышение возбудимости здоровых нейронов из-за высокой концентрации глутамата компенсирует «силы» погибших нейронов. Однако с ростом глутаминовой кислоты возбуждение нейронов продолжает возрастать, происходит отравление нервной ткани глутаматом и патологический круг замыкается — организм вредит сам себе [3] .
Все это соотносится с клиникой. Повышенная активность здоровых нейронов вызывает подёргивание мышц. Вскоре из-за скопления мёртвых клеток и отравления глутаматом нейроны погибают, происходит денервация мышц (разобщение связей мышц с нервной системой), в результате чего те слабеют и истончаются.
Классификация и стадии развития бокового амиотрофического склероза
Единой классификации БАС не существует, поскольку не существует единства представлений о его патогенезе. Рассмотрим Североамериканскую классификацию, которая близка к отечественной. Согласно этой классификация, БАС делится на две большие группы в зависимости от причин: семейный и спорадический (случайный).
Спорадический БАС делится на группы относительно уровня поражения моторных нейронов двигательного пути в дебюте заболевания. БАС может впервые проявиться на уровне ствола мозга, шейного, грудного (в том числе в виде слабости диафрагмальных мышц), поясничного отдела спинного мозга или на всем протяжении пути единовременно.
Семейная группа делится на виды в зависимости от типа мутации конкретного гена супероксиддисмутазы-1 (СОД-1) или мутаций в других хромосомах (около 10 других известных генов).
Североамериканская классификация БАС
Спорадический (случайный) БАС
- Классический БАС. Дебюты:
- бульбарный;
- шейный;
- грудной;
- поясничный;
- диффузный;
- респираторный.
- Прогрессирующий бульбарный паралич.
- Прогрессирующая мышечная атрофия.
- Первичный латеральный (боковой) склероз.
- Аутосомно-доминантный:
- ассоциированный с мутациями СОД-1;
- без мутации СОД-1 (мутации других генов, генетический дефект не известен).
- Аутосомно-рецессивный:
- ассоциированный с мутациями СОД-1;
- мутации других генов .
- Западно-тихоокеанский комплекс БАС-паркинсонизм-деменция.
В первую группу кроме классического БАС входят три патологии: первичный латеральный склероз; прогрессирующая мышечная атрофия; прогрессирующий бульбарный паралич. В нашей стране их считают отдельными заболеваниями и объединяют в группу болезней двигательного нейрона. В США данные патологии рассматривают как варианты проявления БАС. Несмотря на разницу классификаций, проявления этих заболеваний будут одинаковыми в любой стране.
- Классическая форма БАС имеет признаки поражения и верхнего и нижнего мотонейрона: слабость, истощение, подёргивание, спастичность мышц и др. (см. раздел «Симптомы»).
- Прогрессирующий бульбарный паралич характеризуется поражением нижнего мотонейрона на уровне ствола мозга. Он манифестирует нарушением речи и глотания, возникают затруднения при жевании, разговоре, появляются гнусавость голоса, снижение рвотного рефлекса и слабость мимической мускулатуры, языка и мягкого нёба. В последующем присоединяются расстройства движения в конечностях, как при БАС.
- Первичный латеральный склероз проявляется признаками поражения исключительно верхнего мотонейрона в головном мозге: мышечная слабость, скованность (спастичность) мышц.
- Прогрессирующая мышечная атрофия, когда наблюдаются симптомы поражения только нижнего мотонейрона в спинном мозге (слабость, атрофия, подёргивание мышц, усталость, судороги, утрата рефлексов).
Осложнения бокового амиотрофического склероза
- Тугоподвижность, слабость конечностей, вплоть до полной парализации из-за постепенного отмирания верхнего мотонейрона.
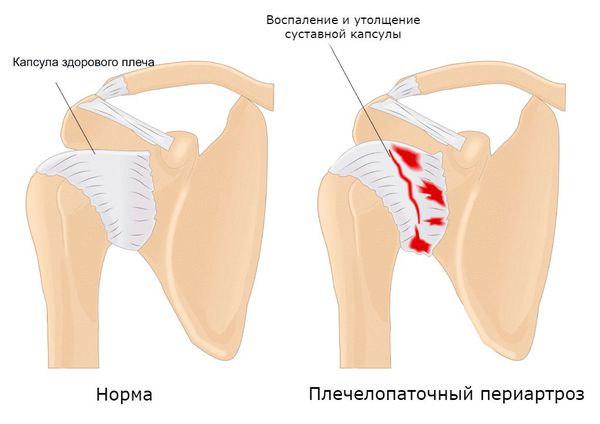
- Деформация стоп, спастическая контрактура кисти, плечелопаточный периартроз из-за истончения, слабости мышц и невозможности поддерживать форму суставов.
- Трудность удерживания шеи в вертикальном положении из-за слабости мышц.
- Нарушения ходьбы, вплоть до полной обездвиженности в процессе развития заболевания из-за слабости мышц ног.
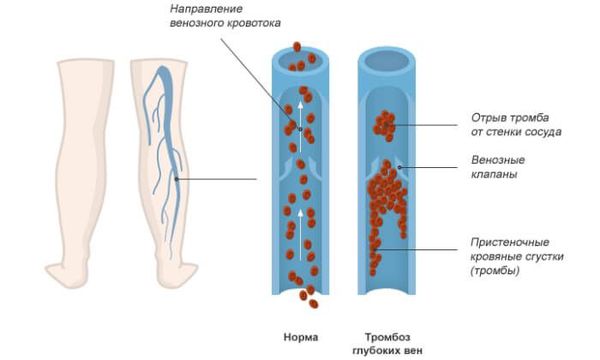
- Тромбозы глубоких вен нижних конечностей из-за длительного постельного режима по мере прогрессирования заболевания.
- Слюнотечение из-за нарушения глотательной функции.
- Нарушение чёткости произношения слов, а затем отсутствие речи из-за снижения силы в мышцах лица.
- Трудность проглатывания пищи, ощущение комка в горле, поперхивания, вплоть до невозможности проглотить жидкую и твёрдую пищу.
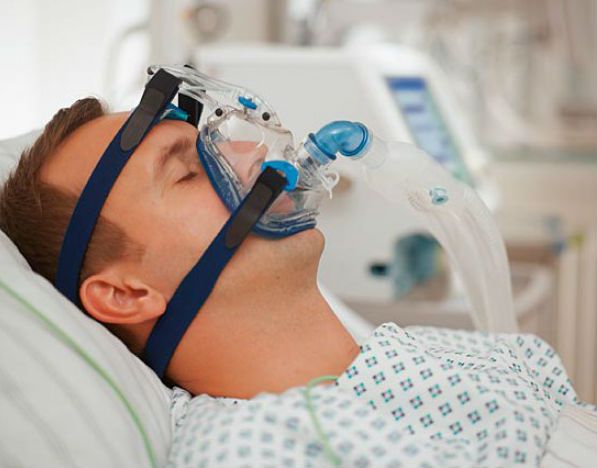
- Синдром обструктивного апноэ во время сна (непроизвольная задержка дыхания во сне).
- Дыхательные нарушения, начиная с одышки и заканчивая смертельной остановкой дыхания.
Диагностика бокового амиотрофического склероза
При подозрении на болезнь двигательного нейрона пациент сначала отвечает на стандартные вопросы невролога о жалобах, развитии болезни, сопутствующих заболеваниях (стоит обратить внимание на онкологию и инфекции, так как они могут стать причиной ложноположительного БАС-симптома, а не самой болезни). Врач также спрашивает о болезнях родственников, стране рождения, о мочеиспускании и дефекации.
Невролог должен осмотреть мышцы тела, оценить их силу, тонус, проверить рефлексы с помощью молоточка, оценить чувствительность кожи при помощи иголки и камертона. При подозрении на БАС мышцы непроизвольно сокращаются и истончаются. В них теряется сила, даже если пациент занимается физическими упражнениями для их укрепления. Также врач может задать вопросы, похожие на определение IQ. При снижении интеллектуальных способностей можно заподозрить некий патологический процесс в коре головного мозга, где находится верхний мотонейрон.
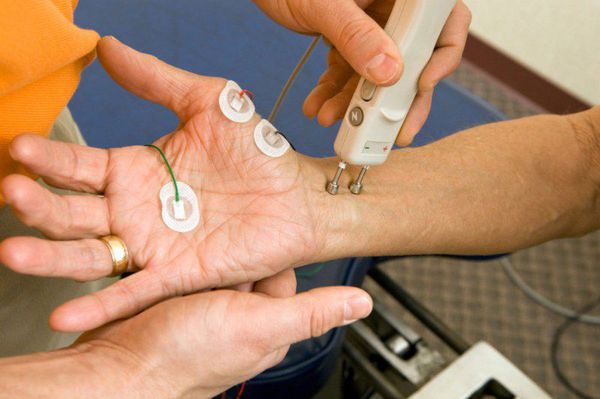
Однако главным критерием подтверждения БАС является наличие мутации генов (например, мутации в супероксиддисмутазе-1), выявленное при генетической экспертизе и по результатам электромиографии (ЭМГ). Прибор ЭМГ в прямом смысле бьёт пациента током, чтобы посчитать скорость проведения электрического импульса по нервам руки или ноги к нижнему мотонейрону в спинном мозге. В случае БАС велика вероятность повторных ЭМГ с целью фиксирования изменений возбудимости нейронов во времени. Если вспомнить патогенез, то в начале заболевания из-за глутамата натрия нервы перевозбудимы, а затем они все больше и больше отмирают, следовательно, возбуждение на ЭМГ будет уменьшаться. Вспомогательным критерием является прогрессирующее распространение симптомов в пределах одной или нескольких областей иннервации, что выявляют при наблюдении за больным в течение нескольких месяцев, иногда на протяжении года-двух [3] .
Диагноз бокового амиотрофического склероза невозможно достоверно поставить с первого посещения невролога только после одного исследования ЭМГ. Иногда с целью уточнения заболевания или формы БАС врач дополнительно может назначить:
- клинический анализ крови (содержание гемоглобина, лейкоцитарная формула, СОЭ);
- биохимический анализ крови (общий белок, белковые фракции, мочевина, креатинин, билирубин, КФК);
- серологические анализы для исключения ложноположительного БАС-синдрома, связанного с инфекциями, например, могут назначить реакцию Вассермана для исключения сифилиса или анализ на антитела к ВИЧ, боррелиям и др.;
- иногда в условиях стационара неврологии могут сделать спинномозговую пункцию, чтобы исследовать ликвор на нейроинфекции;
- МРТ головного и спинного мозга.
Функциональную способность пациентов оценивают в баллах по специальной шкале. В соответствии с этой шкалой максимальный балл 48 соответствует полной функциональной способности больного, а минимальный балл 0 соответствует максимально выраженной инвалидизации пациента.
Скорость прогрессирования заболевания рассчитывают по формуле: в числителе — 48 минус баллы по функциональной шкале, в знаменателе — длительность заболевания в месяцах. Значение менее 0,45 условной единицы означает медленное прогрессирование болезни, значение от 0,45 до 0,54 — быстрое, от 0,55 и более — стремительное [16] .
Лечение бокового амиотрофического склероза
На сег одняшний день не разработано способов победить само заболевание , поэтому лечение сводится к двум задачами:
- Замедлить прогрессирование болезни.
- Уменьшить выраженность отдельных симптомов болезни для улучшения качества жизни.
С первой задачей справляются два препарата: рилузол и эдаравон. Рилузол — ингибитор высвобождения глутамата, одобренный для лечения БАС в 1995 году. Препарат, как правило, хорошо переносится, но обладает ограниченной эффективностью. Он продлевает жизнь примерно на 3 месяца, не улучшая качество жизни [5] . Ранее предпринимались попытки определить подгруппы пациентов, которые с большей вероятностью получат пользу от лечения рилузолом, но они были малорезультативны [6] .
Препарат эдаравон является поглотителем свободных радикалов. Это внутривенное лекарственное средство для лечения БАС, которое было одобрено агентством Министерства здравоохранения США в мае 2017 года (примерно через 2 года после его одобрения для лечения БАС в Японии и Южной Корее). Использование этого препарата было оценено при разных неврологических расстройствах, включая БАС, в нескольких клинических испытаниях. Результаты были примечательными. Отмечалось замедление снижения показателей функциональной шкалы на 33 % за 6 месяцев и замедление ухудшения качества жизни людей с БАС в целом. Относительно расстройств дыхания не удалось достичь статистически значимых результатов.
Со второй задачей справляется арсенал лекарств и медицинских приборов для симптоматического лечения (например аппарат неинвазивной вентиляции лёгких при нарушении дыхательной функции) [12] .
Сейчас учёные активно разрабатывают генетическую терапию при БАС, т. к. непосредственное изменение работы мутированного гена может смягчить критические этапы в развитии заболевания. Также в течение последних нескольких лет наблюдался значительный интерес к терапии на основе стволовых клеток. Современные подходы к стволовым клеткам в первую очередь предназначены для защиты выживших двигательных нейронов с помощью паракринного эффекта (процесса, в котором стволовые клетки «заставляют» окружающие клетки регенерировать). Они не предназначены для замены мёртвых моторных нейронов, но позволяют инициировать процесс роста зачатков клеток [15] .
Многие пациенты используют дополнительные и альтернативные методы лечения, например витамины и пищевые добавки [7] . Некоторые добавки имеют научное обоснование (т. е. в теории должны помогать), но не имеют положительных подтверждений на практике.
Прогноз. Профилактика
Прогноз при БАС всегда неблагоприятный. В редких случаях, если подтверждена определённая мутация в гене супероксиддисмутазы-1 (D90A и некоторые другие), прогноз ещё хуже. В среднем болезнь длится 2,5-3,5 года. Лишь 7 % больных живут дольше 5 лет [3] . Длительность заболевания меньше при бульбарном дебюте БАС (прогрессирующем бульбарном параличе), при возрасте начала младше 45 лет, а также при быстром типе прогрессирования. Однако известно о двух необъяснимых случаях, когда заболевание «остановилось». Это Стивен Хокинг, который прожил с болезнью более полувека, и гитарист Джейсон Беккер, живущий с болезнью почти 30 лет. Хотя часто слышен скепсис в сторону диагноза Стивена Хокинга, так как он никогда не публиковал историю своей болезни.
Профилактика заключается в исключении или снижении влияния факторов риска: необходимо отказаться от курения; не контактировать с вредными веществами (пестицидами, гербицидами, свинцом и др.); исключить микротравмы головы.
Сообщалось, что омега-3 в сочетании с витамином Е снижает риск БАС до 60 % [11] . В связи с этим возникает вопрос, стоит ли покупать соответствующие витамины и добавки? Стоит ли доверять нутрициологам, которые объясняют все существующие болезни нехваткой того или другого витамина или микроэлемента? Сложно ответить однозначно на эти вопросы, однако существуют исследования, которые предостерегают от бездумного применения витаминов. В 2014 году были опубликованы результаты, согласно которым избыток антиоксидантов (тот самый витамин Е) увеличивает риск рака у подопытных мышей [13] .
Появляются и другие исследования, опровергающие пользу «витаминотерапии» для стран, не испытывающих проблем голода и нехватки пищи среди населения. В связи с этим более целесообразно рекомендовать пациентам покупать продукты «средиземноморской диеты», т. е. употреблять в пищу естественные витамины, антиоксиданты, жирные кислоты, не опасаясь передозировки этих веществ. Жителям отдалённых регионов с материальной точки зрения иногда выгоднее покупать пищевые добавки для непродолжительного курса приёма, чем продукты средиземноморской диеты.
Источник




 пациента глаза, после чего ставит свой указательный палец на губы и производит легкие удары по нему. Положительная реакция будет проявляться в сократительных движениях круговой мышцы рта, а так же будет происходить вытягивание губ вперед.
пациента глаза, после чего ставит свой указательный палец на губы и производит легкие удары по нему. Положительная реакция будет проявляться в сократительных движениях круговой мышцы рта, а так же будет происходить вытягивание губ вперед.