Бронхоэктатическая болезнь
Бронхоэктазы — необратимое расширение ветвей бронхиального дерева, обусловленное деструкцией (разрушением) стенок бронхов и/или нарушением тонуса мышечного слоя стенки бронха вследствие воспаления, склероза, дистрофии, гипоплазии.
Бронхоэктатическая болезнь (бронхоэктазии) — гнойно-воспалительный процесс в резко расширенных деформированных бронхах с инфильтративными и склеротическими изменениями в околобронхиальном пространстве, ведущий к дальнейшему необратимому расширению бронхов с нарушением их дренажной функции, развитию ателектазов, эмфиземы, цирроза паренхимы (ткани) лёгкого.
Причины возникновения бронхоэктазии:
- Постинфекционные (инфекции нижних дыхательных путей у детей, абсцедирующие пневмонии у взрослых, туберкулёз; аденовирусная инфекция, коклюш, корь и др.).
- Обструктивные (инородное тело, опухоли, внешняя компрессия дыхательных путей).
- Ингаляционные повреждения (вдыхание токсинов, раздражающих газов, паров, дыма, включая термические повреждения).
- Аспирационные (гастроэзофагеальный рефлюкс, аспирационные пневмонии, санационные процедуры).
- Генетически детерминированные (муковисцидоз, синдром цилиарной дискинезии, синдром Юинга).
- Врождённые аномалии — дисплазии.
- Первичные иммунные расстройства (гуморальные дефекты, клеточные или смешанные расстройства, дисфункция нейтрофилов).
- Дефицит или аномалии о-антитрипсина.
- Хронические диффузные заболевания лёгких (идиопатический лёгочный фиброз, коллагенозы, саркоидоз).
- Идиопатические воспалительные расстройства (анкилозирующий спондилоартрит, воспалительные заболевания кишечника, рецидивирующий полихондрит).

Бронхоэктазы относятся к полиэтиологическим (несколько причин возникновения) процессам. Основная причина развития бронхоэктазии в детском и юношеском возрасте — это продуктивное воспаление воздухопроводящих путей. Деструктивные (разрушающие) изменения мышечного и эластического слоев стенки бронха сопровождаются дилатацией (расширением) и функциональными нарушениями работы бронхов. Застой слизи вызывает надсадный кашель с растяжением стенок, закупоркой терминальных бронхиол (конечных отделов «бронхиального дерева»). Параллельно с вентиляционными нарушениями снижается перфузия (наполнение кровью) лёгочной ткани. Формирование бронхоэктазов часто сочетается с хроническим бронхитом и эмфиземой. Среди больных ХОБЛ (хроническая обструктивная болезнь легких) — выявляют в 18-27% случаев.
Клиническая картина

Осложнения:
- кровохарканье и лёгочное кровотечение (у 19,3% больных),
- спонтанный пневмоторакс (0,7%),
- абсцедирование (1,8%),
- эмпиема плевры и пиопневмоторакс (0,4%),
- сепсис,
- аспирация, эрозивный гастродуоденит, язва желудка и двенадцатиперстной кишки, желудочно-кишечные кровотечения и др.
Диагностика
В окончательной постановке диагноза важнейшее значение имеют лучевые методы диагностики. При рентгенографии выявляются тяжистость, ячеистость, кистовидные изменения лёгочного рисунка, уменьшение объёмов отдельных зон лёгкого, эмфизематозность (воздушность) в смежных участках лёгкого. В настоящее время основным диагностическим исследованием является компьютерная томография (КТ, МСКТ). Это связано с большой информативностью метода при неинвазивном и безопасном характере его применения.
Лечение
Основными факторами, влияющими на выбор лечения, являются распространённость процесса, его активность и осложнения.
Источник
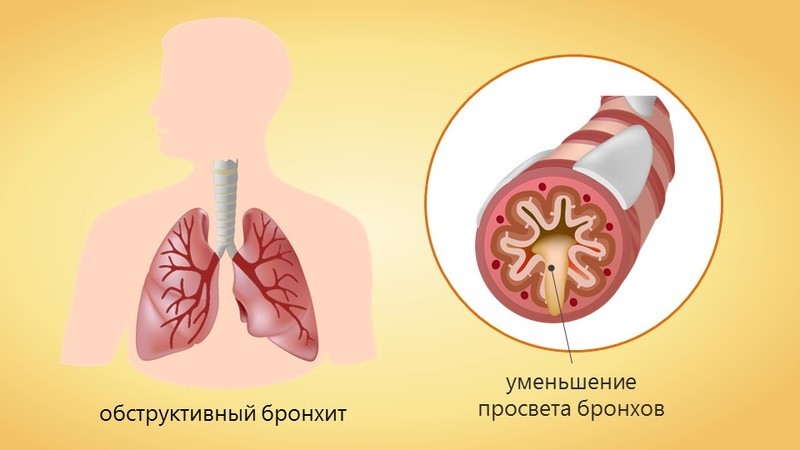
Обструктивный бронхит у взрослых
Обструктивный бронхит это воспалительное заболевание нижних дыхательных путей с поражением бронхов. Бронхит, при котором бронхи сужены, называется обструктивным. Обструкция (дословно это сужение, перекрытие) – возникает под воздействием воспалительного процесса в стенках бронхов и бронхиол, происходит их утолщение за счет отека. Отек приводит к концентрации в просвете бронха мокроты. Мокрота «забивает» бронхи. Воздух проходит через бронхи с трудом. Пациент слышит свисты, хрипы в грудной клетке, как будто внутри играют на волынке.
У взрослого пациента он бывает — острым и хроническим.
Острый обструктивный бронхит
Это воспаление в бронхах, которое начинается быстро, ему не предшествуют несколько лет регулярного кашля. На вопрос врача « Давно ли вы кашляете?», пациент ответит не более недели.
Воспалительный процесс в бронхах, приводит к отеку и их раздражению. Появляется кашель продолжительностью не более 3 недель. При остром бронхите воспаление длится недолго, а структура бронхов полностью восстановится после выздоровления.
В 80% случаев острый обструктивный бронхит вызывает вирусная инфекция верхних дыхательных путей. Например грипп, парагрипп, риновирусная инфекция. Обычно все эти возбудители, кроме гриппа, люди называют простудой. Реже причинами острого бронхита встречаются бактерии — микоплазма или хламидия пневмония, возбудитель коклюша, стафилококк, стрептококки и гемофильная палочка.
Хронический обструктивный бронхит
Это хроническое заболевание бронхов, воспалительного характера. При этом в бронхиальном дереве развивается хроническое (длительное) воспаление и отек. Хроническое воспаление и отек сужают просвет бронхов, что ограничивает поступление воздуха в легкие. Механизм возникновения обструкции совпадает с острым процессом, который мы описали выше. На фоне обструкции усиливается кашель и одышка. В грудной клетке слышны свисты и хрипы. Иногда хрипы и свисты слышны даже рядом находящимся людям. Кашель мучает пациента в течение нескольких лет. Частота обострений кашля и прочих симптомов — два три раза в год, более трех недель подряд.
Хронический бронхит бывает
- Обструктивным
- Простым рецидивирующим
- Астматическим.
Причин хронического обструктивного бронхита у взрослых несколько. На первом месте это влияние внешних факторов — курение табака (активное и пассивное). На втором работа, связанная с неорганической пылью (металлургия, угольная промышленность и т.п.), применение угля для отопления жилища.
Другие причины этого заболевания — это инфекции. Например, ранее перенесенные, плохо или поздно леченые бронхолегочные болезни (последствия нелеченого ОРВИ, пневмоний или детских инфекций).
Астматический бронхит — это либо не выявленная астма или ее дебют, либо предастма.
Симптомы обструктивного бронхита
Основной и главный симптом любого бронхита — это кашель.
Кашель без бронхита может быть — но бронхит без кашля не бывает!
При остром и хроническом обструктивном заболевании во время кашля откашливается мокрота. Кашель называется влажным или «мокрым». Часто кашель бывает без мокроты — «сухой кашель».
Цвет мокроты при откашливании разнообразен, от прозрачного до зелено- бурого и иногда с кровью. Цвет ей придают бактерии, которые попали в бронхи при дыхании и размножились.
Для острого процесса более характерен светлый цвет мокроты или желтый. Для хронического процесса более характерен желто- зеленый, зеленый и бурый цвет. Это связано с хроническим длительным воспалением и присутствием более агрессивной микрофлоры в мокроте.
Для хронического астматического бронхита характерны приступы кашля иногда с пенистой или стекловидной мокротой. Кашель будит пациента ночью или под утро. Мешает такой кашель и при физических упражнениях и при поездке в метро. На фоне кашля при астматическом бронхите могу быть слышны свисты в грудной клетке. Пациент говорит у меня в груди «кошачий концерт»!
Подъем температуры при этих заболеваниях так же не редкость. Связано это с причинами, вызвавшими развитие болезни – это респираторные вирусы. Повышение температуры до 39С, а при гриппе более 39С возможны.
При обострении обструктивного бронхита температура поднимается медленно. Вначале она небольшая (субфебрильная), далее может неожиданно увеличиться и сохраняться долго. Как раз в период подъема, мокрота из светлой становиться зеленой или бурой.
Одышка, затруднённое дыхание
Эти симптомы характерные для любого острого и хронического бронхита осложненных обструкцией, так же и для астматического бронхита. Эти симптомы, плюс хрипы и свисты связаны с сужением бронхов. Чем более выражено сужение, тем больше кашель, свисты в груди и хрипы. Когда инфекция попадает на слизистую бронха, то она воспаляется и отекает, а просвет его уменьшается. Обструкцию усугубляет мокрота, которая дополнительно перекрывает движение воздуха при дыхании и скорость его резко снижается. При этом человек вынужден чаще дышать, чтобы обеспечить себя кислородом. Во время этих событий заболевший человек ощущает заложенность и боли в груди, жжение, свистящее дыхание.
У астматического бронхита обструкция возникает внезапно. Этот приступ удушья вызывает панику у заболевшего. Человек говорит » У меня был приступ удушья!» Откашливание мокроты при этом приступе затруднено, в груди слышны свисты и хрипы.
Лечение обструктивного бронхита
Основные задачи, которые должны быть решены при обструктивном бронхите
- Облегчен кашель – он не должен мешать спать, заниматься домашними делами, раздражать и мешать близким людям.
- Необходимо восстановить нормальное прохождение воздуха по бронхам — уменьшить обструкцию, улучшить отхаркивание мокроты.
- Инфекция должна быть уничтожена.
- После выздоровления назначить программу по укреплению иммунитета, провести реабилитацию и дать рекомендации по вакцинации от гриппа и пневмонии.
Острый неосложненный бронхит излечивается без активного лечения, и без последствий. Пациенту лучше в это время на работу не выходить, а сидеть дома. Обильное теплое питье и обычно через 7 дней наступит выздоровление.
Помните: Переносимый на «ногах» обструктивный бронхит может осложниться пневмонией!
Для лечения обструкции применяется беродуал через небулайзер. Отхаркивающие препараты малоэффективны при остром процессе. Решение о применении принимает врач.
Если болезнь сопровождается повышением температуры тела более 4 дней, обратитесь к пульмонологу. Возможно, у вас началась пневмония и требуется назначение других лекарств.
При обострении хронического обструктивного процесса в легких задача иная. Лечение назначается обязательно. Чтобы заболевание не прогрессировало необходимо активное лечение. Причины обострения этого заболевания обычно связано с бактериальной инфекцией на фоне простуды или переохлаждения. Без антибиотиков в лечении не обойтись. Потребуются современные отхаркивающие препараты. Ингаляции бронхолитиков, особенно через небулайзер, быстро уменьшат кашель.
При астматическом бронхите лечение направлено на купирование внезапно возникшего сужения просвета бронхов. Заболевание развивается в ответ на вдыхание аллергена, химических средств с резким запахом, органической пыли. Необходимо исключить контакт пациента с раздражителем. Симптомы при этой болезни — это приступы кашля, хрипы и свисты в грудной клетке. Клиническая картина яркая. Для терапии эффективными будут лекарства расширяющие бронхи, отхаркивающие препараты, стероиды в виде ингаляций или внутривенно. Антибиотико терапия применяется редко.
Методы лечения
Лекарства
Антибиотики – необходимы для уничтожения бактерий вызвавших воспаление в бронхах. В связи с высоким процентом необдуманного применения антибиотиков возросло количество бактерий устойчивых к лечению.
Не занимайтесь самолечением! Антибиотики должен назначить врач! В медицинском научном сообществе существуют четкие рекомендации к назначению антибиотика для регионов нашей страны.
Противовирусные препараты необходимы только для лечения гриппа и сопутствующего этой болезни воспаления бронхов. Применяются только два препарата с доказанной эффективностью к этому вирусу — Осельтамивир и Занамивир. Эти медикаменты лечат только грипп, для других ОРВИ они бесполезны.
Назначение стимуляторов иммунитета не принесут ощутимого результата. Поэтому в рекомендациях медицинских обществ вы не найдете этих лекарств.
При бронхиальной обструкции нужны и эффективны препараты разрешающие эту обструкцию — расширяют бронхи.
Расширяющие бронхи средства (бронхолитики)
Эти лекарства вдыхают при ингаляции через небулайзеры. К ним относятся Беродуал, Атровент и Сальбутамол. Назначает лечение врач т.к. у них есть побочные действия.
Стероидные медикаменты эффективны для хронического астматического бронхита. Их вдыхают в виде ингаляций, или вводят внутривенно.
Отхаркивающие препараты — амброксол, ацетилцестеин или карбоцестеин. Препараты могу применяться в виде ингаляций либо парентерально (внутривенно). Дозы и кратность приема этих средств определяет врач пульмонолог.
Ингаляции
При лечении обструктивного бронхита роль ингаляции сложно переоценить. Компрессорные небулайзеры распыляют антибиотики, бронхолитики, отхаркивающие, ГКС до микрочастиц и вводят лечебный аэрозоль внутрь бронхов. Преимущество этого способа доставки в том, что лекарство доставляется точно в место воспаления. Поэтому при лечении через небулайзер удается быстро уменьшить кашель, нормализовать отхаркивание мокроты, уменьшить ее вязкость.
Массаж
Очень эффективным и простым для лечения зарекомендовал массаж — баночный массаж. Баночный массаж давно пришел к нам из китайской медицины. Раздражение рефлекторных зон кожи спины стимулирует отхаркиванию мокроты, уменьшает кашель и приводит к выздоровлению.
«Ventum Vest Vibration»– комплексное воздействие вибромассажа и давления на грудную клетку одновременно. На пациента надевают специальный жилет, в который нагнетают воздух под давлением. Изменяя частоту подачи воздуха в жилет и давление на грудную клетку, активируется иммунитет. Это происходит за счет улучшения микроциркуляции в пораженных бронхах. Улучшается лимфоциркуляция и регенерация поврежденной слизистой бронхов. Если вибромассаж совместить с ингаляцией антибиотиков и отхаркивающими лекарствами, то их концентрация в пораженных бронхах увеличится. Комплексное воздействие на бронхи способствует скорому выздоровлению без осложнений.
ЛФК и дыхательная гимнастика
На этапе снижения остроты заболевания или обострения, ЛФК и дыхательная гимнастика усилят отхаркивание мокроты, улучшат кровоснабжение бронхов. В результате этого уменьшится воспаление, одышка и затрудненное дыхание. Этот эффект получается за счет тренировки дыхательных мышц. К этим мышцам относятся – диафрагма, межреберные мышцы и мышцы спины. Основная аудитория кому помогает ЛФК это пациенты с хроническим кашлем курильщика, ХОБЛ.
Возможные последствия и осложнения обструктивного бронхита
При неправильном лечении обструкции в бронхах возможны серьезные осложнения. На первом месте стоит пневмония. Пневмония это острое инфекционное заболевание, которое приводит к быстрой гибели. Риск развития пневмонии при несвоевременно начатом или неправильном лечении высок. Для предотвращения развития пневмонии пациент должен обязательно обратиться к пульмонологу. Врач сможет провести диагностику — исключит пневмонию. Возможно, он назначит курс антибиотиков, не дожидаясь развития воспаления легких. Если температура тела не снижается более 3-4 дней или постоянно нарастает, кашель усиливается и появляется гнойная или бурая мокрота, то очень высока вероятность, что у вас пневмония.
На фоне бронхита возможно осложнение пневмоторакс — это разрыв плевры из-за сильного и интенсивного кашля. Это реанимационная ситуация. Пневмоторакс отмечается у пациентов с буллезной трансформацией, ХОБЛ, но часто встречаются случаи пневмоторакса на фоне длительного кашля. Бри длительно существующей обструкции и воспалении легочная ткань теряет свою эластичность, становиться жесткой. Ткань легких легко повреждается при кашле. Поэтому при появлении таких симптомов как внезапная одышка и боль в грудной клетке необходимо срочно получить консультацию пульмонолога.
Частые обострение обструктивного бронхита приводят возникновению или прогрессированию ХОБЛ — заболевания, приводящего к развитию дыхательной недостаточности и гибели человека.
Профилактика
Профилактика острого обструктивного процесса в бронхах тождественна профилактике гриппа и ОРВИ — это ежегодные, сезонные вакцинации от гриппа. В период наступления холодов в межсезонье необходимо избегать переохлаждений, контактов с уже заболевшими пациентами.
Для предотвращения обострений хронического обструктивного заболевания бронхов в первую очередь устранить внешние факторы, которые вызывают его – это курение табака, пыль на предприятиях, работа в шахте. Вакцинация от гриппа проводится ежегодно. Для пациентов с хроническим обструктивным бронхитом проводится вакцинация против пневмонии. Проводиться она один раз в 5 лет.
Важными элементами профилактики считается лечение на специальных респираторных курортах. Они есть в нашей стране – Крым. В Германии (Бад Райхенхалл), южное побережье Франции, побережье Италии. Основная задача пациента находящегося на курорте — активные физические упражнения на свежем воздухе.
| Интеграмед |  | Мы в соцсетях: |  | Наш адрес: |  | График работы: | |
| +7 495 662-99-24 |
| Москва , Мажоров переулок, д.7 Пн-Пт: с 10:00 до 20:00 |
| +7 495 662-99-24 |
| Мы в соцсетях: |
     |
| Наш адрес: |