- Плоскостопие
- Виды плоскостопия
- Степени плоскостопия
- Степени поперечного плоскостопия
- Степени продольного плоскостопия
- Продольно-поперечное плоскостопие
- Стопа – фундамент тела
- Что такое продольно-поперечное плоскостопие и причины развития
- Симптомы и стадии комбинированного плоскостопия
- Диагностика
- Лечение продольно-поперечного плоскостопия
- Индивидуальные стельки и ортопедическая обувь
- Лечебная гимнастика
- Лечебный массаж
- Физиотерапия
- Операция при продольно-поперечном плоскостопии
Плоскостопие
Согласно статистическим исследованиям Министерства здравоохранения и социального развития Российской Федерации отмечается рост плоскостопия у детей. Уже в школьном возрасте 65% детей имеют это заболевание.
Пожалуй, нет такого человека, который не встречался бы с этим термином. Но, к сожалению не все понимают, что плоскостопие – это серьезное ортопедическое заболевание, которое отрицательно влияет на состояние всего опорно-двигательного аппарата человека.
Человеческая стопа сложный инструмент, образовавшийся в процессе эволюции. Она состоит из 26 костей, соединённых между собой связками, укреплённых мышцами, что образует единую функциональную систему – фундамент человеческого тела. В стопе принято выделять 2 продольных и поперечный своды, которые позволяют выполнять опорную, рессорную и балансировочную функции.
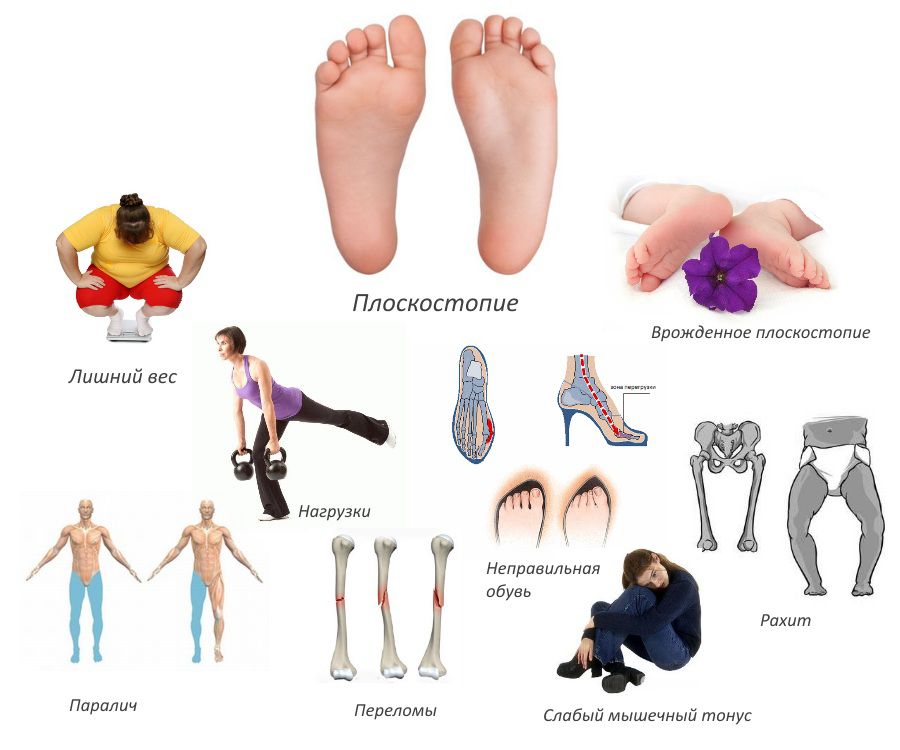
Причины возникновения плоскостопия
Описанию причин развития плоскостопия посвящены целые книги. Основными считаются: наследственная предрасположенность, особенность строения соединительной ткани (синдром гипермобильности), слабость мышц, эндокринные перестройки и заболевания, избыточная масса тела, издержки цивилизации (ношение ортопедически неправильной обуви, хождение по жесткой ровной поверхности, малоподвижный образ жизни). У всех детей при рождении стопы плоские, с развитием ребёнка своды стоп формируются и укрепляются. Длительность их формирования индивидуальна, в среднем процесс завершается к 5 годам. Нужно отметить, что своды стоп зависят не только от правильности роста и положения костей, но и от развития и состояния связок, мышц нижней конечности.
Виды плоскостопия
Часто встречаемые виды деформаций:
- Поперечное плоскостопие
- Продольное плоскостопие
- Пронация среднего отдела стопы
- Вальгусное положение заднего отдела стопы.
Изолированные деформации встречается редко и как правило, сочетаются с другими заболеваниями опорно двигательного аппарата.
Степени плоскостопия
При подозрении на плоскостопие необходим осмотр травматологом-ортопедом. Он проводится с применением плантоскопа и аппаратно – программного комплекса “Диа-Скан”. Окончательный диагноз плоскостопия ставится на основании рентгенографии стоп под нагрузкой, в 2 проекциях.
Степени поперечного плоскостопия
- I ст. плоскостопия: угол между I—II плюсневыми костями составляет 10—12 градусов, а угол отклонения первого пальца — 15—20 градусов;
- IIст. плоскостопия: углы увеличиваются до 15 и 30 градусов;
- IIIст. плоскостопия: углы до 20 и 40 градусов,
- IV ст. плоскостопия: углы превышают 20 и 40 градусов.
Степени продольного плоскостопия
В норме угол продольного свода стопы равен 125—130°, высота свода >35 мм.
- 1 ст. плоскостопия: угол равен 131—140°, высота свода 35—25 мм, деформации костей стопы нет.
- 2 ст. плоскостопия: угол равен 141—155°, высота свода 24—17 мм, могут быть признаки деформирующего артроза таранно-ладьевидного сустава.
- 3 ст. плоскостопия: угол >155°, высота Клиника осанки
Источник
Продольно-поперечное плоскостопие
Плоскостопие является одним из самых распространенных заболеваний, ведь от него страдает практически половина населения планеты. Многие считают это незначительным дефектом и игнорируют проблему. Подобное отношение несет в себе серьезную угрозу для здоровья, поскольку стопы несут на себе весь вес тела и являются единственными опорными точками. Поэтому от их состояния и правильности функционирования во многом зависит здоровье всего опорно-двигательного аппарата, в особенности нижних конечностей и позвоночника. А потому плоскостопие, особенно продольно-поперечное, может привести к ряду нежелательных последствий. Ими могут стать как раннее начало развития дегенеративно-дистрофических изменений в суставах ног, так и искривления позвоночника, образование межпозвоночных грыж и т. д. Поэтому важно как можно раньше диагностировать плоскостопие и принять меры для устранения этого нарушения.
Стопа – фундамент тела
Стопа человека имеет достаточно сложное строение и образована массой различных по размеру и форме костей, многочисленными сухожилиями, мышцами. Основной ее каркас образуют:
- короткие предплюсневые кости, расположенные в 2 ряда;
- плюсневые кости, головки которых образуют суставы с фалангами пальцев;
- пальцы, образованные 3-мя фалангами, кроме большого, имеющего только 2 фаланги.
Но основная функциональная стопы обеспечивается за счет наличия 2-х естественных сводов: продольного и поперечного. Но в обоих случаях они формируются и поддерживаются в правильном положении за счет множества мышц и связок. Продольный свод стопы находится с ее внутреннего края, поперечный образуется головками всех плюсневых костей. Поэтому у здорового человека стопа имеет 3 точки опоры: пятка и головки 1 и 5 плюсневых костей.
Своды стопы можно сравнить с амортизаторами, которые обеспечивают человеку возможность передвигаться комфортно и безопасно. В целом своды стопы отвечают за:
- правильное распределение нагрузки во время движения;
- сохранение равновесия и устойчивости человека при передвижении по неровной местности;
- смягчение ударов при ходьбе, беге, прыжках и других видах физической активности.
Таким образом, своды стопы обеспечивают нормальную биомеханику движений. Если они сформированы правильно голеностопный, коленный и тазобедренный сустав не испытывают перегрузки и функционируют нормально. То же самое можно сказать и про позвоночник, также принимающий на себя большую нагрузку, обусловленную необходимостью поддерживать вертикальное положение тела.
Но если своды стопы уплощены, они не способны так же хорошо справляться со своими задачами. В результате это может привести к нарушениям в работе всего опорно-двигательного аппарата. Это обусловлено тем, что на его составляющие приходится большая нагрузка, а суставы постоянно подвергаются ударам. Это приводит к их быстрому снашиванию и развитию патологических изменений. Не проходят бесследно уплощения сводов и непосредственно для стоп. Поэтому комбинированное плоскостопие может приводить к:
- вальгусной деформации большого пальца стопы;
- врастанию ногтя большого пальца;
- пяточной шпоре;
- артрозу суставов нижних конечностей;
- остеохондрозу;
- протрузиям и межпозвоночным грыжам;
- сколиозу;
- варикозному расширению вен нижних конечностей;
- невроме Мортона, представляющей собой неопасное, но крайне болезненное утолщение нерва в области оснований пальцев стоп.
Что такое продольно-поперечное плоскостопие и причины развития
При уменьшении продольного свода стопы диагностируют продольное плоскостопие. Если уплощается поперечный свод, говорят о наличии поперечного плоскостопия. Но нередко эти нарушения постановки стопы сочетаются. В таких ситуациях диагностируют продольно-поперечное или комбинированное плоскостопие.
Согласно данным статистики, плоскостопие является врожденным только в 3% случаев. Но уже к 2-м годам оно диагностируется у 24% детей, к 4-м – у 32%, к 7-ми – у 40% детей. Уже после 11 лет от плоскостопия страдает 50% детей, которые уходят с этим заболеванием во взрослую жизнь.
Продольно-поперечное плоскостопие практически с одинаковой частотой встречается и у детей, и у взрослых. В целом оно может возникать практически в любом возрасте, так как существует масса причин, которые могут этому поспособствовать. Причем они могут заключаться не только во внешнем неблагоприятном влиянии, но и в наличии определенных заболеваний.
К числу факторов, способствующих уплощению сводов стопы, принадлежат:
- частое ношение неудобной, слишком тесной обуви и на высоком каблуке, способствующей неправильному распределению амортизационной нагрузки;
- ношение обуви на абсолютно плоской подошве;
- неправильный подбор обуви для занятий спортом, которая может не только провоцировать развитие комбинированного плоскостопия, но и становится причиной травм, в особенности голеностопных суставов;
- ведение малоподвижного образа жизни, при дефиците нагрузки на мышцы стопы, что приводит к их ослаблению и потере способности поддерживать анатомически правильное положение сводов стопы;
- необходимость длительно стоять;
- нарушения кальциевого обмена и остеопороз, т. е. снижение плотности костной ткани и повышение ее хрупкости;
- заболевания ЦНС, при которых возникают парезы (нарушения чувствительности) и параличи мышц нижних конечностей;
- слабость соединительной ткани, патологии суставов нижних конечностей, которые приводят к неправильной постановке стопы и, следовательно, ее деформации;
- наличие лишнего веса, беременность, работа, требующая частого переноса тяжестей, что увеличивает нагрузку на стопы;
- травмы стоп различного характера, а также повреждения голеностопных, коленных или тазобедренных суставов;
- рахит, нарушения кальциевого обмена.
Таким образом, основными причинами развития продольно-поперечного плоскостопия является неправильная обувь, малоподвижный образ жизни или наоборот чрезмерные нагрузки. Но при этом нельзя недооценивать и другие факторы, в особенности внутренние, и генетическую предрасположенность.
Симптомы и стадии комбинированного плоскостопия
При развитии продольно-поперечного плоскостопия присутствуют признаки, характерные для уплощения и продольного, и поперечного сводов стопы. Поэтому у больных могут наблюдаться:
- быстрая утомляемость ног, что в конечном итоге приводит к общей усталости вплоть до развития синдрома хронической усталости;
- ноющие боли в области сводов, пятки, верхней части стопы, нарастающие после длительного стояния, ходьбы, физических нагрузок или к концу рабочего дня;
- боли в мышцах нижних конечностей и пояснице, которые склонны появляться во время движения, а также стояния и проходить после продолжительного отдыха;
- распластанность (расширение) стопы, что обуславливает возникновение сложностей при подборе обуви;
- отеки ног;
- огрубение и утолщение кожи в области поперечного свода стопы и в особенности большого пальца с последующим образованием болезненных натоптышей и мозолей;
- напряжение икроножных мышц;
- утяжеление походки;
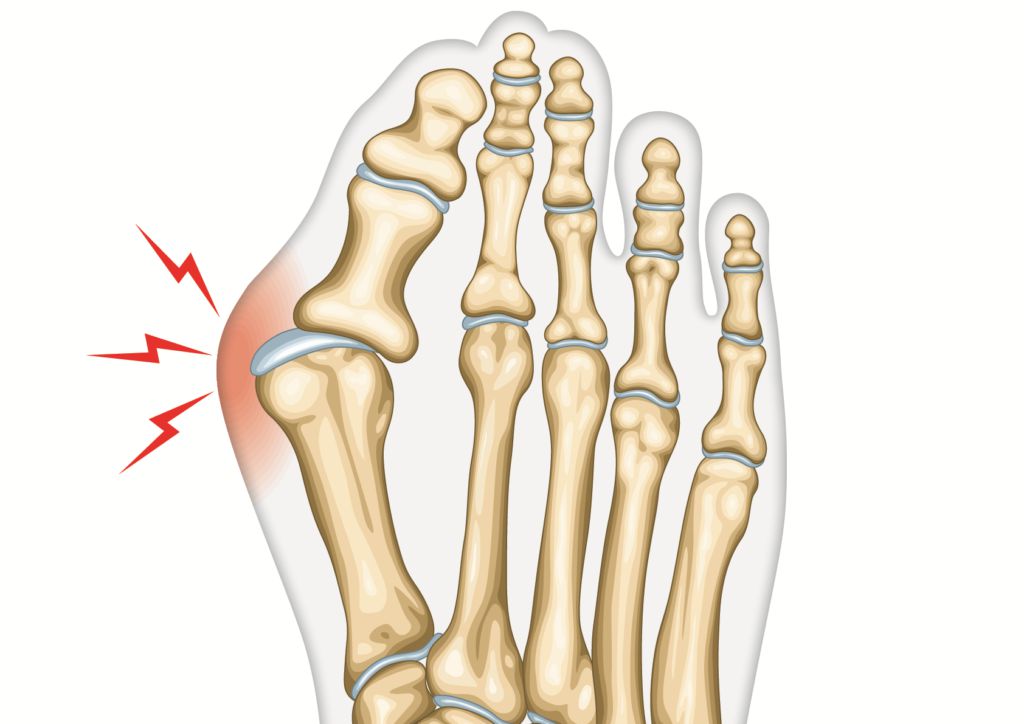
- вальгусная деформация 1-го пальца стопы или Hallux valgus с образованием шишки у его основания, а впоследствии и деформации 2 и 3 пальцев с приобретением ими молоткообразной формы.
В подавляющем большинстве случаев патологические изменения присутствуют одновременно в обеих стопах. Одностороннее комбинированное плоскостопие обычно наблюдается только после перенесения травм.
В целом в течение заболевания можно выделить 3 стадии, для каждой из которых характерны свои проявления. При прогрессировании деформации стопы увеличивается и интенсивность симптомов, а также возникают внешне заметные изменения. Так, на 1-й стадии наблюдается ослабление связочного аппарата стопы, хотя она еще сохраняет нормальную форму. При этом уже начинают появляться после длительной ходьбы или под конец рабочего дня ноющие боли, ощущение жжения и усталость в ногах, которые проходят после отдыха. Иногда можно заметить незначительные изменения в походке, в результате чего она становится менее пластичной.
На 2-й стадии комбинированного плоскостопия уже можно заметить уплощение сводов стопы невооруженным глазом. В результате она расширяется, становится распластанной, у основания большого пальца формируется выпячивание. Это сопровождается появлением постоянных болей, которые становятся все сильнее. При этом боли уже распространяются по голеностопному суставу, охватывают голень и могут присутствовать в колене. Поэтому походка претерпевает заметные изменения, а также возникает косолапость.
На 3-й стадии продольно-поперечного плоскостопия деформация стопы становится резко выраженной. Это приводит к поражению к возникновению в суставах ног дегенеративно-дистрофических изменений, т. е. развитию артроза. Также весьма страдает позвоночник, в частности межпозвоночные диски. Это может приводить не только к развитию остеохондроза, но и образованию межпозвоночных грыж, а также искривлению позвоночника. Боли в ногах присутствуют постоянно и становятся очень сильными. Нередко возникают головные боли. Все это в комплексе приводит к резкому снижению работоспособности, поскольку больному сложно передвигаться даже на небольшие расстояния.
Диагностика
При возникновении подозрений на наличие плоскостопия следует обратиться к ортопеду. Изначально врач обязательно проведет опрос пациента и выяснит, какие жалобы он предъявляет к состоянию стоп и здоровья в целом, уточнит особенности труда и отдыха и пр. После этого он проводит осмотр, в рамках которого оценит не только состояние стопы, но и обуви. При этом он обратит внимание на:
- характер снашивания подошвы (в норме больше должна снашиваться наружная часть);
- цвет кожи стоп (в норме он должен быть бледно-розовым, бледность и наоборот насыщенный красный цвет кожи указывает на нарушения кровообращения);
- огрубение кожи стоп, присутствие натоптышей, мозолей;
- особенности постановки стоп, когда человек стоит прямо с приставленными друг к другу стопами;
- наличие отклонений стоп внутрь или наружу;
- присутствие вальгусной деформации большого пальца, т. е. образование так называемой шишки у его основания, которая может быть отечной и болезненной;
- распластанность стоп;
- сложности с сохранением равновесия при приседании;
- изменения походки.
На основании этих данных ортопед уже может диагностировать плоскостопие и определить его вид. Но для выяснения степени деформации, получения исходных данных для изготовления индивидуальных ортопедических приспособлений и определения наиболее эффективной тактики лечения требуется проведение дополнительных обследований. Поэтому всем пациентам, в том числе детям, у которых есть признаки комбинированного плоскостопия, назначаются:
- Компьютерная плантография – современный метод диагностики, позволяющий получить изображения подошвенной части стопы при нагрузке. Он подразумевает, что пациент становится на специальную панель прибора в удобное для себя положение. При этом он должен равномерно распределить нагрузку на обе стопы. Оценка результатов осуществляется в соответствии с характерными для каждого возраста нормами. У детей есть физиологическое плоскостопие, которое проходит по мере взросления и развития мышечно-связочного аппарата.
- Подометрия – метод диагностики плоскостопия, при котором определяется индекс по Фридленду продольного и поперечного сводов стоп. В норме индекс продольного свода составляет 29—31%. Более низкие показатели указывают на плоскостопие. Поперечный индекс свода в норме составляет не более 40%.
- Подография – диагностический метод, дающий возможность изучить биомеханику ходьбы и особенностей движений. Для его проведения требуется специальное оборудование, которое присутствует далеко не во всех лечебных учреждениях. Но с его помощью можно точно определить все особенности походки. Он позволяет изучить фазы переката через пятку, а также получить точный коэффициент ритмичности походки.
- Рентген – метод дает точное понимание об особенностях положения костей стопы. Это позволяет определить степень плоскостопия, а в дальнейшем отслеживать динамику изменений. Именно по рентгеновским снимкам можно точно установить высоту свода стопы, межплюсневые углы, угол продольного свода стопы и пр.
Иногда дополнительно проводится электромиография, с помощью которой оценивается состояние мышц нижних конечностей.
Лечение продольно-поперечного плоскостопия
При продольно-поперечном плоскостопии, особенно обнаруженном на 1 или 2 стадии развития, показано лечение безоперационным путем. Оно всегда носит комплексный характер и может включать:
- использование индивидуальных ортопедических стелек и обуви;
- лечебную физкультуру;
- лечебный массаж;
- физиотерапию.
Обязательно принимаются меры для воздействия на причины развития комбинированного плоскостопия. Поэтому людям с лишним весом рекомендуется принять меры для его снижения. В то же время офисным работникам показано увеличить физические нагрузки, а представителям профессий, связанных с постоянным стоянием или переносом тяжестей, рассмотреть возможность смены вида трудовой деятельности или как минимум научиться правильно подбирать обувь и регулярно давать стопам должный отдых. Если же установлено наличие других заболеваний, способных привести к развитию продольно-поперечного плоскостопия, обязательно назначаются консультации соответствующих узких специалистов. Они помогут разработать максимально эффективную тактику лечения имеющихся болезней, что повысит эффективность консервативного лечения плоскостопия.
При диагностировании продольно-поперечного плоскостопия на ранних стадиях развития будет достаточно систематических занятий ЛФК, проведения сеансов лечебного массажа, использования индивидуальных стелек. В более сложных случаях обязательно потребуется дополнительно прибегнуть к физиотерапевтическим процедурам. На 3-й стадии комбинированного плоскостопия и при быстром прогрессировании заболевания у пациентов с плоскостопием 2-й степени показано хирургическое вмешательство. После нее проводится реабилитация. Ее характер в целом мало чем отличается от методов консервативного лечения продольно-поперечного плоскостопия.
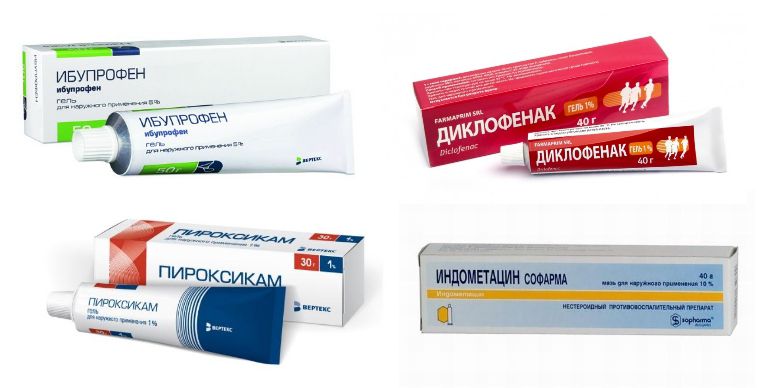
Поскольку заболевание сопряжено с возникновением болей, которые порой могут быть мучительными, пациентам рекомендуется использовать НПВС для их купирования. Это могут быть средства для местного применения, например, мази, кремы и гели на основе диклофенака натрия или индометацина, а также таблетки, капсулы и средства в других формах выпуска для перорального употребления.
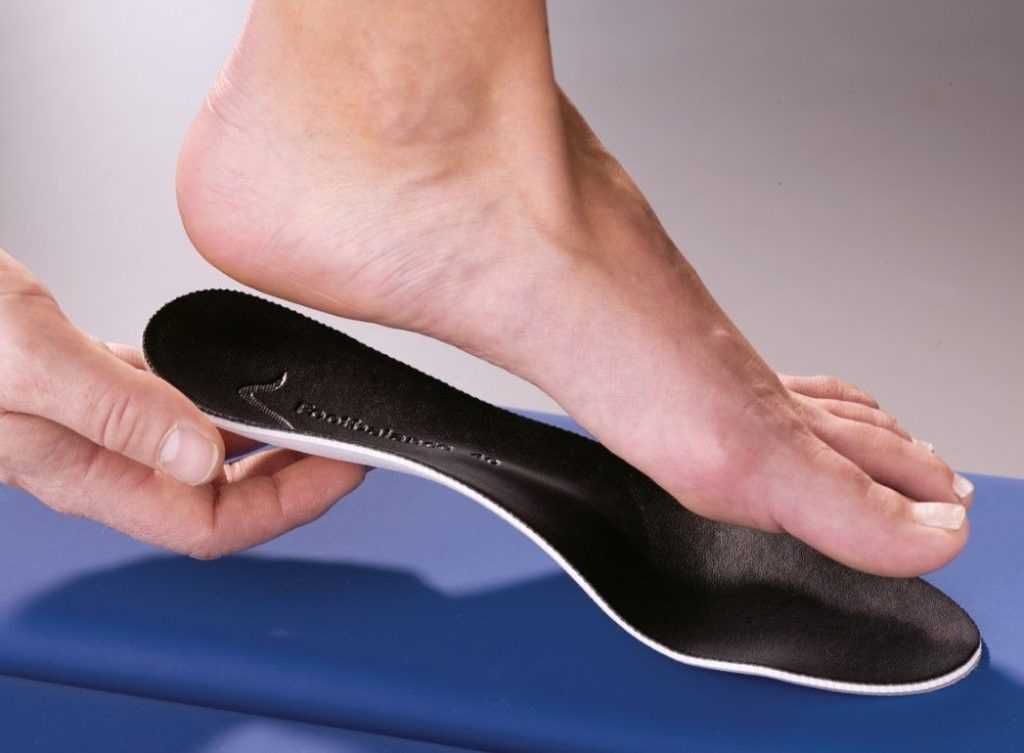
Индивидуальные стельки и ортопедическая обувь
При обнаружении продольно-поперечного плоскостопия обязательно назначаются ортопедические стельки. Они должны быть изготовлены в индивидуальном порядке с учетом особенностей деформации каждой стопы в отдельности. С их помощью удается не только остановить прогрессирование уплощения продольного и поперечного сводов стопы, но и скорректировать их. В результате удастся вернуть их к нормальному положению (но только при раннем начале использования).
Кроме того, при ношении индивидуальных стелек пациенты заметят снижение выраженность болей в ногах, отеков и других неприятных симптомов комбинированного плоскостопия. При этом они обеспечивают правильное распределение нагрузки на суставы нижних конечностей и позвоночник. Это резко уменьшает вероятность развития осложнений продольно-поперечного плоскостопия.
В целом ортопедические стельки способствуют:
- поддержке продольного и поперечного сводов стопы в нормальном положении;
- повышению устойчивости при стоянии, ходьбе, занятиях спортом и любых видах физической активности;
- интенсификации кровообращения в ногах;
- уменьшению утомляемости ног и болей после продолжительного стояния или ходьбы;
- снижению риска развития осложнений продольно-поперечного плоскостопия;
- улучшению общего состояния.
Таким образом, правильно изготовленные стельки помогут существенно повысить качество жизни больных и как минимум остановить дальнейшее прогрессирование деформации стоп. Но для этого их нужно носить постоянно. Их вкладывают в обычную обувь или, если ортопед рекомендует носить ортопедическую, то в нее.
Ношение ортопедической обуви показано в основном детям, а также людям, вынужденным ежедневно подвергать ноги и стопы высоким нагрузкам:
- беременным женщинам;
- спортсменам;
- представителям профессий, связанных с тяжелым физическим трудом или длительным стоянием;
- людям, имеющим сопутствующие заболевания опорно-двигательного аппарата и пр.
Лечебная гимнастика
ЛФК или лечебная физкультура обязательно назначаются всем больным, у которых обнаружено продольно-поперечное плоскостопие. Хотя наибольший эффект от нее наблюдается при начале выполнения на ранних стадиях развития деформации стопы. Но для получения выраженного результата заниматься ЛФК стоит ежедневно, уделяя достаточно времени упражнениям.
Лечебная гимнастика способствует:
- укреплению связок и мышц;
- коррекции неправильной установки стопы;
- формированию нормальных сводов стопы;
- активизации кровообращения;
- улучшению походки.
Для каждого пациента комплекс упражнений ЛФК разрабатывается индивидуально с учетом не только степени продольно-поперечного плоскостопия, но и возраста, наличия сопутствующих заболеваний и т. д. Лучше всего изначально заниматься под руководством инструктора по ЛФК, который поможет освоить правильную методику выполнения каждого упражнения. В дальнейшем можно заниматься самостоятельно в комфортной обстановке, но обязательно ежедневно и постепенно увеличивать нагрузку.
При комбинированном плоскостопии весьма положительно на состоянии опорно-двигательного аппарата в целом сказывается плавание. Регулярные посещения бассейна будут способствовать укреплению абсолютно всех мышц тела, что не только хорошо повлияет на состояние сводов стопы, но и станет профилактикой искривления позвоночника и развития остеохондроза, так как крепкий мышечный корсет спины будет оказывать ему дополнительную поддержку.
При диагностировании продольно-поперечного плоскостопия у детей до 12 лет стоит стимулировать их как можно больше ходить босиком на улице, особенно по песку, траве, камням и прочим неровным поверхностям. При отсутствии такой возможности, а также на холодное время года показано использование специальных массажных ковриков. Сегодня существует масса различных моделей, которые подходят для пациентов разного возраста.
Ходьба по ним, переминания с ноги на ноги и другие упражнения будут полезны на любой стадии комбинированного плоскостопия, но особенно на 1-й стадии. Ходьба по выпуклостям различной формы и величины оказывает механическое воздействие на мышцы, связки и множественные биологически активные зоны, которыми столь богата стопа. Поэтому занятия на массажных ковриках способствуют:
- активизации кровообращения в стопе;
- уменьшению усталости;
- повышению тонуса мышц;
- уменьшению болевых ощущений.
Массажные коврики будут полезны не только детям, но и взрослым, особенно ведущим малоактивный образ жизни, как в лечебных, так и в профилактических целях.
Лечебный массаж
Лечебный массаж представляет собой эффективный метод воздействия, особенно в комплексе с ЛФК и ортопедическими приспособлениями. Наиболее результативны сеансы массажа для детей, но и взрослым с комбинированным плоскостопием они принесут ощутимую пользу. Ведь грамотное мануальное воздействие на стопу обеспечивает:
- улучшение течения обменных процессов;
- активизацию кровообращения;
- повышение тонуса чрезмерно расслабленных или растянутых мышц;
- улучшение состояния связочного аппарата;
- устранение напряжения, болей и усталости в ногах.
Также можно выполнять самомассаж дома, который будет помогать снимать усталость после окончания рабочего дня.
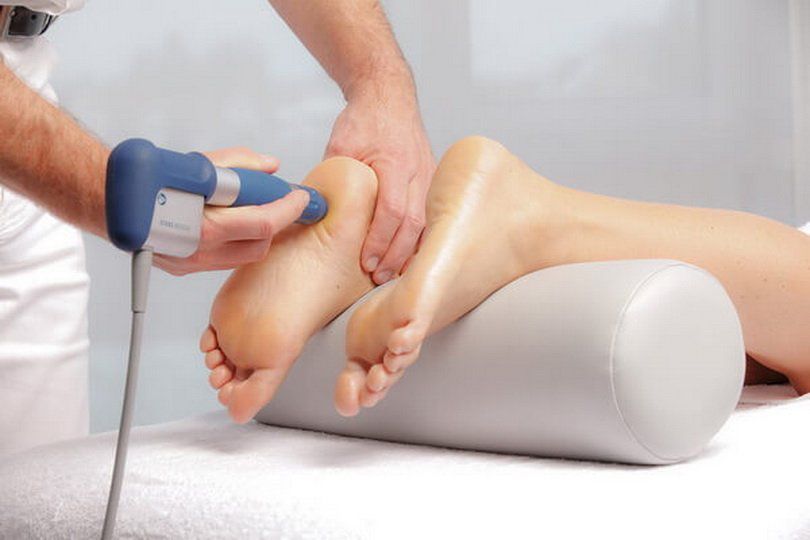
Физиотерапия
При комбинированном плоскостопии с целью повышения эффективности проводимого лечения назначаются курсы физиотерапевтических процедур. Как правило, показаны те виды воздействия, которые способствуют уменьшению болевых ощущений, активизируют микроциркуляцию и помогают восстановить нормальную подвижность в суставах. Это:
- ударно-волновая терапия;
- электрофорез;
- парафиново-озокеритовые аппликации;
- магнитотерапия;
- фонофорез.
Отдельного рассмотрения заслуживает ударно-волновая терапия, поскольку создаваемые аппаратом волны способствуют разрушению откладывающихся в суставах, связках, сухожилиях солей кальция. Это оказывает положительное влияние на их состояние и помогает им восстановить способность переносить возлагающиеся на них нагрузки. Также действие микроволн провоцирует активизацию кровообращения, что запускает процессы восстановления и обновления клеток. При этом они не оказывают никакого негативного влияния на мягкие ткани.
Электрофорез с новокаином, как и парафиново-озокеритовые аппликации будут способствовать уменьшению болей и улучшению самочувствия больного.
Операция при продольно-поперечном плоскостопии
Если консервативная терапия не приносит положительных результатов, даже при продольно-поперечном плоскостопии 2-й стадии пациентам может быть предложено проведение операции. А на 3-й стадии заболевания она является единственным способом повысить качество жизни и восстановить работоспособность.
Существует более 500 видов методик хирургического вмешательства при комбинированном плоскостопии. Но сегодня чаще всего используются те, которые предполагают проведение:
- транспозиции сухожилий, т. е. смену их положения, в результате чего удается подтянуть нужные кости до нормального положения и сформировать правильный свод стопы;
- остеотомию – метод, в основе которого лежит выполнение искусственных переломов определенных костей стопы с последующим их перемещением и сращиванием.
Комбинированное плоскостопие обычно требует сочетания разных видов операций, так как одновременно требуется воздействовать практически на всю стопу.
Крайне редко ортопедам-хирургам приходится прибегать к проведению артродеза. Эта операция при комбинированном плоскостопии является крайней мерой и проводится только в самых сложных случаях, так как она предполагает неподвижное сращивание отдельных костей. В результате пациент утрачивает определенную подвижность стопы.
Поскольку комбинированное плоскостопие обычно сочетается с вальгусной деформацией 1-го пальца стопы, в рамках операции проводят не только репозицию плюсневой кости и фаланг большого пальца, но и удаляют костную мозоль с основания 1-й плюсневой кости. Это обеспечивает не только восстановление нормальной функциональности стоп, но и превосходный косметический эффект. Также при образовании пяточной шпоры при выполнении хирургического вмешательства врач удалит и ее.
В целом операция при комбинированном плоскостопии позволит полностью избавиться от болей, отеков и других неприятных симптомов заболевания, поскольку обеспечит восстановление анатомически правильных сводов стопы. Но чтобы эффект от проведенного хирургического вмешательства не был утрачен, следует не только во время реабилитации точно выполнять полученные от врача рекомендации, но и в дальнейшем следить за здоровьем стоп, избегать длительного ношения неудобной обуви и повышенных нагрузок, впрочем как и малоподвижного образа жизни.
Источник