- Преимущественное поражение сердца без застойной сердечной недостаточности что это значит
- Малый сердечный выброс/нормальная потребность как причина застойной сердечной недостаточности
- Большой сердечный выброс/повышенная потребность как причина застойной сердечной недостаточности
- Гипертензивная болезнь с преимущественным поражением сердца
- Общие сведения о болезни
- Факторы риска
- Стадии гипертензивной болезни сердца
- Субъективные симптомы заболевания
- Диагностические и лечебные мероприятия
- Гипертоническая болезнь
- Отделение кардиологии
- Причины гипертонической болезни
- Симптомы гипертонии
- Степени и стадии гипертонической болезни
- Особенности течения гипертонической болезни с поражение сердца
- Лечение гипертонической болезни
Преимущественное поражение сердца без застойной сердечной недостаточности что это значит
Застойная сердечная недостаточность превратилась в одно из самых распространенных патологических состояний. В настоящее время в США она является причиной более чем одного миллиона госпитализаций в год. Количество пациентов, страдающих сердечной недостаточностью, быстро увеличивается в связи с повышением среднего возраста населения. Сейчас в США зарегистрировано три миллиона больных с сердечной недостаточностью. Ожидается, что их число удвоится к 2020 году.
Несмотря на последние достижения в диагностике и лечении артериальной гипертензии, патологии коронарных артерий и клапанов сердца, сердечная недостаточность встречается все чаще и чаще. Прогноз для пациентов с выраженной сердечной недостаточностью остается неблагоприятным. Смертность лиц с поздней стадией заболевания и выраженными клиническими проявлениями достигает 50 % в год. Даже больные с умеренной симптоматикой застойной сердечной недостаточности в течение 4-5 лет приближаются к рубежу 50-процентной смертности.
В клинических исследованиях, проведенных в последнее десятилетие, выявлено, что ранняя диагностика и лечение пациентов с дисфункцией левого желудочка (ЛЖ) могут значительно повлиять на последующее клиническое течение и прогноз. Следовательно, крайне важно, чтобы врачи умели распознавать и лечить это все более часто встречающееся заболевание.
Застойная сердечная недостаточность (ЗСН) — это клинический синдром, характерный для конечной стадии патологических состояний, нарушающих работу сердца. Данный термин не подразумевает наличие какого-либо специфического основного заболевания; вероятных причин ЗСН множество. В целом клинические проявления представляют собой результат несоответствия величины выброса крови из сердца потребностям организма, а также обусловленной этим задержки натрия и воды, приводящей к центральным и (или) периферическим отекам.
Это несоответствие может выражаться снижением объема сердечного выброса при нормальной или даже низкой потребности или в сочетании нормальной (высокой) величины сердечного выброса с патологически повышенными потребностями организма.
Застойная сердечная недостаточность (ЗСН) может протекать совершенно бессимптомно в течение длительного времени, несмотря на значительное снижение сократительной функции. И, наоборот, у больных с небольшими нарушениями в работе сердца или при отсутствии таковых могут отмечаться выраженные клинические проявления и снижение трудоспособности.
Следовательно, показатели систолической функции желудочка, такие как фракция выброса, не коррелируют однозначно с выраженностью клинических проявлений. Однако снижение фракции выброса оказывается явным предвестником приближающегося летального исхода. Напротив, клинические проявления не позволяют прогнозировать смерть, хотя и отражают изменения в периферическом кровообращении и скелетной мускулатуре.
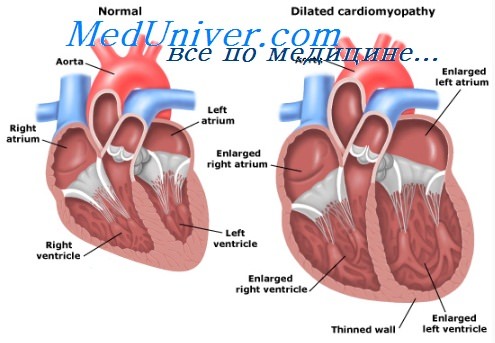
Клинические проявления застойной сердечной недостаточности можно разделить на две группы:
1) обусловленные низким кровотоком — гипотензия, затуманенность сознания, ишемия кишечника, почечная недостаточность и (или) другие проявления сниженной перфузии тканей;
2) обусловленные объемной перегрузкой, включая проявления легочного застоя, пароксизмальную ночную одышку, ортопноэ, застой в печени, асцит и периферические отеки. У больных со стабильным или компенсированным течением заболевания могут отмечаться легкие проявления указанных симптомов, с непереносимостью физических нагрузок как следствием низкого кровотока или только минимальные признаки застоя.
У больных в состоянии декомпенсации или острой дестабилизации может отмечаться преобладание клинических проявлений одной группы или комбинация клинических симптомов из обеих групп.
Возможные причины застойной сердечной недостаточности могут быть сгруппированы в соответствии с величиной соотношений доставка/потребность и сердце/организм. Они характеризуются состоянием функции сердца, о чем судят по фракции выброса (отношение ударного объема к конечному диастолическому объему).
Малый сердечный выброс/нормальная потребность как причина застойной сердечной недостаточности
1. Систолическая (сократительная) дисфункция: в результате закупорки крупных или мелких коронарных артерий — ишемии, длительной артериальной гипертензии, диабета, интоксикаций (включая алкогольную), инфекций, клапанных поражений, идиопатическая. Эти состояния характеризуются увеличенным диастолическим объемом левого желудочка и сниженной фракцией выброса.
2. Диастолическая дисфункция (расстройство заполнения): на ранней стадии артериальной гипертензии, при аортальном стенозе, семейной и идиопатической гипертрофической кардиомиопатии (включая идиопатический гипертрофический субаортальный стеноз). Эти состояния характеризуются нормальным или уменьшенным диастолическим объемом желудочка и нормальной или повышенной фракцией выброса.
У большинства пациентов с нарушенной систолической функцией миокарда имеется сопутствующее снижение податливости миокарда. Таким образом, систолическая и диастолическая дисфункции часто сосуществуют.
Большой сердечный выброс/повышенная потребность как причина застойной сердечной недостаточности
Сепсис, анемия, тиреотоксикоз, артериовенозная фистула, болезнь Педжета. Примечательно, что, несмотря на наличие у пациентов с этими заболеваниями клинических проявлений сердечной недостаточности, у них, как правило, отсутствует органическая патология сердца.
Следовательно, терапия должна быть направлена прежде всего на заболевание, ставшее причиной состояния, а не на восстановление функций сердца как такового. Поэтому в дальнейшем сердечная недостаточность с повышенным выбросом обсуждаться не будет.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Гипертензивная болезнь с преимущественным поражением сердца
Гипертензивная (гипертоническая) болезнь с преимущественным поражением сердца – одна из наиболее часто встречающихся форм артериальной гипертензии, указывающая на комплекс функциональных и физиологических изменений в миокарде.
Общие сведения о болезни
Возникновение осложнений вследствие высокого давления связано с поражением жизненно важных «органов-мишеней»: миокарда, головного мозга, почек. Первым в патологический процесс вовлекается сердце. Уже на ранних стадиях гипертензивной болезни отмечается изменение размеров органа, форм полостей, толщины стенок левого желудочка. На фоне дистрофических трансформаций наблюдается:
- появление аритмии;
- развитие ишемической болезни;
- нарастание сердечной недостаточности;
- нарушение предсердно-желудочковой проводимости.
Такая форма гипертензии широкой общественности известна как «гипертоническое сердце».
Систематическое повышение АД грозит серьезными поражениями сердечной мышцы, развитием таких тяжелых сердечно-сосудистых нарушений, как инфаркт миокарда, острая сердечная или почечная недостаточность, инсульт головного мозга.
Факторы риска
Развитию гипертензивной болезни миокарда способствует ряд факторов:
- геодинамические – сердечный выброс, проходимость сосудов, эластическое сопротивление, вязкость и объем циркулирующей крови;
- экстракардиальные – пол больного, возраст, избыточный вес, уровень холестерина, сахарный диабет, вредные привычки.
Дистрофические изменения сердечной мышцы более часто встречаются у молодых мужчин, страдающих артериальной гипертензией, чем у женщин. С возрастом тенденция меняется: распространенность патологии у представительниц женского пола увеличивается во время менопаузы.
Ожирение – мощный фактор, провоцирующий гипертрофию сердца. По мере увеличения массы тела увеличивается и вес органа, толщина его стенок. Определенную роль играют наследственные факторы.
Стадии гипертензивной болезни сердца
Гипертоническая болезнь с преимущественным поражением сердца проходит определенные этапы развития:
- Первая стадия – функциональные нарушения: увеличивается потребность сердечной мышцы в кислороде, нарушается функция левого желудочка, снижается индекс опорожнения левого предсердия, видимые субъективные симптомы еще отсутствуют.
- Вторая стадия – начинается процесс ремоделирования структуры миокарда, увеличивается левое предсердие.
- Третья стадия – продолжается развитие дистрофических изменений, на фоне повышенного периферического сосудистого сопротивления развивается гипертрофия левого желудочка, при диагностике определяется гипертензивная болезнь сердца без сердечной недостаточности.
- Четвертая стадия – развивается сердечная недостаточность как следствие прогрессирования гипертрофии и нарушения кровообращения.
По мере нарастания изменений левого желудочка возникает дисбаланс между высокой потребностью сердечной мышцы в кислороде и ограниченными объемами его поступления по коронарным сосудам. Как результат гипертрофия из физиологической формы переходит в патологическую.
Патологический процесс поражения сердца при артериальной гипертензии проходит три этапы прогрессирования:
- начальный – возникновение гипертонической болезни, появление дисфункции миокарда;
- латентный (компенсационный) – стабильное уравновешивание нарушенных функций;
- нарушенной компенсации – развитие осложнений: инфаркта, инсульта, сердечной недостаточности, летального исхода.
В течение этого периода наблюдаются выраженные структурные и сосудистые изменения:
- увеличение левого предсердия;
- утолщение стенок, расширение полости левого желудочка;
- нарастание фиброзной ткани;
- повышение содержания уровня коллагена;
- накопление воды в стенках;
- пролиферация сосудистых стенок;
- нарушение сосудистого ответа на воздействие вазоактивных факторов.
Патологические процессы сопровождаются нарушением обменных процессов и микроциркуляции в миокарде, а также его сократительной активности.
Субъективные симптомы заболевания
Около 65% пациентов, страдающих гипертонией сердца, отмечают наличие следующих симптомов:
- отдышка, учащение сердечного ритма;
- головная боль, головокружения;
- гиперемия (покраснение) кожи лица;
- умеренная давящая боль в грудной клетке;
- колебания артериального давления;
- повышенная тревожность, ощущение страха.
Остальная часть больных не находят у себя никаких проявлений, кроме периодического или эпизодического повышения АД. Они ведут привычный образ жизни до тех пор, пока не сталкиваются с одним из возможных осложнений патологии.
Диагностические и лечебные мероприятия
Важность своевременной диагностики при гипертонической болезни миокарда трудно переоценить. Для постановки диагноза проводится:
- физикальный осмотр;
- эхокардиография (ЭхоКГ);
- электрокардиография (ЭКГ);
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- рентгенография;
- ангиография;
- вентрикулография.
Принципы лечения гипертензивной болезни сердца заключаются в изменении привычного образа жизни, а также длительном (при необходимости – пожизненном) приеме гипотензивных препаратов.
Безмедикаментозная терапия включает:
- умеренные физические нагрузки;
- поддержание нормальной массы тела;
- отказ от курения;
- рациональное питание;
- ограничение потребления соли;
- уменьшение приема спиртного.
Цель медикаментозной терапии – систематический контроль показателей АД с одновременным обеспечением адекватной протекции органов.
Предполагается, что высокого терапевтического эффекта можно добиться, принимая препараты из следующих групп:
- блокаторы рецепторов ангиотензина II: Валсартан, Диован, Апровель, Гипосарт, Ордисс, Лозап, Лозартан, Телзап;
- антагонисты кальция: Верапамил, Нифедипин, Коринфар, Кардил, Ломир, Амлодипин, Леркамен, Фелодип;
- ингибиторы ангиотензинпревращающего фермента: Каптоприл, Капотен, Зокардис, Берлиприл, Эналаприл, Энап, Периндоприл, Пернавел, Пирамил, Диротон, Фозикард;
- бета-адреноблокаторы: Метопролол, Эгилок, Беталок, Бипрол, Конкор, Коронал, Небиволол, Бинелол, Трандат, Карведилол КВ.
Терапия максимально эффективна при условии комплексного назначения препаратов. На фоне приема вышеперечисленных средств:
- уменьшается толщина стенок левого желудочка;
- оптимизируется кровоток в миокарде соответственно с его потребностями;
- улучшается проходимость коронарных сосудов;
- устраняются атеросклеротические изменения сосудистых стенок;
- останавливается прогресс фиброзных изменений;
- наблюдается регресс гипертрофии миокарда.
Согласно рекомендациям мировых и отечественных сообществ кардиологов, цель лечения гипертонии сердца заключается в максимальном снижении риска развития угрожающих жизни осложнений. При наличии положительной динамики, а именно регрессе гипертрофии сердечной мышцы, вероятность обострений снижается до показателей, которые характерны для больных артериальной гипертензией без поражений миокарда.
Источник
Гипертоническая болезнь
Это заболевание лечат:
Отделение кардиологии
Запись на приём Задать вопрос
Гипертоническая болезнь — патология сердца и сосудов, проявляющаяся повышением артериального давления. В патогенетическом механизме формирования заболевания огромную роль играют нарушения нейрогуморального, центрального и почечного механизмов регуляции кровяного давления.
Артериальная гипертензия относится к основополагающим факторам риска развития потенциально летальных заболеваний — инсульта и инфаркта. Именно поэтому важно знать, почему возникает гипертония, как ставится диагноз и какие лекарства используют в лечении.
Причины гипертонической болезни
Истинная гипертоническая болезнь или, как ее еще называют, эссенциальная гипертензия возникает как результат перенапряжения деятельности нервной системы. Итогом этого процесса становится нарушение процессов регуляции и поддержания оптимального кровяного давления.
Учеными установлено множество факторов, способствующих возникновению гипертензии:
чрезмерное эмоциональное перенапряжение;
ненормированный рабочий день;
злоупотребление алкоголем и табакокурением.
Доказана наследственная зависимость формирования гипертонической болезни — определено более 20 генов, которые ответственны за развитие патологии.
Симптомы гипертонии
Выраженность клинических симптомов зависит от уровня повышения давления и вовлеченности в процесс так называемых органов-мишеней. Под этим термином понимаются те органы, на которых длительное повышение давления сказывает самым неблагоприятным образом: сетчатка глаз, головной мозг, почки, сердце.
На начальной стадии пациентов обычно беспокоит головокружение и периодические головные боли. Повышение давления обычно сопровождается шумом в ушах, тошнотой, ощущением сердцебиения, пульсацией в голове.
Прогрессирование заболевания приводит к явлениям сердечной недостаточности: одышка при физической нагрузке, чувство нехватки воздуха. Хронический характер патологии сопровождается отеками ног, одутловатостью лица.
При скачках артериального давления может отмечаться расстройство зрительной функции в виде “мушек” перед глазами и снижения остроты зрения. Самый главный симптом — это повышение давления, подтвержденное инструментально!
Степени и стадии гипертонической болезни
Классифицируют гипертоническую болезнь по стадиям и степеням. Разделение на степени основано на уровне подъема давления:
I степень — подъем систолического давления свыше 139 вплоть до 159 мм рт. ст (диастолическое колеблется в интервале 90-99 мм рт. ст);
II степень — от 160 до 170 мм рт. ст. (интервал колебаний диастолического — 100-109);
III степень — давление поднимается выше 180 мм рт. ст.
Стадия гипертонии учитывает еще и степень поражения органов-мишеней:
1 стадия (низкий риск) — мягкая гипертония, при которой отсутствует поражение органов-мишеней;
2 стадия (высокий риск) — среднетяжелое или тяжелое течение болезни, при котором отмечается вовлеченность в процесс органов мишеней: гипертрофия сердца, спазм артерий сетчатки, ухудшение почечного кровотока;
3 стадия (очень высокий риск) — крайне тяжелое течение, сопровождающееся частыми гипертоническими кризами и опасными поражениями органов-мишеней в виде инсульта, инфаркта, кровоизлияний в сетчатку.
Особенности течения гипертонической болезни с поражение сердца
Длительное или особо злокачественное течение болезни сказывается на сердечной мышце. Изначально развивается гипертрофия миокарда — с помощью этого сердце пытается компенсировать избыточную нагрузку. Без лечения или при его недостаточной эффективности, а также при нерегулярном приеме лекарственных препаратов возможно развитие следующих видов поражения сердца:
стенокардия — острые боли в сердце, вызванные недостатком кислорода;
инфаркт — крайняя степень ИБС, проявляется некрозом сердечной мышцы;
острая левожелудочковая недостаточность — проявляется отеком сердца.
Лечение гипертонической болезни
В терапии артериальной гипертензии используется комплексный подход. Сначала пациент проходит тщательное обследование, которое позволит исключить симптоматическую гипертонию, то есть вызванную каким-либо другим заболеванием.
Полностью излечиться от гипертонической болезни невозможно — препараты приходится в большинстве случаев принимать пожизненно под регулярным контролем АД. В лечении используются несколько групп препаратов:
Источник




