- Гиперпаратиреоз — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы гиперпаратиреоза
- Патогенез гиперпаратиреоза
- Классификация и стадии развития гиперпаратиреоза
- Осложнения гиперпаратиреоза
- Анализ на паратгормон
- Причины и механизмы сбоев
- Нормы и отклонения от нормы
- Паратгормон при беременности
- Способы коррекции уровня паратгормона
- Ответы на популярные вопросы
Гиперпаратиреоз — симптомы и лечение
Что такое гиперпаратиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., терапевта со стажем в 27 лет.
Определение болезни. Причины заболевания
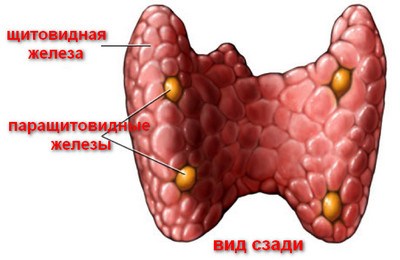
Гиперпаратиреоз — это эндокринное заболевание, развивающееся при чрезмерном количестве паратиреоидного гормона (паратгормона) в организме, который выделяется околощитовидными железами.
Существуют разные формы данного нарушения.
Первичный гиперпаратиреоз помимо нарушения околощитовидных желёз и избыточного выделения паратиреоидного гормона сопровождается верхне-нормальным или повышенным содержанием кальция в крови. Среди эндокринных заболеваний он встречается довольно часто: по распространённости эта форма гиперпаратиреоза находится на третьем месте после сахарного диабета и патологий щитовидной железы.
Ежегодная заболеваемость первичной формой составляет около 0,4–18,8% случаев на 10000 человек, а после 55 лет — до 2% случаев. [6] [12] У женщин эта патология возникает чаще, чем у мужчин — примерно 3:1. Преобладающее число случаев первичного гиперпаратиреоза у женщин приходится на первое десятилетия после менопаузы.
Первичный гиперпаратиреоз может быть как самостоятельным заболеванием, так и сочетаться с другими наследственными болезнями эндокринной системы. [1] [12] Он проявляется многосимптомным поражением различных органов и систем, что приводит к значительному снижению качества жизни с последующей инвалидизацией, а также к риску преждевременной смерти.
Причины возникновения связаны с развитием в одной или нескольких околощитовидных железах таких патологий, как:
- солитарная аденома — до 80-85% случаев;
- гиперплазия (диффузное увеличение желёз) — до 10-15 % случаев;
- рак — до 1-5% случаев;
- спорадические заболевания — до 90-95% случаев.
В 5% случаев на возникновение первичного гиперпаратиреоза влияет наследственность.
При вторичном гиперпаратиреозе кроме общих клинических признаков заболевания отличается снижением кальция и повышением фосфора в крови. Эта форма болезни обычно развивается как реакция компенсации и сочетает в себе усиленный синтез паратгормона и изменения в паращитовидных железах. Как правило, обнаруживается при синдроме недостаточного всасывания кальция в тонком кишечнике, дефиците витамина D и хронической почечной недостаточности.
Третичный гиперпаратиреоз развивается в случае аденомы околощитовидной железы и повышенном выделении паратгормона в условиях длительного вторичного гиперпаратиреоза.
Псевдогиперпаратиреоз развиваться п ри других злокачественных опухолях, которые способны продуцировать вещество, похожее на паратгормон.
Симптомы гиперпаратиреоза
Гиперпаратиреоз протекает длительно и бессимптомно и может быть выявлен случайно во время обследования по поводу другого заболевания.
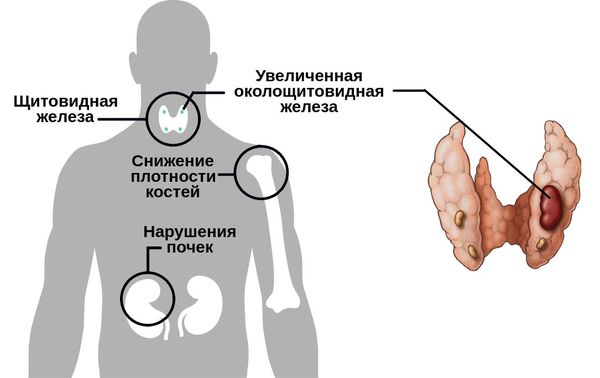
У пациентов с гиперпарат иреозом одновременно возникают симптомы поражения различных органов и систем: язва желудка, остеопорозные проявления, мочекаменная и желчнокаменная болезни и другие. При пальпации шеи в зоне паращитовидных желёз можно нащупать достаточно большую «аденому».
Развивается быстрая утомляемость при физической повседневной нагрузке, мышечная слабость, ноющая головная боль, затруднение при ходьбе (особенно во время подъёма по лестнице или при преодолении больших расстояний), формируется как бы переваливающаяся походка.
У большинства людей с гиперпаратиреозом нарушено восприятие и память, они эмоционально неуравновешенны, тревожны, депрессивны.
При опросе пациенты с подозрением на нарушение функции околощитовидных желёз обычно жалуются на:
- длительно существующие боли в костях рук и ног, неровности и деформирующие изменения, возникающие при надавливании, частые судороги в ногах;
- эмоциональную неустойчивость, беспокойство и нарушение концентрации внимания, возникающее при нахождении в обществе;
- частое желание пить жидкость — вплоть до жажды с учащённым мочеиспусканием (не связанное с сахарным или несахарным диабетом);
- прерывистое нарушение сна и значительную утомляемость при выполнении любой работы;
- неуверенность и шаткость при ходьбе;
- повышенную потливость всего тела и конечностей;
- периодические сердцебиения днём и ночью;
- искривления и переломы (в основном трубчатых костей) при непредсказуемых обстоятельствах (даже при движениях лёжа в постели) — возникает в позднем периоде заболевания, сопровождается ноющими болями в позвоночнике.
Если патологический процесс в костях продолжает развиваться, это может стать причиной расшатывания и выпадения здоровых зубов, а также деформации костей скелета, в связи с которой пациенты становятся ниже ростом. Возникающие переломы очень медленно восстанавливаются, часто с деформациями р ук и ног и образованием непрочных суставов. На конечностях появляются кальцинаты — результат отложения солей.
У женщин с повышенной функцией щитовидной железы в менопаузе риск костных осложнений возрастает.
В большинстве случаев первые проявления гиперпаратиреоза сопровождаются:
- давно диагностированными нарушениями опорно-двигательного аппарата;
- хроническими заболеваниями почек (мочекаменная болезнь, отложение солей кальция в почках);
- нарушениями желудочно-кишечного тракта (панкреатит и кальцинат поджелудочной железы);
- выраженными, ранее нелеченными нейрокогнитивными и психическими расстройствами;
- артериальной гипертензией в сочетании с гипертрофией миокарда левого желудочка (утолщением стенок сердца), а также нарушением проводимости и ритма сердца — зависят от уровня паратгормона.
При развитии поражения сосудов в виде кальциноза и склероза нарушается питание тканей и органов, а повышенный уровень кальция в крови способствует развитию и ухудшению ишемической болезни сердца.
Гиперпаратиреоз с нехарактерными симптомами и постепенным началом часто сопровождается:
- тошнотой, периодическими желудочными болями, рвотой, метеоризмом, снижением аппетита, резким падением веса;
- возникновением пептических язв с кровотечениями;
- поражением поджелудочной железы и желчного пузыря;
- на поздних стадиях — нефрокальцинозом, признаками прогрессирующей почечной недостаточности с последующей уремией (крайне опасным отравлением организма).
Патогенез гиперпаратиреоза
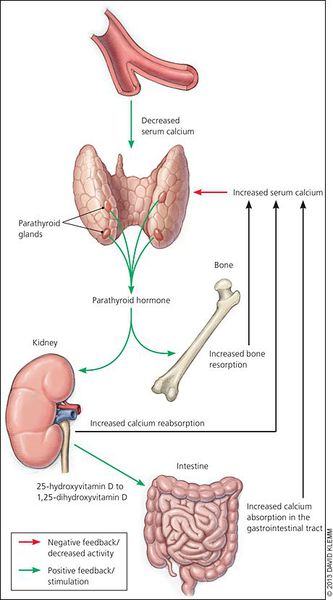
Кальций является важным компонентом, который влияет на прочность костей и обменные процессы в организме. В норме уровень кальция, а также фосфора поддерживает паратгормон, выделяемый околощитовидными железами.
При аденоме или ином нарушении этих желёз взаимосвязь кальция и паратгормона нарушается: если раньше повышенное содержания кальция сдерживало уровень паратгормона, то теперь развивается дефект рецепторов, чувствительных к кальцию, которые расположены на поверхности главных клеток паращитовидных желёз.
В связи с этим в организме происходит ряд нарушений:
- активируются остеобласты (молодые клетки костей) и увеличивается количество остеокластов (клеток, уничтожающих старые костные ткани), что приводит к ускорению естественного разрушения (растворения) костей и костеобразования — если уровень паратгормона повышен довольно длительно, то процессы разрушения начинают преобладать;
- снижается почечный порог обратного всасывания фосфатов (проявляется гипофосфатемией и гиперфосфатурией);
- в кишечнике всасывается дополнительное количество кальция; [2][7][9]
- в случае гиперплазии (увеличения количества клеток паращитовидных желёз) происходит нерегулируемая гиперпродукция паратгормона. [17]
При избытке паратгормона усиливается выведение из костной ткани кальция и фосфора. Клинически это проявляется изменениями в костях: их искривлением и размягчением, возникновением переломов. При этом уровень кальция в костях снижается, а его уровень в крови заметно увеличивается, т. е. возникает гиперкальциемия. Она проявляется мышечной слабостью, избыточным выделением минералов с мочой при усиленном мочеиспускании и постоянной жаждой, что приводит к почечнокаменной болезни и нефрокальцинозу — накоплению и отложению солей кальция в главной ткани почек. Также избыток кальция в крови становится причиной нарушения тонуса сосудов и возникновения артериальной гипертензии. [1] [12]
У пациентов с первичным гиперпаратиреозом часто наблюдается острая нехватка витамина D, а после оперативного лечения заболевания повышается вероятность развития синдрома голодных костей — последствия гиперкальциемии. [15]
Классификация и стадии развития гиперпаратиреоза
Как уже говорилось, бывает первичный, вторичный и третичный гиперпаратиреоз. При этом первичную форму заболевания разделяют на три вида:
- субклинический — заболевание развивается без явных проявлений, можно заподозрить только по результатам биохимии крови;
- клинический — возникают выраженные симптомы болезни (нарушения опорно-двигательного аппарата, почек и ЖКТ);
- острый первичный — возникновение гиперкальциемического криза.
Согласно МКБ 10, выделяют четыре формы заболевания:
- первичный гиперпаратиреоз;
- вторичный гиперпаратиреоз;
- иные формы гиперпаратиреоза;
- неуточнённый гиперпаратиреоз.
Другая классификация гиперпаратиреоза, опубликованная в 2014 году, по степени выраженности симптомов разделяет заболевание на три формы:
- нормокальциемическую — определяется неизменными показателями общего и ионизированного кальция (с поправкой на альбумин), а также паратгормона за весь период наблюдения (двукратное определение этих показателей с интервалом в 3-6 месяцев);
- мягкую — можно установить при появлении жалоб (низкотравматичных переломов) и лабораторном подтверждении умеренно повышенного уровня кальция и паратгормона в крови;
- манифестную — возникает впервые, причём остро, сопровождается нарушениями костной ткани или внутренних органов, возникает риск развития гиперкальциемического криза.
В зависимости от того, какие именно органы или системы поражены, выделяют:
- костный гиперпаратиреоз — де формация конечностей, внезапные переломы, возникающие как бы сами по себе, остеопороз с возможными кистозными образованиями, болезнь Реклингхаузена;
- висцеральный гиперпаратиреоз — поражением внутренних органов:
- почечный — отличается тяжёлым течением, возникают частые приступы почечной колики, возможно развитие почечной недостаточности;
- желудочно-кишечный — холецистит, панкреатит, язвенная болезнь желудка и двенадцатиперстной кишки;
- смешанный гиперпаратиреоз — одновременное возникновение костных и висцеральных нарушений.
Осложнения гиперпаратиреоза
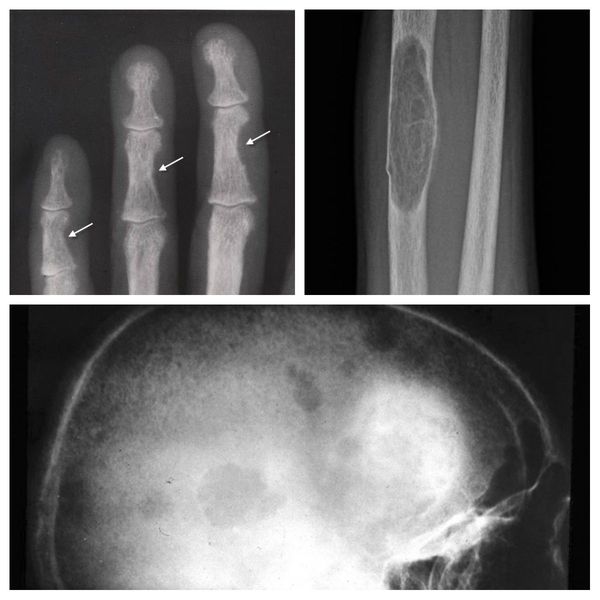
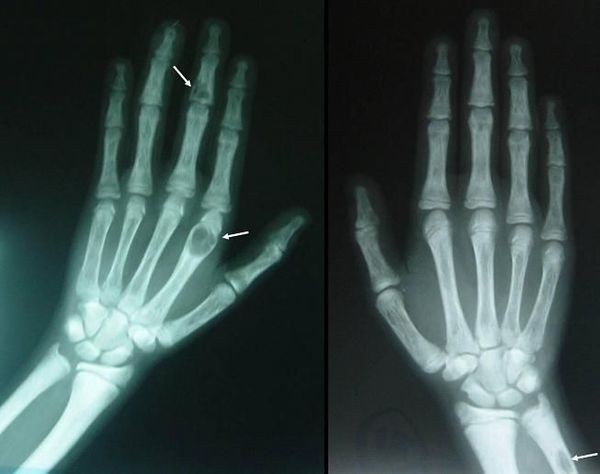
Длительное течение заболевания сказывается на формировании костей. Так, н а поздних стадиях вовремя не диагностированного гиперпаратиреоза наблюдаются:
- разрушение дистальных или концевых фаланг конечностей;
- сужение дистального отдела ключиц;
- очаги разрушения костей черепа;
- бурые опухоли длинных костей.
Самое тяжёлое осложнение гиперпаратиреоза — гиперкальциемический криз. Он возникает внезапно после резкого повышения уровня кальция в крови до 3,5-5 ммоль/л (в норме этот показатель составляет 2,15-2,50 ммоль/л). [17] Проявляется резким обострением всех симптомов гиперпаратиреоза.
Пусковые механизмы осложнения — острые инфекционные заболевания (чаще всего ОРВИ), внезапный перелом, длительный постельный режим, беременность, бесконтрольный приём препаратов, содержащих кальций и витамин D, а также тиазидных мочегонных средств.
Риск возникновения криза зависит от того, насколько повышен уровень кальция в крови. [17]
Источник
Анализ на паратгормон
Лебедева Марина Юрьевна
- минимизация выведения с мочой кальция и увеличения – фосфора;
- при дефиците в крови этих элементов гормон способствует их извлечению из костей;
- при избытке кальция в крови под влиянием паратгормона происходит его отложение в костных тканях.
Причины и механизмы сбоев
Если происходит сбой в секреции ПТГ, в организме нарушается обмен кальция и фосфора. При недостаточной выработке почки теряют кальций, нарушается его всасывание в кишечнике, вымывание из костной ткани.
Если гормон выделяется в избытке, ухудшаются процессы формирования костей, происходит рассасывание старых костных балок, возникает остеопороз (размягчение костных тканей), возрастает риск переломов. При этом концентрация в крови кальция высокая, что связано с его вымыванием в плазму.
Также из-за нарушения фосфорно-кальциевого обмена страдает желудок и почки. Повышенное содержание фосфора приводит к камням в почках, а нарушение кровообращения в желудке и кишечнике, связанное с кальцинозом сосудов, провоцирует язвенную болезнь.
Анализ на уровень паратгормона необходимо сдать, если имеют место:
- повышенное (пониженное) содержание кальция в крови (гипо и гиперкальцемия);
- частые переломы, травмы при легких повреждениях;
- склероз позвоночных тканей;
- наличие остеопороза;
- мочекаменная болезнь;
- подозрение на опухолевидные образования в паращитовидных железах.
Сбой в работе паращитовидных желез – распространенная проблема. Наиболее подвержены заболеванию женщины – у них патология встречается в три раза чаще, чем у мужчин. Возрастной ценз пациентов – от 20 до 50 лет. Основная причина отклонений – поражение желез, но иногда их провоцируют болезни почек, ЖКТ, костей. Повысить концентрацию ПТГ также могут эстрогенсодержащие препараты, Циклоспорин, Литий, другие лекарства с аналогичным составом.
Понижают ПТГ – Сульфат магния, Преднизолон, витамин D, некоторые виды противозачаточных таблеток.
Касательно медикаментов – их действие на продуцирование паратгормона временное. Поэтому если есть подозрение, что их прием повлиял на результат анализа, спустя пару недель пробу необходимо повторить. Если имеют место отклонения от нормы, незамедлительно следует обратиться к врачу-эндокринологу.
Нормы и отклонения от нормы
- от 20 до 22 составляет 12-95 пг/мл;
- 23-70 лет – 9,5-75 пг/мл;
- 71 год и старше – 4,7-117 пг/мл.
При беременности показатель колеблется в пределах 9,5-75 пг/мл.
Если результат анализа показал, что содержание ПТГ повышено, это может говорить о первичном либо вторичном гиперпаратиреозе в результате онкологии, болезни Крона, переизбытке витамина D, почечной недостаточности, рахите, колите, опухоли поджелудочной железы. Так, о первичном гиперпаратиреозе свидетельствует повышение гормона в 2-4 раза, о вторичном – в 4-10 раз. Также в медицине есть понятие третичного гиперпаратиреоза. Он проявляется в виде аденомы паращитовидных желез и переизбытком продуцирования гормона – уровень концентрации превышает норму в 10 и более раз. Это происходит, когда потребность в ПТГ низкая, а вырабатывается он в избытке.
При пониженной концентрации паратгормона свидетельствует о дефиците магния и гипопаратиреозе (первичном, вторичном), недостатке витамина D, саркоидозе, остеолизе (разрушении костных тканей). Также подобный результат часто встречается у пациентов, перенесших операцию на щитовидке.
Паратгормон при беременности
Беременным периодически следует сдавать кровь на определение уровня ПТГ, так как риск возникновения отклонений повышается. Контроль гормона позволит своевременно выявить нарушения и предотвратить развитие аномалий у плода.
Как правило, у беременных отмечается незначительное понижение паратгормона, что связано с понижением концентрации альбумина. Это происходит из-за активной выработки плацентой витамина D, активизирующего всасывание стенками кишечника кальция (гиперкальциурия). Если его вырабатывается слишком много, появляются мышечные судороги (тетания), поэтому у женщин в положении часто «сводит ноги». Иногда бывают судороги у детей. Но это хорошо поддается лечению посредством препарата с витамином D2.
Содержание ПТГ у беременных варьируется в зависимости от триместра. Так, в 1-м триместре нормой считается показатель 10-15 пг/мл, во втором – 18-25 пг/мл, в третьем – 9-26 пг/мл.
Способы коррекции уровня паратгормона
При наличии отклонений ПТГ от нормы в большую или меньшую сторону, необходимо лечение. Обычно это заместительная терапия при помощи гормонов. Так, при недостаточной секреции паратгормонов назначается комплекс гормоносодержащих препаратов, направленных на коррекцию их уровня. Курс может длиться несколько месяцев, либо таблетки приходится принимать всю жизнь. Это зависит от причины сбоя и эффективности лечебных процедур.
Если паратиреоидный гормон вырабатывается в излишке, нарушение корректируется путем устранения первопричины (лечение заболеваний, спровоцировавших гипервыработку гормонов). В ряде случаев делается частичная либо полная резекция паращитовидной железы. При наличии злокачественных образований проводится удаление желез.
Ответы на популярные вопросы
Возможна ли беременность при пониженном паратгормоне?
Необходимо выяснить причину снижения паратгормона после чего решать вопрос о беременности.
В какие дни цикла нужно сдавать паратгормон?
Паратгормон сдается вне зависимости дня менструального цикла.
Источник