Полость прозрачной перегородки у плода не визуализируется что это значит
а) Дифференциальная диагностика отсутствия полости прозрачной перегородки головного мозга плода:
1. Распространенные диагнозы:
• Неверный выбор плоскости сканирования
• АМТ
• Мальформация Киари 2-го типа
• Тяжелая гидроцефалия
2. Менее распространенные диагнозы:
• Различные виды ГПЭ:
о Алобарная ГПЭ
о Семилобарная ГПЭ
о Лобарная ГПЭ
3. Редкие, но важные диагнозы:
• Септооптическая дисплазия
• Шизэнцефалия
• Синтелэнцефалия
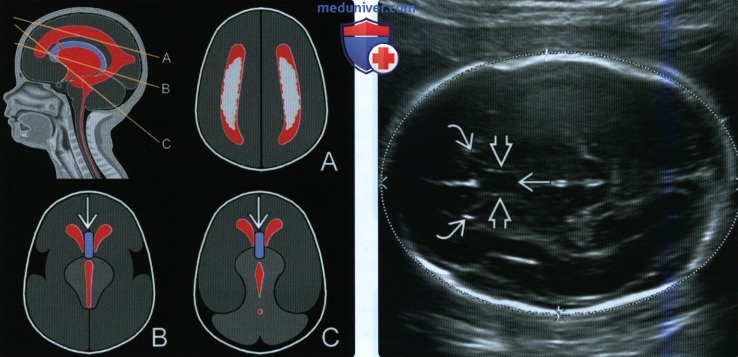
(Справа) При УЗИ в косой аксиальной плоскости (б) нормально сформированная ППП имеет форму коробки и представляет собой пространство между двумя линиями между передними рогами боковых желудочков. 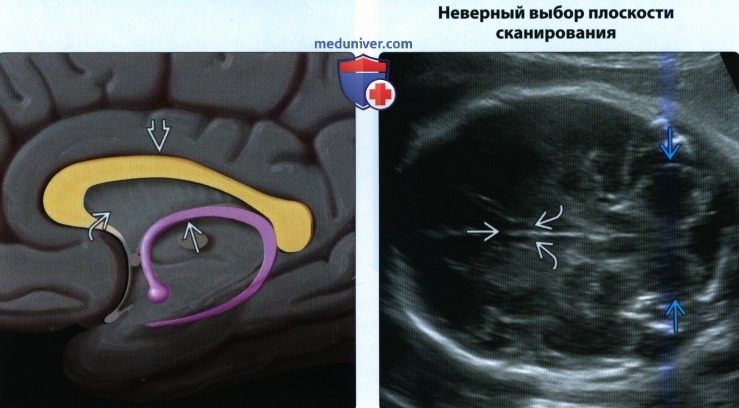
(Справа) При УЗИ видны парные столбы свода черепа и сохранная средняя линия между ними. Эта картина соответствует плоскости сканирования С (для исследования мозжечка), которая проходит ниже ППП. Важно не спутать свод мозга с ППП. Они расположены друг рядом с другом, но образуют совершенно разные структуры.
б) Необходимая информация:
1. Ключевые критерии для дифференциальной диагностики:
• ППП — крайне важный анатомический ориентир для оценки развития структур средней линии
• Важно уметь отличить технические трудности при исследовании от истинного отсутствия ППП
• Очень важен выбор техники проведения УЗИ:
о ППП служит ориентиром при измерении БПР и ОГ
о При слишком высоком или низком положении плоскости сканирования или при неправильном выборе угла сканирования ППП может быть не видна
о Если из-за головного предлежания плода выбор правильной аксиальной плоскости затруднен, исследование проводят во фронтальной плоскости:
— ППП визуализируется между передними рогами, ниже мозолистого тела
• ППП с полостью Верге — вариант анатомии, часто вызывающий затруднения:
о Полость Верге — расширение ППП кзади, облитерирую-щееся в заднепереднем направлении и обычно незаметное во время стандартных исследований на 18-20-й неделе гестации
о При наличии представляет собой удлиненное, крупное, заполненное жидкостью пространство, которое можно спутать с МПК
о Другие аномалии отсутствуют
• Нормальное строение ППП свидетельствует о своевременном развитии структур средней линии:
о При ее отсутствии часто, но не всегда могут обнаруживаться серьезные пороки развития
2. Основные критерии для распространенных диагнозов:
• Неверный выбор плоскости сканирования:
о ППП не видна, если плоскость сканирования расположена слишком высоко или слишком низко
о Столбы свода мозга — присутствующие в норме структуры, характеризующиеся параллельными эхосигналами ниже обычного уровня расположения ППП
о ППП выглядит как заполненная жидкостью коробка: белая линия/черное содержимое/белая линия
о Столбы свода мозга — серия параллельных черных и белых линий без заполненного жидкостью пространства
• АМТ:
о Незначительная вентрикуломегалия или кольпоцефалия
о Боковые желудочки параллельны, а не расходятся
о Во фронтальной плоскости передние рога имеют форму рогов быка
о В сагиттальной плоскости отсутствует характерное ветвление передней мозговой артерии на околомозолистую и мозолисто-краевую артерии
о Стеногирия: извилины медиальной поверхности полушарий головного мозга расходятся в форме солнечных лучей
о МРТ позволяет обнаружить и другие пороки развития головного мозга:
— Гетеротопия, лиссэнцефалия и нарушение строения извилин
• Мальформация Киари 2-го типа:
о Вентрикуломегалия с желудочками прямоугольной или треугольной формы
о Симптом «банана»: пролапс мозжечка в большое затылочное отверстие, мозжечок загибается вокруг ствола мозга
о Облитерация большой цистерны
о Симптом «лимона»: двояковогнутая форма лобной кости
о Отсутствие интракраниального пространства, выявляемое при плановом УЗИ для измерения ТВП
• Тяжелая гидроцефалия:
о Тяжелая гидроцефалия приводит к разрыву полости:
— Из-за повышения давления ЦСЖ в стенке полости образуется отверстие
— Стенки полости могут быть настолько истончены, что они становятся не видны
о Чаще всего происходит при ССВ
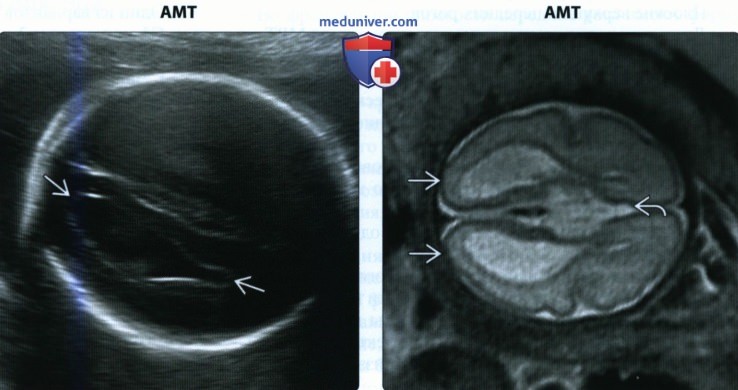
(Справа) При МРТ на Т2-ВИ у пациента с аналогичной патологией можно увидеть кольпоцефалию и отсутствие мозолистого тела. Обратите внимание на пространство между большими полушариями, где должно находиться мозолистое тело. В данном случае АМТ была изолированной, и состояние новорожденного — удовлетворительным. 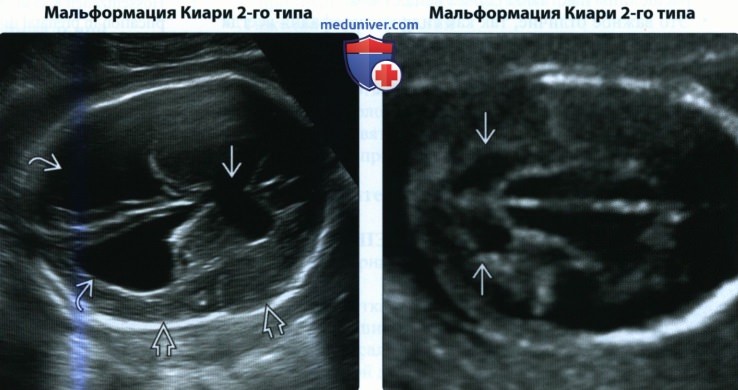
(Справа) В ЗЧЯ виден характерный мозжечок в форме банана Обычно этот признак наблюдается при ОДНТ. 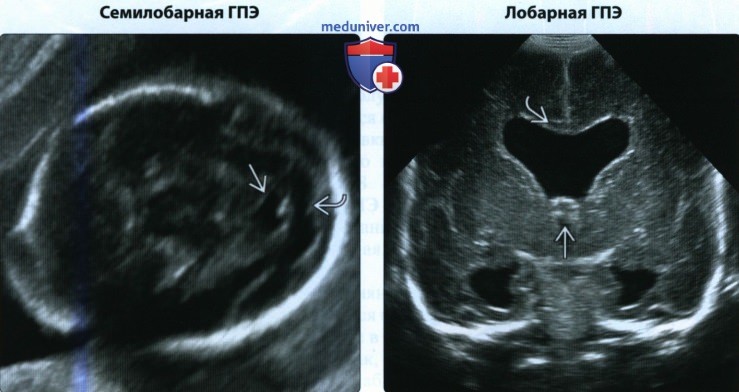
(Справа) При УЗИ головки новорожденного отмечаются отсутствие ППП, соединение желудочков по средней линии, тонкое мозолистое тело и сливающиеся столбы свода мозга. При проведении МРТ диагноз лобарной ГПЭ был подтвержден, так как была выявлена извилина, пересекающая среднюю линию.
3. Основные критерии для менее распространенных диагнозов:
• Алобарная ГПЭ:
о Супратенториальный конечный мозг не делится на два полушария
о Остаточная ткань полушарий головного мозга имеет форму мяча, чаши или блина, а также имеется вентрикуломегалия ± дорсальная киста
о При большой дорсальной кисте головка плода может быть крупной, также размер головки плода может быть небольшим, а сама головка круглой
о Сочетается с тяжелыми пороками развития лицевого черепа
о Необходимо провести поиск характерных признаков Т13
• Семилобарная ГПЭ:
о Большие полушария головного мозга разделены сзади, но сливаются спереди
о Форма головки плода зачастую круглая
о Необходимо провести поиск характерных признаков Т13 или Т18
• Лобарная ГПЭ:
о Сформированы два больших полушария головного мозга
о Единственная извилина может проходить через среднюю линию
о Заметно слияние по средней линии:
— Слившиеся столбы свода мозга формируют круглое образование в III желудочке:
Признак, непатогномоничный для лобарной ГПЭ; также наблюдается при ромбэнцефалосинапсисе, септооптической дисплазии
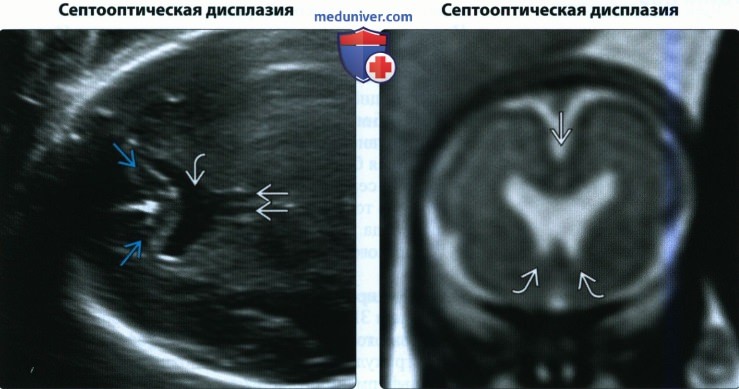
(Справа) При МРТ на Т2-ВИ во фронтальной плоскости подтверждается отсутствие полости и наличие неизмененного мозолистого тела. Обратите внимание на передние рога, направленные вниз. Это один из признаков септооптической дисплазии. Диагноз должен быть подтвержден офтальмологом. 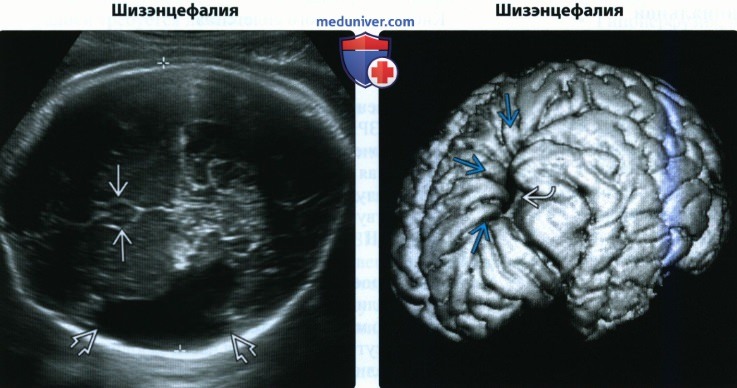
(Справа) Поверхностная реконструкция MPT-изображений головного мозга ребенка с открытой шизэнцефа-лией. Видны извилины, уходящие в расщелину. Как правило, в области дефекта наблюдается распространенная дисплазия коры. 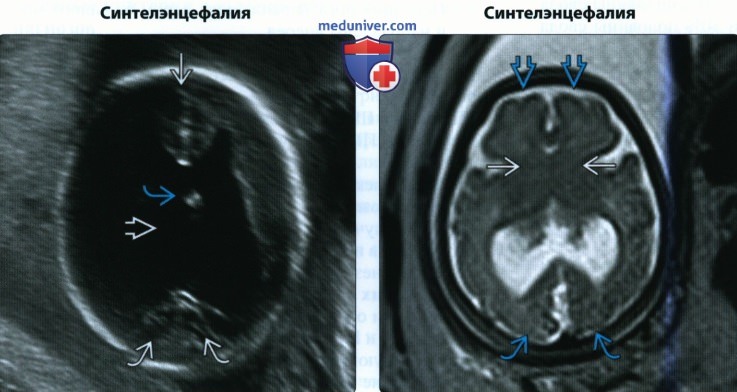
(Справа) При МРТ на Т2-ВИ в аксиальной плоскости визуализируются два сформированных больших полушария головного мозга с лобными и затылочными долями, видна зона слияния полушарий — характерный признак синтелэнцефалии.
4. Основные критерии для редких диагнозов:
• Септооптическая дисплазия:
о Отсутствие ППП часто сопровождается различными гипоталамо-гипофизарными расстройствами и нарушением зрения
о Незначительное расширение передних рогов
о Плоские верхушки передних рогов
о Для исключения других диагнозов проводится МРТ:
— Разрешение современной МРТ у плода не позволяет увидеть зрительный нерв и зрительный перекрест плода
о Диагноз подтверждается после клинического и офтальмологического обследований новорожденного
• Шизэнцефалия:
о Дефект коры больших полушарий головного мозга, проходящий от поверхности желудочка до мягкой мозговой оболочки
о Может быть закрытым и открытым, одно- или двусторонним
о Размер — от небольшого до гигантского, с поражением большей части лобно-теменной области коры
о Форма бокового желудочка со стороны дефекта изменена → выбухает по направлению к дефекту паренхимы
о Двусторонняя открытая гигантская шизэнцефалия напоминает гидроанэнцефалию:
— Ключевая особенность — стенки шизэнцефалической расщелины выстланы серым веществом
— Это важное отличие, так как гидроанэнцефалия всегда заканчивается летальным исходом
— Гигантская открытая шизэнцефалия сопровождается неврологическими нарушениями, но не всегда заканчивается летально
• Синтелэнцефалия:
о Один из вариантов ГПЭ
о Сформированы 2 полушария головного мозга, но наблюдается их незначительное слияние в дорсальной области:
— Чаще всего местом слияния оказывается задняя часть лобной доли
5. Другая необходимая информация:
• Отсутствие ППП часто указывает на наличие других пороков развития головного мозга
• АМТ сочетается со многими другими патологиями и синдромами:
о Родителей информируют о том, что исходы могут быть очень разными
• Септооптическая дисплазия сопровождается нарушением зрения/слепотой, а также возможным развитием гипотала-мо-гипофизарной дисфункции
в) Список использованной литературы:
1. Hosseinzadeh К et al: Non-visualisation of cavum septi pellucidi: implication in prenatal diagnosis? Insights Imaging. 4(3):357-67, 2013
2. Malinger G et al: Non-visualization of the cavum septi pellucidi is not synonymous with agenesis of the corpus callosum. Ultrasound Obstet Gynecol. 40(2): 165-70, 2012
3. Winter TC et al: The cavum septi pellucidi: why is it important? J Ultrasound Med. 29(3):427-44, 2010
Видео УЗИ головного мозга плода в норме
Редактор: Искандер Милевски. Дата обновления публикации: 27.9.2021
Источник
Скрининг на выявление врожденных заболеваний плода при беременности
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и других факторов.
Первый скрининг при беременности
Первый скрининг при беременности проводят между и неделями. Нет смысла проходить это обследование ранее — до недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
УЗИ
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для беременности эти нормы составляют:
- КТР ( размер, то есть длина плода от темени до копчика) — 43–65 мм. Если эта цифра больше нормы, значит, ребенок будет крупным. Отклонение в меньшую сторону говорит о замедленном развитии (причиной такого положения дел часто является гормональный дисбаланс или перенесенные будущей мамой инфекционные болезни), генетических патологиях или гибели плода (в этом случае сердце не будет прослушиваться). Впрочем, это может быть обусловлено и банальной ошибкой в определении сроков беременности.
- БПР (бипариетальный размер, то есть расстояние от виска до виска) — 17–24 мм. Высокий БПР означает большой размер плода, но лишь при условии, что все остальные показатели говорят о том же. В противном случае речь может идти о грыже мозга или гидроцефалии. Низкий БПР говорит о замедленном развитии мозга.
- ТВП (толщина воротникового пространства) — 1,6–1,7 мм. Отклонение от этой нормы (ТВП выше 3 мм) считается признаком некоторых тяжелых хромосомных патологий — синдрома Дауна, синдрома Эдвардса Однако не следует паниковать раньше времени — никто не станет ставить столь серьезный диагноз лишь на основании ТВП. Для подтверждения требуется сдать анализ крови на гормоны и сделать биопсию внешней плотной оболочки эмбриона для последующего исследования.
Длина кости носа — 2–4,2 мм. Слишком маленькая кость носа может говорить о патологии или же просто о том, что нос у малыша будет курносым. ЧСС (частота сердечных сокращений) — 140–160 ударов в минуту. Небольшое (до 40 ударов в минуту) отклонение в ту или иную сторону считается вариантом нормы.
Размер хориона, амниона и желточного мешка. Хорион — это внешняя оболочка плода, которая со временем станет плацентой. Если он расположен на нижней стенке матки, говорят о предлежании хориона. Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
Амнион — внутренняя оболочка, которая удерживает околоплодные воды. Нормальный объем околоплодных вод на сроке 11–13 недель — 50–100 мл.
Желточный мешок — это зародышевый орган, который в первые недели жизни плода выполняет роль некоторых внутренних органов, которые будут сформированы позже. К сроку первого скрининга желточный мешок должен практически исчезнуть (тогда в бланке обследования будет указано «не визуализируется»). Если же размер его составляет около 6 мм, то, возможно, у плода присутствуют определенные патологии.
Шейка матки. В норме ее длина к моменту первого скрининга составляет 35–40 мм. Более короткая шейка матки означает риск преждевременных родов.
УЗИ проводят двумя способами — трансабдоминальным, при котором датчик располагается на животе, и трансвагинальным, при котором он вводится во влагалище. Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо соответствующим образом подготовиться. Перед трансабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота и картинка будет четче. При трансвагинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или освежиться при помощи влажных салфеток. Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать средства от метеоризма и не есть ничего газообразующего.
Анализ крови
Биохимический скрининг, который также называют двойным тестом, проводят для определения уровня двух гормонов (отсюда и название) — свободного и .
- (хорионический гонадотропин человека) начинает вырабатываться с первых дней беременности. Его количество постепенно нарастает примерно до недели, а затем начинает плавно снижаться. В среднем для срока 11–13 недель нормой считается 50 000–55 000 мМЕ/мл. Повышенный уровень ХГЧ может свидетельствовать о многоплодной беременности, или — в худшем случае — генетических патологиях плода или наличии у матери сахарного диабета. Пониженный ХГЧ типичен для замершей беременности, внематочной беременности, гибели плода или определенных пороках развития (синдрома Патау и синдрома Эдвардса).
- — протеин . Норма содержания для срока 11–13 недель — 0,79–6,01 мЕд/л. Низкий — признак таких хромосомных патологий, как синдром Дауна и синдром Эдвардса, гибель плода и выкидыш, гипотрофия плода (дефицит массы тела) и преэклампсия.
- Высокий — признак многоплодной беременности, больших размеров плода или низкого расположения плаценты.
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через 8 часов после последнего приема пищи. За 2–3 дня до анализа следует воздерживаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в половые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 16–20 недель. Как и первый, он состоит их тех же двух этапов — УЗИ и анализа крови.
УЗИ
На этот раз врач определяет не только размеры, но и положение плода и его костную структуру, состояние внутренних органов и место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
- БПР — 26–56 мм.
- ДБК (длина бедренной кости) — 13–38 мм.
- ДПК (длина плечевой кости) — 13–36 мм.
- ОГ (окружность головы) — 112–186 мм.
ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
Локализация плаценты. Некоторый риск есть лишь при расположении плаценты на передней стенке матки — при такой локализации возможно отслоение плаценты.
Пуповина. Один из важнейших параметров — место прикрепления пуповины. Краевое, расщепленное или оболочечное прикрепление чревато гипоксией плода и трудностями во время родов, нередко оно становится показанием для кесарева сечения. Пуповина подпитывается через 2 артерии и 1 вену, хотя иногда в наличии имеется только одна артерия. Это может вызвать гипоксию плода, порок сердца, нарушения в работе системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
Шейка матки. Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
Визуализация. Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Как и во время первого скрининга, во время второго берется анализ крови на , проверяется также уровень свободного эстриола и АФП. Приводим нормы их содержания на неделях беременности:
- — 4, нг/мл.
- Свободный эстриол — гормон, по уровню которого можно судить о состоянии плаценты. Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — для угрозы выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна.
- АФП — белок, который вырабатывается в ЖКТ плода. Норма — 15–27 Ед/мл. Немного пониженный АФП может означать, что срок беременности был определен неверно (слегка занижен). Если АФП очень низкий, причина может быть в синдроме Эдвардса или Дауна, угрозе выкидыша или гибели плода. Высокий АФП характерен для патологий нервной трубки, атрезии пищевода, синдроме Меккеля. Высокий АФП также возможен у женщин, перенесших во время беременности инфекционное заболевание.
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30- неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы для данного срока беременности:
УЗИ
- БПР — 67–91 мм
- ДБК — 47–71 мм
- ДПК — 44–63 мм
- ОГ — 238–336 мм
- ИАЖ — 82- 278 мм
Толщина плаценты — 23,9–43,8. Слишком тонкая плацента — не особенно опасное отклонение от нормы. Причиной может быть миниатюрное телосложение женщины, перенесенные ей инфекционные заболевания, гипертония. Чрезмерно толстая плацента — признак анемии, диабета, . Учитывается и такой показатель, как степень зрелости плаценты — на сроке 30–35 недель нормальной считается степень зрелости. При слишком быстром утолщении и старении плаценты возможны преждевременные роды, гипоксия плода и его замедленное развитие.
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
Источник