Эхогенность – что это такое и при каких болезнях изменяются эхографические признаки
Для выявления заболеваний внутренних органов в медицине используется ультразвуковая диагностика. Для понимания этого метода нужно знать, что такое показатели эхогенности и другие ультразвуковые признаки нормального или измененного органа.
Понятие об эхогенности
УЗ-диагностика строится на способности ультразвука отражаться от внутренних органов. Датчик улавливает отраженные волны и передает их на компьютер. Врач на экране видит изображение внутренних органов в виде черных, темно-серых и белых пятен.
Процедура абсолютно безопасна для организма человека. Диагностику проводят новорожденным детям и беременным женщинам без ограничений.
Чтобы получить достоверные результаты, обследование нужно проводить правильно. Перед УЗИ брюшной полости рекомендуется придерживаться специальной диеты на протяжении трех дней. При выраженном запоре или метеоризме назначают слабительные и ветрогонные препараты.
Для обследования других органов специальной подготовки не требуется. Для проведения УЗИ на кожу наносят звукопроводящий гель. Это снижает вероятность ошибок.
Для расшифровки результатов обследования существуют эхографические признаки:
- размер;
- контуры;
- структура;
- патологические включения.
Различия между нормальной и измененной структурой органов определяются с помощью эхогенности. Это понятие обозначает степень отражения ультразвука от органов разной плотности.
Основные критерии
Выделяют три основных типа эхоструктуры органов.
- Изоэхогенная. Этот тип является стандартом нормы. Изоэхогенную структуру имеют здоровые органы. На снимке они представлены серым цветом с отчетливой зернистостью.
- Гипоэхогенная. Такие ткани имеют низкую плотность и плохо отражают ультразвук, он почти не возвращается обратно к датчику. На экране обнаруживается темно-серое пятно, зернистость почти отсутствует.
- Гиперэхогенная. Ткани очень плотные, ультразвук от них отражается быстро. На экране видны светлые, почти белые пятна. Зернистость их усилена.
Эхогенность
Также существуют анэхогенные структуры. Они поглощают ультразвук полностью. На снимке видно только черное пятно. Иногда встречается смешанная эхогенность — она представлена гипоэхогенными и гиперэхогенными структурами.
Каждое эхогенное образование имеет параметры для определения его характера:
- Форма. Образования бывают округлыми или неправильной формы.
- Контуры. Различают четкие и расплывчатые.
- Структура. Бывает однородной и неоднородной.
Образования могут быть плотными или иметь полость. В последнем случае их называют кистами. В полости содержится воздух или жидкость. Кисты бывают однокамерными, когда содержат одну полость. Если их несколько, образование называют многокамерным.
Причины патологических образований
Нормой считается эхогенность средняя, или изоэхогенность. Повышенной эхогенностью обладают кости и хрящи. Пониженная эхогенность характерна для фолликулов в яичнике. Остальные случаи являются патологией.
Гиперэхогенные
Эхопозитивное образование, то есть с повышенной эхогенностью, имеет плотность, близкую к костям. Таким критериям отвечают опухоли и разрастания рубцовой ткани.
Повышенная эхогенность возникает в печени при циррозе. В норме она обладает изоэхогенной структурой, но цирроз — это замещение здоровой ткани рубцовой, которая отражает ультразвук сильнее.
Высокая эхогенность характерна для некоторых злокачественных опухолей. Они поражают печень и почки, реже поджелудочную железу.
Гиперэхогенные образования округлой формы в желчном пузыре или почках — камни. Они образуются из-за скопления желчи или солей.
Если эхогенность повышена умеренно в стенке матки, это признак миомы. Доброкачественная опухоль, образованная мышцами, растет медленно.
Гиперэхогенные новообразования отличаются четкими контурами, форма их обычно овальная. Цвет на снимке зависит от плотности. Чем плотнее новообразование, тем светлее оно выглядит.
Гипоэхогенные
Эхонегативное образование имеет плотность ниже, чем здоровый орган. Такой признак наблюдается при воспалениях, появлениях полостей.
Эхогенность снижена при воспалении любого органа. При этом он увеличивается в размере. Такой признак наблюдается при гепатите, панкреатите, простатите.
Низкой эхогенностью обладают полости, содержащие воздух или жидкость. Они называются кистами, у них есть стенка, которая на снимке выглядит светлой. Внутри же обнаруживается темное пятно, потому что воздух или жидкость плохо отражают ультразвук.
Сниженная эхогенность типична для большинства злокачественных и доброкачественных опухолей. На снимке они имеют цвет более темный, чем окружающие ткани.
Низкой эхогенностью характеризуются фиброзные мастопатии. Доброкачественные опухоли молочной железы развиваются на фоне гормональных нарушений.
Равномерно низкая эхогенность внутри полости матки — признак эндометрита. Так называют воспаление слизистой матки.
Новообразования с низкой эхогенностью имеют различные формы, их контуры чаще расплывчатые. Гипоэхогенная эхоструктура бывает диффузной, когда поражается весь орган. При опухолях и кистах гипоэхогенность имеет локальный характер.
Смешанные
Некоторые патологические образования имеют смешанную эхогенность. Так выглядит начальная стадия цирроза печени, когда еще не вся здоровая ткань превратилась в рубцовую.
Гиперэхогенные включения в гипоэхогенной опухоли — это кальцинаты. Признак характерен для рака щитовидной железы или туберкулеза. Подобные изменения наблюдаются в поджелудочной железе при сахарном диабете.
Смешанная эхогенность наблюдается при гломерулонефрите — заболевании почек. Воспалительный процесс развивается только в части органа, а часть его остается здоровой.
Анэхогенные
Новообразования, которые поглощают ультразвук, называются анэхогенными. Такими свойствами обладают кисты, содержащие много жидкости. Чаще всего это паразитарные поражения печени. Они аваскулярные, то есть к ним не подходят кровеносные сосуды.
Тонкостенные анэхогенные образования, до половины заполненные жидкостью — абсцессы. Они появляются в результате гнойного воспаления органа. Абсцессы образуются в любом органе, чаще страдает печень или почка. На снимке абсцесс выглядит как темное пятно со светлой каемкой.
Анэхогенное содержимое появляется в щитовидной железе при диффузном зобе. Заболевание характеризуется разрастанием железистой ткани.
Зная о существующих типах эхогенных образований, что это такое и какими признаками они обладают, можно диагностировать заболевание у человека. Ультразвуковая диагностика обнаруживает даже малейшие изменения, что позволяет своевременно поставить диагноз. Благодаря этому, возможно провести лечение как можно раньше.
Источник
Ультразвуковая диагностика образований поджелудочной железы. Профессор В. А. Изранов. Лекция для врачей
Лекция для врачей «Ультразвуковая диагностика образований поджелудочной железы». Лекцию для врачей проводит профессор В. А. Изранов
На лекции рассмотрены следующие вопросы:
- Солидные гипоэхогенные образования поджелудочной железы
- Рак поджелудочной железы
- Очаговый панкреатит
- Лимфома
- Метастазы
- Нейроэндокринные опухоли
- Островково-клеточная опухоль
- Тромбированная аневризма
- Рак поджелудочной железы
- Рак ПЖ представляет собой аденокарциному, происходящую из протокового эпителия
- Составляет более 90% всех опухолей ПЖ
- Составляет 5% случаев всей онкологической смертности и занимает 4-е место после рака легких, рака МЖ и колоректального рака
- 1-летняя выживаемость около 10%
- Чаще всего в возрастной группе 60-80 лет
- До 40 лет встречается редко. 60% — 70% опухолей развиваются в головке ПЖ
- Типичная симптоматика — желтуха без болевого синдрома. 10% — 20% опухолей развиваются в области тела и 5-10% в области хвоста
- Для этих локализаций характерны неспецифические симптомы, в частности потеря веса
- Диффузное поражение отмечается в 5% случаев
- Опухоли головки могут быть обнаружены на ранних стадиях из-за симптомов желтухи и могут быть потенциально резектабельными
- Напротив, опухоли в области тела и хвоста обнаруживаются уже крупных размеров. Редко являются резектабельными
- Эхосемиотика рака поджелудочной железы
- В большинстве случаев РПЖ представлен гипоэхогенным образованием (в сравнении с прилежащей паренхимой ПЖ)
- Изменение контура ПЖ зависит от размера и локализации опухоли
- Обструкция ОЖП является частым симптомом
- Обычно расширенный проток прослеживается дистально и обрывается на уровне образования
- Обструкция панкреатического протока также является частым симптомом. Одновременное расширение ОЖП и панкреатического протока (симптом двух протоков) всегда является подсказкой наличия рака ПЖ. В целом, расширение панкреатического протока имеет меньшую извитость и неровность контуров в сравнении с хроническим панкреатитом
- Может иметь форма без расширения протока. В таких случаях развивается атрофия ПЖ левее опухоли
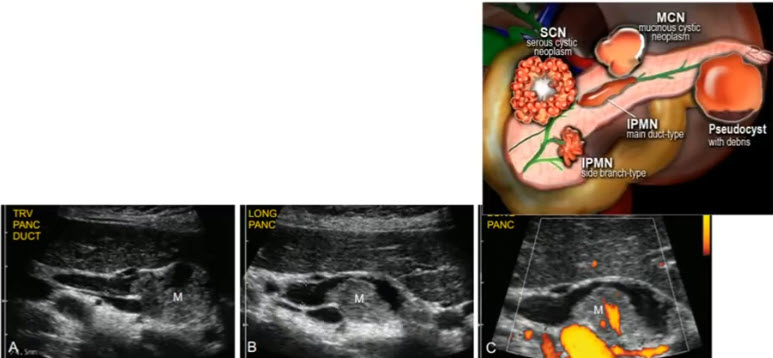
- Рак поджелудочной железы. Примеры
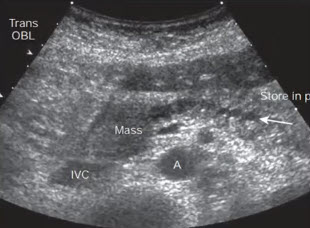
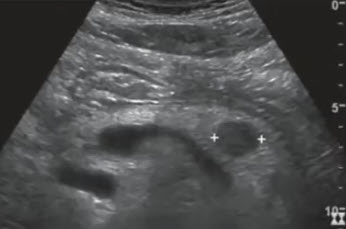
- Поперечное сканирование в эпигастральной области. Образование в головке (Mass), приводящее обструкции панкреатического протока. Четкообразное неравномерное расширение протока (стрелка). А — аорта, IVC — нижняя полая вена
- Косое сканирование в эпигастральной области. Гипоэхогенное образование в хвосте поджелудочной железы (ПЖ)
- Косое сканирование в эпигастральной области. Гипоэхогенное образование в хвосте поджелудочной железы
- Атипичная эхографическая картина рака поджелудочной железы
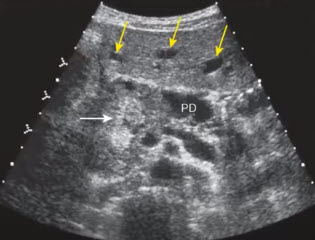
- Образование в головке ПЖ (белая стрелка) неоднородной структуры преимущественно повышенной эхогенности (типичными примерами являются гипоэхогенные образования). Отмечается симптом «двух протоков»:
- панкреатический проток (PD) неравномерно расширен
- в левой доле печени лоцируются расширения внутрипеченочных протоков (желтые стрелки).
- Образование в головке ПЖ (белая стрелка) неоднородной структуры преимущественно повышенной эхогенности (типичными примерами являются гипоэхогенные образования). Отмечается симптом «двух протоков»:
- Рак поджелудочной железы. Пример
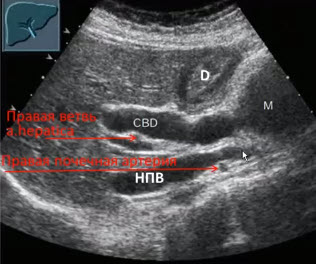
- Косое сканирование через общий желчный проток (CBD). Образование (М) приводит к выраженной дилатации ОЖП (диаметр ОЖП вдвое превышает диаметр воротной вены). D — верхняя часть двенадцатиперстной кишки. НПВ-нижняя полая вена.
- Дифференциальный диагноз
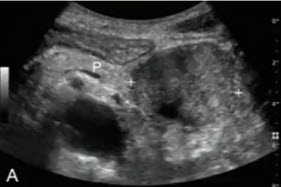
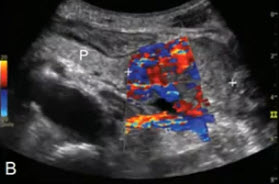
- Дифференциальный диагноз гипоэхогенных образований ПЖ первоначально включает РПЖ и локальный панкреатит. Локальный панкреатит исключается при обнаружении метастазов и вовлечении сосудов. Напротив, выявление разбросанных кальцинатов является симптомом панкреатита
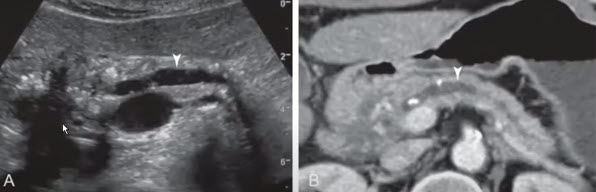
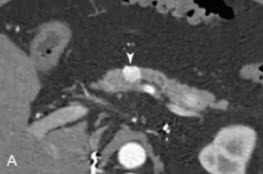
- Расширение панкреатического протока с внутренними кальцификатами при локальной форме панкреатита.
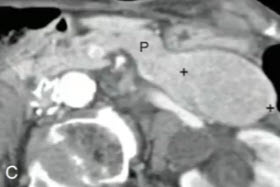
Подтверждающее изображение КТ
- Диагностическая тактика при раке поджелудочной железы
- Хотя УЗИ может быть методом выявления РПЖ сопоставимым с КТ по способности выявления РПЖ в хорошо доступных для визуализации отделах (головка и тело), оно не позволяет визуализировать всю ПЖ целиком, поэтому КТ является предпочтительным методом визуализации
- ЭРХПГ и эндоскопическое УЗИ являются довольно чувствительными методами, но являются инвазивными дорогостоящими процедурами и могут провоцировать панкреатит. Их следует резервировать для случаев, когда УЗИ и КТ являются недиагностическими или у пациентов, требующих биопсии или постановки билиарного стента
- КТ и МРТ играют основную роль в определение резектабельности РПЖ
- Для врача УЗИ важно знать критерии резектабельности
- Критерии нерезектабельности:
- обнаружение печеночных, перитонеальных или других отдаленных метастазов
- вовлечение перипанкреатических артерий и вен
- инвазия в прилежащие органы (за исключением ДПК)
- наличие асцита
- Сосудистая инвазия при РПЖ
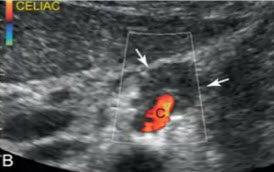
- А-расширенный панкреатический проток (острие стрелки). Мягкие ткани вокруг ВБА (S) выражение инфильтрированы (стрелки)
В — инфильтрированные мягкие ткани (указаны стрелками), окружающие чревный ствол (С)
С- продольное сечение на уровне чревного ствола (С). Стрелка демонстрирует инфильтрацию мягких тканей
- Сосудистая инвазия при РПЖ II
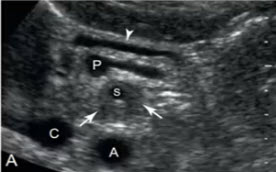
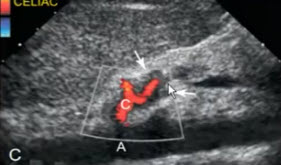
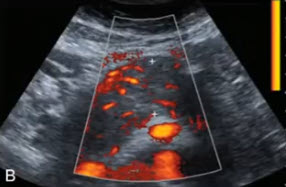
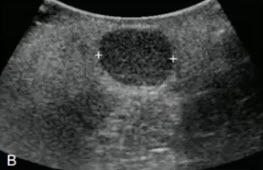
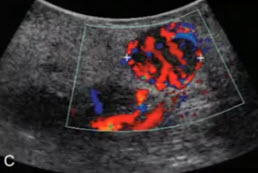
- А — поперечное сканирование на уровне тела ПЖ: солидное гипоэхогенное образование
- В — ЦДК демонстрирует чревный ствол с инвазией в область основания селезеночной артерии.
- Лимфома
- Лимфома ПЖ обычно является вторичной и неходжкинской. Первичная лимфома ПЖ является редкой (не более 2% экстранодальных лимфом и 1% всех опухолей ПЖ). Наиболее часто имеет место у пациентов с иммунодефицитом. Обычно представлена очаговыми единичными или множественными гипоэхогенными образованиями с нечеткими контурами. Часто инфильтрирует прилежащие ткани
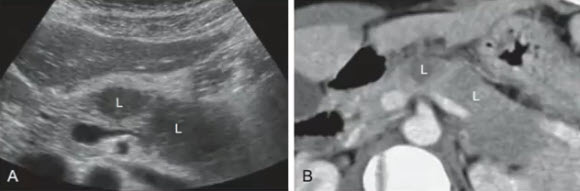
- А — Гипоэхогенные образования (L) в теле и хвосте ПЖ
- В — КТ у того же пациента. Результаты биопсии: лимфома Беркитта
- Нейроэндокринные опухоли (НЭОп)
- Составляют от 1 до 5 % опухолей ПЖ. Они возникают из плюрипотентных клеток протокового эпителия. НЭОп часто ассоциированы с нейрофиброматозом 1 типа, болезнью von Hippel Lindau и туберозным склерозом. В зависимости от продуцируемого гормона подразделяются на:
- 1. Инсулинома
- 2. Гастринома
- 3. Глюкагонома, VIPoma, соматостатинома
- 4. Нефункционирующие НЭОп
- Локализация НЭОп до операции требует сочетанного применения КТ, МРТ и эндоскопического УЗИ
- Составляют от 1 до 5 % опухолей ПЖ. Они возникают из плюрипотентных клеток протокового эпителия. НЭОп часто ассоциированы с нейрофиброматозом 1 типа, болезнью von Hippel Lindau и туберозным склерозом. В зависимости от продуцируемого гормона подразделяются на:
- Инсулиномы составляют до 75% НЭОп. Они обычно малого размера (
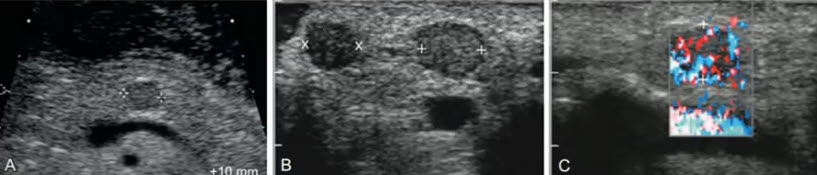
- Гастриномы составляют до 20% НЭОп. В сравнении в инсулиномами большинство гастрином злокачественные. До 60% пациентов на момент постановки диагноза имеют отдаленные метастазы. Симптомы обусловлены избыточной секреций гастрина и включают тяжелые пептические язвы и секреторную диарею. Гастриномы являются мелкими опухолями и дооперационное выявление их при УЗИ ограничено. Эндоскопическое УЗИ очень чувствительно к выявлению как внутриорганных, так и внеорганных поражений, которые чаще всего обнаруживаются в стенке ДПК. Интраоперационное УЗИ чувствительно к выявлению интрапанкреатических опухолей и часто используется для точной локализации опухоли. Гастриномы у различных пациентов. Интраоперационное сканирование. А.В — мелкие (до 5 мм) гипоэхогенные солидные образования. С — жидкость в просвете ДПК (L) и внутристеночное образование
- Нефункционирующая НЭОп
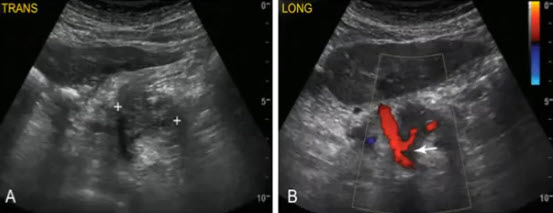
- Поперечное сканирование на уровне ПЖ: крупное образование (М) и крупный тромб (Т) в области воротно-селезеночного конфлюэнса
- В — опухолевый тромб в селезеночной вене. ЭД демонстрирует отчетливую васкуляризацию опухоли
- Нефункционирующая НЭОп (II)
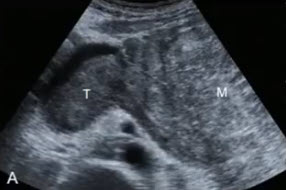
- А — крупное гипоэхогенное образование, исходящее из хвоста ПЖ
- В — выраженная гиперваскуляризация при ЦДК
- С — контраст-усиленное КТ у того же пациента
- Метастазы обнаруживаются на аутопсиях в 2-5% всех злокачественных опухолей ПЖ. Наиболее часто в ПЖ метастазирует рак легких и почечно-клеточный рак. Эхографически это солидные гипоэхогенные образования. Отличительными особенностями являются множественность поражения. Выявление образования в ПЖ у пациента с анамнезом экстрапанкреатической локализации злокачественного процесса должно вызывать подозрение на метастатическую болезнь
- Метастаз рака легких в поджелудочную железу. Гипоэхогенное образование в хвосте ПЖ
- Метастаз рака почки в поджелудочной железы
- А-КТ с контрастированием: образование в теле поджелудочной железы
- В — Серошкальное изображение при интраоперационном УЗИ
- С — гиперваскуляризация образования при интраоперационном УЗИ
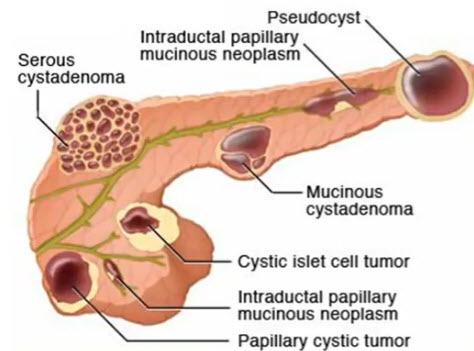
- Кистозные образования поджелудочной железы
- Классификация кистозных образований поджелудочной железы
- Псевдокисты / Кистозные некроз
- Кистозные неоплазии (5% опухолей ПЖ):
- Муцинозная кистозная неоплазия
- Серозная цистаденома (микрокистозная аденома)
- Внутрипротоковая папиллярная муцинозная неоплазия
- Солидная псевдопапиллярная неоплазия
- Кистозная островково-клеточная опухоль
- Аутосомно-доминантная поликистозная болезнь фон Хиппель-Линдау
- Кистозный фиброз
- Аневризма/псевдоаневризма
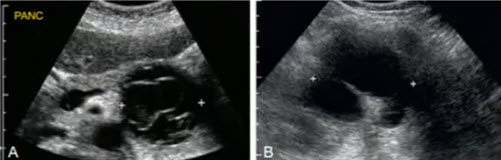
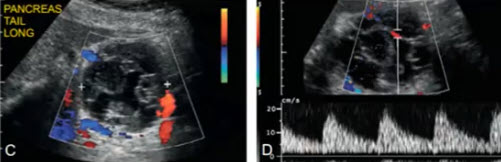
- Муцинозная кистозная неоплазия (у различных пациентов)
- А, В — крупные кистозные образования с толстыми внутренними перегородками и различно выраженным солидным компонентом
- C, D — артериальный кровоток во внутренних перегородках и в стенке образований
- Е — крупная кистозная полость с выраженным солидным компонентом
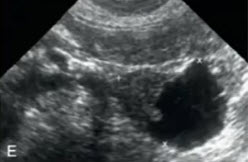
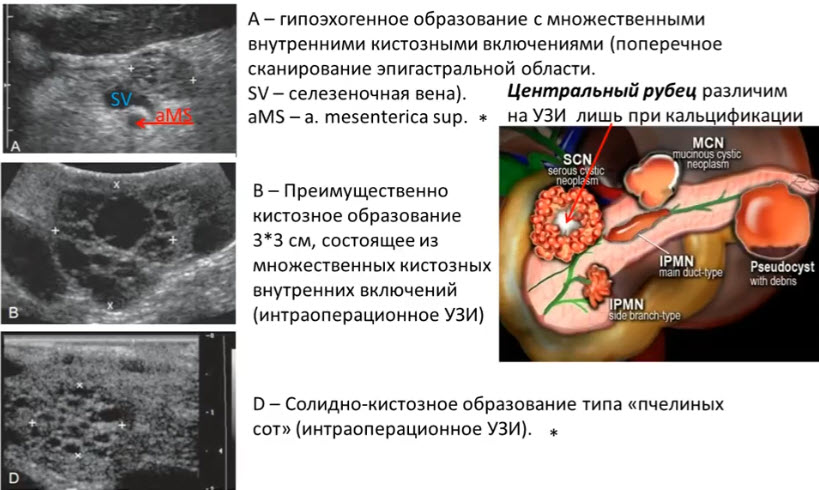
- Серозная цистаденома (микрокистозная аденома)
- Внутрипротоковая папиллярная муцинозная неоплазия (IPMN — intraductal papillary mucinous neoplasm)
- Проявляется кистоподобным расширением протока с внутренним папиллярным компонентом. В 70% злокачественная. Папиллярный компонент может быть неразличим. Подразделяется на подтип, развивающиеся в основном протоке и боковых ветвях протока
- А, В — Расширение панкреатического протока и солидное образование (М), внедряющееся в просвет протока при продольном и поперечном сканировании эпигастральной области. С — Выраженная васкуляризация опухоли при ЭД
- Солидная псевдопапиллярная неоплазия
- Солидная псевдопапиллярная эпителиальная неоплазия. Крупное преимущественно солидное образование с множественными внутренними кистозными включениями. Исходит из хвоста ПЖ
Источник