- Пневмония без динамики что значит
- УЗИ дифференциация пневмоний и ателектазов легкого
- Пневмония без динамики что значит
- Что делать если нет эффекта от лечения пневмонии?
- Пневмония: симптомы, лечение, реабилитация у взрослых и детей
- Причины пневмонии
- Классификация пневмонии
- Особенности пневмонии у детей
- Симптомы пневмонии
- Осложнения при пневмонии
- Диагностика пневмонии
- Лечение пневмонии
- Реабилитация
- Профилактика пневмонии
Пневмония без динамики что значит
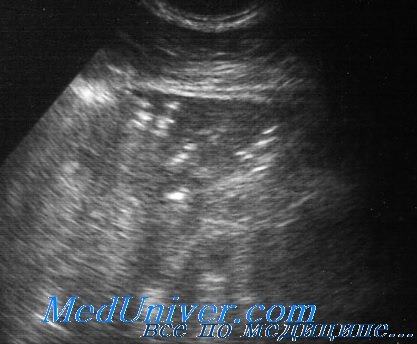
Отрицательная ультразвуковая динамика пневмонии, по нашим данным, в большей степени связана с развитием экссудативного плеврита или эмпиемы плевры, реже возникали гнойно-некротические изменения, когда в структуре воспалительного инфильтрата появлялись анэхогенные участки деструкции легочной ткани. Динамика деструктивных изменений подробно рассмотрена в разделе «Ультразвуковая семиотика абсцедирующих пневмоний». Необходимо добавить только, что при обратном развитии абсцсдирующей пневмонии сначала происходит постепенное очищение очагов распада от гнойного экссудата с образованием воздушных полостей, которые затем рубцуются и исчезают в процессе рассасывания воспалительной инфильтрации по мере восстановления воздушности легочной ткани.
Увеличения размеров пневмонических очагов с нарастанием выраженности воспалительных изменений и переходом в более тяжелую ультразвуковую форму нам наблюдать нe приходилось. Однако такая вероятность существует при неадекватной терапии ослабленных пациентов. Чаще нам приходится сталкиваться с отсутствием динамических изменений в течение определенного времени при затяжной пневмонии, что требует коррекции схемы лечения, если, конечно, правильно установлена причина нарушения воздушности легкого.
Неосложненные пневмонии рассасываются бесследно, с полным восстановлением пристеночной гиперэхогенной линии.
После абсцедирующей пневмонии при тяжелом течении и крупных полостях деструкции возможно формирование очагового или диффузного пневмосклероза, протекающего в рамках эхокартины «интерстициальпых изменений в легких». Оставшиеся после деструктивной пневмонии субплевральные тонкостенные полости недоступны ультразвуковой визуализации, так как эхосигнал от воздуха в них не дифференцируется на фоне фиброзных интерстициальных изменений в окружающей легочной ткани.
УЗИ дифференциация пневмоний и ателектазов легкого
Важной задачей трансторакального УЗИ является определение этиологии безвоздушного участка. Причиной потери воздушности легочной ткани может быть не только воспалительная инфильтрация при пневмонии, но и обтурационный ателектаз доли при центральном раке легкого или компрессионный ателектаз при массивном плевральном выпоте.
Для выявления их ультразвуковых дифференциально-диагностических признаков мы провели сравнительный анализ эхокартины пневмонии, обтурационного и компрессионного ателектазов и выявили характерные для каждого из них ультразвуковые признаки. Исходя из требований клинической практики, наибольшее внимание уделялось дифференциальной диагностике долевых пневмоний и обтурационных ателектазов, поскольку рентгенологически не всегда возможно определить опухолевую или воспалительную природу потери воздушности в пределах доли.
При дифференцировании этих процессов форма и контуры безвоздушного участка не имеют принципиального диагностического значения.
Безвоздушный сегмент или доля легкого сохраняют анатомическую форму независимо от причины нарушения пневматизации, что следует рассматривать как общий ультразвуковой признак принадлежности патологических изменений к синдрому потери воздушности. Характер границ зависит только от их расположения в легком — в толще легочной ткани или на поверхности — и отображает анатомические особенности отграничения безвоздушной зоны, без связи с этиологией процесса.
Основным диагностическим критерием является эхоструктура безвоздушного участка и динамика изменения эхокартины на фоне проводимого противовоспалительного лечения.
Для пневмонии типична неоднородная эхоструктура, обусловленная линейными гиперэхогенными сигналами от воздуха в бронхах или воздушной эхобронхограммой в сочетании с мелкими включениями воздушных долек, а при абсцедирующсм течении — гиперэхогенными овальными или дугообразными сигналами от полостей распада с акустической тенью.
Линейные гиперэхогенные сигналы являются наиболее частым и наименее специфичным компонентом при неоднородной эхоструктуре безвоздушной доли легкого и встречаются при разных причинах нарушения воздушности, но с различной частотой.
В наибольшей степени они характерны для долевых и сегментарных пневмоний, при которых имеют диффузное или неравномерное распределение в эхоструктуре инфильтрата и служат важным диагностическим отличием, свидетельствующим о сохраненной проходимости бронхиального дерева.
При компрессионных ателектазах гиперэхогенные линейные сигналы наблюдаются намного реже, единичны и видны только в центральной части на границе с воздушной легочной тканью в виде так называемого центрального бронха.
Для долевых обтурационных ателектазов гиперэхогенные сигналы совершенно не характерны. Они могут наблюдаться только при обтурации сегментарного бронха в виде отдельных коротких отрезков по периферии безвоздушного сегмента и обусловлены коллатеральной легочной вентиляцией.
Воздушная эхобронхограмма, в отличие от жидкостной, часто встречается при пневмониях и изредка в центральной части компрессионных ателектазов, но никогда не возникает при обтурационных ателектазах, поскольку представляет собой отражение ультразвука от воздуха в просвете бронхов. Ее наличие позволяет полностью исключить обтурационную причину потери воздушности, так как свидетельствует о сообщении бронхов безвоздушного участка с остальным бронхиальным деревом.
Жидкостная эхобронхограмма в виде анэхогенных трубчатых структур без доплеровских сигналов от кровотока представляет собой отражение от цилиндрически расширенных и заполненных жидким экссудатом бронхов. Она лоцируется только в обтурационном ателектазе при полной обтурации долевого бронха опухолью с развитием добита в безвоздушной доле. При пневмониях и компрессионных ателектазах она не возникает, поскольку бронхи сохраняют проходимость, и при потере воздушности не расширяются за счет накопления анэхогенного экссудата.
Наличие в безвоздушном участке легкого жидкостной эхобронхограммы требует тщательной визуализации области корпя легкого для выявления объемного образования. При его обнаружении диагноз центрального рака не вызывает сомнений, а при отсутствии показано проведение рентгеновской томографии на корень легкого или бронхоскопии для исключения обтурирующей эндобронхиальной опухоли.
Источник
Пневмония без динамики что значит
— Кислород: подача увлажненного кислорода должна продолжаться до тех пор, пока Ра02 при дыхании пациента воздухом не станет > 8 кПа (60 мм рт. ст.), а сатурация > 90 %.
— Водный баланс: скрытые потери жидкости больше, чем в норме, за счет лихорадки (примерно на 500 мл в сутки на 1 °С) и тахипноэ. Пациенты с тяжелой пневмонией должны получать достаточный объем жидкости внутривенно (2—3 л/день); если при поступлении имелись отклонения в содержании креатинина и электролитов, необходимо проводить их ежедневный мониторинг. При олигурии или креатинине плазмы > 200 мкмоль/ л необходим контроль ЦВД.
— Обезболивание при плевральной боли: парацетамол или НПВС, например, ибупрофен.
— Физиотерапия: показана пациентам при трудно отходящей мокроте и наличии бронхоэктазов. При вязкой мокроте и непродуктивном кашле также может оказаться полезным введение 0,9 % раствора хлорида натрия через небулайзер.
— Бронходилатационная терапия: сальбутамол или ипратропиум через небулайзер следует применять у пациентов с хроническими обструктивными заболеваниями легких или бронхиальной астмой.
— Антибиотикотерапия. Если при поступлении было начато внутривенное введение антибиотиков, через 48—72 ч можно перейти на прием антибиотиков внутрь при условии улучшения состояния пациента, отсутствии рвоты и диареи. К этому моменту должны быть получены результаты бактериологического и серологического исследований. На их основании следует скорректировать начальную терапию; в сомнительных случаях проконсультируйтесь с микробиологом.
• При пневмококковой пневмонии антибиотики следует принимать еще в течение 3 дней после нормализации температуры.
• При пневмонии, вызванной микоплазмой, Legionella или Chlamydia pneumoniae, антибиотики используются, по меньшей мере, в течение 2 недель.
Что делать если нет эффекта от лечения пневмонии?
Обратите внимание на следующие пункты:
— Повторно проанализируйте клинические, микробиологические и рентгенологические данные. Уверены ли вы в диагнозе пневмонии и в том, что антибиотикотерапия адекватна возможным возбудителям?
• Проведите повторное обследование пациента и оцените возможность метастатической инфекции (септикопиемия, септический артрит, перикардит или инфекционный эндокардит).
• Повторите рентгенологическое обследование легких. Появились ли какие-либо новые признаки, такие как полости в легких или плевральный выпот? При наличии выпота его необходимо аспирировать и направить на микробиологическое исследование. Если плевральный выпот мутный, имеет гнойный характер, полностью удалите его из плевральной полости и назначьте лечение, как при эмпиеме (проконсультируйтесь с торакальным хирургом). рН плеврального выпота 39 °С) и лейкоцитоз (> 15 х 109/л) в начале заболевания и гнойная мокрота. При неясном диагнозе проводите лечение обоих заболеваний до выполнения вентиляционного/перфузионного сканирования легких.
Источник
Пневмония: симптомы, лечение, реабилитация у взрослых и детей
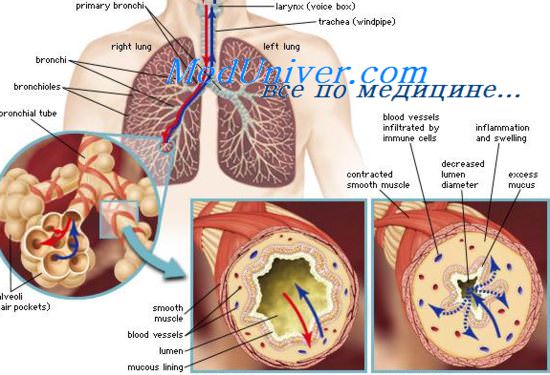
Под пневмонией понимают группу воспалительных заболеваний легких, которые вызываются вирусами, бактериями, грибами или простейшими. Болезнь может быть первичной или развиваться вследствие другой патологии. Пневмония бывает односторонней и двусторонней, а ее течение – острым, подострым и хроническим, а также бессимптомным.
Пневмония – это одно из самых распространенных заболеваний в мире. Ей подвержены люди любого возраста. Опасность заключается не только в поражении легких, но и в нарушении работы других органов и систем, что приводит к тяжелым осложнениям, долгосрочным последствиям и летальному исходу.
Причины пневмонии
Заражение происходит при попадании патогенного агента в легкие. В 40% случаев заболевание вызывается пневмококками. Другие бактериальные возбудители включают стрептококки, стафилококки и гемофильную палочку, грамотрицательные микроорганизмы, условно-патогенную микрофлору. Вирусная пневмония развивается при поражении гриппом, парагриппом, цитомегаловирусом, аденовирусами, коронавирусами. К атипичным возбудителям относятся микоплазмы, хламидии, легионеллы, грибки.
Факторами риска считаются:
- сниженный иммунитет;
- онкозаболевания, в том числе прохождение курса химиотерапии;
- аутоиммунные заболевания;
- хронические заболевания легких;
- заболевания пищеварительного тракта;
- заболевания сердца и сосудов;
- нездоровый образ жизни (курение, злоупотребление алкоголем);
- переохлаждение;
- младенческий или пожилой возраст;
- послеоперационный период.
Выделяют четыре основных механизма, вызывающих пневмонию:
- Вдыхание содержимого ротоглотки и пищеварительного тракта, поскольку в этих секретах содержится высокая концентрация различных патогенных агентов.
- Вдыхание воздуха, в котором присутствует возбудитель (при контакте с больным человеком, а также грызунами и птицами).
- Попадание возбудителя с кровью из очагов инфекции, расположенных вне легких (например, из желудочно-кишечного тракта).
- Заражение от других внутренних органов, а также извне при проникающем ранении груди.
Классификация пневмонии
Особенности пневмонии у детей
Дети подвергаются этому заболеванию чаще. По данным ВОЗ, пневмония становится причиной смерти 15% детей до 5 лет по всему миру [1]. Это связано с неполноценным иммунитетом и анатомическими особенностями развития легких в раннем возрасте. В частности, из-за узости дыхательных путей возрастает риск застоя слизи и затрудняется ее выведение, а слабая дыхательная мускулатура не позволяет откашливать мокроту.
Факторами риска для детей считаются предшествующие заболевания (корь, ВИЧ и другие детские инфекции), ненадлежащие условия проживания (большое количество членов семьи, проживающих вместе с ребенком на малой жилплощади, недостаточная вентиляция воздуха в помещениях или его загрязнение, курение родителей).
Симптомы пневмонии
Клинические проявления заболевания разнообразны и зависят от вызвавшего его возбудителя.
К основным признакам пневмонии относятся:
- повышение температуры до 38-39°C;
- сухой, лающий кашель с обильной мокротой;
- одышка при физических нагрузках;
- дискомфорт или боль в груди;
- общая слабость и снижение работоспособности;
- потливость;
- нарушение сна;
- снижение аппетита.
У взрослых пневмония может протекать бессимптомно.
У детей с подозрением на пневмонию температура может не повышаться, наблюдаются учащенное или затрудненное дыхание, западание грудной клетки на вдохе, свистящее дыхание при вирусном происхождении заболевания, судороги, потеря сознания, неспособность пить и принимать пищу.
Пневмония при коронавирусе опасна тем, что поражает все структуры легкого, которые отвечают за газообмен (интерстициальная ткань, стенки альвеол, сосуды), и препятствует нормальному насыщению крови кислородом. Таким образом, пациент страдает от тяжелой одышки даже в состоянии покоя, появляются неврологические признаки из-за кислородного голодания мозга: нарушение речи двигательных функций, помутнение сознания, полуобморочное состояние, отмечается синюшность губ. При тяжелом течении ковидной пневмонии пациента подключают к аппарату искусственной вентиляции легких (ИВЛ).
Осложнения при пневмонии
Диагностика пневмонии
Проводится первичный осмотр пациента с аускультацией легких и сбором анамнеза. При подозрении на пневмонию назначают общий анализ крови (лейкоцитарная формула и СОЭ для подтверждения воспалительного процесса) и рентгенографию грудной клетки в двух проекциях для оценки площади поражения легких. При необходимости назначают КТ для оценки состояния органов грудной полости.
Для определения возбудителя пневмонии проводят анализы мокроты: выявляют ДНК микоплазмы, хламидий, пневмококков, РНК коронавируса и определяют уровень IgM и IgG антител к ним.
Оценку работы других внутренних органов проводят с помощью биохимического анализа крови (АСТ, АЛТ, билирубин, креатинин, мочевина, глюкоза, С-реактивный белок).
Уровень насыщенности крови кислородом определяют с помощью пульсоксиметрии. При снижении показателя ниже 92% пациента госпитализируют.
Лечение пневмонии
Лечение назначается на основании полученных результатов, а также с учетом перенесенных и сопутствующих заболеваний пациента. Пациентов в тяжелом состоянии помещают в пульмонологическое отделение.
При бактериальной пневмонии назначают курс антибиотиков (на начальном этапе внутривенно или внутримышечно, затем в форме таблеток). Зачастую применяют препараты широкого спектра действия (ампициллин, кларитромицин, левофлоксацин, цефотаксим) или их комбинацию. Длительность антибиотикотерапии составляет не менее 10 дней и зависит от реакции пациента на лечение. В качестве вспомогательных средств используются солевые растворы, отхаркивающие средства для выведения мокроты, жаропонижающие препараты, иммуностимуляторы, витамины. При кислородной недостаточности проводят оксигенотерапию.
Антибиотикотерапия у детей проводится с осторожностью, после тщательной оценки рисков и пользы. Препараты рекомендуется назначать для приема внутрь, а к внутривенному введению прибегать только при тяжелом течении заболевания или если лекарства вызывают тошноту, рвоту. Младенцы тяжело переносят повышенную температуру, поэтому в таком случае ее необходимо сбивать до 37,5 С. Также особое внимание нужно уделить выведению мокроты и поддержанию адекватного питьевого режима.
При хронической пневмонии дополнительно проводят санацию нижних дыхательных путей: промывают трахею и бронхи раствором гидрокарбоната натрия, затем вводят в них антибиотики.
В случае, если заболевание протекает без кашля, назначают бронхолитические и муколитические препараты, чтобы облегчить выведение мокроты и предотвратить отек легких.
Хирургическое лечение проводят пациентам с частыми и тяжелыми рецидивами болезни, а также при образовании абсцессов и кист (удаляют проблемный участок легкого).
Всем пациентам с пневмонией важно соблюдать постельный режим, принимать обильное питье и хорошо питаться.
Реабилитация
Риск развития осложнений после пневмонии снижается, если восстановление начинают сразу после госпитализации или реанимации и продолжают на всем протяжении амбулаторного лечения и после выписки.
Мероприятия по реабилитации легких после пневмонии направлены на:
- восстановление дыхательной емкости легких;
- выведение мокроты из дыхательных путей;
- повышение насыщенности крови кислородом;
- устранение последствий кислородного голодания;
- восстановление выносливости к физическим нагрузкам и повседневной деятельности;
- нормализацию эмоционального состояния, аппетита и сна.
Из физиотерапевтических процедур применяют массаж грудной клетки, ЛФК, кинезиотерапию, тренировки на велодорожке, лечебную ходьбу, электрофорез, ингаляции.
Специальная дыхательная гимнастика при пневмонии в виде статических и динамических упражнений назначается индивидуально, в зависимости от степени тяжести перенесенного заболевания и выраженности одышки. В нее входят брюшное дыхание животом, гимнастика по методу Бутейко и Стрельниковой, лечебная йога. Все физические нагрузки должны быть строго дозированы и на первых этапах проводиться только под контролем специалистов, чтобы избежать избыточной нагрузки на легкие и ее последствий.
Также существуют общие рекомендации по диетотерапии: прием омега-3 жирных кислот, витаминов C и D, цинка, пробиотиков и отказ от сдобной выпечки, острой, соленой и жареной пищи. Оптимальный питьевой режим предполагает прием 25 мл жидкости на 1 кг массы тела.
Здоровый распорядок дня и условия жизни также играют важную роль в восстановлении и детей, и взрослых, перенесших пневмонию: ночной сон необходимо дополнять дневным, в хорошую погоду больше времени проводить на открытом воздухе или проветривать помещение, проводить влажную уборку несколько раз в день.
К реабилитации детей следует относиться с особым вниманием, поскольку неполное излечение пневмонии или ее последствий приводит к рецидивам, повышает риск развития других патологий, сокращает продолжительность жизни.
Профилактика пневмонии
Взрослым для снижения риска заболевания рекомендуется отказаться от курения, выполнять прививки от гриппа, не запускать заболевания дыхательных путей, избегать переохлаждений и длительного стресса, поддерживать нормальную влажность и вентиляцию воздуха дома и на работе, соблюдать режим питания и сна.
Мероприятия по предупреждению пневмонии у детей по всему миру включают вакцинацию против кори, коклюша, гепатита В, пневмококковой инфекции. Также необходимо обеспечить ребенку здоровое питание и, по возможности, грудное вскармливание в первые 6 месяцев жизни. Родителям следует знать о ранних симптомах заболевания для своевременного обращения к врачу и ответственно относиться к лечению респираторных болезней и других патологий, которые вызывают снижение иммунитета у ребенка.
Источник