- Переломы лучевой кости руки в типичном месте
- Закрытый перелом — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы закрытого перелома
- Патогенез закрытого перелома
- Классификация и стадии развития закрытого перелома
- Осложнения закрытого перелома
- Диагностика закрытого перелома
- Лечение закрытого перелома
- Прогноз. Профилактика
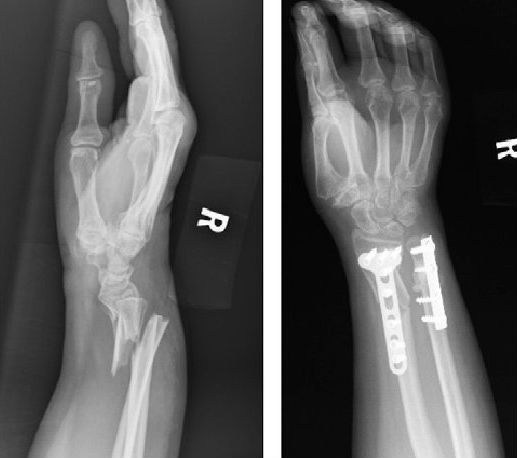
Переломы лучевой кости руки в типичном месте
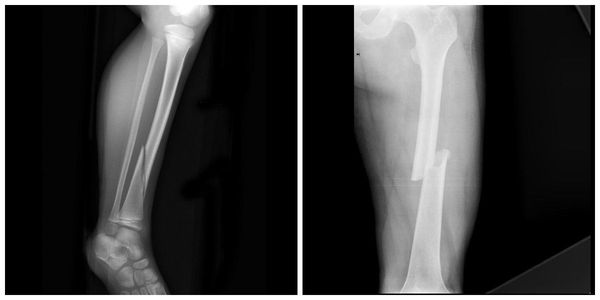
Переломы дистального отдела лучевой кости руки являются наиболее распространенными переломами предплечья и составляет около 16% от всех переломов костей скелета. Как правило, вызваны падением на вытянутую руку. Описание и классификация этих переломов основывается на наличии осколков, линии перелома, смещении отломков, внутрисуставной или внесуставного характера и наличием сопутствующего перелома локтевой кости предплечья.
Неправильное сращение дистального отдела лучевой кости после нелеченных переломов, либо вторично сместившихся, достигает 89% и сопровождается угловой и ротационной деформацией области лучезапястного сустава, укорочением лучевой кости и импакцией (упирается) локтевой кости в запястье. Оно вызывает среднезапястную и лучезапястную нестабильность, неравномерное распределение нагрузки на связочный аппарат и суставной хрящ лучезапястного и дистального лучелоктевого суставов. Это обусловливает боль в локтевой части запястья при нагрузке, снижение силы кисти, уменьшение объема движений в кистевом суставе и развитие деформирующего артроза.
Рентген анатомия лучезапястного сустава
Наклон суставной поверхности лучевой кости в прямой проекции в норме составляет 15-25º. Измеряется он по отношению перпендикуляра оси лучевой кости и линии вдоль суставной поверхности. Изменение угла наклона суставной поверхности нижней трети лучевой кости является признаком перелома, как свежего так и давно сросшегося. 
Ладонный наклон измеряется в боковой проекции по отношению касательной линия проведенной по ладонному и тыльному возвышениям суставной поверхности лучевой кости к осевой линии лучевой кости. Нормальный угол составляет 10-15º. Явное изменение углов является признаком перелома.
Виды переломов луча (краткая классификация)
Перелом дистального отдела лучевой кости почти всегда происходит около 2-3 см от лучезапястного сустава.
Перелом Коллеса
Один из наиболее распространенных переломов дистального отдела лучевой кости – «перелом Коллеса», при котором отломок (сломанный фрагмент) дистального отдела лучевой кости смещен к тыльной поверхности предплечья. Этот перелом был впервые описан в 1814 году ирландским хирургом и анатомом, Авраамом Коллесом.
Перелом Смита
Роберт Смит описал подобный перелом лучевой кости в 1847 году. Воздействие на тыльную поверхность кисти считается причиной такого перелома. Перелом Смита – это противоположность перелома Коллеса, следовательно, дистальный отломок смещается к ладонной поверхности.
Классификация переломов лучевой кости руки:
Другая классификация переломов лучевой кости:
• Внутрисуставной перелом: Перелом луча, при котором линия перелома распространяется на лучезапястный сустав.
• Внесуставных переломов: Перелом, который не распространяется на суставную поверхность.
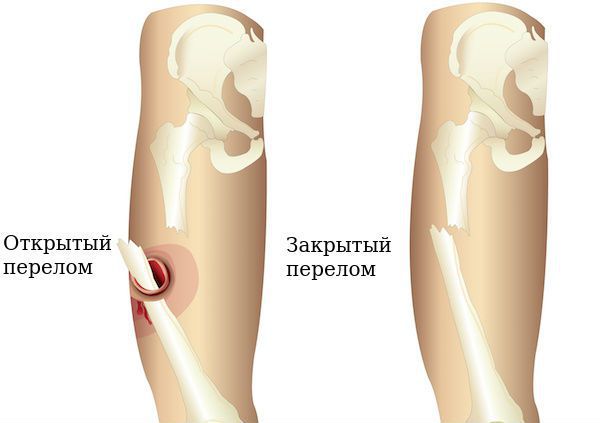
• Открытый перелом: Когда имеется повреждение кожи. Повреждение кожи может быть, как снаружи до кости (первично открытый перелом), так и повреждение костью изнутри (вторично открытый перелом). Эти виды переломов требуют незамедлительного медицинского вмешательства из-за риска инфекции и серьезных проблем с заживлением раны и сращением перелома.
• Оскольчатый перелом. Когда кость сломана на 3 и более фрагментов. 
Важно, классифицировать переломы лучевой ксоти руки, поскольку каждый вид перелома нужно лечить, придерживаясь определенных стандартов и тактики. Внутрисуставные переломы, открытые переломы, оскольчатые переломы, переломы лучевой кости со смещением нельзя оставлять без лечения, будь то закрытая репозиция (устранение смещения) перелома или операция. Иначе функция кисти может не восстановиться в полном объеме.
Иногда, перелом лучевой кости сопровождается переломом соседней — локтевой кости.
Причины переломов луча
Наиболее распространенной причиной переломов дистального отдела лучевой кости является падения на вытянутую руку. 
Остеопороз (заболевание, при котором кости становятся хрупкими и более вероятно ломкими при значительных нагрузках, ударах) может способствовать перелому при незначительном падении на руку. Поэтому чаще данные переломы возникают у людей старше 60 лет.
Перелом лучевой кости, безусловно, может произойти и у здоровых, молодых людей, если сила воздействия достаточно велика. Например, автомобильная аварии, падения с велосипеда, производственные травмы.
Симптомы переломов лучевой кости руки
Перелом дистального отдела лучевой кости обычно вызывает:
• Немедленную боль;
• Кровоизлияние;
• Отек;
• Крепитация отломков (хруст);
• Онемение пальцев (редко);
• Во многих случаях сопровождается смещением отломков и как следствие деформации в области лучезапястного сустава.
Диагностика переломов
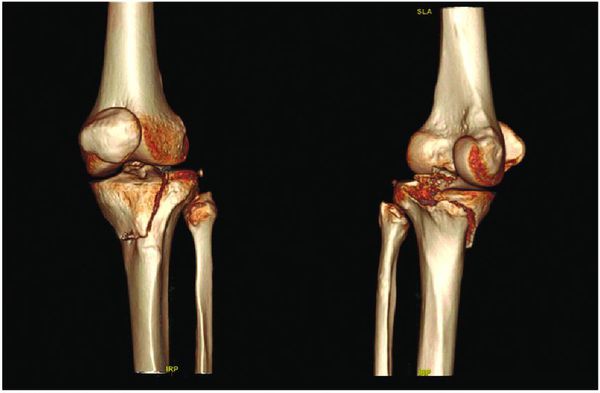
Большинство переломов дистального отдела лучевой диагностируются обычной рентгенографией в 2-х проекциях. Компьютерная томография (КТ) необходима при внутрисуставных переломах. 
Задержка диагностики переломов дистального отдела лучевой кости руки может привести к значительной заболеваемости.
Компьютерная томография (КТ) используется для планирования оперативного ремонта, обеспечивая повышенную точность оценки выравнивания суставной поверхности при внутрисуставном переломе. Так же в послеоперационном периоде, для определения состоявшегося сращения перелома.
После травмы запястья необходимо исключить перелом, даже если боль не очень интенсивная и нет видимой деформации, просто в данной ситуации экстренности нет. Нужно приложить лед через полотенце, придать руке возвышенное положение (согнуть в локте) и обратиться к травматологу.
Но если травма очень болезненна, запястье деформировано, имеется онемение или пальцы бледные, необходимо в экстренном порядке обратиться в травматологический пункт или вызвать скорую помощь.
Для подтверждения диагноза выполняются рентгенограммы лучезапястного сустава в 2-х проекциях. Рентген являются наиболее распространенным и широко доступным диагностическим методом визуализации костей.
Лечение переломов лучевой кости
Лечение переломов любых костей состоит оценки характера перелома и выборе тактики.
Цель состоит в том, чтобы вернуть пациента до уровня функционирования. Роль врача в том, чтобы разъяснить пациенту все варианты лечения, роль пациента в том, чтобы выбрать вариант, который лучше всего отвечает его потребностям и пожеланиям.
Есть много вариантов лечения перелом дистального отдела лучевой кости. Выбор зависит от многих факторов, таких как характер перелома, возраст и уровень активности пациента. Об этом подробнее описано в лечении.
Консервативное лечение переломов луча
Переломы луча в типичном месте без смещения, как правило фиксируются гипсовой или полимерной повязкой во избежание смещения. Если перелом лучевой кости со смещением, то отломки должны быть возвращены в их правильное анатомическое положение и фиксированы до сращения перелома. Иначе есть риск ограничения движений кисти, быстрейшего развития артроза поврежденного сустава.
Распространенное у обывателя понятие «вправление перелома» –неверное. Устранение смещения отломков правильно называть –репозиция.
После репозиции костных отломков рука фиксируется гипсовой лонгетой в определенном положении (зависит от вида перелома). Лонгетная повязка обычно используется в течение первых нескольких дней, в период нарастания отека. После этого имеется возможность поменять лонгету на гипсовую циркулярную повязку или полимерный бинт. Иммобилизация при переломах луча продолжается в среднем 4-5 недель.
В зависимости от характера перелома могут понадобиться контрольные рентгенограммы через 10, 21 и 30 дней после репозиции. Это необходимо для того, чтобы вовремя определить вторичное смещение в гипсе и принять соответствующие меры: повторное устранение смещения или операция.
Повязка снимается через 4-5 недель после перелома. Назначается ЛФК лучезапястного сустава для наилучшей реабилитации.
Хирургическое лечение переломов луча
Иногда смещение настолько критично и нестабильно, что не может быть устранено или держаться в правильном положении в гипсе. В этом случае может потребоваться чрескожная фиксация спицами или операция: открытая репозиция, накостный остеосинтез пластиной и винтами. В ходе этой операции устраняют смещение отломков и скрепляют кость металлической конструкцией, выбор которой определяется характером перелома. Операционный доступ: 1. Тыльный; 2. Ладонный. Сочетание обоих доступов. Положение пациента на спине. Обезболивание: проводниковая анестезия. Операция выполняется в кратчайшие сроки с использованием современных методик и имплантов. Импланты производства Швейцария и Германия. Материал имплантов: титан или медицинская сталь. Все операции ведутся под контролем ЭОПа (электронно-оптического преобразователя).
Закрытая репозиция и чрескожная фиксация спицами 
Была популярна на протяжении многих лет и продолжает оставаться одним из самых популярных методов в международном масштабе.
Сначала врач закрыто устраняет смещение отломков, затем через отломки в определенных (учитывая характер перелома) направлениях просверливаются спицы.
Плюсы: малая травматичность, быстрота, легкость, дешевизна, отсутствие разреза и как следствие послеоперационного рубца
Минусы: невозможность начала ранней разработки лучезапястного сустава, вследствие чего риск возникновения необратимой контрактуры (отсутствие движений в суставе).
Открытая репозиция перелома лучевой кости
Открытая репозиция накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении. Сломанные кости фиксируются титановыми пластинами, ввиду этого пациенту разрешается ранняя разработка движений в лучезапястном суставе.
До операции:
После операции:
До операции:
После операции
Восстановление после перелома лучевой кости
Поскольку виды переломов дистального отдела лучевой кости настолько разнообразны, как и методы их лечения, то и реабилитация различна для каждого пациента.
Устранение боли
Интенсивность боли при переломе постепенно стихает в течение нескольких дней.
Холод местно в первые сутки по 15 минут через каждый час, покой, возвышенное положение руки (согнутую в локте на уровне сердца) и НПВП во многом устраняют боль полностью. Но болевой порог у всех разный и некоторым пациентам необходимы сильные обезболивающие препараты, приобрести которые можно только по рецепту.
Возможные осложнения
При консервативном лечении гипсовой или полимерной повязкой необходимо следить за кистью. Наблюдать, не отекают, не бледнеют ли пальцы, сохранена ли чувствительность кисти.
• Если давит гипс это может быть признаком сдавления мягких тканей, сосудов, нервов и повлечь за собой необратимые последствия. При появлении подобных симптомов необходимо срочно обратиться к врачу.
• Нагноение в области металлоконструкции (крайне редко);
• Повреждение сосудов, нервов, сухожилий (ятрогенное осложнение);
Реабилитация после перелома лучевой кости руки
Большинство пациентов возвращаются к своей повседневной деятельности после перелома дистального отдела лучевой кости через 1,5 – 2 месяца. Безусловно сроки реабилитации после перелома лучевой кости зависят от многих факторов: от характера травмы, метода лечения, реакции организма на повреждение.
Почти все пациенты имеют ограничение движений в запястье после иммобилизации. И многое зависит от пациента, его настойчивости в восстановлении амплитуды движений при переломе лучевой кости. Если пациент прооперирован с использованием пластины, то как правило врач назначает ЛФК лучезапястного сустава уже со первой недели после операции.
Источник
Закрытый перелом — симптомы и лечение
Что такое закрытый перелом? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николенко Виталия Александровича, травматолога со стажем в 11 лет.
Определение болезни. Причины заболевания
Закрытый перелом — нарушение целостности кости без повреждения кожных покровов или слизистых оболочек.
Закрытый перелом — всегда результат воздействия механической силы, превышающей прочность кости.
Несмотря на очевидность причины перелома, травмирующий фактор различается для каждого организма: «порог» воздействия, вызывающий перелом, зависит от вида кости, здоровья костной ткани, вектора и области приложения травмирующей силы [1] . Например, в случае заболеваний костной ткани для перелома достаточно незначительной силы ежедневных бытовых нагрузок: достаточно неудачно сесть на табурет, шагнуть со ступени или сделать резкое маховое движение.
Закрытый перелом — одна из основных и всегда актуальных проблем травматологии. Разнообразность повреждений костей при закрытых переломах; сопровождающие местные и общие изменения в организме; необходимость индивидуального подхода в каждом случае — всё это ставит проблему переломов на одно из первых мест в травматологии [5] .
Закрытый перелом не расценивается как сугубо механическое нарушение целостности кости. Перелом всегда сопровождается цепью сложных патологических и приспособительных реакций — организм, как и при любой иной травме, пытается восстановиться самостоятельно. Зачастую даже в случае несвоевременной диагностики и отсутствия лечения при нетяжёлых закрытых переломах случается благоприятный клинический исход. В то же время самоизлечение может пройти неудачно — в виде неправильного сращения, ложного сустава, несращения. Это значительно ухудшит функцию повреждённого сегмента, хоть и не приведёт к её полной утрате.
Современная картина закрытых переломов отличается сложностью анатомических повреждений. Связано это с изобилием высокоэнергетических травм, характерных для технического развития наших дней. Это переломы, связанные с большими скоростями, падениями с высоты, воздействием оружия.
Системные знания особенностей закрытых переломов дают возможность не оставлять процесс сращения бесконтрольным и грамотно вмешаться для эффективного лечения и предупреждения осложнений [4] .
Симптомы закрытого перелома
При закрытых переломах характер симптомов и их выраженность сильно зависят от размера и вида повреждённой кости. Значительно влияет наличие и выраженность смещения костных отломков.
- Каждому закрытому перелому сопутствует появление острой боли. Боль возникает сразу же после травмы и сохраняется вплоть до обращения пациента за медицинской помощью с целью обезболивания и дальнейшего лечения. Зачастую интенсивная боль не проходит даже при отсутствии движений [2] .
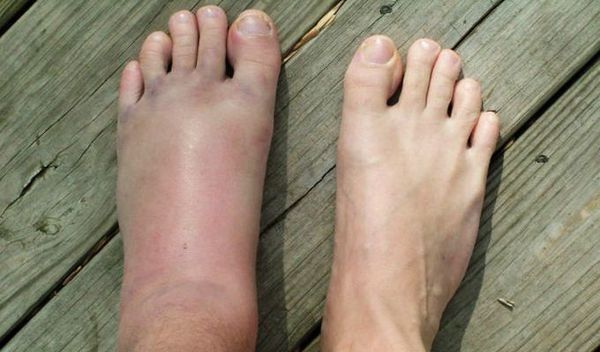
- С момента травмы появляется и быстро нарастает отёк в зоне перелома, который с течением времени может распространяться на значительную площадь. Например, при переломе лучевой кости в типичном месте (у лучезапястного сустава) отёк зачастую распространяется на всю кисть.
- Подкожная гематома — в начальных этапах соответствует локализации отёка. В дальнейшем может распространяться в отдалённые части травмированного сегмента, «стекая» и распространяясь в мягких тканях. Гематома выглядит как выбухающее фиолетово-багровое скопление крови под кожей. С течением времени (спустя дни и недели) цвет гематомы последовательно меняется от багрово-красного к сине-фиолетовому, а затем к зелёно-жёлтому.
- Нарушение функции — ещё один важный симптом закрытого перелома. Отсутствие возможности опоры, активных движений в конечностях говорит о функциональном ограничении. Однако встречается этот симптом не во всех случаях. Ошибочным является общепринятое мнение, что при переломе невозможно совершать движения пострадавшей конечностью. Нередки случаи беспрепятственной ходьбы при наличии закрытых переломов нижних конечностей [6] . Это связано с «удачным» расположением линий перелома или вклинением отломков, что сохраняет устойчивость к осевой нагрузке.
- Деформация конечности, возникшая после травмы, может быть вызвана переломом и отчётливо визуально определяться. Степень этой деформации варьирует в зависимости от смещения костных отломков.
- Патологическая подвижность — движения в зоне перелома. Патологическая подвижность при «свежем» закрытом переломе приносит интенсивную боль, что ведёт к вынужденному положению пациента. Обычно пострадавший поддерживает травмированный сегмент, чтобы избежать движений в нём и разгрузить его.
- Крепитация — щелчки в зоне закрытого перелома. Крепитация может быть определена не только самим пациентом, её слышно на расстоянии. Щелчки обусловлены соприкосновением и подвижностью в межотломковой зоне и сопровождаются болью.
Приведённые симптомы характерны для закрытых переломов крупных костей с возникновением смещения отломков [5] . Всегда должен оцениваться не один признак, а сочетание симптомов для оценки возможной картины закрытого перелома.
Существуют переломы с минимальным смещением, без смещения, краевые переломы и переломы с вколачиванием отломков друг в друга. Они не дадут яркой картины с описанными выше симптомами и могут быть неверно истолкованы врачом без необходимого опыта [8] . Часть приведённых симптомов встречается и при других травмах: ушибах, вывихах, разрывах связок, мышц и сухожилий. К достоверным признакам закрытого перелома относятся крепитация и патологическая подвижность.
Патогенез закрытого перелома
Реакции организма на перелом разделяются на местные (происходящие в зоне перелома) и общие (возникающие во всём организме).
Из местных реакций: сразу же после закрытого перелома возникает интенсивная боль в его зоне, что даёт понять организму серьёзность проблемы и лишает желания физически нагружать повреждённую часть [2] .
Мышцы в зоне травмы рефлекторно сокращаются, создавая либо усугубляя смещение отломков костей. В то же время напряжённые мышцы создают определённую стабильность перелома, фиксируя повреждённую кость своими силами, предотвращая в определённой мере дальнейшую подвижность. Чем больше диаметр сломанной кости и объём мышц пострадавшего сегмента, тем более вероятно возникновение смещения отломков.
Между отломками начинается интенсивное кровотечение, а скапливающаяся в ограниченном мягкими тканями пространстве кровь формирует гематому. Гематома по мере увеличения создаёт напряжённость тканей и может усилить боль, однако она влияет и на остановку кровотечения, «тромбируя» сосуды костных отломков [5] .
Развивается и нарастает травматический отёк тканей, порой распространяющийся на весь повреждённый сегмент, но это тоже приспособительная реакция в виде изменения обмена веществ в зоне перелома.
После стихания острых патогенетических проявлений наступает время для восстановления: сломанная кость начинает срастаться. Каждая кость срастается в различные сроки, что определяется размером кости, характером перелома, возрастом пациента, правильностью лечения и сопутствующими заболеваниями. Для различных костей сроки колеблются от одного месяца до полугода.
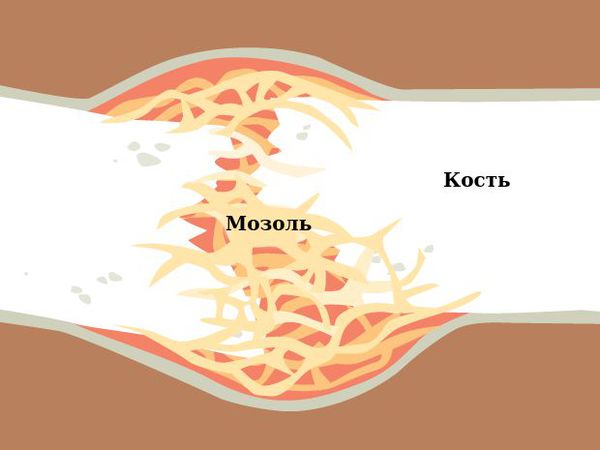
Сращение идёт путём формирования мозоли в зоне отломков. Мозоль образуется из компонентов гематомы и, прорастая сосудами-капиллярами, получает условия для активного кровоснабжения межотломковой зоны [1] . По сути, идёт «перерождение» гематомы в более плотную, но всё же достаточно мягкую, волокнистую (фиброзную) соединительнотканную форму. Затем мягкая мозоль постепенно пропитывается минеральными элементами, обретая костную плотность и структуру [3] .
Очень большое влияние в процессе срастания перелома играет интенсивность кровоснабжения зоны перелома, неподвижность отломков и близость их расположения.
После срастания перелома костная мозоль между отломками всегда избыточна и не соответствует анатомической форме кости. В дальнейшем месяцы, а возможно и годы, уйдут на постепенную перестройку костной мозоли. В результате организм лизирует («вымоет») лишнюю минеральную ткань из костной мозоли, оставив необходимый её объём и приведя кость в полное анатомическое соответствие, как и до перелома.
Общие реакции организма в случае простых переломов некрупных костей могут отсутствовать. При закрытом переломе трубчатых костей большого диаметра или множественных переломах общие реакции организма могут стать причиной усугубления состояния и даже летального исхода.
Избыточная болевая импульсация в зоне перелома, сопровождающаяся кровопотерей, приводит к негативным патогенетическим сдвигам — травматическому шоку. Это тоже вариант патогенеза перелома, хотя он больше подходит к группе осложнений.
Классификация и стадии развития закрытого перелома
Закрытые переломы рассмотрены в обширной, но интуитивно ясной классификации.
Закрытый перелом по причине возникновения может быть травматическим и патологическим.
- Травматический возникает из-за воздействия травмирующей силы.
- Патологический перелом происходит на фоне снижения прочности костей из-за заболевания: например раковой опухоли кости или остеопороза (снижения количества кальция в костях) [2] .
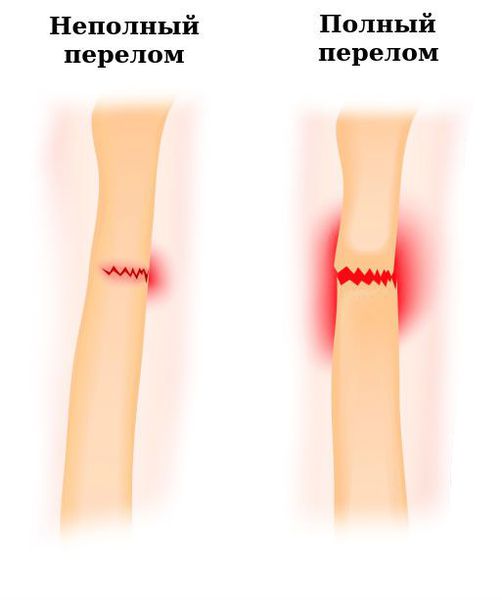
Классификация по протяжённости линии излома:
- полный;
- незавершённый (в просторечии известный как «трещина кости»). В случае незавершённого перелома линия излома проходит так, что целостность кости не нарушена полностью.
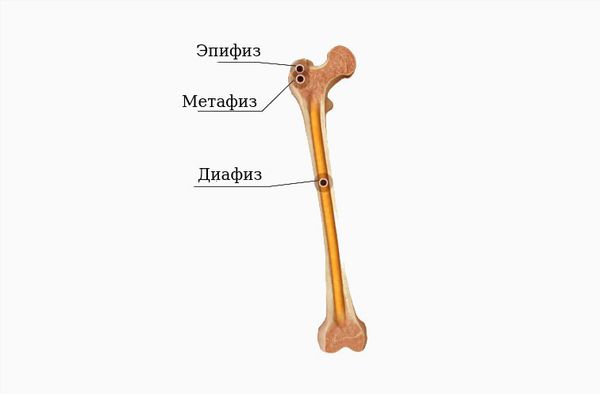
Классификация переломов по локализации (указывается название трубчатой кости и её части):
- диафизарный — перелом тонкой средней части кости;
- эпифизарный — перелом утолщённой концевой части кости;
- метафизарный — перелом зоны перехода от тонкой части кости к её утолщению.
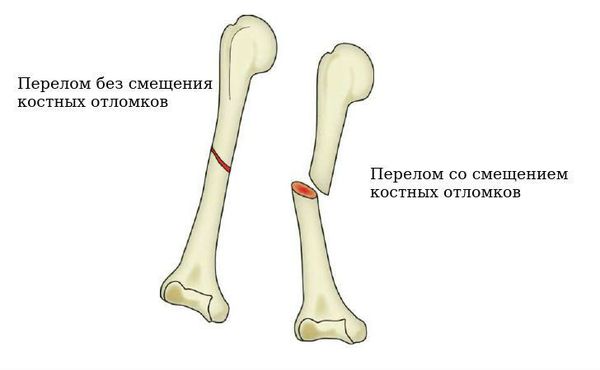
Далее необходимо отметить важное для лечения разделение закрытого перелома по положению костных отломков относительно друг друга:
- перелом со смещением костных отломков;
- перелом без смещения костных отломков.
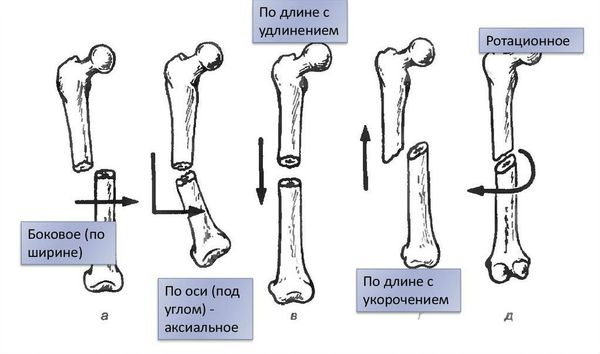
Если смещение отломков имеет место, то его классифицируют по виду [1] :
- угловое;
- по длине;
- по ширине;
- ротационное (вращательное).
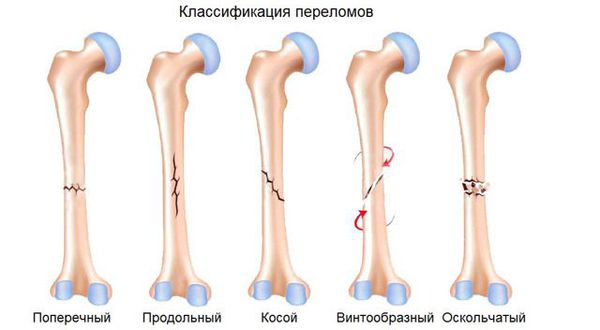
По форме линии излома выделяют закрытые переломы:
- поперечные;
- косые;
- винтообразные;
- фрагментарные;
- оскольчатые;
- вколоченные.
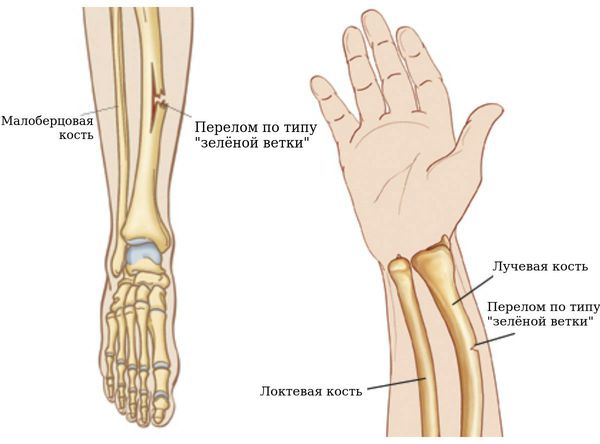
Отдельно следует упомянуть поднадкостничные переломы (переломы по типу «зелёной ветки»), при которых целостность кости нарушается под надкостницей — относительно податливой оболочкой, покрывающей кость. Эти переломы благоприятны в лечении, так как надкостница над зоной перелома удерживает отломки от смещения [6] .
Существует и группа переломов, называющихся компрессионными. В этом случае перелом напоминает результат сдавления (компрессии) кости. Эти переломы характерны для костей губчатого строения — лопатки, грудина, позвонки, кости запястья.
Значимо и разделение переломов по наличию осложнений:
- осложнённые;
- неосложнённые, что говорит о сопутствующих перелому проблемах.
Каждый критерий классификации закрытых переломов важен для выбора тактики лечения и прогнозов. Для объективизации и единой оценки тяжести перелома врачи разных стран используют унифицированную систему от ассоциации остеосинтеза. Она предполагает подгруппы: разделение перелома на поражённый сегмент кости и вид перелома, исходя их линий изломов.
Осложнения закрытого перелома
Любые осложнения закрытого перелома разделяются по времени возникновения на ранние и поздние. Временные рамки, определяющие срок осложнения, отличаются у разных авторов. Чаще всего ранние осложнения возникают в первые часы и дни после получения травмы. Поздние осложнения характерны по истечении недель и месяцев.
В зависимости от места возникновения в организме осложнения переломов бывают двух видов. Непосредственно в месте закрытого перелома осложнения называются локальными (местными), все остальные осложнения (связанные с переломом) в любой части организма называют общими [5] .
Локальные осложнения немногочисленные, но они значительно ухудшают прогноз травмы и вероятность восстановления. Чаще всего к ним относят разрыв мягких тканей и кожи из-за повреждения отломками изнутри. В таком случае возникает вторично открытый перелом.
Возможно повреждение сосудисто-нервного пучка. В зоне перелома часто проходят сосуды и нервы, которые могу травмироваться (сдавиться или разорваться) отломками костей. В случае отдельного повреждения нерва возникают неврологические осложнения в виде нарушения чувствительности либо движений дальше места повреждения. В случае аналогичного повреждения сосудов может возникать картина ишемии — недостаточного кровоснабжения дальше места перелома. При выраженной ишемии возможно развитие омертвения тканей — сухой или влажной гангрены [6] .
Разновидностью осложнений, проявляющихся сдавлением не только сосудов и нервов, но и мягких тканей (преимущественно мышц), является компартмент-синдром (синдром сдавления тканей). Ситуация в этом случае характеризуется массивным отёком конечности после перелома и сдавлением тканей изнутри на фоне ограниченной растяжимости оболочек мышц. Это может привести к омертвению отдельных групп мышц либо целой конечности.
К локальным осложнениям относится и возникновение смещения отломков, если ранее его не было, либо переход из «трещины» кости в полноценный перелом.
Существуют осложнения со стороны кожных покровов в зоне закрытого перелома. Чаще всего это дермальные пузыри от перерастяжения тканей в результате травмы [4] . В отсроченном периоде может наблюдаться экзема, обусловленная реакцией кожи на контакт с гипсовой повязкой и обменными нарушениями в конечности. В случае подобного осложнения стараются сократить сроки фиксации перелома гипсовой повязкой, а врач-дерматолог назначает мази для лечения кожных проявлений.
Тема местных осложнений обширна поздними вариантами:
- замедленное сращение перелома;
- формирование ложного сустава в зоне перелома;
- неправильно сросшийся перелом;
- остеопороз в зоне перелома;
- атрофия мышц;
- контрактура суставов (тугоподвижность);
- флебит (воспаление вен).
Все местные осложнения снижают эффективность лечения закрытого перелома и ухудшают прогноз, то есть вероятность полноценного восстановления функции [6] .
Общие осложнения переломов более грозные, так как могут оказать значительное негативное, а порой фатальное влияние на организм.
- травматический шок — тяжёлое общее состояние организма, связанное с выраженной болью и кровопотерей.
- жировая или тромбоэмболия — закупоривание сосудов жизненно важных органов частицами жира или тромбов из сегмента с переломом. Это тяжёлые осложнения, трудно прогнозируемые и профилактируемые и плохо поддающиеся терапии [10] .
В качестве примера позднего осложнения показательна анемия (снижение количества красных кровяных телец) в связи с массивной кровопотерей в гематому при закрытом переломе.
Отдельно рассматривают политравмы — множественные повреждения. Это не относится к классифицируемым осложнениям, но заживление переломов в этом случае идёт гораздо хуже, что связано с общей реакцией организма в виде шока и ослабления защитных и восстановительных резервов [5] .
Диагностика закрытого перелома
Диагностический план при поиске переломов включает в себя стандартный опрос пациента с акцентированием на факт травмы и её механизм.
При диагностике учитывается возможность непрямого механизма, когда перелом возникает не в месте прямого приложения силы, а в другой части сегмента [7] . Например, при падении на отведённую от тела и выпрямленную руку возможен перелом лопатки.
Детализация механизма травмы, времени прошедшего с момента её возникновения, вновь возникших жалоб и поведения пациента после травмы дают ценную прогностическую информацию и позволяют оценить характер закрытого перелома и возможные осложнения [9] .
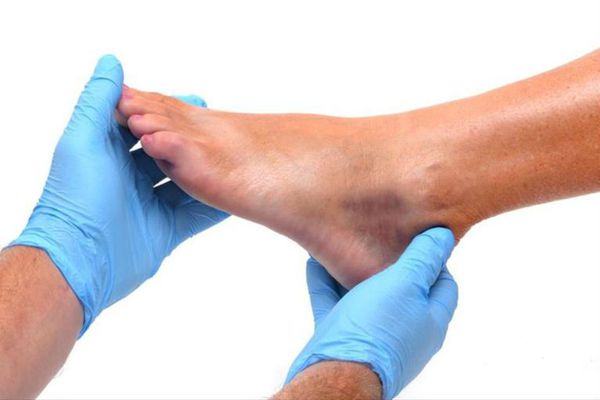
Физикальное обследование в большинстве случаев предельно показательно. Характерные симптомы:
- боль;
- отёк в зоне перелома;
- деформация конечности;
- нарушение функции конечности;
- паталогическая подвижность (появление движений вне суставов);
- крепитация (хруст).
Эти симптомы легко выявляются при осмотре врача и, безусловно, говорят в пользу закрытого перелома.
Для визуальной фиксации факта перелома применяют везде распространённый и доступный рентгенологический метод. Общеизвестная особенность рентгенологической диагностики закрытых переломов — необходимость исследования двух проекций. В ином случае велик риск диагностических ошибок.
Трудность в диагностике представляют некоторые виды переломов: вколоченные, внутрисуставные, поднадкостничные, «свежие» переломы небольших костей без смещения [1] . Пациенты могут совсем не предъявлять жалоб, либо высказывать незначительные жалобы в случае подобных переломов. В то же время анатомия излома при таких травмах плохо визуализируется рентгенологически. Умение правильно расценить подобные переломы на снимках приходит с опытом и пополнением врачом знаний рентгенологических и клинических признаков.
Огромную диагностическую ценность представляет компьютерная томография, способная выявить закрытые переломы, не визуализируемые на рентгеновских снимках. Особенно актуально применение компьютерной томографии при закрытых внутрисуставных переломах, где трактовка степени смещения отломков зачастую затруднена.
К дополнительным методам исследования относят выполнение нетипичных проекций рентгеновских снимков, использование радиоизотопного сканирования для уточнения вероятности патологических переломов, применение лабораторных анализов на содержание кальция, ферментов расщепления костной ткани, витамина Д в крови, показателей развёрнутого анализа крови [8] . Данные показатели косвенно говорят о возможности патологических переломов, указывая на дефицит необходимых веществ в организме и несостоятельность костной ткани. Сдвиги от нормы лабораторных анализов оцениваются индивидуально.
Лабораторные данные призваны помочь травматологу-ортопеду определиться в необходимости консультации врачей других специальностей. Смежные специалисты требуются для лечения общих заболеваний костной ткани или поражения костной ткани нетравматической причины (при онкологических заболеваниях).
Лечение закрытого перелома
В лечебном объёме первой помощи при закрытом переломе необходимы:
- адекватное обезболивание;
- фиксация (шинирование) повреждённого сегмента;
- скорая транспортировка в амбулаторное или стационарное учреждение для оказания дальнейших этапов помощи.
В последующем лечение закрытых переломов сводится к основным неизменным принципам:
- при удовлетворительном положении костных отломков — их фиксация до полного сращения
- при наличии смещения отломков — их репозиция (правильное сопоставление) и фиксация до полного сращения.
Исходя из этих постулатов, лечение переломов может быть консервативным (без операции) и оперативным.
Консервативное лечение возможно при закрытых переломах без смещения отломков либо при их минимальном смещении. В этом случае задачей врача становится удержание отломков в правильном положении необходимое время (от одного месяца до полугода в зависимости от вида кости). Для этого достаточно часто и с хорошим результатом используются гипсовые повязки [8] .
Существуют альтернативные гипсовым бинтам материалы, выполняющие аналогичную функцию — полимерные бинты и повязки. В отдельных случаях допустимо использование специальных фиксирующих шин — ортезов, брейсов, туторов.
Во время лечения иммобилизацией (фиксацией) одним из указанных способов необходимо выполнение рентгенологического контроля через определённый период времени, установленный лечащим врачом [5] . Рентген контроль выполняют в критические моменты, которые могут повлиять на дальнейшее развитие ситуации: сразу после обращения к травматологу, после выполнения любой манипуляции (например коррекции гипсовой повязки), после спадения отёка конечности на 5-7 сутки и накануне снятия гипсовой повязки.
По достижению сращения перелома, консервативное лечение завершается снятием фиксирующей повязки и продолжением активных реабилитационных мероприятий [1] . Реабилитация проводится комплексно и включает в себя лечебную физкультуру, физиотерапию, кинезиотерапию, массаж. Задачи реабилитации совместно решает группа специалистов: ортопед-травматолог, физиотерапевт, врач физических методов реабилитации, массажист. Реабилитационные мероприятия в зависимости от тяжести перелома могут занимать от нескольких недель до нескольких месяцев.
Если закрытый перелом сопровождается смещением отломков, производится устранение этого смещения. Устранить смещение можно закрытой репозицией — врачебными приёмами «сопоставления» отломков без разреза кожи. Выполняется эта манипуляция под обезболиванием — местным или общим в зависимости от выбранной тактики.
После устранения смещения перелом фиксируется гипсовой повязкой и ведётся консервативно [1] .
Если устранить смещение закрытым путём не удалось либо возможность успешной репозиции изначально невелика, то выбирается путь оперативного лечения. В этом случае отломки обычно сопоставляются под контролем зрения травматолога. Для этого выполняется операция, цель которой — доступ разрезом к зоне перелома [7] .
После выполнения репозиции в ходе операции отломки фиксируются металлическими конструкциями, наиболее подходящими для конкретной ситуации и перелома. Рана зашивается, перелом ведётся без фиксирующих повязок (в случае стабильной фиксации металлоконструкциями).
В послеоперационном периоде пациент остаётся под наблюдением дежурной смены. В последующие дни лечащий врач выполняет перевязки раны, контролирует процесс заживления, инструктирует пациента о необходимых реабилитационных упражнениях и правильном двигательном режиме. Как правило, выписка из стационара происходит на 14 сутки после снятия кожных швов.
Если по какой-то причине фиксация костных отломков при операции недостаточно стабильна, то послеоперационное ведение перелома происходит в гипсе [5] .
Существует альтернативный вариант лечения переломов со смещением: способ скелетного вытяжения. Суть методики в том, что смещённый костный отломок подвергается репозиции постепенно, за счёт смонтированной (и долгосрочно функционирующей) системы тяги за кость в нужном направлении. После наступления репозиции умеренная тяга сохраняется для удержания отломка в заданном положении до момента сращения.
Показания к оперативному лечению могут быть расширены по решению врача-травматолога. Проявленная операционная активность позволяет приступить к ранней активизации пациента и скорейшему возвращению к обычному образу жизни.
Справедлива и обратная ситуация, когда, несмотря на показания к оперативному лечению закрытого перелома, врач, видя риск и сомнительный исход, может предпочесть консервативную тактику [10] . Противопоказания к операции диктуются сопутствующими заболеваниями пациента, не связанными с переломом. Чаще всего это заболевания сердечно-сосудистой системы, почечная или печёночная недостаточность, онкологические заболевания, сопутствующие тяжёлые травмы других органов, психические заболевания, алкогольная или наркотическая зависимость.
Прогноз. Профилактика
Прогноз закрытого перелома зависит от суммы факторов:
- вид перелома;
- его локализация;
- факт осложнений;
- наличие сопутствующих заболеваний у пациента и его возраст;
- правильность выбранной лечебной тактики;
- точность исполнения пациентом рекомендаций доктора.
Установлены наиболее «благоприятные» зоны переломов с большой вероятность успешной консолидации (сращения) даже при отягощающих факторах. Известны и «капризные» в отношении заживления перелома зоны, предсказуемо несущие высокий риск несрастания [3] . Например, известна статистика частых несращений при переломах в средне-нижней трети костей голени.
Прогноз восстановления функции после закрытого перелома во многом зависит от правильности тактики лечения. Неадекватные способы фиксации перелома и попытки лечить консервативно переломы, требующие оперативного лечения, приводят к затягиванию сроков срастания и удлинению периода реабилитации.
Очень непредсказуемы прогнозы при сложных переломах:
- характеризующихся большим количеством костных отломков, сложными линиями изломов, внутрисуставными повреждениями;
- при переломах с повторно выполненными репозициями;
- при нестабильных переломах;
- переломах с осложнениями.
Анатомически точное сопоставление отломков не гарантирует хорошего сращения. Факторы успешного заживления закрытых переломов многогранны, сложны и не до конца изучены по настоящее время [7] .
Часто возникают ситуации, когда функциональный исход неблагоприятный даже несмотря на своевременное сращение перелома. Это объясняется необходимостью фиксации конечности на время лечения. В результате врач добивается сращения перелома, но обездвиженность приводит к контрактурам (ограничениям движений) в суставах. Такой прогноз возникает, как правило, при консервативном лечении закрытых переломов. Этот факт в современной травматологии привёл к расширению показания для оперативного лечения закрытых переломов. Несмотря на операционные риски, прогноз в большей части случаев благоприятный — стабильный остеосинтез позволяет обойтись без иммобилизации и избежать тугоподвижности суставов [9] .
Профилактика закрытых переломов неспецифична — соблюдение техники безопасности на производстве, этапный и постепенный подход в спортивных тренировках, профилактика транспортного травматизма, модернизация средств безопасности.
Источник