- Подошвенная пяточная боль
- Синдром пяточной боли (с пяточной шпорой или без)
- Патология
- Клиническая картина
- Другие причины плантарной пяточной боли.
- Лечение подошвенной пяточной боли.
- Опухла стопа — что это может быть?
- Причины отёков
- Какие патологии могут вызвать отечность ног?
- Диагностика отеков
- Бурсит пятки — симптомы, причины и методы лечения
- Что такое пяточный бурсит?
- Причины бурсита пятки
- Симптомы бурсита пятки
- Диагностика
- Методы визуализации
- К какому врачу обратиться
- Основные методы лечения
- Острая фаза заболевания
- Упражнения на растяжение
- Фаза восстановления
- Хирургическое лечение
- Последствия и прогноз
- Профилактика
Подошвенная пяточная боль
Боль в подошвенной части пятки может быть вызвана синдромом пяточной боли, повреждением плантарной фасции, атрофией жировой подушки, стрессовым повреждением (перелом) пяточной кости, проксимальным плантарным фасцитом, дистальным плантарным фасцитом, плантарным фиброматозом, тендинитом сухожилия длинного сгибателя большого пальца, опухолью пяточной кости, сдавлением нерва или повреждением.
Синдром пяточной боли (с пяточной шпорой или без)
Наиболее общая причина — воспаление проксимальной порции плантарной фасции. Это частое условие, которое может случиться в любом возрасте, чаще от 40 до 60 лет, у мужчин и женщин одинаково. Обе стопы поражаются в 15% случаев. Частые причины: повышение активности, длительное стояние, недавнее увеличение веса, ожирение.
Мягкие ткани, окружающие подошвенную верхушку пятки включают в себя гладкую кожу, покрывающую фиброзно-жировую подушку, глубоко под которой лежит плантарная фасция.
Кожа и жировая подушка приспособлены для трения и ударов. Плантарная пяточная подушка — пористая, пронизанная сеткой с фиброэластичными перегородками и содержит подкожный жир. Наиболее глубокая часть перегородок сливается с глубокими фиброзными структурами, которые лежат на подошвенной верхушке пятки. Поверхностная часть перегородки смешивается с поверхностной фасцией. Такое строение позволяет поглощать ударные силы от земли величиной до двойного веса тела, которые случаются при ударе пяткой о землю. Пяточная подушка примерно 18 мм толщиной у взрослых, чаще немного толще у мужчин, атрофируется с возрастом, при ревматоидных заболеваниях и при заболеваниях периферических сосудов.
Плантарная фасция (плантарный апоневроз) является жесткой многослойной неэластичной фиброзной пластинкой, состоящей из коллагена 1го типа. Он треугольный по форме с вершиной, направленной проксимально. Вершина происходит (исходит) от медиальной части бугристости пяточной кости, где наиболее глубокие волокна сливаются с пяточным периостом.
Более поверхностные волокна плантарной фасции сливаются с дистальной частью ахилла. От этой точки прикрепления апоневроз идет дистально, становясь постепенно шире и тоньше, прикрепляясь к плантарной пластинке на подошвенных вершинах метатарзальных головок.
В области метатарзофалангеальных суставов плантарная фасция разделяется на 5 пучков, каждый пучок далее делится на поверхностную и глубокую части:
Поверхностная часть идет вертикально до соединения с более глубокими слоями дермы плантарной кожи, которая покрывает метатарзофалангеальные области. Самые глубокие слои каждого из 5 пучков расщепляются на медиальную и латеральную порции, которые окружают оболочки сухожилий сгибателей пальцев, и внедряются в дорсальный периост в основании проксимальных фаланг. Благодаря этому механизму плантарная фасция находится под напряжением, всякий раз, когда пальцы разгибаются или сгибаются в плюснефаланговых суставах, сохраняя потенциальную энергию и способствуя механизму лебедки в поздней стадии опоры: центр гравитации тела смещается вперед через перенос тела стопой, стопа начинает ре-супинацию и плюснефаланговые суставы начинают разгибаться. Повышение напряжения в неэластичной плантарной фасции тянет подошвенные вершины метатарзальных головок к нижнему проксимальному углу пяточной кости, увеличивая высоту продольного свода и переводя стопу из мобильного адаптера на ригидный уровень.
Патология
Продолжающаяся и непрерывная тракция плантарной фасции вызывает воспаление, отек и боль, особенно в месте ее прикрепления в медиальной части бугра.
• Нормальная пронация связана со снижением высоты медиального продольного свода и относительным удлинением стопы.
• Чрезмерная пронация является компенсацией варуса заднего отдела стопы, мобильной полой стопы и аномалий нижней конечности. Когда пронация чрезмерна, относительное удлинение стопы при переносе веса подвергает плантарную фасцию постоянному напряжению в течение всей фазы опоры и увеличивает растяжение составных частей.
• Недостаточная пронация происходит в случаях некомпенсированного варуса заднего отдела стопы и фиксированной полой стопы. Отсутствие нормальной пронации в середине фазы опоры означает, что плантарная фасция находится под постоянным напряжением весь период опоры из-за механизма лебедки.
• Ожирение усиливает любую тенденцию к повышению напряжения в месте начала фасции, обостряя влияние патомеханических факторов и увеличивая силы компрессии на жировую подушку пятки.
• Уменьшение толщины и упругости подушки с возрастом, при сосудистых и ревматических заболеваниях ведет к болям и образованию шпоры или биомеханических аномалий.
Считается, что повторение чрезмерных напрягающих сил создается при ходьбе или стоянии, это вызывает изменение в фасции в виде острого или хронического воспаления. Если воспаление затрагивает всю фасцию , говорят о плантарном фасците, если только пятку, то о пяточной боли. Хроническое воспаление включает некроз коллагена, ангиофибробластную дисплазию (чрезмерный рост локальной фиброзной ткани и кровеносных сосудов), хондроидную метаплазию (трансформация в ткань, похожую на хрящевую) и возможно кальцификацию, особенно в точке начала. В некоторых случаях, первая ветвь латерального плантарного нерва, известного как нерв Бакстера, может ущемляться фиброзной тканью.
Там, где воспаление затрагивает периост медиальной части пяточного бугра, возникает энтезопатия (внедрение связки или фасции в костную поверхность называется энтензис).
Натяжение пяточного периоста коротким сгибателем пальцев и проксимальной частью плантарного апоневроза стимулирует образование новой кости в этой точке, формируется шпора. В начале формирования пяточная шпора очень болезненна, позже становится асимптоматической, т.к. снижается тракционная сила плантарного апоневроза. 16% людей со шпорой не имеют болей, 50 % людей с болями в пятке не имеют шпоры.
Клиническая картина
Постепенное усиление болей в медиальной части пятки, часто иррадиирует в медиальную часть свода. В анамнезе нет травмы. Боль описывается как сильная или острая, усиливается при переносе веса, особенно с утра. Обычно боль постепенно уменьшается при ходьбе, усиливаясь к вечеру, возвращается после отдыха или периода без нагружения весом. Такой парадокс боли объясняется комбинацией эффекта аккумуляции воспалительного отека и внезапной тракции, приложенной к воспаленной плантарной ткани при переносе веса. Постепенное снижение начальной боли при ходьбе связано с дисперсией отека «массажным» эффектом ходьбы.
При осмотре часто выявляется тугость ахилла, вследствие близости анатомической связи пяточного сухожилия и подошвенной фасции. Врач может вызвать боль, вызывая растяжение подошвенной фасции одной рукой посредством пассивного разгибания, или дорсифлексии , пальцев в плюснефаланговых суставах, при этом пальпируя вдоль медиального пучка плантарной фасции пальцем другой руки от дистальной части к проксимальной. Исследователь нажимает непосредственно на начало плантарного апоневроза с медиальной стороны пяточного бугра. Пациент отмечает боль в этом месте.
Диффдиагноз синдрома пяточной боли.
• Деформация (растяжение) стопы или плантарный фасцит без пяточной боли, когда боль первично поражает медиальный пучок плантарной фасции продольного медиального свода, а затем уже подошвенную вершину пятки
• Плантарный пяточный бурсит, когда наблюдается отек и воспаление в центре подошвенной пяточной области.
• Перелом пятки, в анамнезе тяжелая травма, явный отек, гематома, деформация всей пяточной области
• Нейропатия от сжатия (ущемления, компрессии), вызывает отраженную боль в пятке. Волокна корешка нерва S1 травмируются соседними позвонками.
• Серонегативное воспаление при заболеваниях суставов: синдром Рейтера, псориатическая артропатия, анкилозирующий спондилит; для этих синдромов характерна сильная пяточная боль, формирование больших болезненных шпор.
• Серопозитивные ревматоидные болезни: в 1м из 50 случаев РА отмечается плантарная энтезопатия и пяточная боль.
Другие причины плантарной пяточной боли.
Подпяточный бурсит. Так же известен как «пятка полицейского», описан как причина плантарной пяточной боли. Это врожденная или приобретенная бурса в поверхностных плантарных пяточных тканях, симптомы воспаления схожи.
Нейропатия при сдавлении. Сдавление медиального пяточного нерва или первой ветви латерального плантарного нерва могут вызвать упорную боль в пятке. Боль локализуется медиально, острая, как электрическая, может иррадиировать вверх по нижней конечности. Чрезмерная пронация стопы вызывает повторяющуюся микротравму, хронический фиброз нерва и парестезии. В острых случаях требуется хирургическая декомпрессия и иссечение.
Радикулопатия корешка S1. Проксимальная компрессия S1 может вызвать отраженную боль в месте распространения медиального плантарного нерва.
Лечение подошвенной пяточной боли.
Лечение состоит в устранении причин, снижении боли, разрешения механических и других патологий.
Различные консервативные меры позволяют в 4х из 5 случаев достигнуть полного восстановления через 6-9 мес. Упорные боли в одном случае из 5.
Источник
Опухла стопа — что это может быть?
Многие люди полагают, что в отечности ног нет ничего опасного, объясняя это явление излишним физическим перенапряжением или обычной усталостью.
Однако когда стопы отекают регулярно и без видимых на то причин, следует обратить на это внимание.
Такая реакция организма может сигнализировать о развитии разных заболеваний, начиная с варикоза и заканчивая серьезными проблемами с почками.
Причины отёков
Как правило, основной причиной, по которой отекают стопы, является задержка жидкости в тканях.
Обычно такое явление наблюдается у здоровых людей, которые много времени проводят на ногах, например, вследствие особенностей работы.
Также отечность может проявляться после продолжительного пребывания в положении сидя.
Впрочем, есть еще несколько вариантов, почему отекают стопы.
Это может происходить вследствие полученной травмы.
Например, растяжение связок голеностопного сустава неизбежно сопровождается отечностью, которая спустя некоторое время (если травма не слишком серьезная) проходит.
Провоцировать задержку жидкости в организме могут некоторые лекарственные препараты, в частности те, которые поступают в организм через капельницы. Однако после завершения курса терапии отечность стопы проходит.
Если опухла нога в районе стопы, следует пересмотреть свой рацион питания, поскольку к отечности может привести избыточный вес тела (повышенная нагрузка на суставы) и неправильный образ жизни (употребление в пищу соли в больших количествах и злоупотребление алкоголем).
Отечность может быть следствием интенсивных тренировок и повышенной физической активности.
В свою очередь у женщин ноги могут отекать во время беременности, в послеродовой период и вследствие сбоев на гормональном фоне.
Какие патологии могут вызвать отечность ног?
Первое, на что следует обратить внимание – это почки.
Именно этот орган нужно обследовать первоначально, поскольку почки при нарушениях естественных функций, вызванных различными заболеваниями, просто не способны справляться с переработкой большого количества жидкости, поступающей в организм. В результате жидкость задерживается именно в конечностях.
Ревматизм и другие заболевания, оказывающие разрушительное воздействие на суставы, могут вызвать нарушение кровообращения.
Это чаще всего происходит вследствие воспаления суставной сумки, что создает излишнее давление на больной сустав.
Если стопа опухла и покраснела, это может говорить о наличии патологий в работе сердечно-сосудистой системы. Отечность возникает потому, что сердце не может справиться с нагрузкой. В результате кровь с лимфой застаивается в нижних конечностях при одновременном снижении артериального давления.
Гормональные сбои и заболевания печени провоцируют неправильный обмен веществ, что приводит к ухудшению усваивания жидкости.
К застою жидкости в ногах также приводит варикозное расширение вен. Это обусловлено недостаточной эластичностью сосудов.
Однако в данном случае отечность ног наблюдается только вечером, на утро она проходит.
Диагностика отеков
На первичном приеме врач сначала проведет визуальный осмотр, после которого в зависимости от имеющихся проблем со здоровьем, вас направят на обследование, в ходе которого проведут следующие манипуляции:
- Сделают забор крови и проведут развернутый анализ, а также проверят ее на свертываемость и на гормоны;
- Проведут обследование УЗИ артерий и вен нижних конечностей, а также обследование малого таза и брюшной полости;
- Направят на ЭКГ;
- Сделают МСКТ и МРТ с целью точно определить проблему.
На основании полученных результатов анализов и обследований появляется возможность с максимальной точностью определить область патологии, чтобы впоследствии обратиться в узкопрофильному специалисту, который назначит эффективное лечение отека стопы и первоисточника проблемы.
На прием к урологу и нефрологу стоит записаться при выявлении проблем с работой почек, к кардиологу – при заболеваниях сердца, к эндокринологу – при сбоях в гормональном фоне, а к флебологу – при наличии проблем с сосудами.
Наш оператор перезвонит вам в течении 20 мин
Источник
Бурсит пятки — симптомы, причины и методы лечения
Что такое пяточный бурсит?
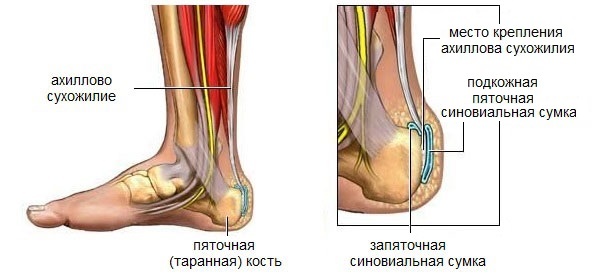
Ахиллово сухожилие — самое большое сухожилие в теле человека. Это анатомическое образование, которое прикрепляет икроножные мышцы к пяточной кости, особо уязвимо для травм из-за ограниченного кровоснабжения и комбинации сил, воздействующих на сухожилие.
Пяточный бурсит, или ахиллобурсит — болезненное воспаление плоской наполненной жидкостью сумки (бурсы), которая обеспечивает амортизацию и снижает трение в областях, где кожа, мышцы, сухожилия и связки трутся о кости при движении.
Воспаление может развиваться в бурсе между кожей задней части пятки и ахилловым сухожилием — это, так называемый, задний пяточный бурсит, или перед местом прикрепления ахиллова сухожилия к пяточной кости — передний бурсит.
О причинах патологии и о том, как лечить бурсит пятки вы узнаете из этой статьи.
Причины бурсита пятки
Пяточный бурсит возникает в результате падения или ушиба, или имеет постепенное начало из-за повторяющихся травм бурсы при обычной физической активности — беге, а также в результате чрезмерной нагрузки.
Причины бурсита пятки:
- Перетренированность у спортсменов. Чаще всего бурсит развивается у легкоатлетов при чрезмерном увеличении дистанции бега или интенсивности тренировок.1
- Тесная или плохо сидящая обувь — создает чрезмерное давление на заднюю часть пятки.
- Деформация Хаглунда (костный нарост на задней части пяточной кости).
- Изменение оси сустава. Смещение оси подтаранного сустава (с точки зрения его отклонения от вертикальной оси) по отношению к ахиллову сухожилию может привести к асимметричной силовой нагрузке на сухожилие, нарушающей нормальную биомеханику сустава, что создает предпосылки для воспаления бурсы.3
- Сопутствующие заболевания. Системные болезни, сопровождающиеся поражением суставов, такие как подагра, ревматоидный артрит, серонегативные спондилоартропатии, способствуют развитию воспаления и в окружающих сустав тканях.
Задний ахиллобурсит встречается в основном у молодых женщин, но может развиваться и у мужчин. Ходьба, при которой мягкие ткани пятки постоянно прижимаются к жесткой обуви, может вызвать или усугубить бурсит. 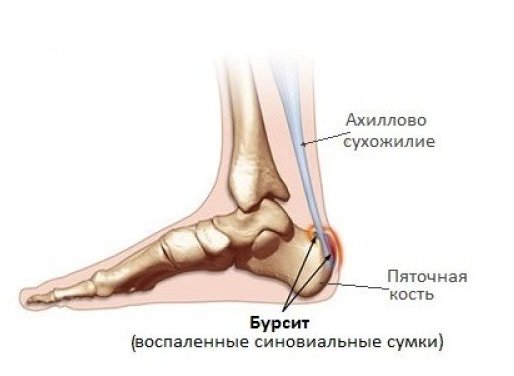
Обувь, которая резко сужается внутрь к задней части пятки — например, туфли на высоком каблуке или туфли-лодочки, также провоцирует или ухудшает деформацию Хаглунда, что способствует развитию заднего бурсита ахиллова сухожилия.
Факторы, предрасполагающие к развитию ахиллобурсита:
- плохая гибкость (особенно икроножных мышц)
- мышечная слабость
- тугоподвижность суставов, особенно голеностопного, подтаранного или суставов стопы
- костные аномалии пяточной кости
- не соответствующая уровню физической подготовки человека или чрезмерная тренировка
- недостаточная разминка или периоды восстановления после занятий спортом
- неадекватная реабилитация после перенесенной ранее травмы ахиллова сухожилия
- нарушения равновесия или стабильности позвоночника
- лишний вес
Симптомы бурсита пятки
Боль. Наиболее частый симптом пяточного бурсита — боль вокруг места прикрепления ахиллова сухожилия к кости. С началом нагрузки на ногу, такой, как ходьба или бег, зона воспаления начинает болеть, но симптом уменьшается по мере продолжения нагрузки.
Нарушения ходьбы. Часто присоединяется хромота, а ношение обуви со временем может становиться все более болезненным.
Внешние признаки. В зоне воспаления образуется значительная припухлость и покраснение.
Дополнительные симптомы могут включать:
- скованность голеностопного сустава
- мышечный спазм
- проблемы с равновесием
- уменьшенный диапазон движения в стопе
В целом симптомы бурсита пятки зависят от причины и локализации воспаления.
- Задний бурсит ахиллова сухожилия
Ранние симптомы заднего ахиллобурсита могут включать покраснение, боль и локальное повышение температуры над местом воспаления. Позже верхний слой кожи может несколько стираться в зоне постоянного трения. Через несколько месяцев бурса, которая выглядит как выступающая или покрасневшая область (узелок), воспаляется. Если задний бурсит ахиллова сухожилия становится хроническим, бурса может стать твердой на ощупь и рубцовой на вид.
- Передний бурсит ахиллова сухожилия
Когда бурса воспаляется после травмы или на фоне подагрического артрита, симптомы обычно развиваются внезапно.
Если бурсит развивается из-за других заболеваний, симптомы появляются постепенно. В задней части пятки нарастает боль, отек и повышение температуры над местом поражения. Становится трудно ходить и носить обувь. На тыльной стороне образуется слегка красное опухшее болезненное пятно. При увеличении воспаленной сумки припухлость распространяется и сбоку по обеим сторонам пятки.
Диагностика
Диагностика основывается, как правило, на сборе анамнеза и осмотре врача.
Анамнез. Факты, которые важны при постановке диагноза пяточного бурсита, это:
- Характеристики обуви — например, ношение туфель на высоком каблуке или плотной спортивной обуви.
- Любые недавние изменения в обуви — новая спортивная обувь, переход от плоской подошвы к высоким каблукам или от кроссовок к спортивным балеткам или бутсам.
- Односторонний или двусторонний процесс — основное хроническое заболевание с артритом обычно протекает с бурситом пятки левой ноги и одновременно правой, тогда как изолированный бурсит чаще односторонний.
- Особенности физической активности — расстояния, виды нагрузок, периодичность занятий спортом.
Осмотр. При физикальном обследовании лечащий врач оценивает сухожилия, бурсы и пяточную кость, проводит осмотр области на наличие костных выступов и местного отека, а также пальпацию зон максимальной болезненности. Проверяет объем движения и скованность суставов, уплотнение мягких тканей вокруг.
Лабораторные анализы. Если бурсит нельзя объяснить местными факторами, например, плохо сидящей обувью или частым бегом, или если есть системные признаки ревматологических поражений, применяются специальные исследования, такие как определение в крови:
- уровня мочевой кислоты (подагра)
- ревматоидного фактора (ревматоидный артрит)
- скорости оседания эритроцитов (СОЭ) и С-реактивного белка — при других воспалительных поражениях суставов.
Методы визуализации
- Рентгенография используется для подтверждения диагноза, а также для выявления переломов, деформаций костей, остеопороза.
- Магнитно-резонансная томография — иногда применяется для определения, находится ли воспаление в подкожном пространстве, подсухожильной бурсе или же в самом сухожилии, однако рутинно этот метод обследования обычно не назначается.
- Ультразвуковое исследование бурсы — может быть потенциально полезным инструментом для диагностики патологии ахиллова сухожилия.

К какому врачу обратиться
Обычно с первичными жалобами пациенты обращаются к ортопеду-травматологу, хирургу или ревматологу. Врач, заподозрив пяточный бурсит или его вторичную природу, назначит дополнительное обследование и направит на консультацию к смежным специалистам.
Оценка состояния пациента с пяточным бурситом проводится каждые 4-6 недель, пока симптомы полностью не исчезнут или не будут находиться под адекватным контролем.
Основные методы лечения
Острая фаза заболевания
Упражнения на растяжение
Упражнения на растяжение ахиллова сухожилия выполняются при установке пораженной ступни на пол и наклоне вперед к стене до тех пор, пока не почувствуется легкое натяжение по задней поверхности пятки и голеностопного сустава.
Растяжка сохраняется в течение 20-60 секунд, затем следует расслабление.
Для получения максимальной пользы от программы лечебно-восстановительной физкультуры, следует повторять несколько растяжек за 1 подход несколько раз в день. При этом нужно избегать баллистических (резких, с подергиваниями) растяжек, чтобы не спровоцировать клиническое обострение.
Если человеку, и особенно спортсмену, приходится снижать уровень активности на фоне лечения бурсита, стоит рассмотреть альтернативные виды занятий для поддержания спортивной формы, такие как плавание, аквааэробика и другие водные упражнения.
Фаза восстановления
На этапе восстановительного лечения следует продолжать физиотерапию и физические упражнения с постепенным увеличением активности.
Частичная иммобилизации в деротационном сапоге или гипсе на 4-6 недель возможна, если симптомы устойчивы к другим видам лечения.
Хирургическое лечение
Хирургического вмешательства применяется при значительном сохранении или прогрессировании симптомов пяточного бурсита, несмотря на консервативную терапию.
Хирургические методы включают:
- Удаление деформации Хаглунда
- (например, удаление заднего верхнего выступа пяточной кости)
- Удаление воспаленной бурсы
- Удаление ахиллова сухожилия
- Сшивание разрыва или отрыва ахиллова сухожилия
- Эндоскопическое удаление воспаленной бурсальной ткани и резекция выступающей кости.
Последствия и прогноз
Хроническая боль. Боль в задней части пятки при бурсите может стать хронической и прогрессирующей, что приведет к хромоте — “анталгической походке” — и снижению спортивных результатов.
Повреждение сухожилия. Разрыв ахиллова сухожилия может быть вторичным по отношению к хроническому воспалению и/или вследствие инъекции кортикостероидов.
У большинства пациентов с пяточным бурситом сочетание местного лечения, прием противовоспалительных и обезболивающих препаратов, упражнения для растяжения ахиллова сухожилия и модификации обуви оказывается достаточным для устранения обострений бурсита.
В целом, у пациентов со стойкими симптомами, не поддающимися лечению консервативными методами, хирургическая коррекция является эффективным решением проблемы.
Спортсмены с пяточным бурситом могут вернутся без ограничений к занятиям своими видами спорта после того, как будет очевидно:
- Отсутствие симптомов
- Разрешение предыдущих результатов физикального обследования, например, хромоты, болезненности при пальпации
- Адекватное выполнение специальных тренировочных упражнений без повторения симптомов или объективных признаков
Профилактика
Источник


