- Объемное образование левого мму что это значит
- Менингиома головного мозга
- Менингиома: что это такое?
- Причины развития
- Симптомы и признаки
- Диагностика
- Менингиома головного мозга лобной доли
- Анапластическая менингиома
- Менингиома парасаггитальная
- Атипичная менингиома
- Менингиома фалькс
- Лечение
- Удаление опухоли
- Последствия операции
- Лучевая терапия
- Рецидивы
- Реабилитация
Объемное образование левого мму что это значит
а) Терминология. Структуры цистерн мостомозжечкового угла (ММУ) и внутреннего слухового прохода (ВСП) вкпючают лицевой нерв (ЧН VII), преддверно-улитковый нерв (ЧН VIII) и петлю передней нижней мозжечковой артерии (ПНМА). В этой статье также рассматриваются костный ВСП, гребни его дна (вертикальный и горизонтальный) и его переход во внутреннее слуховое отверстие.
б) Эмбриология. Процесс формирования височной кости включает в себя три отдельных эмбриологических этапа: (1) формирование наружного и среднего уха, (2) формирование внутреннего уха, и (3) формирование ВСП. Практическим следствием этих трех родственных, но, при этом, обособленных эмбриологических событий является то, что наличие или отсутствие ВСП не зависит от процесса развития внутреннего, среднего или наружного уха.
ВСП развивается в ответ на формирование и миграцию лицевых и преддверно-улитковых нервов через эту область. Размер ВСП зависит от количества мигрирующих нервных пучков. Чем меньше размеры нервных пучков, тем меньше размеры ВСП. Если ВСП имеет очень маленькие размеры, и в нем визуализируется только один нерв, им обычно является лицевой нерв.
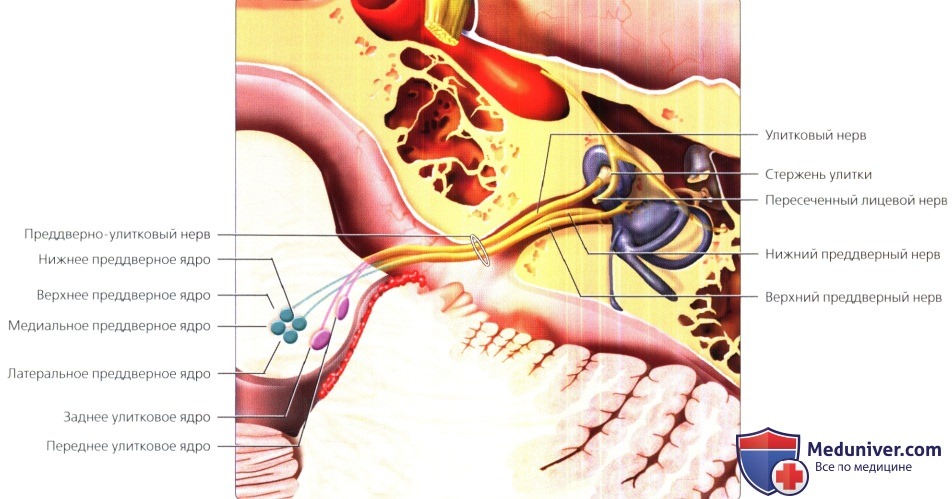
Центральные волокна идут в составе улиткового нерва в заднее и переднее улитковые ядра, расположенные в латеральном крае нижней ножки мозжечка.
Нижний и верхний преддверные нервы берут свое начало от тел нейронов преддверного ганглия; оттуда они направляются центрально к четырем вестибулярным ядрам. 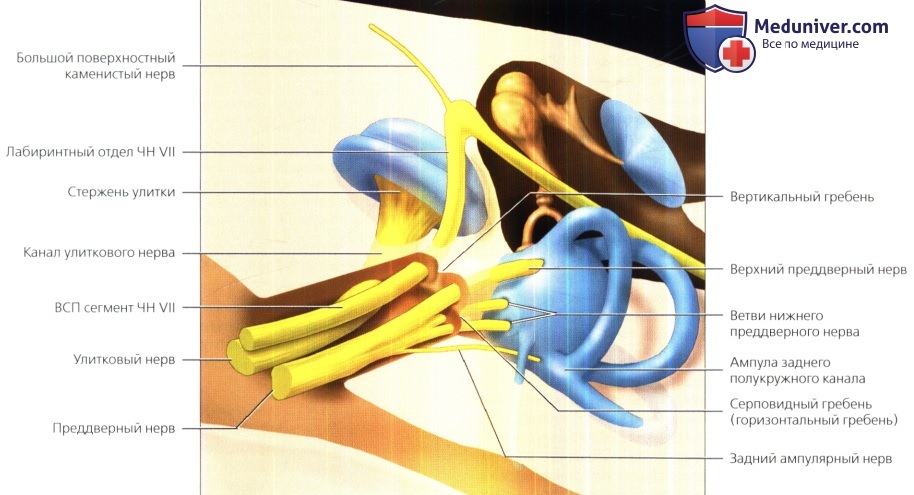
Обратите внимание, что в среднем отделе ВСП имеются четыре основных нерва: лицевой, улитковый, верхний преддверный и нижний преддверный нервы.
Ветви заднего ампулярного нерва отходят от нижнего преддверного нерва по середине ВСП на пути к ампуле заднего полукружного канала.
Несколько ветвей нижнего преддверного нерва, как и верхний преддверный нерв, пронзают решетчатое пятно на своем пути к преддверию.
в) Лучевая анатомия улитки, внутреннего слухового прохода (ВСП) и мостомозжечкового угла (ММУ). Улитковая часть преддверно-улиткового нерва начинается в стержне улитки, где располагается биполярный спиральный ганглий. Аксоны, располагающиеся дистальнее, достигают кортиевого органа в средней лестнице. Аксоны, располагающиеся проксимально, объединяются и формируют на дне МВК собственно улитковый нерв.
ЧН VIII в цистернах ВСП и ММУ состоит из преддверной (положение тела в пространстве) и улитковой (слух) частей. Улитковый нерв располагается в передненижнем квадранте ВСП. В области слухового отверстия, улитковый нерв объединяется с верхним и нижним преддверными нервными пучками, формируя в цистерне ММУ преддверно-улитковый нерв.
Преддверно-улитковый нерв пересекает цистерну ММУ сзади (ЧН VII является передним нервным пучком), чтобы войти в ствол мозга на уровне перехода продолговатого мозга в мост. Афферентные улитковые нервные волокна проникают в ствол мозга и раздваиваются, образуя синапсы как с задним, так и передним улитковыми ядрами. Эти два ядра находятся на боковой поверхности нижней ножки мозжечка. Их локализация может быть точно установлена на высокоразрешающих аксиальных Т2-ВИ при рассмотрении контура средней ножки мозжечка. Входящие волокна преддверного нерва делятся на четыре ветви, образуя синапсы с верхним, нижним, медиальным и латеральным ядрами. Ядра преддверного нерва сгруппированы в нижней ножке мозжечка тотчас спереди и медиально по отношению к ядрам улиткового нерва.
ЧН VII находится в передневерхнем квадранте, тогда как улитковый нерв локализуется в передненижнем квадранте. Учитывая эту информацию, можно запомнить, что верхний преддверный нерв (ВПН) располагается сзади и сверху, а нижний преддверный нерв (НПН) располагается сзади и снизу.
Следует помнить, что к другим нормальным структурам, расположенным ВСП, относятся горизонтальный гребень (crista falciformis) и вертикальный гребень («перегородка Билла»), Горизонтальный гребень-медиально расположенный горизонтальный костный выступ на дне ВСП, отделяющий ЧН VII от ВПН выше улиткового нерва и ниже НПН. Вертикальный гребень располагается между ЧН VII И ВПН вдоль верхней стенки костного дна. Горизонтальный гребень можно легко увидеть как в костном окне на КТ, так и при высокоразрешающей МРТ. Вертикальный гребень легче визуализировать в костном окне.
Имеется большое количество отверстий и каналов, соединяющих дно ВСП с внутренним ухом. Самым крупным является расположенный спереди и снизу канал улиткового нерва, через который улитковый нерв проходит из стержня улитки на дно ВСП. Кпереди и кверху в лабиринтную часть канала лицевого нерва открывается меатальное отверстие Решетчатое пятно-многочисленно перфорированная костная структура, которая отделяет преддверие внутреннего уха от дна ВСП.
Другие нормальные, не относящиеся к нервным анатомическим структурам, цистерны ММУ, представляющие интерес, включают петлю ПНМА, клочок полушария мозжечка и сосудистое сплетение. ПНМА отходит от основной артерии, идет кверху и кнаружи в цистерну ММУ, а затем направляется в цистерну ВСП. Внутри ВСП от ПНМА отходит внутренняя слуховая артерия. На Т2-ВИ при высокоразрешающей МРТ петля ПНМА, расположенная в цистерне ВСП или ММУ, может имитировать нервный пучок. ПНМА кровоснабжает улитку, клочок полушария мозжечка и переднебоковой участок моста в области ядер ЧН V, ЧН VII и ЧН VIII. Клочок полушария мозжечка-долька мозжечка, которая располагается в задненаружней части цистерны ММУ. Сосудистое сплетение IV желудочка обычно протягивается через отверстие Люшка в цистерну ММУ.
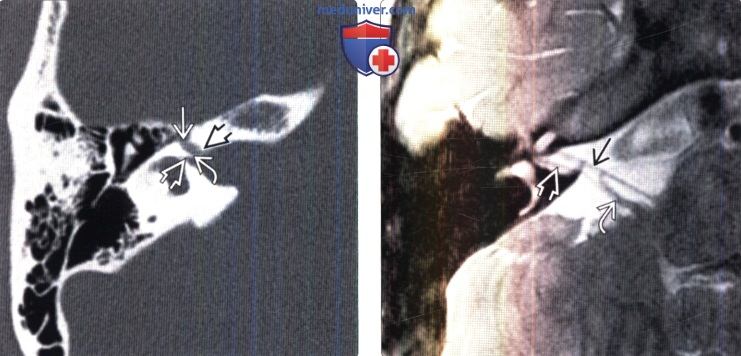
(Справа) МРТ, Т2-ВИ, аксиальный срез через верхний отдел ВСП: визуализируются передне-верхняя часть ЧН VII, верхний преддверный нерв и преддверно-улитковый нерв.
г) Техники визуализации и показания. Главным клиническим показанием к лучевому исследованию ММУ-ВСП является нейросенсорная тугоухость (НСТ). Необходимо соблюдать три основных условия выполнения МРТ при НСТ:
(1) необходимо проводить МРТ с контрастированием области ММУ-ВСП с получением тонкосрезовых Т1 -ВИ в режиме подавления сигнала от жира для визуализации накапливающей контраст патологии,
(2) при обнаружении объемного образования необходимо использовать высокоразрешающие Т2-взвешенные последовательности для ответа на предоперационные диагностические вопросы, (3) необходимо исследовать ткань мозга на предмет наличия внутримозговой патологии, такой, как рассеянный склероз.
Золотым стандартом визуализации пациентов с приобретенной НСТ является тонкосрезовая ( 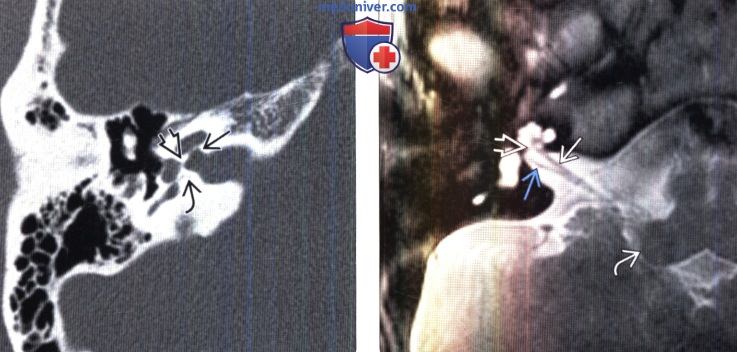
(Справа) МРТ, Т2-ВИ, аксиальный срез через нижний отдел ВСП: визуализируется улитковый нерв В, лежащий в канале улиткового нерваЕЗ. Заднее и переднее улитковые ядра не видны, однако, известно, что они располагаются в нижней ножке мозжечка у ее латерального края. Обратите внимание на нижний преддверный нерв. 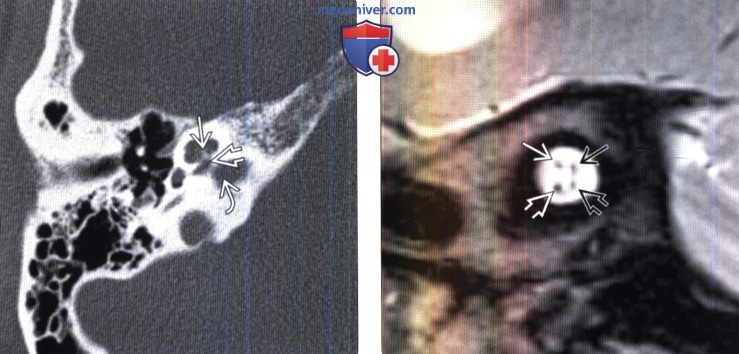
(Справа) МРТ, Т2-ВИ, косой сагиттальный срез: в области цистерны среднего отдела ВСП визуализируются четыре нервных пучка. ЧН VII располагается спереди и сверху, улитковый нерв — спереди и снизу, верхний и нижний преддверные нервы расположены позади остальных сверху и снизу соответственно. 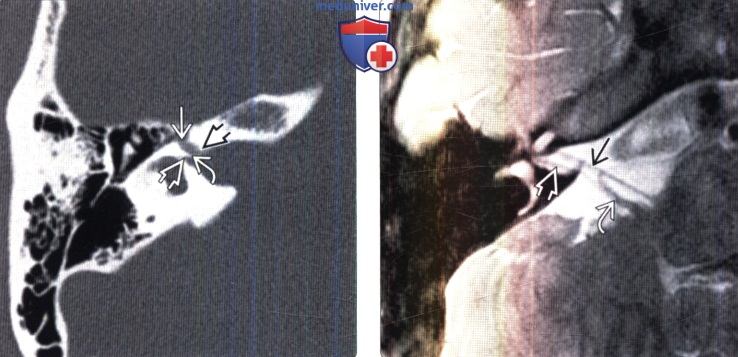
(Справа) МРТ, Т2-ВИ, аксиальный срез через верхний отдел ВСП: визуализируются передне-верхняя часть ЧН VII , верхний преддверный нерв и преддверно-улитковый нерв. 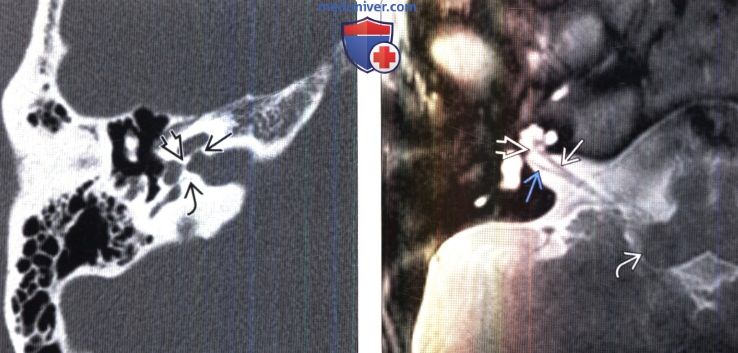
(Справа) МРТ, Т2-ВИ, аксиальный срез через нижний отдел ВСП: визуализируется улитковый нерв, лежащий в канале улиткового нерва. Заднее и переднее улитковые ядра не видны, однако, известно, что они располагаются в нижней ножке мозжечка у ее латерального края Обратите внимание на нижний преддверный нерв. 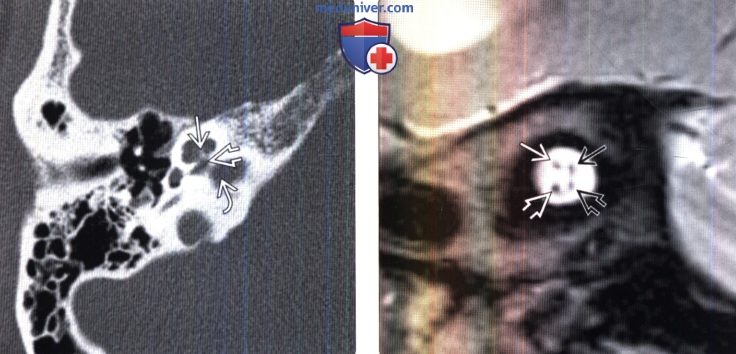
(Справа) МРТ, Т2-ВИ, косой сагиттальный срез: в области цистерны среднего отдела ВСП визуализируются четыре нервных пучка. ЧН VII располагается спереди и сверху , улитковый нерв — спереди и снизу, верхний и нижний преддверные нервы расположены позади остальных сверху и снизу соответственно.
д) Подходы к вопросам визуализации ММУ-ВСП:
1. Подход к диагностике при нейросенсорной тугоухости у взрослых. МРТ при односторонней НСТ у взрослых пациентов без другой патологии проводится с использованием постконтрастных тонкосрезовых Т1-ВИ области ММУ-ВСП в режиме подавления сигнала от жира. Т2-ВИ помогают в хирургическом планировании при выявлении структурной патологии. Несмотря на проведение в отоларингологических клиниках аудиометрии и исследования методом коротколатентных стволовых вызванных потенциалов выявление при МРТ структурной патологии, вызывающей НСТ, происходит нечасто (
д) Список литературы:
1. Giesemann AM et al: The vestibulocochlear nerve: aplasia and hypoplasia in combination with inner ear malformations. Eur Radiol. 22(3):519-24, 2012
2. Burmeister HP et al: Identification of the nervus intermedius using 3T MR imaging. AJNR Am J Neuroradiol. 32(3):460-4, 201 1
3. Sheth S et al: Appearance of normal cranial nerves on steady-state free precession MR images. Radiographics. 29(4)4 045-55, 2009
4. Trimble К et al: Computed tomography and/or magnetic resonance imaging before pediatric cochlear implantation? Developing an investigative strategy. Otol Neurotol. 28(3):317—24, 2007
5. Rabinov JD et al: Virtual cisternoscopy: 3D MRI models of the cerebellopontine angle for lesions related to the cranial nerves. Skull Base. 14(2):93—9; discussion 99, 2004
6. Daniels RL et al: Causes of unilateral sensorineural hearing loss screened by high-resolution fast spin echo magnetic resonance imaging: review of 1,070 consecutive cases. Am J Otol. 21 (2): 173-80, 2000
7. Schmalbrock P et al: Assessment of internal auditory canal tumors: a comparison of contrast-enhanced T1 -weighted and steady-state T2-weighted gradient-echo MR imaging. AJNR Am J Neuroradiol. 20(7): 1207-13, 1999
8. Held P et al: MRI of inner ear and facial nerve pathology using 3D MP-RAGE and 3D CISS sequences. BrJ Radiol. 70(834):558-66, 1997
Редактор: Искандер Милевски. Дата публикации: 8.5.2019
Источник
Менингиома головного мозга
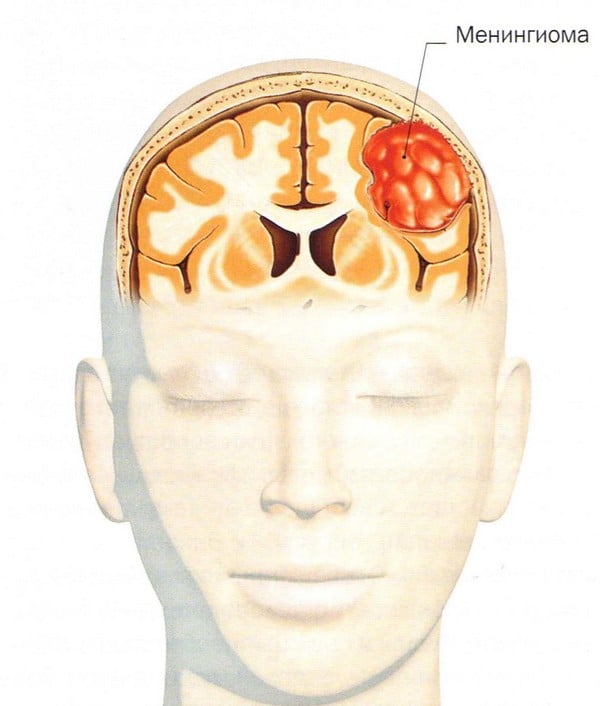
Менингиома головного мозга (код по МКБ 10 – D32.0) представляет собой новообразование, которое происходит из арахноидальной (паутинной) оболочки мозга. Менингиома головного мозга морфологически имеет четкие очертания и выглядит как подковообразный или шаровидный узел, чаще всего сращенный с твердой оболочкой мозга.
В Юсуповской больнице для лечения менингиомы квалифицированные специалисты применяют самые передовые технологии и проверенные временем эффективные методы: лучевую терапию, стереотаксическую радиохирургию, качественное удаление менингиомы головного мозга. Восстановление после операции проводится в отделении реабилитации Юсуповской больницы под тщательным наблюдением компетентных врачей-реабилитологов и внимательного медицинского персонала.
Менингиома: что это такое?
Как правило, менингиома имеет доброкачественный характер, однако, как и любая другая опухоль, локализованная внутри черепной коробки, доброкачественная менингиома головного мозга считается относительно злокачественной, сопровождающейся симптомами, связанными со сдавлением мозгового вещества. Злокачественная опухоль головного мозга (менингиома) — менее распространенное заболевание, для которого характерен агрессивный рост и высокая частота рецидивов после хирургического лечения.
Наиболее часто менингиома мозга локализуется в области большого затылочного отверстия, больших полушарий, пирамиды височной кости, крыльев клиновидной кости, тенториальной вырезки, парасагиттального синуса и мостомозжечкового угла.
В большинстве случаев менингиома находится в капсуле. Опухоль не характеризуется образованием кист, может быть маленькой, всего несколько миллиметров или достигать больших размеров — свыше 15 сантиметров в диаметре. Если менингиома растет в сторону мозга, то образуется узел, который со временем начинает сдавливать мозговое вещество. Если опухоль растет в сторону костей черепа, то со временем она прорастает между клетками кости и вызывает утолщение и деформацию кости. Опухоль может расти одновременно в сторону кости и мозга, тогда образуются узлы и деформация костей черепа.
Причины развития
Прямые причины развития менингиом на сегодняшний день достоверно не изучены. Однако существует ряд факторов, которые могут провоцировать их возникновение:
- чаще всего менингиома головного мозга диагностируется у пациентов зрелого возраста, после 40 лет;
- известно, что женщины подвержены развитию менингиомы мозга больше, чем мужчины. Это обусловлено тем, что на рост опухоли оказывают большое влияние женские половые гормоны;
- возникновение различных новообразований в головном мозге нередко связано с высокими дозами ионизирующего излучения;
- влияние таких негативных факторов, как химические и токсические вещества, травма, воздействие мобильного телефона и других;
- немалая роль в развитии менингиомы принадлежит генетическим заболеваниям, одним из которых является нейрофиброматоз второго типа, вызывающий множественные злокачественные менингиомы.
Симптомы и признаки
Менингиома головного мозга (МКБ 10 – D32.0) отличается относительно медленным ростом, поэтому достаточно долго может развиваться бессимптомно.
Одним из первых симптомов является головная боль – тупая, распирающая или ноющая. Она отличается разлитым характером и локализацией в области затылка, лба или висков.
Возникновение других симптомов связано с локализацией опухоли (сдавлением тех или иных структур головного мозга). Подобная симптоматика называется очаговой.
Менингиома головного мозга может подозреваться в случае наличия следующих симптомов:
- парезов конечностей (выраженной слабости, снижения чувствительности, появления патологических рефлексов);
- выпадения полей зрения и иных зрительных расстройств (снижение остроты зрения, двоение в глазах). Характерным признаком является птоз – опущение верхнего века;
- ухудшения слуховой функции;
- снижения или полной потери обоняния, обонятельных галлюцинаций;
- эпилептиформных припадков;
- психоэмоциональных нарушений, поведенческих расстройств – такими симптомами чаще всего проявляется менингиома лобной доли головного мозга;
- нарушений мышления;
- нарушения координации и походки;
- повышения внутриглазного давления;
- тошноты и рвоты, не приносящей облегчения.
При нарушении оттока ликвора отмечается возникновение гидроцефалии, отека головного мозга, вследствие чего у пациентов появляются упорная головная боль, головокружения, психические расстройства.
Диагностика
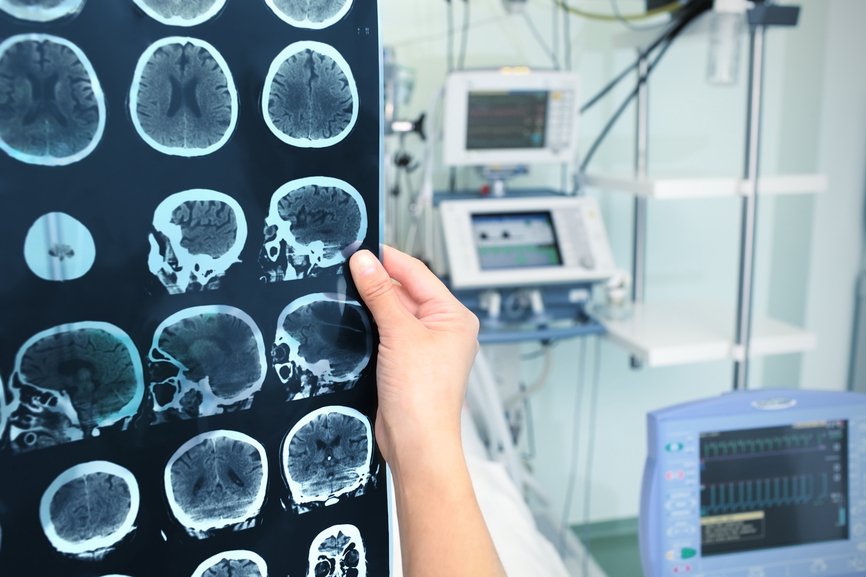
Наиболее информативными и точными методами диагностики менингиомы являются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Как правило, данные исследования проводят с контрастированием. КТ и МРТ позволяют определить размер опухоли, её локализацию, степень поражения окружающих тканей и возможные осложнения.
Для определения химического профиля и характера новообразования применяют магнитно-резонансную спектроскопию (МРС). Установить очаги рецидива менингиомы позволяет позитронно-эмиссионная томография (ПЭТ).
Вспомогательным методом, позволяющим определить характер кровоснабжения опухоли, является ангиография. Данное исследование нередко используется в процессе предоперационной подготовки.
Различают 11 видов доброкачественных менингиом:
- менинготелиальные менингиомы – 60%;
- переходные менингиомы – 25%;
- фиброзные менингиомы – 12%;
- редкие виды менингиом – 3%.
Опухоль мозга может располагаться на разных участках головного мозга:
- конвекситальная опухоль – 40%;
- парасаггитальная – 30%;
- базальное расположение опухоли – 30%.
Менингиома головного мозга лобной доли
Менингиома лобной области образуется очень часто, в большинстве случаев длительное время не беспокоит больного. Если менингиома расположена в правой лобной доли, то симптомы будут проявляться на противоположной стороне тела.
Причины развития менингиомы лобной области различные: черепно-мозговая травма, воспалительное заболевание оболочек мозга, генетическая предрасположенность, пища с высоким содержанием нитратов, нейрофиброматоз и другие причины. Доказанной причиной развития опухоли считается радиоактивное облучение, все остальные причины относятся к факторам риска.
Менингиома лобной области может вызывать ухудшение зрения, головную боль, парез мимических лицевых нервов, мускулатуры рук, вялость и другие симптомы.
Анапластическая менингиома
Анапластическая менингиома – это опухоль головного мозга 3 степени злокачественности, в течение трех лет после лечения у всех больных происходит рецидив опухоли.
Менингиома парасаггитальная
Менингиома парасаггитальная располагается в затылочной, теменной или лобной части вдоль продольной средней линии. Нередко эта опухоль сопровождается патологическим увеличением содержания костного вещества в костной ткани. Менингиомы парасаггитальные, растущие в лобной части головы, вызывают:
- повышение внутричерепного давления;
- развитие застойных дисков зрительного нерва на глазном дне;
- сильную тошноту и рвоту, головную боль;
- эпилептические припадки.
Парасаггитальная менингиома теменной области головы характеризуется нарушением чувствительности и эпилептическими припадками. Менингиома затылочной области характеризуется повышением внутричерепного давления, беспокоят галлюцинации.
Атипичная менингиома
Атипичная менингиома головного мозга – это опухоль 2 степени злокачественности, рецидив опухоли возникает у 30% больных в течение 10 лет после лечения.
Менингиома фалькс
Опухоль, растущая из большого серповидного отростка мозга, называется менингиома фалькс. Со временем опухоль прорастает в сагиттальный венозный синус, возникает нарушение венозного кровообращения, внутричерепная гипертензия. Рост опухоли вызывает следующие негативные симптомы: эпилептические припадки, нарушение чувствительности и двигательной активности ног, тазовые нарушения.
Лечение
Менингиома очень часто вызывает развитие отека окружающих тканей, что влияет на появление различных негативных симптомов. Для снятия отека назначают стероидные препараты. Лечение менингиомы зависит от типа и размера опухоли, ее локализации, состояния здоровья и возраста пациента.
Согласно данным медицинской статистики, в 90% случаев менингиомы головного мозга представляют собой доброкачественные опухоли, для которых характерно медленное развитие и отсутствие сопутствующего поражения жизненно важных органов.
Злокачественные образования отличаются быстрым ростом, наличием метастазов в любых других органах человеческого организма.
Удаление опухоли
Удаление менингиомы проводится не всегда. Чаще всего за доброкачественной опухолью устанавливается наблюдение. Хирургическое вмешательство требуется, если менингиома злокачественная и увеличивается в размерах.
Основным методом лечения растущей доброкачественной и злокачественной опухоли является операция по удалению менингиомы головного мозга. Очень важно выполнить грамотное удаление новообразования. Последствия некорректного хирургического вмешательства, при котором были поражены окружающие ткани мозга или венозные синусы могут быть весьма плачевными. Такая операция может стать причиной значительного снижения качества жизни больного, поэтому нередко нейрохирурги оставляют часть раковых тканей, постоянно контролируя их рост.
Злокачественные менингиомы имеют склонность рецидивировать, что требует проведения повторного хирургического вмешательства.
Последствия операции
В зависимости от расположения опухоли и ее размера, после операции могут развиться осложнения: ухудшение или потеря зрения, частичная или полная потеря памяти, парез конечностей, нарушение концентрации внимания, изменение характера, личности, отек мозга, кровотечение.
Лучевая терапия
Лечение менингиомы мозга без операции предполагает применение методов лучевой терапии, которые используются при отсутствии возможности эффективного удаления опухоли хирургическим путем. Патологические клетки разрушаются под воздействием высоких доз рентгеновского облучения. Применение стандартной лучевой терапии нецелесообразно для лечения пациентов с диагнозом «большая менингиома головного мозга». Однако лечение без операции в таких случаях малоэффективно.
При локализации опухоли в труднодоступном для нейрохирурга месте, либо при близком расположении к ней зон, повреждение которых может привести к нарушению жизненно важных функций, специалисты Юсуповской больницы отдают предпочтение стереотаксическим методам. Данный вид терапии может применяться для лечения опухолей большого размера. В основе стереотаксической радиохирургии лежит прицельное облучение опухолевого образования лучами, расположенными под разными углами.
Часто стереотаксический метод комбинируют с хирургическим лечением – при наличии противопоказаний для удаления опухолей обычным способом.
Для лечения доброкачественных менингиом головного мозга не применяется химиотерапия.
Рецидивы
При обнаружении у больного доброкачественной, четко ограниченной менингиомы, не проросшей в окружающие ткани, хирургическое вмешательство чаще всего обеспечивает полное выздоровление.
Однако необходимо помнить, что после удаления даже доброкачественных менингиом могут возникнуть рецидивы. Рецидивы атипичных менингиом регистрируются почти в 40% случаев, злокачественных – в 80%.
Развитие рецидивов в течение пяти лет после операции зависит и от локализации опухоли.
Реже всего возникают рецидивы при менингиоме, локализованной в своде черепа, чаще – в области турецкого седла и тела клиновидной кости. Наиболее часто рецидивируют опухоли, поражающие клиновидную кость и пещеристый синус.
Реабилитация
Реабилитационный период после операции длится, как правило, 7-8 недель. В первую, щадящую неделю пациенту необходимо строгое соблюдение постельного режима, режима сна и отдыха, исключение стрессов, лечебная гимнастика, правильное питание, отказ от физических нагрузок.
Стационарный медицинский контроль необходим пациентам, которым была удалена атипичная или злокачественная менингиома головного мозга. Операция стереотаксическим методом проводится для увеличения продолжительности ремиссии в случае выявления рецидива на ранних стадиях развития.
Полное выздоровление может быть гарантировано только в случаях, когда абсолютно удалена менингиома головного мозга. Прогноз жизни без операции менее благоприятен.
Для того, чтобы сократить реабилитационный период после операции, специалисты Юсуповской больницы проводят мероприятия, способствующие более быстрому восстановлению пациентов: медикаментозную терапию (больному назначается прием препаратов, снижающих внутричерепное давление, снимающих отек и воспаление, купирующих неврологические проявления), физиотерапию и др.
Пройти диагностику и лечение злокачественных и доброкачественных опухолей можно в Юсуповской больнице, которая оснащена инновационным оборудованием. Высококвалифицированные специалисты работают только в поле доказательной медицины с применением стандартов, протоколов и лечебных подходов ведущих стран мира. Записаться на консультацию можно по телефону и через форму записи на сайте.
Источник