Неоднородная простата по узи что значит
Ультразвуковая диагностика заболеваний предстательной железы.
Лаврова С. А., Ткаченко П. М.
Минский диагностический центр.
C ростом сети УЗ-службы все большее количество врачей проводят скрининг-диагностику заболеваний предстательной железы и мочевого пузыря. Данный материал преследует цель помочь разобраться в особенностях морфологических изменений, происходящих в предстательной железе при ее патологии и соотнести с УЗ-картиной. Адресован прежде всего специалистам кабинетов УЗИ поликлиник и неурологических стационаров.
На западе рак предстательной железы составляет 20% от общего числа раковых заболеваний, а как причина смерти уступает только опухолям легких. По секционным данным с гистологическим исследованием предстательной железы у 12-47% мужчин старше 50 лет имеются очаги рака. Клинически рак диагностируется реже, так как большой процент от данного числа составляют «малые формы» рака, обладающие малой инвазивностью и при которых пациент умирает от другой патологии.
Для повышения качества диагностики заболеваний предстательной железы важно знать особенности топографической и зональной анатомии данного органа.
Предстательная железа располагается в малом тазу между мочевым пузырем и передней брюшной стенкой, передней стенкой прямой кишки, мочеполовой диафрагмой. Железа имеет форму каштана и плотно охватывает шейку мочевого пузыря и простатическую уретру. Основание железы плотно спаяно с мочевым пузырем. Передняя поверхность направлена к симфизу, а задняя — к ампуле прямой кишки. По задней поверхности расположена выраженная бороздка, из-за которой железу традиционно делят на левую и правую доли. Кроме того, выделяется конусообразная средняя доля, ограниченная спереди простатической уретрой, а сзади — семявыбрасывающими протоками.
Согласно теории зональной анатомии в предстательной железе выделяют 4 железистые зоны (Cхема). От знания их топики во многом зависит правильность интерпретации УЗ-данных. Центральной зоне (ЦЗ) соответствует 20% железистой ткани. Периферическая зона (ПЗ) занимает 75%. Переходным (транзиторным) зонам (ТЗ) принадлежит 5% от общего количества железистой ткани.
Небольшой объем ткани занимают периуретральные железы (ПУЖ), но как раз эта часть железы очень важна для объяснения изменений при доброкачественных гиперплазиях.
Кроме железистой части различают 4 фибромышечные зоны (см. Схему выше):
1) Передняя фибромускулярная строма (ПФС),
2) Гладкомышечные волокна уретры (ГВУ),
3) Препростатический сфинктер (ППС), являющийся продолжением мускулатуры нижней части мочеточника и препятствующий обратной эякуляции,
4) Постпростатический сфинктер (ПОПС), отвечающий за удержание мочи в мочевом пузыре и блокирующий произвольное мочеиспускание.
Исходя из нормальной УЗ-картины при трансабдоминальном поперечном сканировании железу условно делят на 2 части:
-наружную, состоящую из ЦЗ, ПЗ, ТЗ;
-внутреннюю, включающую ПФС, ППС, ПОПС.
Наружная часть выглядит как структура нормальной эхо-плотности, а внутренняя — гипоэхогенная. Наружная и внутренняя части разделены фибромускулярным слоем, т.н. «хирургической капсулой», по ходу которой при оперативных вмешательствах производится разрез, а также идет отложение солей кальция (кальциевая инкрустация железы). Данные образования хорошо видных при УЗИ как гиперэхогенные структуры различного размера, часто дающие эхо-тень.
Анализ изображения предстательной железы проводится по следующим количественным и качественным характеристикам:
1.Размеры: передне-задний — 1,8-2,4 см, поперечный — 2,7-4,5 см, верхне-нижний — 2,4-4,1 см.
2.Объем — до 20 см 3 .
3.Симметричность. Ориентиром служит уретра.
4.Выраженность капсулы.
5.Ровность контуров.
6.Эхоструктура:
а) однородная (характерна для нормальной железы, но может быть и при ее заболеваниях),
б) диффузные уплотнения (зоны повышенной эхогенности без четких границ на фоне однородной структуры. Эхогенность этих зон не превышает плотность капсулы железы),
в) очаговые уплотнения (участки с плотностью выше, чем у капсулы железы),
г) зоны сниженной эхогенности (могут быть с четкими и нечеткими границами).
При обнаружении одного из видов патологических изменений рекомендуем:
— измерение размеров,
— уточнение их локализации,
— проведение гистографии патологического участка и участка ткани с нормальной эхогенностью. Это будет полезно при динамическом наблюдении за пациентом.
Нормальная железа выглядит при трансабдоминальном поперечном сканировании в виде овального образования, при продольном — в виде треугольника с четкими, ровными контурами. Симметричная, с сохраненной во всех отделах капсулой, с более гипоэхогенной внутренней фибромускулярной частью и однородной, средней эхогенности, наружной.
При доброкачественной гиперплазии УЗИ позволяет выявить направление преимущественного роста. При гипертрофии транзиторных зон железа растет по направлению к внутренней части. Образуются «латеральные доли», железа становится шаровидной, увеличенной в размерах, объеме, но сохраняет четкость контура, нормальную эхо-плотность. При трансабдоминальном доступе узлы четко визуализируются не всегда. Трансректальное УЗИ предоставляет наиболее детальную и достоверную информацию и проводится в специализированных стационарах.
Разросшиеся латеральные доли сдавливают ПЗ и ЦЗ и ведут к их атрофии. При росте парауретральных зон происходит ограничение их гиперплазии мощным фибромускулярным слоем ППС, поэтому при данном виде патологии железа растет по ходу уретры с формированием «средней доли», оттесняющей стенку мочевого пузыря (Рис. 1). Данная патология хорошо визуализируется при продольном трансабдоминальном сканировании (выбухание контура железы в мочевой пузырь со сдавлением его шейки). В начале роста происходит нарушение соотношения внутренней и наружной железистых частей. Кроме различий в зонах преимущественного роста будет отличаться и клиника. При варианте с образованием шаровидной железы (рост ТЗ) железа заметно увеличена, а дизурические явления минимальные, тогда как при образовании «среднекй доли» железа увеличена незначительно, а дизурия — выражена. При декомпенсации сфинктеров развивается недержание мочи, дилятация верхних мочевых путей с последующей атрофией коркового слоя почек, которые постепенно присоединяются к учащенному мочеиспусканию, никтурии, ослаблению напора мочи и замедленному мочеиспусканию, возникающим на начальных стадиях заболевания.

| Рис. 1. Аденоматозные узлы, оттесняющие стенку мочевого пузыря. |
При сдавлении шейки мочевого пузыря можно визуализировать признаки инфравезикальной обструкции, следствиями которой являются морфологические и функциональные изменения в нижних и верхних мочевых путях. В частности, в мочевом пузыре, на начальных стадиях доброкачественной гиперплазии, определяется утолщение стенки с сохранением ее слоистого строения. Утолщение идет за счет компенсаторной гипертрофии детрузора. Затем на сонограммах можно зафиксировать трабекулярность стенки пузыря, а в конечной стадии от перерастяжения происходит ее истончение и уплотнение.
В зависимости от степени выраженности изменений различают 3 стадии доброкачественной гиперплазии предстательной железы:
1. Увеличение железы без наличия остаточной мочи,
2. Наличие остаточной мочи,
3. Присоединение к вышеописанному дилятации верхних мочевых путей и истончение коркового слоя почек.
Кроме этого, необходимо помнить, что в норме у взрослого остаточный объем может быть до 20 ml, а у детей — не превышать 10ml.
Картина острого простатита неспецифична (диффузное увеличение ткани железы, снижение ее эхоплотности с сохранением четкости контура, симметрии, нарушение дифференцировки железы на фибромышечные и железистые зоны) поэтому диагностика должна проводиться в сочетании с пальцевым ректальным исследованием (болезненность при пальпации) и учетом клинико-лабораторных данных.
В случае абсцедирования на фоне общего снижения эхогенности виден еще более гипоэхогенный или анэхогенный фокус с четкими или нечеткими контурами в зависимости от стадии процесса. Участки анэхогенной плотности соответствуют некротическим изменениям. При формировании стенки абсцесса видим снижение инфильтрации ткани вокруг полости и постепенную, при динамическом наблюдении, нормализацию плотности всей ткани. Поствоспалительная киста при адекватной терапии может регрессировать.
Хронический простатит при УЗ-обследовании также не имеет единой характерной картины, но морфологические процессы при различных стадиях болезни находят свое отражение на сонограммах. На ранних стадиях железа увеличена, может иметь неровный, зубчатый контур, эхогенность может диффузно либо очагово снижаться (с образованием мелких кист), либо очагово повышаться (образование кальцинатов или гиперэхогенных участков склероза) (Рис. 2). При длительном течении заболевания за счет поствоспалительного замещения железистого компонента, размеры будут уменьшаться и на сонограммах начинает доминировать гиперэхогенный компонент. В поздних стадиях существует сложность при осмотре железы, так как из-за преобладающей фиброзной ткани орган плохо дифференцируется от окружающей клетчатки.

| Рис. 2. Хронический простатит. Очаги повышенной эхогенности — участки склероза. |
При онкопатологии трансабдоминальный доступ помогает локализовать процесс, оценить целостность капсулы, степень распространенности и вовлечения смежных органов. Минимальный размер опухоли, которую можно определить при трансабдоминальном доступе, составляет приблизительно 8-10 мм., тогда как при трансректальном УЗИ он составит 4-6 мм. 60% опухолевых узлов представлены гипоэхогенными структурами, до 38-40% — изооэхогенными (Рис. 3). Лишь 1% составляют гиперэхогенные опухоли, хотя многими исследователями опухолевый генез данных образований отрицается. Они приводят данные гистологического обследования доказывающие, что участки фиброза и кальцинаты были оценены как опухоли (при трансабдоминальном обследовании кальцинаты малых размеров не всегда дают тень).
 | Рис. 3. Рак предстательной железы. |
По частоте возникновения рака на первом месте стоят периферические зоны. На их долю приходится 70-80% случаев. ТЗ-переходные зоны поражаются в 10-20% и менее 5% — ЦЗ. В переходных зонах очаг опухоли нужно искать приблизительно на расстоянии 3-4 мм от капсулы. При онконастороженности оцениваем симметричность долей по отношению к сагитальной оси, наличие либо отсутствие выбухания контура, его четкость, состояние рядом расположенных органов, особенно семенных пузырьков (Рис. 4) и мочевого пузыря, так как в 25% случаев метастазирование идет через верхушку железы или по семявыбрасывающим трактам. Учитывая то, что рак часто возникает на фоне уже имеющихся диффузных изменений, например при хроническом простатите или аденоматозе, вновь образовавшиеся раковые участки визуализируются не всегда. В таких случаях обращаются к результатам определения уровня ПСА и пальцевого ректального исследования. Уровень ПСА определяется с учетом возраста пациента и объема железы.

| Рис. 4. Рак предстательной железы 2-3 ст. Опухолевый инфильтрат (3) сдавливает выводной проток семенного пузырька (2) и вызывает его расширение. 1 — простата, 4 — просвет мочевого пузыря. |
1.Трансабдоминальная сонография позволяет диагностировать большинство заболеваний предстательной железы, имеющих макроскопические структурные изменения и, являясь методом скрининг-диагностики, должна дополняться при обнаружении патологических изменений трансректальным исследованием с биопсией.
2. Окончательный диагноз выставляется только с учетом клинико-лабораторных данных, результатов ректального пальцевого исследования в сочетании с трансректальным УЗИ и биопсией.
Источник
Доброкачественная гиперплазия предстательной железы (ДГПЖ, аденома)
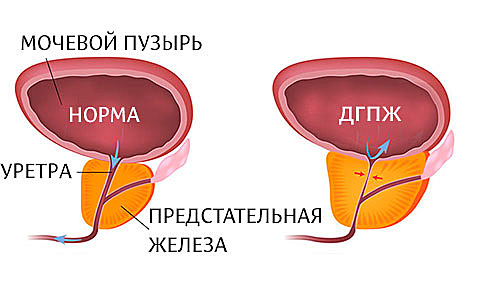
Доброкачественная гиперплазия предстательной железы выявляется у 20% мужчин 40 лет, 70% — 60 лет, 90% — 80 лет. Основной причиной развития ДГПЖ является изменение гормонального фона мужчины (снижение с возрастом уровня тестостерона).
Возможные осложнения ДГПЖ
- Присоединение воспаления
- Камнеобразование
- Формирование дивертикулов (выпячиваний стенки мочевого пузыря)
- Острая задержка мочи
- Развитие почечной недостаточности
Исследование пациентов с раком предстательной железы показало, что в 80% случаев развитие злокачественного процесса происходило на фоне длительно существовавшей доброкачественной гиперплазии предстательной железы.
Диагностика ДГПЖ
Диагноз ДГПЖ устанавливает врач-уролог на основании жалоб, анамнеза, врачебного урологического осмотра пациента и результатов обследования. Важное значение имеет точная информация о частоте мочеиспусканий и его объёме в течение суток (с указанием времени).
Признаки гиперплазии простаты
- Трудности при мочеиспускании, вялая струя мочи
- Необходимость сделать усилие для начала мочеиспускания
- Ощущение неполного опорожнения мочевого пузыря, заставляющее мужчину неоднократно возвращаться в туалет
- Частые, настойчивые позывы к мочеиспусканию, в том числе в ночное время
Анализы и исследования
Общие клинические анализы крови и мочи
Биохимический анализ крови (мочевина, креатинин) – исключение/оценка почечной недостаточности
Определение уровня простат-специфического антигена (ПСА) в крови (маркёра воспаления и рака предстательной железы). ПСА при доброкачественной гиперплазии предстательной железы исследуется регулярно. Имеет значение уровень и темп нарастания ПСА.
Биопсия предстательной железы (при повышенном ПСА) для исключения/подтверждения рака простаты
Урофлоуметрия (измерение скорости потока мочи). Двукратная при выявлении отклонений.
Ультразвуковое исследование (УЗИ) почек и мочевыводящей системы, предстательной железы – трансабдоминальное и трансректальное (ТРУЗИ), в том числе исследование объёма остаточной мочи. Позволяет выявить/исключить мочекаменную болезнь, расширение чашечно-лоханочного аппарата, опухоли мочевыделителной системы, дивертикулы мочевого пузыря, оценить размеры, форму предстательной железы.
Эхопризнаки ДГПЖ (выявляемые при УЗИ)
- Увеличение объёма простаты до 20 и более см 3 .
- Неоднородная структура предстательной железы, наличие уплотнений (рубчиков), камней — кальцификатов (следов перенесенных воспалений), узловых образований.
- Объём остаточной мочи более 50 мл расценивается, как патологический.
Обзорная урография, экскреторная, ретроградная урография – рентгенологическое исследование мочевыделительной системы – почек, мочеточников, мочевого пузыря, уретры, в том числе с применением рентген-контрастного вещества. Оценка функции, строения мочевыводящей системы, положения почек и др.
Стадии ДГПЖ
ДГПЖ 1 – стадия компенсации — предстательная железа 30 и более см 3 в объёме, симптомы со стороны мочевого пузыря отсутствует или минимально выражены. Из-за небольшого сдавления мочеиспускательного канала мышца-детрузор в стенке мочевого пузыря гипертрофирована, но полностью справляется с его опорожнением.
ДГПЖ 2 – стадия субкомпенсации — простата увеличивается, сдавление уретры нарастает, мышечная стенка мочевого пузыря перестаёт справляться с полным изгнанием мочи, её гипертрофия сменяется гипотрофией, истончением. Неполное мочеиспускание — в мочевом пузыре остаётся >80 мл остаточной мочи. Затруднение отведения мочи вызывает её застой и расширение вышестоящих отделов – мочеточников, чашечек и лоханок почек. Постепенно развивается почечная недостаточность.
ДГПЖ 3 – стадия декомпенсации – невозможность опорожнить переполненный мочевой пузырь, так как его растянутая мышца-детрузор уже не способна к сокращению. В то же время происходит капельное подтекание мочи. Она самопроизвольно выдавливается по каплям из мочевого пузыря в уретру за счёт постоянного поступления из почек. Возникает реальная угроза острой задержки мочи – невозможности опорожнения мочевого пузыря при непреодолимом желании помочиться. Эта ситуация требует экстренной хирургической помощи.
Лечение ДГПЖ
Консервативное
- улучшение оттока мочи за счёт расслабления шейки мочевого пузыря, уретры,
- уменьшение размеров железы,
- улучшение состояния мышцы-детрузора мочевого пузыря.
Используется комбинированная фармакотерапия, которая подбирается индивидуально и корректируется по ходу лечения наблюдающим пациента урологом.
Хирургическое
При неэффективности консервативной терапии, прогрессировании ДГПЖ, выраженных расстройствах мочевыделения, нарастании объёма остаточной мочи, развитии осложнений (камнеобразования, гематурии – эритроцитов в моче, почечной недостаточности и др.) необходима операция.
В Клиническом госпитале на Яузе практикуется современный метод хирургического лечения аденомы предстательной железы – эндоскопическая лазерная вапоризация, при которой доступ к предстательной железе осуществляется через уретру, а избыточная ткань железы выпаривается лазером.
Источник


