- Первый скрининг при беременности
- Ультразвуковое исследование
- Биохимический скрининг
- Кости носа лоцируются что это значит
- Если у Вашего плода найдены ультразвуковые маркёры
- Если при ультразвуковом исследовании найдены маркеры хромосомной патологии плода
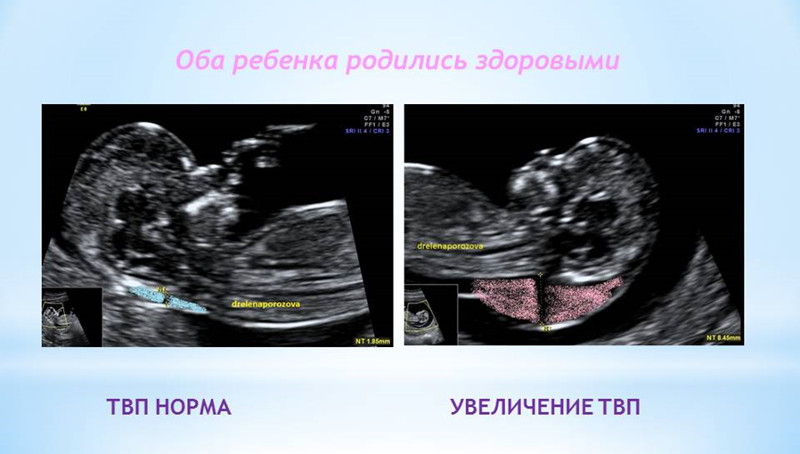
- 1. Увеличение ТВП.
- 2. Гипоплазия\аплазия костей носа.
- 3. Гиперэхогенный кишечник.
- 4. Гиперэхогенный фокус в желудочке сердца.
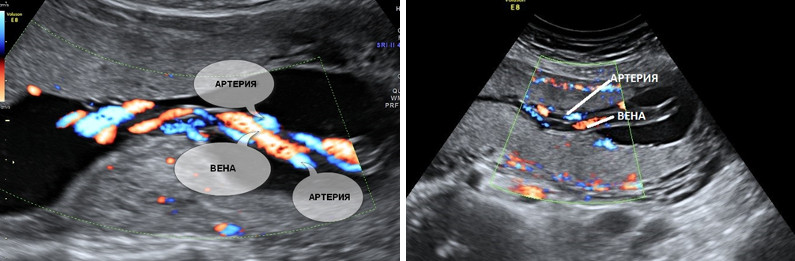
- 5. Единственная артерия пуповины.
- 6. Кисты сосудистых сплетений (КСС).
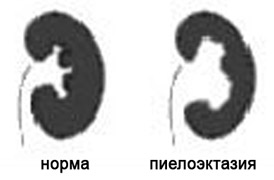
- 7. Расширение почечных лоханок (пиелоэктазия).
Первый скрининг при беременности
Одним из самых важных исследований в первом триместре беременности является комплексное обследование женщины на сроке 11-13 недель на предмет выявления скрытых пороков развития ребенка – так называемый первый скрининг при беременности, или скрининг первого триместра . В это обследование входят проведение ультразвукового исследования и биохимический скрининг (анализ специфических маркеров в крови).
Ультразвуковое исследование
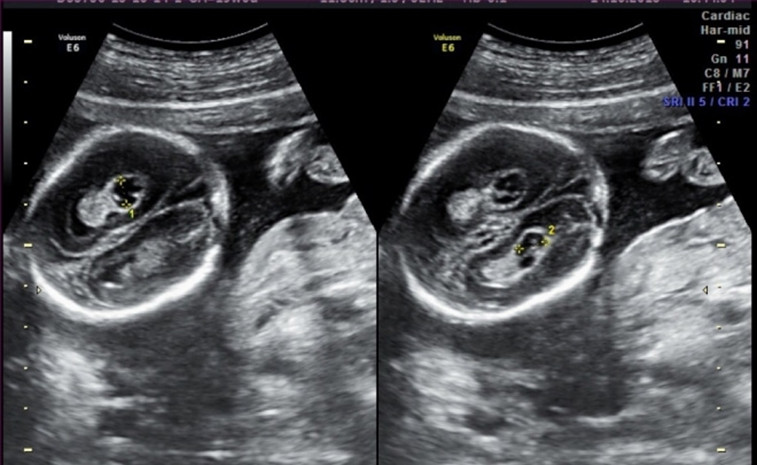
На первом УЗИ-скрининге врач определяет основные параметры плода, такие как копчико-теменной размер (длина плода от темени до копчика), бипариетальный диаметр (расстояние между наружным и внутренним контурами обоих теменных костей), носовую кость, толщину воротникового пространства (складки на шее), частоту сокращений сердца; диагностирует патологические изменения органов и тканей плода.
На что особенно обращают внимание на первом скрининге:
Копчико-теменной размер (КТР):
11 недель – 34-50 мм
12 недель – 42-59 мм
13 недель – 51-75 мм
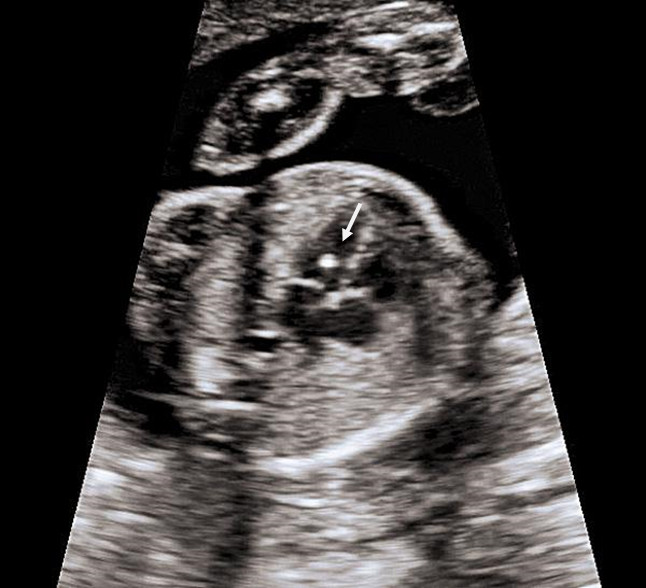
Носовая кость:
11 недель – носовая кость должна определяться, но измерить ее еще не представляется возможным.
12-13 недель – средний размер носовой кости должен быть более 2,5 мм. В редких случаях это значение может опускаться до 2 мм.
Толщина воротникового пространства (ТВП):
11 недель – 0,8-2,2 мм
12 недель – 0,8-2,5 мм
13 недель – 0,8-2,7 мм
Частота сердечных сокращений (ЧСС):
11 недель – 155-178 ударов в минуту
12 недель – 150-174 ударов в минуту
13 недель – 147-171 ударов в минуту
Бипариетальный размер:
11 недель – 13-21 мм
12 недель – 18-24 мм
13 недель – 20-28 мм
При некоторых патологиях плода на УЗИ можно отметить ряд особенностей:
Синдром Дауна. В сроки проведения первого скрининга не определяется носовая кость или ее размер значительно меньше нормы, контуры лица сглажены.
Синдром Эдвардса. У плода не определяется носовая кость или ее размеры значительно меньше нормы, визуализируется пуповинная грыжа, сниженная частота сердечных сокращений, вместо двух пуповинных артерий – одна.
Синдром Патау. У плода визуализируется пуповинная грыжа, патологии развития многих систем организма, учащенное сердцебиение.
Оценивая все эти показатели, врач делает первое заключение о состоянии плода и о соответствии развития ребенка сроку беременности.
Биохимический скрининг
Биохимический скрининг первого триместра исследует свободный бета-ХГЧ и связанный с беременностью протеин-А (РАРР-А).
Свободный ХГЧ.
11 недель – 17,4 — 130,4 нг/мл (медиана 47,73 нг/мл)
12 недель – 13,4-128,5 нг/мл (медиана 39,17 нг/мл)
13 недель – 14,2-114,7 нг/мл (медиана 32,14 нг/мл)
Повышенный уровень свободного ХГЧ может указывать на многоплодную беременность, сильный токсикоз, вероятность синдрома Дауна у ребенка.
Пониженный уровень свободного ХГЧ может указывать на задержку развития плода, замершую беременность, риск спонтанного выкидыша, вероятность синдрома Эдвардса у плода.
РАРР-А
11 недель – 0,46 — 3,73 мЕд/мл
12 недель – 0,79 — 4,76 мЕд/мл
13 недель – 1,03 — 6,01 мЕд/мл
Повышенный уровень РАРР-А не имеет диагностической ценности.
Пониженный уровень РАРР-А может указывать на замершую беременность, риск спонтанного выкидыша или преждевременных родов, вероятность синдрома Эдвардса, синдрома Корнелии де Ланге и синдрома Дауна у плода.
Для анализа полученных результатов врачи используют специальный коэффициент МоМ, который показывает степень отклонения полученного результата от среднего (медианы). Нормальный уровень МоМ при одноплодной беременности 0,5-2,5, при многоплодной беременности – до 3,5. Расчет данного коэффициента проводят с помощью специальной программы, делая поправки на возраст, вес, ЭКО, курение и прочее. По скорректированному коэффициенту МоМ рассчитывают риск патологии плода . Например, это может выглядеть следующим образом — 1:10000, что означает, что у одной женщины из 10000 с такими показателями родится ребенок с той или иной патологией, по которой рассчитывается риск. Чем меньше вторая цифра, тем выше риск рождения больного ребенка.
На результаты биохимического скрининга могут оказывать влияние следующие факторы:
беременность, полученная в результате ЭКО;
прием препаратов прогестерона;
сахарный диабет у будущей мамы;
избыточный или недостаточный вес женщины;
психологическое состояние будущей мамы.
Обобщая вышесказанное, можно определить следующий алгоритм проведения первого скрининга при беременности:
Шаг 1. Определение срока беременности (лучше с помощью УЗИ, а не по календарному методу).
Шаг 2. Проведение в срок 11-13 недель ультразвукового исследования.
Шаг 3. Заполнение анкеты с основными сведениями о пациентке и протекаемой беременности.
Шаг 4. Сдача крови для скрининга.
Шаг 5. Получение результатов, консультация гинеколога и, при необходимости, генетика.
Оценка результатов первого пренатального скрининга проводится только врачом. Полученный высокий риск – это не приговор. Слишком много факторов влияют на его достоверность. По вашему желанию вам будут назначены дополнительные исследования, такие как амниоцентез (анализ околоплодных вод) или биопсия ворсин хориона.
Источник
Кости носа лоцируются что это значит
Если у Вашего плода найдены ультразвуковые маркёры
Если при ультразвуковом исследовании найдены маркеры хромосомной патологии плода
- Уважаемые пациенты, для начала просим вас запомнить самое главное, если при ультразвуковом исследовании были найдены маркеры (признаки) хромосомной патологии плода, то это еще не означает, что у плода есть хромосомная патология, и надо обязательно прерывать беременность.
- Всем женщинам, у которых были найдены ультразвуковые маркеры хромосомной патологии плода, предлагается инвазивная пренатальная диагностика – на сегодняшний день, в зависимости от срока беременности, мы предлагаем три вида инвазивной диагностики, это аспирация ворсин хориона (проводится на сроке 11-14 недель), амниоцентез (16-18 недель), кордоцентез (19-20 недель). Более подробно о методах инвазивной диагностики можно ознакомиться по этой ссылке.
Самые часто встречающиеся ультразвуковые маркеры хромосомной аномалии:
1. Увеличение ТВП.
Оценка этого параметра проводится в первое скрининговое УЗИ (11-14 недель)
ТВП (толщина воротникового пространства) может оказаться больше нормы по нескольким причинам.
Почему у плода может выявляться увеличение ТВП?
Родители бывают крайне взволнованы и хотят сразу же получить ответы на все, возникающие у них вопросы – с чем связано, что делать и многие другие. Вопросы, на которые невозможно ответить сразу. Ведь причин увеличения ТВП множество. Данная находка может встречаться у абсолютно здоровых плодов, это не порок развития, это лишь сигнал к более глубокому обследованию, потому что такая особенность может иметь место у плодов с хромосомной патологией, аномалиями сердца либо другими врожденными или наследственными заболеваниями. При увеличении максимального порога ТВП ВАЖНО, чтобы врач оценил все остальные ультразвуковые маркеры (признаки), а также провел детальную оценку анатомии плода. Возможно, причина увеличения ТВП кроется в нарушении развития плода (например, аномалии строения сердца).
Что делать при выявлении увеличения ТВП у плода?
Если у вашего плода обнаружили расширение ТВП, Вас обязательно направят на консультацию к врачу генетику, который собрав анамнез, оценив все риски, даст рекомендации по дополнительным методам исследования (инвазивная диагностика). Далее потребуется экспертное УЗИ плода на сроке 20 недель для детальной оценки анатомии. Если по всем этим исследованиям отклонений не выявлено, то шансы родить здорового ребенка велики даже при значительной величине ТВП.
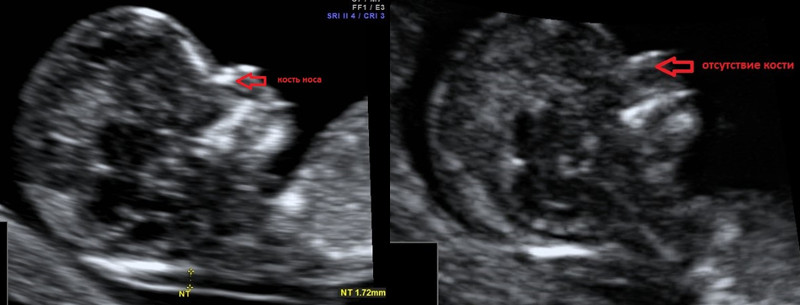
2. Гипоплазия\аплазия костей носа.
Гипоплазия костей носа – уменьшение размеров косточки носа в зависимости от КТР вашего малыша.
Аплазия костей носа – отсутствие визуализации косточки носа у вашего малыша.
Отсутствие видимости костной части спинки носа у плода или ее недоразвитие (недостаточно яркая) на первом скрининге связана с задержкой отложения кальция. Такая ситуация несколько чаще может встречаться у плодов с синдромом Дауна, однако важно, что:
- само по себе отсутствие костей носа на УЗИ не является аномалией развития; может встречаться у абсолютно здоровых плодов (в 3% случаев);
- для оценки степени индивидуального риска необходима оценка остальных ультразвуковых маркеров (толщина воротникового пространства плода, показатели кровотока на сердечном клапане, показатели кровотока в венозном протоке, ЧСС плода) и биохимического анализа материнской сыворотки (РАРР-А, ХГЧ);
- Если результат комбинированного скрининга (оценка в специальной программе данных УЗИ и анализа крови) показывает НИЗКИЙ риск хромосомной патологии – беспокоиться не стоит. Обязательно пройдите контрольное УЗИ в 19-20 недель беременности, где будет проведена тщательная оценка анатомии плода и исследованы определенные ультразвуковые маркеры второго триместра беременности.
- Что делать если результат комбинированного скрининга оказался ВЫСОКИМ? – Переживать не стоит. Вас обязательно направят на консультацию к врачу генетику, который собрав анамнез, оценив все риски, даст рекомендации по дополнительным методам исследования (инвазивная диагностика).
3. Гиперэхогенный кишечник.
Это термин, говорящий о повышенной эхогенности (яркости) кишечника на ультразвуковом изображении. Выявление гиперэхогенного кишечника НЕ является пороком развития кишечника, а просто отражает характер его ультразвукового изображения. Необходимо помнить, что эхогенность нормального кишечника выше, чем эхогенность соседних с ним органов (печени, почек, легких), но такой кишечник не считается гиперэхогенным. Гиперэхогенным называется только такой кишечник, эхогенность которого сравнима с эхогенностью костей плода.
Почему кишечник у плода может быть гиперэхогенным?
Иногда гиперэхогенный кишечник выявляется у абсолютно нормальных плодов, и при УЗИ в динамике этот признак может исчезать. Повышенная эхогенность кишечника может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного кишечника проводится тщательная оценка анатомии плода. Однако при выявлении гиперэхогенного кишечника можно говорить лишь о повышенном риске синдрома Дауна, так как подобные изменения могут встречаться и у совершенно здоровых плодов. Иногда гиперэхогенный кишечник может быть признаком внутриутробной инфекции плода. Гиперэхогенный кишечник часто обнаруживается у плодов с задержкой внутриутробного развития. Однако при этом будут обязательно выявляться отставание размеров плода от срока беременности, маловодие и нарушение кровотока в сосудах плода и матки. Если ничего из вышеперечисленного не выявлено, то диагноз задержки развития плода исключен.
Что делать при выявлении гиперэхогенного кишечника у плода?
Вам следует обратиться к специалисту генетику, который еще раз оценит результаты биохимического скрининга и даст необходимые рекомендации по дальнейшему ведению беременности.
4. Гиперэхогенный фокус в желудочке сердца.
Это термин, говорящий о повышенной эхогенности (яркости) небольшого участка сердечной мышцы на ультразвуковом изображении. Выявление гиперэхогенного фокуса в сердце НЕ является пороком развития сердца, а просто отражает характер его ультразвукового изображения. Гиперэхогенный фокус возникает в месте повышенного отложения солей кальция на одной из мышц сердца, что не мешает нормальной работе сердца плода и не требует никакого лечения.
Почему у плода может выявляться гиперэхогенный фокус в сердце?
Иногда гиперэхогенный фокус в сердце выявляется у абсолютно нормальных плодов, и при УЗИ в динамике этот признак может исчезать. Наличие гиперэхогенного фокуса в сердце плода может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного фокуса проводится тщательная оценка анатомии плода. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только гиперэхогенного фокуса в сердце не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур.
Что делать при выявлении гиперэхогенного фокуса в сердце плода?
Если у плода выявлен ТОЛЬКО гиперэхогенный фокус в сердце, то никаких дополнительных обследований не требуется; риск болезни Дауна не увеличивается. На плановом УЗИ в 32-34 недели еще раз будет осмотрено сердце плода. В большинстве случаев гиперэхогенный фокус в сердце исчезает к этому сроку беременности, но даже если он продолжает оставаться в сердце, это никак не влияет на здоровье плода и тактику ведения беременности.
5. Единственная артерия пуповины.
Нормальная пуповина состоит из трех сосудов – две артерии и одна вена. Иногда вместо двух артерий в пуповине формируется только одна артерия и одна вена, таким образом, в пуповине определяется всего два сосуда. Данное состояние считается пороком развития пуповины, однако этот порок не оказывает никакого влияния на послеродовое состояние ребенка и его дальнейшее развитие.
Почему у плода может определяться единственная артерия пуповины?
Иногда единственная артерия пуповины выявляется у абсолютно нормальных плодов; после рождения ребенка данный факт не оказывает никакого влияния на его дальнейшее развитие. Иногда единственная артерия пуповины сочетается с пороками сердечно-сосудистой системы плода, поэтому при выявлении единственной артерии пуповины проводится детальный осмотр анатомии плода и, в частности, сердечно-сосудистой системы. При отсутствии других пороков развития единственная артерия пуповины в состоянии обеспечить адекватный кровоток плода. Несколько чаще единственная артерия пуповины выявляется у плодов с синдромом Дауна и другими хромосомными болезнями. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только единственной артерии пуповины не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур. Единственная артерия пуповины иногда приводит к возникновению задержки внутриутробного развития плода. В связи с этим при обнаружении единственной артерии пуповины рекомендуется дополнительное УЗИ в 26-28 недель беременности, и плановое в 32-34 недели. Если отставание размеров плода от срока беременности или нарушение кровотока в сосудах плода и матки не выявлено, то диагноз задержки развития плода исключен.
Что делать при выявлении единственной артерии пуповины у плода?
Выявление только единственной артерии пуповины не повышает риск наличия синдрома Дауна и не является показанием к консультации генетика и проведению других диагностических процедур. Необходимо контрольное УЗИ в 26-28 и 32 недели беременности для оценки темпов роста плода и оценки его функционального состояния.
6. Кисты сосудистых сплетений (КСС).
Сосудистые сплетения — одна из первых структур, которая появляется в головном мозге плода. Это сложная структура, и присутствие обоих сосудистых сплетений подтверждает, что в мозге развиваются обе половины. Сосудистое сплетение производит жидкость, питающую головной и спинной мозг. Иногда жидкость образует скопления внутри сосудистых сплетений, которые при УЗИ имеют вид «кисты». Кисты сосудистых сплетений иногда могут быть найдены при ультразвуковом исследовании в сроках 18-22 недели беременности. Наличие кист не оказывает влияния на развитие и функцию головного мозга. Большинство кист самопроизвольно исчезает к 24-28 неделям беременности.
Часто ли встречаются кисты сосудистых сплетений?
В 1-2 % всех нормальных беременностей плоды имеет КСС, в 50 % случаев обнаруживаются двусторонние кисты сосудистых сплетений, в 90 % случаев кисты самопроизвольно исчезают к 26-ой неделе беременности, число, размер, и форма кист могут варьировать, кисты также найдены у здоровых детей и взрослых. Несколько чаще кисты сосудистых сплетений выявляются у плодов с хромосомными болезнями, в частности, с синдромом Эдвардса (трисомия 18, лишняя 18 хромосома). Однако, при данном заболевании у плода всегда будут обнаруживаться множественные пороки развития, поэтому выявление только кист сосудистого сплетения не повышает риск наличия трисомии 18 и не является показанием к проведению других диагностических процедур. При болезни Дауна кисты сосудистых сплетений, как правило, не выявляются. Риск синдрома Эдвардса при обнаружении КСС не зависит от размеров кист и их одностороннего или двустороннего расположения. Большинство кист рассасывается к 24-28 неделям, поэтому в 28 недель проводится контрольное УЗИ. Однако, если кисты сосудистых сплетений не исчезают к 28-30 неделям, это никак не влияет на дальнейшее развитие ребенка.
7. Расширение почечных лоханок (пиелоэктазия).
Почечные лоханки это полости, где собирается моча из почек. Из лоханок моча перемещается в мочеточники, по которым она поступает в мочевой пузырь.
Пиелоэктазия представляет собой расширение почечных лоханок. Пиелоэктазия в 3-5 раз чаще встречается у мальчиков, чем у девочек. Встречается как односторонняя, так и двухсторонняя пиелоэктазия. Легкие формы пиелоэктазии проходят чаще самостоятельно, а тяжелые иногда требуют хирургического лечения.
Причина расширения почечных лоханок у плода.
Если на пути естественного оттока мочи встречается препятствие, то моча будет накапливаться выше данного препятствия, что будет приводить к расширению лоханок почек. Пиелоэктазия у плода устанавливается при обычном ультразвуковом исследовании в 18-22 недели беременности.
Опасна ли пиелоэктазия?
Умеренное расширение почечных лоханок, как правило, не влияет на здоровье будущего ребенка. В большинстве случаев при беременности наблюдается самопроизвольное исчезновение умеренной пиелоэктазии. Выраженная пиелоэктазия (более 10 мм) свидетельствует о значительном затруднении оттока мочи из почки. Затруднение оттока мочи из почки может нарастать, вызывая сдавление, атрофию почечной ткани и снижение функции почки.
Кроме того, нарушение оттока мочи нередко сопровождается присоединением пиелонефрита – воспаления почки, ухудшающего ее состояние. Несколько чаще расширение лоханок почек выявляется у плодов с синдромом Дауна. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только расширения почечных лоханок не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур. Единственное, что нужно сделать до родов – пройти контрольное УЗИ в 32 недели и еще раз оценить размеры почечных лоханок.
Нужно ли обследовать ребенка после родов?
У многих детей умеренная пиелоэктазия исчезает самопроизвольно в результате дозревания органов мочевыделительной системы после рождения ребенка. При умеренной пиелоэктазии бывает достаточно проводить регулярные ультразвуковые исследования каждые три месяца после рождения ребенка. При присоединении мочевой инфекции может понадобиться применение антибиотиков. При увеличении степени пиелоэктазии необходимо более детальное урологическое обследование.
В случаях выраженной пиелоэктазии, если расширение лоханок прогрессирует, и происходит снижение функции почки, бывает показано хирургическое лечение. Хирургические операции позволяют устранить препятствие оттоку мочи. Часть оперативных вмешательств может с успехом выполняться эндоскопическими методами – без открытой операции, при помощи миниатюрных инструментов, вводимых через мочеиспускательный канал. В любом случае вопрос об оперативном лечении решается после рождения ребенка и полного его обследования.
Что делать при выявлении ультразвуковых маркеров хромосомной патологии у плода?
Вам следует обратиться к специалисту генетику, который еще раз оценит результаты ультразвукового исследования и биохимического скрининга, рассчитает риск индивидуально для вашего случая и даст необходимые рекомендации по дальнейшему ведению беременности.
© 2021 краевое государственное бюджетное учреждение здравоохранения «Красноярский краевой медико-генетический центр» (КГБУЗ «ККМГЦ»)
Источник