Способ лечения гастроэзофагеальной рефлюксной болезни восстановлением функции клапана губарева над диафрагмой
Изобретение относится к медицине, гастроэнтерологии, может быть использовано при лечении гастроэзофагеальной рефлюксной болезни. Мобилизуют левую долю печени. Рассекают пищеводно-диафрагмальную связку или мембранозную диафрагму у переднего края кольца пищеводного отверстия диафрагмы. Мобилизуют грыжевую часть желудка и 5,0 см пищевода. Отделяют диафрагму от перикарда на 3,0 см в ширину и кпереди от задней линии их сращения. Сшивают передний край пищеводно-желудочного перехода с перикардиальной поверхностью диафрагмы в 3 см кпереди от ее пищеводного отверстия. Сшивают края разреза диафрагмы. Способ восстанавливает функцию клапана Губарева над диафрагмой. 7 ил.
Изобретение относится к медицине и может быть использовано для лечения и профилактики гастроэзофагеальной рефлюксной болезни (ГЭРБ).
Взгляды современных хирургов на факторы патогенеза ГЭРБ, как объекты хирургической коррекции, не одинаковы. Многие относят к ним грыжу пищеводного отверстия диафрагмы (ГПОД), расширенные угол Гиса и пищеводное отверстие диафрагмы, слабый нижний пищеводный сфинктер (НПС), негерметичный эзофагогастральный клапан (Губарева) и подвергают их хирургической коррекции. Часто на первом плане выступает стремление любой ценой устранить ГПОД. Для этого выполняют высокую мобилизацию или пластическое удлинение пищевода по Collis и низведение кардии под диафрагму. С еще большим постоянством происходит усиление давления НПС за счет обертывания дистального отдела пищевода манжеткой из дна желудка (операции Ниссена, Тупе, Дора и их модификации) и восстановление острого угла Гиса сшиванием дна желудка с пищеводом для нормализации функции клапана Губарева [1, 2, 4, 10, 13].
Мы считаем, что восстановление угла Гиса вышеуказанным способом недостаточно для восстановления функции клапана, т.к. вследствие многолетнего пребывания в растянутом состоянии нижние кольца НПС утрачивают способность сокращаться. Поэтому клапан остается негерметичным. Силовые данные НПС при этом роли не играют [6, 8, 9, 11].
Относительно низведения кардии под диафрагму, при укороченном пищеводе 2-степени, мнения расходятся. Клиника Б.В. Петровского и ее последователи предпочитают сохранять средостенную дислокацию кардии, во избежание натяжения и выскальзывания пищевода из манжетки Ниссена (феномен телескопа) после операции и рецидива ГЭРБ [3, 5, 10].
Большое число модификаций «манжеточных» операций означает неудовлетворенность их результатами и осложнениями. Наиболее постоянные и частые из них это послеоперационная дисфагия, атония и вздутие желудка, невозможность отрыжки и рвоты, разрыв манжетки, рецидив изжоги [4, 5, 13, 14].
Изучив роль клапана Губарева в патогенезе рефлюкс-эзофагита [6], мы пришли к несколько иному, чем другие авторы, логическому выводу: «Для прекращения ГЭР достаточно восстановить антирефлюксную функцию клапана Губарева».
Мы осуществили свой замысел, только не традиционным способом. Прежде всего, мы ориентировались на коррекцию только ключевых факторов патогенеза ГЭРБ и минимизацию операционной травмы. Поэтому имеющиеся у пациентов степень укорочения пищевода, его подвижность, силу НПС мы рассматривали как варианты индивидуальной нормы, не подлежащие хирургической коррекции.
Задача изобретения. Разработать способ лечения гастроэзофагеальной рефлюксной болезни восстановлением функции клапана Губарева над диафрагмой.
Поставленную задачу решают за счет верхней срединной лапаротомии, мобилизации левой доли печени, рассечения пищеводно-диафрагмальной связки или мембранозной диафрагмы у переднего края кольца пищеводного отверстия диафрагмы, мобилизации грыжевой части желудка и 5 см пищевода, отделения диафрагмы от перикарда на 3,0 см в ширину и кпереди от задней линии их сращения, сшивания переднего края пищеводно-желудочного перехода с перикардиальной поверхностью диафрагмы в 3,0 см кпереди от ее пищеводного отверстия, сшивания краев разреза диафрагмы.
Методика операции. Выполняют верхнесрединную лапаротомию. Мобилизуют и отводят левую долю печени. Пальцем пытаются пройти между передним краем кольца пищеводного отверстия диафрагмы (КПОД) и передней стенкой желудка. Если палец проходит в грыжевой мешок, то натяжением желудка книзу низводят под диафрагму, рассекают и иссекают грыжевой мешок с оставлением кромки (КГМ) у пищевода. Мобилизуют до 5,0 см пищевода и берут на держалку.
Если КПОД и передняя стенка желудка прочно сращены, то мы имеем дело с врожденным коротким пищеводом. Рассекать эти сращения опасно из-за возможности повреждения ствола левого блуждающего нерва и стенки желудка. Поэтому у переднего края КПОД делают овальный разрез диафрагмы. Через разрез мобилизуют грудной желудок и около 5,0 см пищевода. Берут их на держалку. (фиг.1). Передний край КПОД отводят кзади. Пальцем или препаровочным марлевым тупфером на изогнутом зажиме отслаивают перикард от диафрагмы на 3,0 см в ширину и кпереди от задней линии их сращения. Под линией ПЖП переднюю стенку желудка прошивают тремя П-образными лигатурами, концы их завязывают и берут попарно на зажимы. Сдвоенные концы лигатур заправляют в большую дугообразную иглу и через КПОД или ее разрез сверху вниз прошивают через отделенный от перикарда участок диафрагмы на расстоянии 3,0 см кпереди от ее края, соблюдая параллелизм с сагиттальной линией. Со стороны брюшной полости, концы лигатур натягивают и перемещают ПЖП к линии их прошивания через диафрагму. Сдвоенные концы боковых лигатур связывают с отдельными концами средней лигатуры (фиг.1). После этого передние стенки кардиального отдела желудка и пищевода образуют острый угол (подобный углу Гиса), направленный кпереди и ограниченный спереди и снизу диафрагмой, а спереди и сверху — перикардом задненижнего контура сердца (фиг.2). Затем убирают держалку и сшивают края разреза диафрагмы.
Задние стенки кардиального отдела желудка и пищевода повторяют ход передних их стенок. Помогает им в этом НПС.
Существенного продольного натяжения пищевода не происходит, т.к. место фиксации ПЖП к диафрагме значительно выше КПОД.
Элементы, образующие клапан Губарева и принцип его антирефлюксной функции. Когда НПС в тонусе, задняя его стенка находится у передней стенки, в 3,0-х см кпереди от КПОД. ПЖП сомкнут и герметично прикрыт снизу передней стенкой кардиального отдела желудка, фиксированной к диафрагме и огибающей его спереди назад (неподвижная створка клапана). Задняя стенка кардиального отдела желудка лежит на передней и дополнительно герметизирует ПЖП (фиг.2). Во время акта глотания НПС расслабляется, но произвольно не расширяется. Его стенки раздвигает проходящая по пищеводу пища. Задняя стенка кардии и кардиального отдела желудка (откидная створка) отходит кзади и кверху. Пища беспрепятственно проходит в пищевод (фиг.3). НПС вновь приходит в тонус, замыкает кардию, приводит заднюю ее стенку к передней и «прячет» ПЖП за неподвижной створкой клапана. Откидная створка возвращается к неподвижной и герметизирует преддверие ПЖП (фиг.2). Кардия не ограничена извне и фиксирована к диафрагме лишь передним краем. Поэтому ее просвет расширяется до максимально возможного, а любая сила НПС оказывается достаточной, чтобы сомкнуть ПЖП и завести за неподвижную створку клапана.
Во время физиологических релаксаций НПС, не связанных с приемом пищи, давление в пищеводе остается низким, а в брюшной полости — высоким. Поэтому кардия остается спавшейся, откидная створка — неподвижной и ГЭР не происходит. Это подтверждает 24-часовая рН-метрия.
Из абдоминального доступа таких операций выполнено 5. Прекрасные результаты у всех больных. Сразу после операции исчезли симптомы ГЭРБ. Признаков дисфагии не было ни у одного больного. Их и не должно быть, т.к. НПС не обертывают манжеткой.
Пример из практики. Больная М. 61 год, история болезни 3686. Поступила в 1-е хирургическое отделение 27.11.00 с диагнозом: ГЭРБ 3-й стадии, эрозивноязвенный рефлюкс-эзофагит. Сопутствующие заболевания (отягощающие) хронический каменный холецистит в стадии ремиссии, гормонозависимая бронхиальная астма, гипертоническая болезнь, ишемическая болезнь сердца.
Показанием к операции послужили частые обострения ГЭРБ и совпадающие с ними обострения бронхиальной астмы. При рентгенологическом исследовании выявлена ГПОД, вторично укороченный пищевод 2-й степени, гастроэзофагеальный рефлюкс (фиг. 4). Основными симптомами были: изжога, боли за грудиной, дисфагия, ночные регургитации желудочного содержимого, приступы бронхиальной астмы. После медикаментозной предоперационной терапии 31.11.2000 г. выполнены операции: операция антирефлюкса по указанной методике, удаление желчного пузыря с конкрементами. Послеоперационный период прошел с умеренным обострением бронхиальной астмы. Потребовалось увеличение дозы гормональных препаратов в течение 5 дней. Других осложнений не было. Выписали по выздоровлению на 21 день, со дня поступления в стационар.
На рентгенограммах, выполненных через 19 дней после операции, в положении лежа на животе с приподнятым левым боком зафиксирован момент прохождения бария через зону клапана во время акта глотания бариевой взвеси (фиг. 5) и момент его завершения, когда стенки пищевода и створки клапана еще сохраняют следы бариевого контраста (фиг.6). Откидная створка возвратилась к неподвижной и укрыла ПЖП. Через 3 минуты после глотка бариевой кашицы проведена проба Вальсальвы. Рефлюкса контрастной массы в пищевод нет (фиг.7).
Таким образом, восстановленная над диафрагмой антирефлюксная функция клапана Губарева надежно предупреждают ГЭР, без коррекции давления НПС.
Предложенный способ лечения ГЭРБ прост в исполнении. Он не предусматривает низведение кардии под диафрагму и поэтому относительно малотравматичен. Эффективная функция клапана, независимо от состояния подвижности пищевода и тонуса НПС, делает этот способ лечения ГЭРБ универсальным. Он не требует предоперационных динамических исследований пищевода и НПС, т.к. с ними не связывают ключевую причину патогенеза ГЭРБ.
Источники информации 1) Алексеенко А.В., Рева В.Б., Соколов В.Ю. «Выбор способа пластики при грыжах пищеводного отверстия диафрагмы» — Хирургия. — 2000. — 10. С. 12-14.
2) Галимов О.В., Сахаутдинов В.Г., Сендерович Е.И., Федоров С.В. «К методике фундопликации при хирургическом лечении рефлюкс-эзофагита». Вести хир., 1997. Т. — 156, 3, с. 47-48.
3) Каншин Н.Н., Чисов В.И. «Клапанная гастропликация при коротком пищеводе 11-степени». — Хирургия. — 1969. 12. — С. 55-58.
4) Кубышкин В.А. и Федоров В.Д., Корняк Б.С., Азимов Р.Х. «Место лапароскопической хирургии в гастроэзофагеальной рефлюксной болезни». — Хирургия. — 1999. — . 11. — С. 4-7.
5) Оскретков В.И., Ганков В.А. «Результаты хирургической коррекции недостаточности кардии». Хирургия, 1997, 8, 43-46.
6) Петровский Б.В., Каншин Н.Н., Николаев Н.О. «Хирургия диафрагмы». Медицина. Л. отд., 1966, с. 175.
7) Шалимов А.А., Саенко В.Ф., Шалимов С.А. «Хирургия пищевода» — М.: Медицина. — 1975. — С. 116 и 109.
8) Шептулин А.А., Хромов В.Л., Санкина Е.А. «Современное представление о патогенезе, диагностике и лечении рефлюкс-эзофагита» Клин. мед. — 1995. — 6. — С. 11-14.
9) Эфендиев В.М., Касумов Н.А. «Хирургическая коррекция нарушений замыкательной функции кардии». Хирургия — 1999. — 6 — С. 27-30.
10) Alien M.S., Trastek V.F., Deschamps C., Pairolero P.C. «Intrathoracic stomach. Presentation and results of operation» J. Thorac. Cardiovasc. Surg. — 1993 Feb. — Vol. 105. — N. 2. — P. 253-8.
11) Castell D.O. New York. — 1985. — P. 3-9.
12) Gastal O.L., Hagen J.A., Peters J.H., Campos G.M., Hashemi M., Thisen J., Bremner C.G., DeMttster T.R. «Short esophagus: analisis of predictors and clinical implications» Arch. Surg. — 1999 Jun. — Vol. 134.-N. 6. — P. 633-6.
13) Kabat J. , Pafko P. «Chrurgike osetreni refluxni nemoci jicnu pri kratkem jicnu» Rozhl. Chir. — 1994 Nov. — Vol. 73. — N. 7. — P. 345-7.
14) O Hanrahan Т., Marples M., Bencewicz J. «Recurrent reflux and wrap disruption after Nissen fundoplication: Detection incidence and timing». G. Surg. — 1990, — vol. 77, N 5 — P. 545-547.
15) Ramel S. , Thor K., «The ersta procedure, a hemifundoplication for the treatment gastroesophageal reflux disease» Ann. Chir. — 1995. — Vol. 84. -N. 2. — P. 145-9.
Способ лечения гастроэзофагеальной рефлюксной болезни восстановлением функции клапана Губарева над диафрагмой, заключающийся в верхней срединной лапаротомии, мобилизации левой доли печени, рассечении пищеводно-диафрагмальной связки или мембранозной диафрагмы у переднего края кольца пищеводного отверстия диафрагмы, мобилизации грыжевой части желудка и 5,0 см пищевода, отделении диафрагмы от перикарда на 3,0 см в ширину и кпереди от задней линии их сращения, сшивании переднего края пищеводно-желудочного перехода с перикардиальной поверхностью диафрагмы в 3,0 см кпереди от ее пищеводного отверстия, сшивании краев разреза диафрагмы.
Источник
Клапан губарева выражен что значит
У людей с грыжей пищеводного отверстия диафрагмы (ГПОД) мыс под углом Гиса (УГ) в просвете желудка, как и сам УГ, сглажен, поэтому функция сдерживания содержимого желудка от заброса в пищевод полностью осуществляется нижним пищеводным сфинктером (НПС). Когда сфинктер в тонусе покой ему это удаётся, но во время спонтанных релаксаций остаточный его тонус оказывается недостаточным, чтобы сдерживать содержимое желудка от прорыва в пищевод [5, 6, 7].
У больных ГЭРБ складка слизистой оболочки на мысе угла Гиса исчезает, поэтому после эзофагофундорафии, направляющей УГ и его мыс вниз, не происходит герметизация пищеводно-желудочного перехода, на которую рассчитывали Lortat-Jacob и R. Nissen, выполнявшие эту операцию. Не получив ожидаемого результата от эзофагофундорафии, гастроэнтерологи и хирурги склонились к концепции патогенеза, признающей ключевым его фактором слабый (дефектный) НПС и увлеклись его усилением манжеткой из дна желудка по Р. Ниссену. Однако из-за послеоперационной дисфагии, возникающей у 30–40 % больных и частых рецидивов ГЭРБ появились многочисленные её модификации, также не решившие проблемы. Мы проанализировали причины этих осложнений. К примеру, одна из них в том, что у женщин с кардиальной ГПОД, произошла миграция 1 см пищевода, дислоцирующейся в норме в кольце пищеводного отверстия диафрагмы, 3-4 см абдоминального отдела пищевода, 3 см кардиального отдела желудка в средостение. Получается, что пищеводно-желудочный переход переместился вверх минимум на 7,0 см, а пищевод сократился с нормальных 24 см до 17,0 см (24–7=17). К этой длине он адаптировался в течение нескольких лет. Чтобы создать манжетку по Ниссену под диафрагмой потребуется 17- сантиметровый пищевод растянуть на 12,0 см или на 70 % его длины, что не сложно выполнить под наркозом, но на что он реагирует тоническим спазмом продольной мускулатуры, вывёртывающим или разрушающим манжетку. В результате рецидивирует грыжа и ГЭРБ. Основанием для воссоздания клапана Губарева в средостении служат следующие факты: аксиальные ГПОД (за исключением гигантских грыж) не оказывают прямого вредного воздействия на органы средостения и никогда не ущемляются. Следовательно, нет мотивации для обязательного их устранения низведением под диафрагму. Необоснованность и вредность создания манжетки Р. Ниссена у больных ГЭРБ подтверждена исследованиями продвигающей перистальтики их пищеводов и тонуса НПС [1, 2, 3, 4].
Техника воссоздания клапана Губарева из верхнесрединного абдоминального доступа. Мобилизуют и отводят левую долю печени, низводят под диафрагму грыжевые отделы желудка и пищевода, грыжевой мешок (пищеводно-желудочную мембрану) не иссекают и не рассекают. Через передненижнюю дугу НПС проводят по одному встречному стежку атравматическими иглами на концах моделирующей нити.
Концы нити связывают. При этом образуется складка передней стенки грыжевой части желудка, обращённая вершиной внутрь, а передняя часть её основания подтягивается под пищеводно-желудочный переход. После этого грыжевые отделы пищевода и желудка возвращаются в средостение. Этот оперативный приём можно выполнить открытым и закрытым методом. Продолжительность операции около 15 минут.
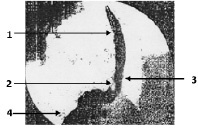
Функция клапана. Пищевой комок, проходя через зону пищеводно-желудочного перехода, растягивает НПС, вместе с передней его дугой отодвигает основание складки кпереди, а её вершину – книзу, и проваливается в желудок (рис. 1).
Рис. 1. Левосторонняя рентгенограмма пищевода и желудка во время обильного питья водной взвеси сернокислого бария: 1 – пищевод; 2 – створка клапана; 3 – НПС; 4 – желудок
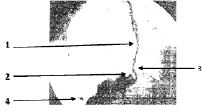
Пропустив пищевой комок в желудок, НПС рефлекторно сокращается и возвращает складку в исходное положение, перекрыв сообщение желудка с пищеводом до очередного приёма пищи. (рис. 2).
В силу особенностей анатомической композиции клапана, при его создании исключается натяжение пищевода и ограничение функционального пространства НПС, поэтому не возникает послеоперационная дисфагия и рецидив болезни в отдалённые сроки.
Рис. 2. Левосторонняя рентгенограмма, отражающие положения створки клапана между приёмами пищи (обозначения соответственно рис. 1)
Материалы. Представленная композиция клапана создана у 9 больных ГЭРБ с кардиальной грыжей пищеводного отверстия диафрагмы.
Результаты. В сроки наблюдений от 9 до 16 лет у всех 9 больных ГЭРБ, оперированных по представленной методике, наступило полное выздоровление. Критериями выздоровления были: отсутствие симптомов ГЭРБ, эндоскопических и гистологических признаков рефлюкс-эзофагита, анатомическая и функциональная сохранность створок клапана, проверенная рентгенологически.
1. Отсутствие клапана Губарева – основной фактор патогенеза ГЭРБ.
2. Складка, созданная из передней стенки грыжевого отдела желудка под пищеводно-желудочным переходом у больных ГЭРБ, выполняет функцию клапана Губарева, прекращая желудочно-пищеводные рефлюксы, не создаёт дисфагию и сохраняет функцию в отдалённые сроки, прослеженные от 9 до 16 лет.
Источник