- Протокол диагностики и лечения пациентов с хроническим гастритом в РБ
- Диагностика при хронических гастритах
- Показания для госпитализации пациента с хроническим гастритом
- Лечение пациента с хроническим гастритом
- Гастрит хронический — симптомы и лечение
- Определение болезни. Причины заболевания
- Этиология
- Симптомы хронического гастрита
- Патогенез хронического гастрита
- Классификация и стадии развития хронического гастрита
- Рабочая классификация ХГ
- Течение хронического гастрита
- Осложнения хронического гастрита
- Язва желудка
- Рак желудка
- Диагностика хронического гастрита
- К какому врачу обратиться при гастрите
- Что нужно обследовать
- Лечение хронического гастрита
- Медикаментозное лечение
- Народные средства для лечения гастрита
- Диета при гастрите
- Хронический гастрит у детей
- Хронический гастрит у беременных
- Прогноз. Профилактика
Протокол диагностики и лечения пациентов с хроническим гастритом в РБ
Хронический гастрит – это хронический воспалительный процесс слизистой оболочки желудка, характеризующийся нарушением ее физиологической регенерации, уменьшением количества железистых клеток, при прогрессировании – атрофией железистого эпителия с развитием кишечной метаплазии, а в последующем – дисплазии. Хронический гастрит обычно вызывается микроорганизмом Нр.
Согласно МКБ-10 хронический гастрит классифицируется как:
- К29.3 хронический поверхностный гастрит;
- К29.4 хронический атрофический гастрит;
- K29.5 хронический гастрит неуточненный:
хронический гастрит антральный;
хронический гастрит фундальный; - К29.6 другие гастриты:
гастрит гипертрофический гигантский;
гранулематозный гастрит;
болезнь Менетрие; - К29.7 гастрит неуточненный;
- К29.8 дуоденит;
- К29.9 гастродуоденит неуточненный.
Клиническими критериями хронического гастрита являются:
- В12-дефицитная анемия (проявление аутоиммунного гастрита);
- железодефицитная анемия, резистентная к стандартной пероральной терапии препаратами железа (может являться проявлением хронического хеликобактерного гастрита, хронического аутоиммунного гастрита).
Диагностика при хронических гастритах
Обязательная диагностика:
- Длина тела, масса тела, ИМТ.
- ОАК.
- ОАМ.
- БИК: глюкоза, ХС, билирубин, АсАТ, АлАТ.
- ЭКГ.
- ЭГДС с гастробиопсией:
из антрального отдела желудка (2 фрагмента – по малой и по большой кривизне в 2 см от пилоруса) – для первичной диагностики Нр- ассоциированного гастрита пациентам в возрасте до 40 лет, которым ранее не проводилась эрадикация;
из антрального отдела желудка (2 фрагмента – по малой и по большой кривизне в 2 см от пилоруса) и тела желудка (2 фрагмента – по малой и большой кривизне в 8 см от кардии) – для оценки результата эрадикационной терапии, а также пациентам, которым ранее проводилась эрадикационная терапия без контроля эффективности;
биопсия для стадирования по OLGA – всем пациентам старше 40 лет, которым ЭГДС проводится впервые; пациентам, у которых ранее выявлялась атрофия умеренной или тяжелой степени, метаплазия или дисплазия слизистой оболочки желудка; при подозрении на аутоиммунный гастрит; при наследственном анамнезе, отягощенном по раку желудка.
Дополнительная диагностика:
- Определение Нр методами, отличными от патоморфологического (при необходимости быстрого ответа, сомнительных результатах гистологического исследования): быстрый уреазный тест или дыхательный 13С-тест, или определение антигенов Нр в кале
- Развернутый ОАК., включая MCV, MCH, ретикулоциты (при активном Нр-гастрите, ассоциированном с анемией).
- Железо сыворотки крови, ферритин (при активном Нр-гастрите, ассоциированном с анемией или подозрении на латентный дефицит железа).
- Витамин В12 сыворотки крови, антитела к париетальным клеткам и внутреннему фактору Кастла (при атрофии в теле желудка в сочетании с признаками макроцитарной анемии).
- Врачебная консультация врача-гематолога, стернальная пункция (при подозрении на В12-дефицитную анемию).
- УЗИ щитовидной железы (при аутоиммунном гастрите).
- Врачебная консультация врача-онколога (при наличии дисплазии тяжелой степени).
- Врачебная консультация врача-аллерголога- иммунолога (при эозинофильном гастрите).
- Антитела к глиадину и тканевой трансглютаминазе (при лимфоцитарном гастрите).
- Илеоколоноскопия, энтероскопия (при гранулематозном гастрите).
- Эндоскопия с увеличением, хромоскопия (при распространенной кишечной метаплазии, дисплазии, подозрении на ранний рак).
Примечание:
- При проведении биопсии биоптаты из каждого отдела желудка помещаются в отдельные флаконы и соответствующим образом маркируются.
- Биопсия для стадирования по OLGA проводится следующим образом: 2 фрагмента из антрального отдела в 2 см от пилоруса по малой и большой кривизне и 1 фрагмент из угла желудка в тот же флакон; 2 фрагмента из тела желудка примерно в 8 см от кардии по большой и малой кривизне; при наличии очаговых изменений – дополнительные биоптаты из них в отдельные флаконы.
Диагностические критерии хронического гастрита
- наличие гистологических признаков хронического гастрита при оценке гастробиоптатов проводится согласно таблице 3 приложения 6 к настоящему клиническому протоколу;
- наличие гистологических признаков атрофии в теле желудка в сочетании с наличием антител к париетальным клеткам и (или) к внутреннему фактору Кастла (для аутоиммунного гастрита).
При хроническом гастрите используют следующие критерии оценки степени тяжести:
- степень активности, воспаления, атрофии и метаплазии определяется по визуально-аналоговой шкале в соответствии с Сиднейской системой, при этом биоптаты из каждого отдела желудка описываются отдельно;
- степень тяжести хронического атрофического гастрита определяется в зависимости от стадии по градационной системе OLGA в соответствии с таблицей.
| Выраженность атрофии (метаплазии)* | Тело желудка | ||||
|---|---|---|---|---|---|
| нет | легкая | умеренная | тяжелая | ||
| Антрум | нет | стадия 0 | стадия I | стадия II | стадия II |
| легкая | стадия I | стадия I | стадия II | стадия III | |
| умеренная | стадия II | стадия II | стадия III | стадия IV | |
| тяжелая | стадия III | стадия III | стадия IV | стадия IV | |
* Выраженность атрофии (метаплазии) определяется по проценту атрофированных и (или) метаплазированных желез с учетом всех биоптатов из данного отдела желудка: менее 30 % – легкая атрофия (метаплазия), 30–60 % – умеренная атрофия (метаплазия), более 60 % – тяжелая атрофия (метаплазия).
легкий атрофический гастрит – стадия I;
умеренный атрофический гастрит – стадия II;
тяжелый атрофический гастрит – стадии III, IV.
Наличие и степень тяжести дисплазии определяется по следующим критериям:
- дисплазия эпителия диагностируется по наличию клеток эпителия с увеличенными гиперхромными ядрами, снижению (исчезновению) бокаловидных клеток и муцина, наличию амфофильности (базофильности) цитоплазмы; эти признаки вовлекают поверхностный эпителий; отсутствуют признаки реактивного (регенерирующего) эпителия (созревание эпителия по направлению к поверхности – в клетках увеличивается количество цитоплазмы, ядра уменьшаются и локализуются базальнее; имеется ассоциация с прилежащим активным воспалением; митотическая активность ограничена шейками желез);
- дисплазия градируется на дисплазию низкой и высокой степени;
- дисплазия высокой степени (тяжелая дисплазия, cancer in situ) характеризуется следующими признаками: кубический эпителий с высоким ядерно-цитоплазматическим отношением, выраженными амфофильными ядрышками; множественные, в том числе и атипичные, митозы; выраженная ядерная стратификация и потеря полярности (потеря базальной ориентации, ядра смещаются в апикальную половину клетки и выступают в просвет); архитектурные аномалии; наличие выраженных структурных аномалий (крибриформность желез, железы «спинка-к-спинке», избыточное ветвление) в области дисплазии высокой степени следует классифицировать как рак вне зависимости от наличия или отсутствия десмопластических изменений;
- дисплазия низкой спепени диагностируется, если присутствуют общие критерии дисплазии, но отсутствуют критерии дисплазии высокой степени.
Хронический гастрит классифицируется в соответствии с Хьюстонско- Сиднейской системой следующим образом:
- неатрофический гастрит (Hp, другие факторы);
- атрофический гастрит:
- аутоиммунный;
- мультифокальный (Нр, особенности питания, факторы среды);
- особые формы гастрита:
химический (химические раздражители, желчь, НПВС);
радиационный (лучевые поражения);
лимфоцитарный (идиопатический, иммунные механизмы, глютен, Hp);
неинфекционный гранулематозный (Болезнь Крона, саркоидоз, гранулематоз Вегенера, инородные тела, идиопатический);
эозинофильный (пищевая аллергия, другие аллергены);
другие инфекционные (бактерии (кроме Нр), вирусы, грибы, паразиты).
Формулировка диагноза хронического гастрита включает:
- нозологию, тип (при особой форме – ее характеристику);
- этиологический фактор (если возможно);
- характеристику степени контаминации Нр, воспаления, активности, атрофии и метаплазии по результатам топической патогистологической характеристики (антрум, тело, при наличии – угла желудка или других отделов);
- характеристику тяжести атрофического гастрита;
- характеристику анемии (при ее наличии).
Цели лечения хронического гастрита
- при Нр-гастрите – достижение эрадикации Нр, уменьшение воспалительных изменений и остановка прогрессирования атрофии слизистой оболочки желудка пациента;
- при нехеликобактерных гастритах – уменьшение воспалительных изменений слизистой оболочки желудка пациента;
- купирование анемии.
Показания для госпитализации пациента с хроническим гастритом
- тяжелые проявления и (или) необходимость уточнения диагноза при особых формах гастрита (госпитализация пациента в гастроэнтерологические отделения ГОЗ, ООЗ);
- B12-дефицитная анемия средней или тяжелой степени, обусловленная аутоиммунным гастритом (госпитализация пациента в терапевтическое или гастроэнтерологическое отделения РОЗ, ГОЗ, ООЗ).
Лечение пациента с хроническим гастритом
- мероприятия по питанию и образу жизни: соблюдение принципов здорового питания, отказ от алкоголя, курения, ограничение применения гастротоксических лекарственных средств (например, НПВС) и других химических раздражителей;
- при Нр-гастрите – эрадикационная терапия Нр.
Пациенты с хеликобактерным атрофическим гастритом умеренной или тяжелой степени, гастритом с метаплазией или дисплазией, аутоиммунным атрофическим гастритом и особыми формами гастрита относятся к группе диспансерного наблюдения Д(III) и подлежат диспансерному наблюдению у врача-терапевта участкового (врача общей практики) постоянно.
Объем и частота обследования при диспансерном наблюдении составляют:
- при хроническом хеликобактерном атрофическом гастрите умеренной или тяжелой степени без дисплазии; легкой степени с метаплазией (OLGA II-IV):
1 раз в год: медицинский осмотр;
1 раз в 3 года: биохимическое исследование крови (железо, ферритин), ЭГДС с биопсией для стадирования по OLGA;
по показаниям: УЗИ ОБП, R-скопия желудка с бариевой взвесью; - при хроническом хеликобактерном атрофическом гастрите с дисплазией, аутоиммунном атрофическом гастрите проводится:
1 раз в год: медицинский осмотр, биохимическое исследование крови (железо, ферритин);
ЭГДС с биопсией для стадирования по OLGA: 1 раз в 3 года – при аутоиммунном атрофическом гастрите; 2 раза в год – при легкой (умеренной) дисплазии. В случае выявления тяжелой дисплазии (по результатам исследования биопсийного материала) проводится повторная ЭГДС с последующей врачебной консультацией врача-онколога; по показаниям: врачебная консультация гематолога. - при реинфекции Нр – проведение эрадикационной терапии с последующим контролем эффективности эрадикации: повторная ЭГДС с биопсией из тела и антрального отдела желудка или 13С-углеродный дыхательный тест на Нр, или анализ кала на антигены Нр через 4–8 недель после окончания лечения. При персистировании Нр инфекции – врачебная консультация врача-гастроэнтеролога.
Критериями эффективности лечения и диспансерного наблюдения пациента являются: исчезновение инфекции Нр, уменьшение воспалительных изменений слизистой оболочки желудка, отсутствие прогрессирования атрофии, метаплазии и дисплазии, отсутствие анемии при аутоиммунном атрофическом гастрите.
Источник
Гастрит хронический — симптомы и лечение
Что такое гастрит хронический? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аверин А. А., эндоскописта со стажем в 14 лет.
Определение болезни. Причины заболевания
Хронический гастрит (ХГ) — это рецидивирующее, длительно текущее воспаление слизистой оболочки желудка, протекающее с её структурной перестройкой, приводящей к атрофии, дистрофии и дисрегенерации. В результате этих изменений происходит нарушение функции секреции соляной кислоты и пепсина (ферментов пищеварения), а также моторики и синтеза гастроинтестинальных гормонов.
Распространенность ХГ среди взрослого населения, по данным разных авторов, составляет 80-85%. Среди всех форм гастрита преобладает Helicobacter pylori ассоциированный ХГ, который составляет 85-90% всех форм ХГ. Распространенность инфекции Helicobacter pylori в РФ составляет до 80% взрослого населения.
Самой редкой формой ХГ является аутоиммунный гастрит (в три раза чаще встречается у женщин). В его основе лежит выработка антител к париетальным клеткам (продуцирующим ферменты пищеварения) и внутреннему фактору Касла (ферменту, превращающему неактивный B12 в активный).
Этиология
Все причины развития ХГ разделяются на две большие группы: предрасполагающие и причинные факторы.
К предрасполагающим факторам (создающим неблагоприятный фон и высокий риск развития ХГ) относятся:
- алиментарные погрешности (связанные с нерегулярным, неполноценным питанием);
- курение табака;
- наследственная предрасположенность;
- конституциональная отягощённость.
Причинные факторы делятся на внешние и внутренние.
Внешние причинные факторы хронического гастрита:
- инфекция Helicobacter Pylori (HP-инфекция);
- лекарственное повреждение слизистой оболочки желудка (отдельно стоит НПВС-гастрит);
- повреждение слизистой оболочки радиацией;
- другие инфекции, за исключением HP;
- алкогольный гастрит.
Внутренние причинные факторы хронического гастрита:
- рефлюкс (обратный ток) желчи;
- хроническая гипоксия (кислородное голодание);
- аутоиммунные процессы;
- нарушение обмена веществ;
- эндокринные дисфункции.
Предрасполагающие факторы под действием внешних и внутренних причинных факторов приводят к развитию и/или обострению ХГ.
Таким образом, в основе ХГ лежит не только воспалительный процесс, но и дисметаболические, дисрегенераторные, дистрофические и атрофические процессы в слизистой оболочки желудка, которые в итоге приводят к функциональной недостаточности органа.
Симптомы хронического гастрита
Неспецифические симптомы хронического гастрита можно разделить на следующие группы:
- болевой синдром;
- синдром желудочной диспепсии (нарушение пищеварения);
- общее недомогание.
Болевой синдром часто играет ведущую роль в клинической картине заболевания. Именно он чаще всего заставляет пациентов обратиться за помощью к врачу.
Где болит при гастрите
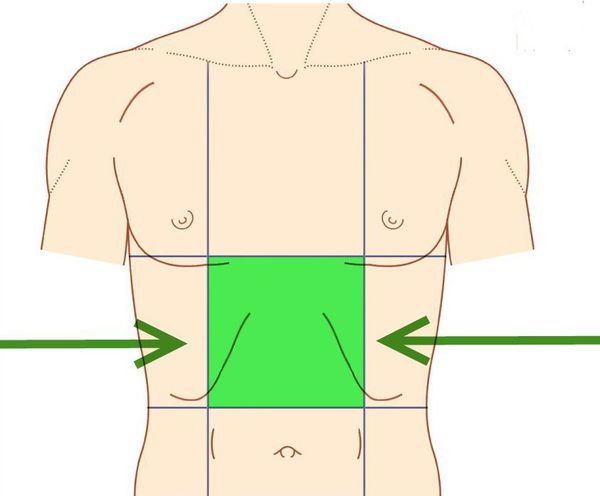
В большинстве случаев боль локализуется в эпигастрии (области, соответствующей проекции желудка на переднюю брюшную стенку), реже — в других отделах живота.
Признаком хронического гастрита с секреторной недостаточностью является боль сразу после приёма пищи, при ХГ с увеличенной секрецией боль чаще появляется спустя 1-1,5 часа после еды.
Синдром желудочной диспепсии характеризуется нарушением переваривания пищи, что сопровождается следующими симптомами:
- снижением аппетита;
- изжогой;
- тошнотой;
- отрыжкой;
- рвотой;
- дискомфортом в животе после приёма пищи.
Нарушения общего состояния организма в случае неосложнённых форм ХГ значительно не меняется. При нарастании степени воспалительных изменений слизистой желудка оно нарушается довольно часто. Могут наблюдаться:
- снижение веса;
- нарушение обмена витаминов (витаминов группы В, аскорбиновой кислоты);
- непереносимость некоторых продуктов и другое.
Очень часто в процесс вовлекаются печень, поджелудочная железа и кишечник. При длительно текущем ХГ появляются отклонения со стороны нервно-психической сферы.
В целом клиническую картину ХГ определяет характер нарушения желудочной секреции и моторно-эвакуаторной функции. Вначале заболевание длительное время протекает бессимптомно. Самым первым, как правило, возникает болевой синдром, далее по мере прогрессирования изменений в слизистой желудка присоединяются синдром диспепсии и общее недомогание. В клинической картине превалировать может любой из перечисленных выше синдромов.
Если не обращать внимания на симптомы заболевания, то ХГ будет прогрессировать, и изменения в слизистой оболочке станут необратимыми (атрофия и/или дисплазия). В финальной стадии заболевания может развиться рак желудка.
Патогенез хронического гастрита
В основе патогенеза ХГ лежит воспаление слизистой оболочки, приводящее к её структурной перестройке. При наличии предрасполагающих факторов и воздействии внешних или внутренних причин запускается процесс длительно текущего воспаления.
В основе хронического воспаления лежит круглоклеточная воспалительная инфильтрация нейтрофилами (видами лейкоцитов крови) и другими клетками иммунной системы слизистой желудка. В результате длительно текущей воспалительной реакции запускаются процессы перестройкой структуры слизистой оболочки желудка и развития в ней дисрегенераторных процессов (нарушенной регенерации) с последующим переходом в дистрофию и атрофию. Это в конечном итоге приводит к нарушению функции желудка, проявляющейся гипо- или ахлоргидрией (снижением или отсутствием соляной кислоты в желудочном соке) и желудочной ахилией.
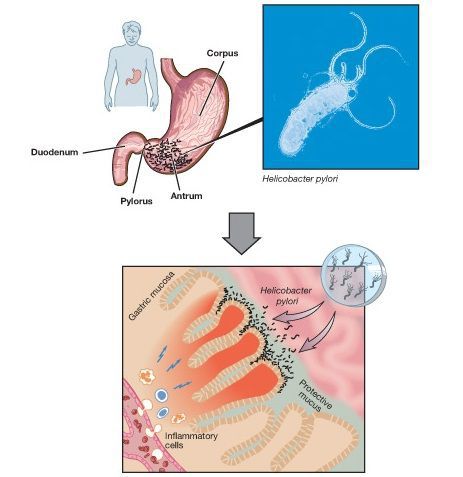
В настоящее время ведущую роль в развитии ХГ занимает HP-инфекция (гастрит типа В). Патогенез воздействия данного возбудителя на желудок хорошо иллюстрирует каскад Correa, суть которого заключается в том, что хроническая инфекция Helicobacter Pylori вызывает изменения в тканях слизистой желудка.
Эта перестройка слизистой последовательно приводит к атрофии, кишечной метаплазии и дисплазии, с исходом в рак желудка. Развитие желудочной атрофии — это критический шаг перехода ХГ в рак желудка.
Вторым по частоте можно назвать лекарственный гастрит (тип С). При данном типе гастрита наиболее изучено влияние на желудок нестероидных противовоспалительных средств (НПВС). Прямого агрессивного действия они, как кислоты, не вызывают (соляная кислота в десятки раз агрессивнее). В основе патогенеза их действия на слизистую желудка лежит блокирование ферментов циклооксигеназы (изомеры ЦОГ-1 и ЦОГ-2). При блокировании ЦОГ-1 происходит подавление синтеза простогландинов (Е2 и I2), которые обеспечивают качество и прочность слизистого барьера (слизисто-бикарбонатного слоя), защищающего слизистую оболочку от агрессивного действия соляной кислоты и пепсина. Поэтому длительный приём НПВС приводит к истончению защитного слоя слизи и повышению агрессивного действия соляной кислоты на слизистую желудка, приводя к хроническому воспалению.
Самой редкой формой ХГ является аутоиммунный атрофический гастрит (гастрит типа А). До сих пор его этиология не известна. В основе лежит выработка иммунными клетками антител к обкладочным клеткам слизистой оболочки (синтезируют соляную кислоту) и внутреннему фактору Касла (участвует в усвоении железа в кишечнике). В результате этого развиваются воспалительные изменения, очень рано приводящие к атрофии и ахлоргидрии, часто сочетающейся с анемией Аддисона — Бирмера.
Классификация и стадии развития хронического гастрита
В настоящее время нет общепризнанной классификации заболевания. В клинической практике в РФ чаще всего используют рабочую классификацию, созданную на базе классификации С.М. Рысса и Хьюстонской модификации Сиднейской классификации ХГ. Она составлена с включением клинического и функционального разделов, с обозначением их (в духе Сиднейской системы) грамматическими терминами «флексия» (окончание). В группу ХГ типа С включены также лекарственные и профессиональные формы ХГ. [7]
Рабочая классификация ХГ
По этиологии и патогенезу (префикс):
- ХГ типа А: аутоиммунный фундальный атрофический, включая ассоциированный с мегалобластной анемией Аддисона — Бирмера;
- ХГ типа В: бактериальный антральный неатрофический, ассоциированный с НР-инфекцией;
- ХГ типа АВ: сочетанный атрофический пангастрит (с поражением всех отделов желудка).
По топографо-морфологическим особенностям (корень или ядро):
- по локализации:
- фундальный ХГ (тип А);
- антральный ХГ (тип В);
- пангастрит (тип АВ) с преимущественным поражением антрального или фундального отдела;
- по морфологическим критериям:
- поверхностный ХГ;
- интерстициальный ХГ;
- атрофический ХГ с лёгкой, средней или тяжёлой формой атрофии;
- ХГ с кишечной метаплазией (полной или неполной, тонкокишечной или толстокишечной).
По специфическим морфологическим признакам (суффикс):
- по выраженности воспалительного процесса в слизистой желудка:
- минимальный;
- незначительный;
- умеренный;
- выраженный (зависит от степени лимфоплазмоцитарной воспалительной инфильтрации слизистой желудка);
- по активности ХГ:
- активность отсутствует;
- лёгкая (I);
- средняя (II);
- ▪ высокая (III) (зависит от наличия и выраженности нейтрофильного — гранулоцитарного компонента в воспалительной инфильтрации слизистой желудка);
- по наличию и выраженности контаминации СОЖ НР-инфекцией:
- отсутствует;
- лёгкая (I);
- средняя (II);
- высокая (III);
По клиническим особенностям:
- ХГ (типа В) с преобладанием болевого синдрома (Gastritis dolorosa);
- ХГ (типа А) с преобладанием диспепсических явлений;
- ХГ с латентным (бессимптомным) течением (
По функциональным критериям (флексия) выделяют следующие формы хронического гастрита:
- ХГ с сохранённой (и повышенной) секрецией;
- ХГ с секреторной недостаточностью (умеренной, выраженной, тотальной).
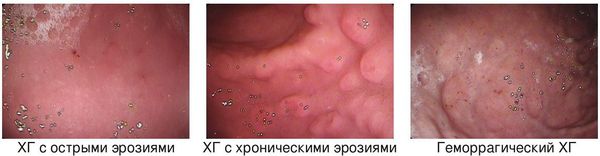
Эндоскопические критерии ХГ:
- эритематозный (экссудативный) поверхностный ХГ;
- ХГ с плоскими (острыми) эрозиями;
- ХГ с возвышающимися (хроническими) эрозиями;
- геморрагический ХГ;
- гиперпластический ХГ;
- ХГ, осложнившийся ДГР (рефлюкс-гастрит).
При формулировке диагноза применяют следующий алгоритм: Префикс (этиология) — Корень (локализация) — Суффикс (морфология) — Флексия (функция) с добавлением эндоскопических критериев.
Пример постановки диагноза: Хронический хеликобактерный гастрит антрального отдела желудка с умеренно выраженным воспалением, средней степени активности, высокой контаминацией пилорическим хеликобактером с сохранённой секрецией.
В связи с большей доступностью морфологической оценки состояния слизистой желудка по результатам исследований биопсийного материала всё чаще применяется классификация ХГ по системе OLGA (Operative Link for Gastritis Assessment). Со временем морфологическая классификация ХГ станет ведущей в мире.
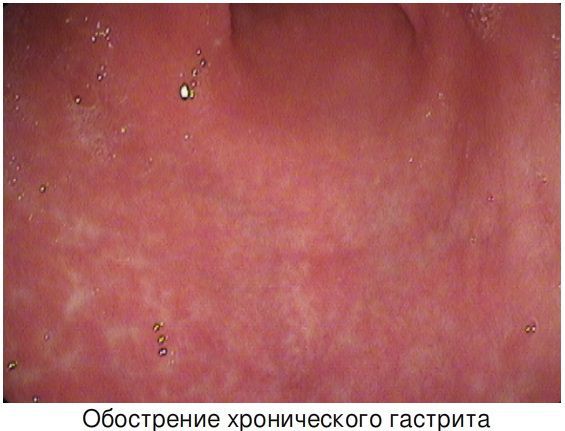
ХГ, как и все хронические заболевания, имеет две стадии: обострения и ремиссии, которые последовательно сменяют друг друга. С каждым обострением в слизистой происходят всё большие структурные изменения. Обострение и ремиссию ХГ можно подтверждать клинически или эндоскопически (наиболее точное подтверждение — по результатам ЭГДС и морфологии биопсийного материала).
Исходя из причины возникновения выделяют следующие виды хронического гастрита: вызванные инфекцией Helicobacter Pylori, лекарственный и аутоиммунный атрофический гастрит.
Вызванный заражением Helicobacter Pylori (HP-инфекция)
В настоящее время ведущую роль в развитии ХГ занимает HP-инфекция (гастрит типа В). Большинство взрослого населения старше 60 лет инфицировано данной бактерией. В России среди детей после 5 лет инфицировано 30 %, в возрасте 15-20 лет — 63 %, взрослые — более 85 % [10] . Патогенез воздействия данного возбудителя на желудок заключается в том, что хроническая инфекция Helicobacter Pylori вызывает изменения в тканях слизистой желудка. Длительное время инфекция протекает без симптомов. По мере распространения воспаления на тело желудка и повышении ответной реакции слизистой оболочки появляются первые симптомы гастрита. Чем длительнее протекает инфекция, тем сильнее перестройка структуры слизистой. Эта перестройка слизистой последовательно приводит к атрофии, кишечной метаплазии и дисплазии, с исходом в рак желудка. Развитие желудочной атрофии — это критический шаг перехода ХГ в рак желудка.
Лекарственный гастрит (тип С)
Это вторая по частоте форма гастрита. Наиболее изучено влияние на желудок нестероидных противовоспалительных средств (НПВС). Прямого агрессивного действия они, как кислоты, не вызывают (соляная кислота в десятки раз агрессивнее). В основе патогенеза их действия на слизистую желудка лежит блокирование ферментов циклооксигеназы (изомеры ЦОГ-1 и ЦОГ-2). При блокировании ЦОГ-1 происходит подавление синтеза простогландинов (Е2 и I2), которые обеспечивают качество и прочность слизистого барьера, защищающего слизистую оболочку от агрессивного действия соляной кислоты и пепсина. Поэтому длительный приём НПВС приводит к истончению защитного слоя слизи и повышению агрессивного действия соляной кислоты на слизистую желудка, вызывая хроническое воспаление.
Аутоиммунный атрофический гастрит (гастрит типа А)
Самой редкой формой ХГ является аутоиммунный атрофический гастрит (гастрит типа А). До сих пор его этиология не известна. В основе лежит выработка иммунными клетками антител к обкладочным клеткам слизистой оболочки (синтезируют соляную кислоту) и внутреннему фактору Касла (участвует в усвоении железа в кишечнике). В результате этого развиваются воспалительные изменения, очень рано приводящие к атрофии и ахлоргидрии (состоянию, при котором в желудочном соке отсутствует соляная кислота). Также нарушается обмен витамина В12, усугубляющий течение анемии.
Помимо перечисленных, выделяется группа специфических видов хронического гастрита.
Радиационный гастрит — причинным фактором выступает ионизирующее излучение, которое оказывает как прямое поражающее действие на слизистую оболочку, так и через каскад реакций с образованием свободных радикалов и перекисного окисления липидов клеточных мембран. В результате при длительном воздействие доз ионизирующего излучения, превышающих предельный порог, развивается хронический лучевой гастрит.
Лимфоцитарный гастрит характеризуется специфическим воспалением в слизистой облочке желудка, которое развивается на фоне протекания глютеновой энтеропатии — целиакии (патологического нарушения работы кишечника, при котором наблюдается непереносимость глютена). Происходит поражение собственными антителами слизистой оболочки с развитием хронического воспаления.
Гранулематозный гастрит развивается в результате вовлечения желудка в воспалительный процесс при болезни Крона (хроническом воспалительном заболевании кишечника) и протекает со сходными поражениями слизистой в виде эрозий и язв. В слизистой формируются специфические очаги хронического воспаления — гранулемы.
Эозинофильный хронический гастрит развивается при пищевой аллергии. При несоблюдении диеты, исключающей аллерген, развивается хроническое воспаления в слизистой оболочке желудка. Чем чаще аллергены попадают в желудок, тем ярче проявления гастрита.
Течение хронического гастрита
ХГ — длительно текущее заболевание: до развития выраженной структурной перестройки слизистой желудка в виде атрофии, дистрофии или дисплазии проходит в среднем 18-25 лет. Со временем каждое обострение приводит к распространению воспалительного процесса не только по площади (вширь), но и в глубину слизистой оболочки. При вовлечении в процесс тела и фундального отдела желудка начинает падать продукция соляной кислоты и пепсина, что приводит к нарушению пищеварения.
Осложнения хронического гастрита
Наиболее часто встречаются следующие осложнения ХГ:
- кровотечения;
- дефицит витаминов группы В;
- железодефицитная анемия (при снижении синтеза внутреннего фактора Касла);
- нарушения пищеварения (мальабсорбция и диспепсия);
- атрофия слизистой желудка;
- рак желудка.
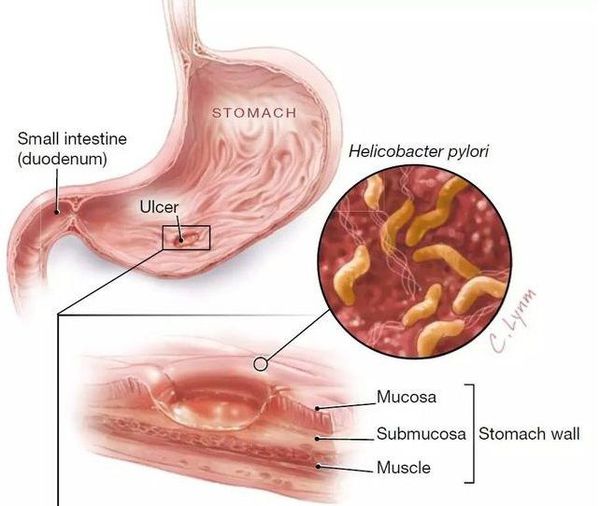
Язва желудка
На данный момент нет чёткого представления, когда гастрит переходит в язвенную болезнь. Чаще всего язва желудка, как осложнение гастрита, возникает в результате длительно протекающей инфекции H. Pylori и/или частого употребления (НПВП) для обезболивания. В качестве первых признаков развития язвы желудка может быть усиление основных симптомов гастрита. Чаще всего симптомы остаются прежними, но не происходит отклика на стандартную терапию. При язве может развиться кровотечение, что приводит к появлению новых симптомов: усилению боли, чёрному стулу, рвоте с примесью крови. При развитии язвы прогноз становится менее благоприятным. Необходима своевременная диагностика (эзофагогастродуоденоскопия) и проведение коррекции схемы лечения при развитии этого осложнения.
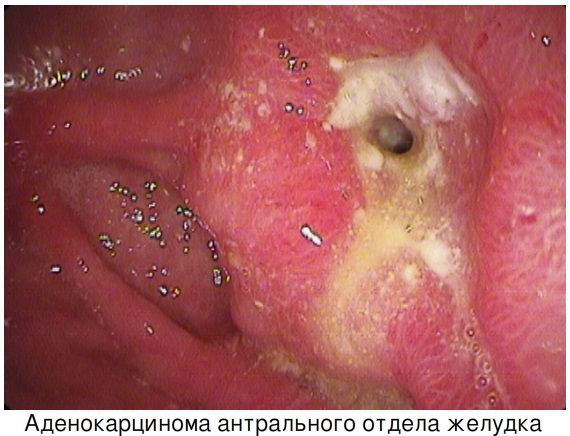
Рак желудка
Самым грозным осложнением длительно протекающего ХГ является рак желудка. Его связь с ХГ до конца не изучена, но и не опровергнута. Инфекция Helicobacter Pylori признана комитетом ВОЗ канцерогеном первого класса. Также доказано, что инфицирование НР приводит к увеличению заболеваемости раком антрального отдела желудка в 4-6 раз. [2] Эрадикация (уничтожение) данного возбудителя снижает риски развития рака желудка. В этом аспекте также изучается наследственная отягощённость по раку желудка (отмечена «семейная сегрегация» рака желудка), наличие онкогенной мутации генов-супрессоров опухолевого роста (АРС,р53, k-ras) и других факторов. К предраковому состоянию относится сочетание атрофии слизистой желудка с дисплазией (II-III степени).
Также онкогенный потенциал несёт аутоиммунный атрофический гастрит тела и свода желудка. В результате агрессии иммунной системы против обкладочных клеток слизистой желудка развивается хроническое воспаление, приводящее к атрофии с последующей дисплазией и метаплазии и в финале – к трансформации в рак желудка.
Наименьший онкогенный потенциала несут химический реактивный и лимфоцитарный гастрит. При химическом гастрите воспаление в слизистой формируется при воздействии агрессивных веществ или обратном токе желчи. При лимфоцитарном ХГ воспалительные изменения слизистой сопровождаются лимфоплазоцитарной инфильтрацией собственной пластинки слизистой с повышенным содержанием зрелых Т-лимфоцитов, при этом часто формируются хронические (полные эрозии) и фовеолярная гиперплазия слизистой. Причины развития лимфоцитарного ХГ неясны. В 40-50% случаев он сочетается с целиакией (спру). [1]
Диагностика хронического гастрита
В основе диагностики ХГ лежат инструментальные и лабораторные способы исследования, сбор анамнеза заболевания и выявление факторов риска.
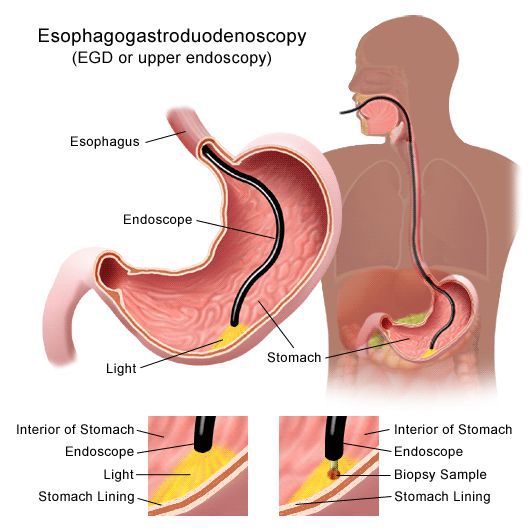
К какому врачу обратиться при гастрите
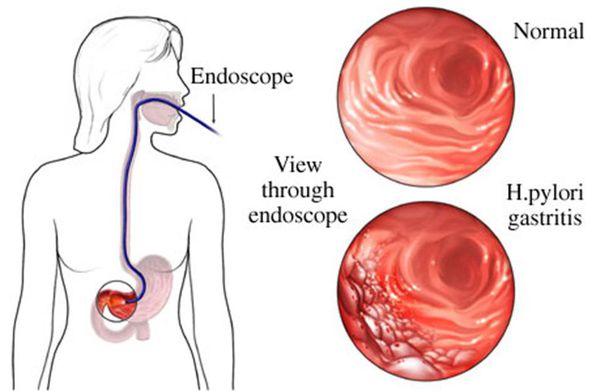
Для диагностики хронического гастрита необходимо обратиться к терапевту/педиатру или гастроэнтерологу. Врач выпишет направления на ЭГДС (эзофагогастродуоденоскопию) и другие виды обследований для постановки диагноза.
Что нужно обследовать
«Золотым стандартом» диагностики является проведение эндоскопического обследования желудка с измерением кислотности (эндоскопической топографической рН-метрией), биопсией для морфологического анализа и выявления инфекции Helicobacter Pylori. Совпадение диагнозов, поставленных в результате эндоскопического и морфологического исследований, не превышает 70%. [1] Это говорит об актуальности забора биопсийного материала при каждой ЭГДС с подозрением на гастрит.
Как проводится обследование при гастрите:
Повышает диагностическую ценность ЭГДС применение окраски слизистой метиленовым синим (окрашивает в сине-голубой цвет участки кишечной метаплазии и опухолевого роста).
Как вспомогательный метод применяется рентгеноскопия желудка, позволяющая оценить микрорельеф слизистой и моторную функцию. Могут выявляться язвенные дефекты и раковые изменения.
Из методов функциональной диагностики применяются рН-метрия и электрогастрография. Измерение кислотности можно проводить как при ЭГДС (топографическая рН-метрия), так и измерять её суточные колебания (суточное рН-мониторирование) при постановке специального трансназального зонда в желудок. Полученные данные отражают степень выработки соляной кислоты и косвенно могут указывать на процессы атрофии слизистой желудка. По результатам электрогастрографии судят о моторно-эвакуаторной функции желудка.
Данные УЗИ брюшной полости, биохимии крови, клинического анализа крови носят вспомогательный характер и помогают проводить дифференциальную диагностику в сложных случаях.
Лечение хронического гастрита
В основе лечения ХГ лежит полное или частичное исключение факторов «агрессии» на слизистую желудка, что позволяет ей восстановиться. Начинается терапия обострения с соблюдения щадящей диеты (вариант диеты с механическим и химическим щажением) — диета №1 и №2 по Певзнеру.
Медикаментозное лечение
Воздействие лекарственных средств направлено на снижение синтеза соляной кислоты, повышение защитных свойств слизисто-бикарбонатного слоя и регенерации слизистой. Из препаратов применяются следующие группы:
- Ингибиторы протонной помпы (ИПП): омепразол, пантопразол, рабепразол, лансопразол, эзомепразол. Механизм действия основан на снижении синтеза соляной кислоты протонной помпой. Эффективно снижают выработку соляной кислоты, привыкание не развивается.
- Блокаторы Н2-гистаминовых рецепторов: циметидин, ранитидин, фамотидин, низатидин, роксатидин. Механизм действия основан на блокировании действия гистамина на париетальные и обкладочные клетки, что приводит к снижению выработки пепсина и соляной кислоты. Увеличивают образование простагландинов, повышая защиту слизистой и стимулируя процессы регенерации. При длительном приёме развивается привыкание, что требует постоянного увеличения дозы.
- Цитопротекторы: препараты висмута (висмута субнитрат, висмута трикалия дицитрат, висмута нитрат основной), сукральфат (алюминиевая соль октасульфата сахарозы), мизопростол (синтетический простагландин).
- Антибактериальные препараты для эрадикации инфекции Helicobacter Pylori — всегда применяется в комбинациях двух или трёх препаратов (полусинтетические пенициллины, макролиды, тетрациклины, производные нитроимидазола).
- Прокинетики: метоклопрамид, домперидон, итоприда гидрохлорид, тримебутин — для снижения частоты рефлюксов желчи.
- Спазмолитики: дротаверин, гиосцина бутилбромид, мебеверин — для купирования спастического болевого синдрома.
- Заместительная терапия ферментами и препаратами желудочного сока — проводится при атрофическом гастрите и ахлоргидрии.
Другие лекарственные средства применяются в комплексе лечения сопутствующих заболеваний или осложнений ХГ.
Народные средства для лечения гастрита
Также может использоваться вспомогательное лечение: фитотерапия и желудочные сборы на основе листьев подорожника, корня девясила, душицы, полыни горькой, тысячелистника, девясила и других лекарственных растений. Применяются минеральные воды слабой газации и минерализации в подогретом виде за 60 минут до еды из расчёта 3 мл на 1 кг массы тела. Для этого используют Ессентуки № 4 или № 17, Боржоми, Нарзан или Смирновскую.
Диета при гастрите
В период обострения хронического гастрита применяется щадящая диета с протёртым вариантом готовки блюд. В её основе лежат следующие принципы:
- Механическое щажение обеспечивается за счет выбора пищевых продуктов, при котором учитывается содержание в них грубой клетчатки и продолжительность пребывания различных видов пищи в желудке. А также за счет кулинарной обработки продуктов (тушение, готовка на пару, измельчение пищи до консистенции пюре).
- Химическое щажение основано на повышении содержания жиров (растительного происхождения) и белков (животного происхождения — творог, сыр, яйца, отварные мясо и рыба) на фоне физиологической нормы углеводов, витаминов, микроэлементов, так как жиры тормозят желудочную секрецию, а белки инактивируют соляную кислоту.
- Термическое щажение достигается исключением слишком холодной и горячей пищи, которая травмирует слизистую желудка, оптимальная температура горячих блюд +30-40 °C.
- Ограничение объёма одновременно принятой пищи с целью предупреждения перерастяжения желудка: приём пищи 5-6 раз в день небольшими порциями. Приём пищи должен соответствовать ритму желудочной секреции и проводиться с интервалом 3,5-4,5 часа.
Исключаются продукты, повышающие выработку соляной кислоты желудком. Такие как: солёные приправы, крепкие мясные, рыбные или овощные бульоны, чёрный и мягкий хлеб, выпечка, газированные напитки, крепкий чай, кофе.
Рекомендуются продукты, обладающие средним уровнем стимуляции выработки соляной кислоты: отварное мясо, рыба, большинство ягод и фруктов и слабым уровнем: яйца всмятку, белые сухари или подсушенный хлеб (из муки тонкого помола), каши, сладкие фрукты и овощи.
В щадящей диете с протёртой пищей в ассортимент блюд включают:
- творог пресный, сыр неострый и нежирный, протёртый;
- супы протёртые из сборных овощей (кроме щей и борща), супы овоще-крупяные, молочные крупяные, с вермишелью или измельчёнными макаронами;
- овощи отварные протёртые — кабачки, цветная и брюссельская капуста, томаты, морковь, свекла (обязательное исключение белокочанной капусты, репы, редьки, редиса и бобовых, которые богаты растительными волокнами и эфирными маслами);
- спелые фрукты и ягоды сладких сортов (после тепловой обработки);
- компоты с протёртыми сухофруктами;
- хлеб пшеничный подсушенный.
Блюда готовят на пару, отваривают, разваривают до мягкости, пюрируют, измельчают, подают в тёплом виде.
Рекомендуемые блюда щадящей диеты с непротёртой пищей те же, что и для варианта, описанного выше. Блюда готовят на пару, отваривают, размельчают до мягкости, но не измельчают, подают в теплом виде 5-6 раз в день.
В период ремиссии рекомендуется придерживаться основных принципов здорового питания. При этом исключаются крепкие мясные и рыбные бульоны, грибной отвар, пряности, острые блюда, маринованные и копчёные продукты, обладающие раздражающим действием на слизистую оболочку и способные повышать образование соляной кислоты в желудке. Ограничивается сдобное тесто, пироги, блины, кофе, минеральные воды и напитки, содержащие углекислоту в большом количестве. Вредным является длительное (свыше 10-15 минут) использование жевательной резинки.
Лечение ХГ подбирается индивидуально в зависимости от причины, вызвавшей заболевание, выраженности симптомов и характера морфологических изменений слизистой. В настоящее время нет общепринятых клинических рекомендаций по лечению.
Хронический гастрит у детей
У детей хронический гастрит встречается редко, частота увеличивается с возрастом. Протекает чаще в стёртой форме, симптомы хронического гастрита у взрослых выражены сильнее. При этом реже возникают осложнения (язва, кровотечения и др.). Прогноз при своевременном лечении более благоприятный. Гастрит реже сочетается с инфекцией H. Pylori.
Лечение гастрита у детей аналогично лечению у взрослых, отличия составляют только ограниченный набор препаратов и их дозировки. Из базовых препаратов у детей разрешены: Омепразол с 1 года жизни, Рабепразол с 6 лет, Эзомепразол с 12 лет (данные из иностранных инструкций по применению действующих веществ). Гастропротекторы: Сукральфат с 4 лет. Антациды: Ренни с 12 лет, Гевискон с 12 лет, Маалокс с 15 лет.
Хронический гастрит у беременных
Хронический гастрит у беременных протекает без каких либо особенностей. В первую очередь требуется соблюдение правил здорового питания и исключение вредных факторов. Заболевание не приводит к высокому риску основных врождённых пороков развития, спонтанных выкидышей и преждевременных родов. Ранитидин и Эзомепразол могут применятся при грудном вскармливании, их приём безопасен для новорождённого. Из препаратов применяются: антациды (Ренни, Гевискон) и гастропротекторы (Сукральфат).
Прогноз. Профилактика
Прогноз ХГ обычно благоприятный. Представлять опасность могут лишь предраковые изменения слизистой желудка (кишечная метаплазия и дисплазия) на фоне атрофического гастрита. Своевременное лечение пернициозной анемии, которая развивается при атрофическом аутоиммунном ХГ, в большинстве случаев позволяет предотвратить нежелательное для пациента развитие событий. Следует помнить, что в случае подтверждённого аутоиммунного ХГ карциноид желудка развивается в 10 раз чаще, чем в контрольной группе.
Для того чтобы предупредить возникновение и прогрессирование ХГ необходимо:
- соблюдать правильный режим питания;
- бороться с курением и злоупотреблением алкоголя;
- проводить своевременную санацию полости рта;
- выявлять и лечить другие заболевания органов пищеварения.
Люди с ХГ, особенно с его диффузными атрофическими формами, которые сопровождаются снижением выделения соляной кислоты, должны находиться под диспансерным наблюдением с проведением эндоскопического контроля 1-2 раз в год, а весной и осенью им следует проходить курсы противорецидивной терапии.
Источник