- Расшифровать понятным языком эхографию сердца
- Сердечная недостаточность: симптомы, причины, лечение
- Что такое сердечная недостаточность?
- Какие виды сердечной недостаточности и каковы их симптомы?
- Левосторонняя сердечная недостаточность
- Правосторонняя сердечная недостаточность
- Глобальная сердечная недостаточность
- Систолическая и диастолическая сердечная недостаточность
- Хроническая и острая сердечная недостаточность
- На какие классы делится сердечная недостаточность?
- Как диагностируется сердечная недостаточность?
- Как лечится сердечная недостаточность?
- Каковы шансы на выздоровление от сердечной недостаточности?
- Глобальная систолическая функция левого желудочка сохранена что это значит
Расшифровать понятным языком эхографию сердца
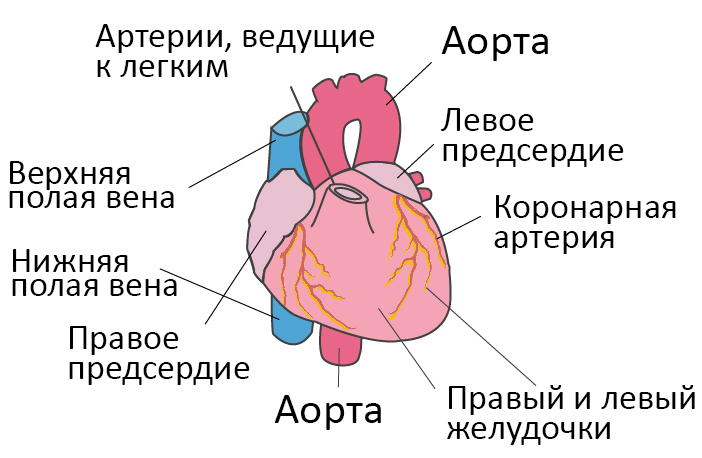
Аорта на уровне синусов Вальсальве — 35 мм (норма до 40 мм), восходящий отдел аорты — 30 мм (норма до 38 мм);
Аортальный клапан: раскрытие створок — 18 мм (норма 16-19 мм)
Левое предсердие: 57×39 мм (норма до 53×40мм)
Правое предсердие: 57×34 мм (норма до 48×40мм)
Полость левого желудочка: По Симпсон:
КДО- 102 мл (N женщины 56-104мл, мужчины 67-155мл)
КСО — 50 мл (N женщины 19-49мл, мужчины 22-58мл)
SV (УО) — 52 мл(И 50-90 мл)
ФВ-51 % (N выше 50%)
Толщина межжелудочковой перегородки: МЖП d — 14 мм (N d до 10 мм)
Толщина задней стенки JDK: ЗСЛЖ d — 14 мм (N d до 11 мм)
Сократимость миокарда левого желудочка: не снижена
Полость правого желудочка: КДР ПЖ 31 мм (Н до 33 мм) свободная стенка ПЖ — 5 мм (норма до 5 мм) Легочная артерия диаметр — 24 мм (норма до 28 мм)
Допплерография:
Пульмональный поток: спектр симметричный. Пульмональная регургитация не выявлена.
Трансмитральный поток: Митральная регургитация 1 ст. Диастолическая дисфункция 1 типа,
Транстрикуспидальный поток: Трикуспидальная регургитация не выявлена. Диастолическая дисфункция не выявлена.
Трансаортальный поток: спектр симметричный. Аортальная регургитация не выявлена.
Комментарий:
Восходящий отдел аорты не расширен, стенки аорты уплотнены.
АК: трехстворчатый, створки не уплотнены, раскрытие створок не снижено, запирательная функция не нарушена.
МК: створки не уплотнены, раскрытие достаточное, запирательная функция не нарушена. Противофаза сохранена.
ТК: створки не уплотнены, функция клапана не нарушена.
Стенки ЛЖ: Гипертрофия стенок ЛЖ
Полости сердца: предсердия расширены.
Локальная сократимость миокарда ЛЖ — не выявлены.
Признаки легочной гипертензии нет.
Перикард без особенностей.
Заключение:’ Умеренная концентрическая гипертрофия миокарда левого желудочка. Дилатация полости левого и правого предсердия с формированием регургитация 1 ст. на митральной клапане. Глобальная систолическая функция миокарда левого желудочка удовлетворительная.Диастолическая дисфункция 1 типа.
Источник
Сердечная недостаточность: симптомы, причины, лечение
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
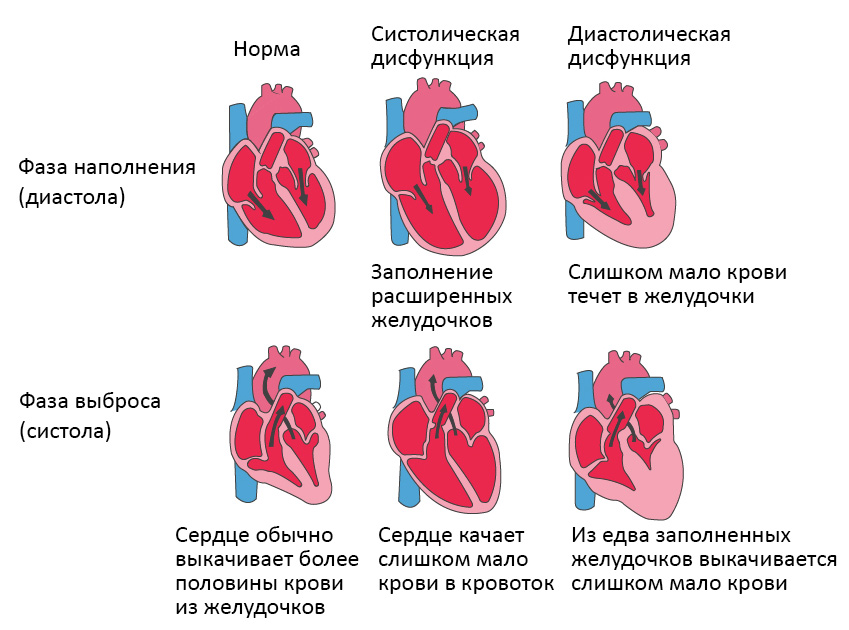
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.
Источник
Глобальная систолическая функция левого желудочка сохранена что это значит
Для аккуратного изучения функции ЛЖ требуется получение нескольких позиций из парастернального и апикального доступов. Вначале обычно получают изображение ЛЖ из парастернального доступа по его длинной (рис. 2.1) и короткой (рис. 2.9, 2.10) осям. Двумерные изображения ЛЖ позволяют точно направить ультразвуковой луч для М-модального исследования (рис. 2.3, 2.4). Нужно подбирать параметры усиления таким образом, чтобы на изображении был хорошо виден эндокард ЛЖ. Трудности в определении настоящих контуров ЛЖ — наиболее частый источник ошибок в определении его функции.
Из апикального доступа визуализация ЛЖ производится в двумерном режиме в четырех и двухкамерной позициях (рис. 2.11, 2.12, 2.14). Также возможно исследование ЛЖ из субкостального доступа (рис. 2.16, 2.18).
Из параметров функции ЛЖ, получаемых с помощью М-модальной эхокардиографии, наиболее информативны следующие: переднезаднее укорочение короткой оси ЛЖ, расстояние от Е-пика движения передней створки митрального клапана до межжелудочковой перегородки [20], амплитуда движения корня аорты.
Переднезаднее укорочение характеризует отношение диастолического (совпадающего с вершиной зубца R электрокардиограммы) и систолического (окончание зубца T) размеров ЛЖ. В норме переднезадний размер короткой оси ЛЖ уменьшается на 30% и более. На рис. 2.4 приведена запись М-модального исследования ЛЖ при нормальном его переднезаднем укорочении, на рис. 5.15C — при дилатационной кардиомиопатии.
Если ориентироваться только на М-модальные измерения, можно допустить серьезные ошибки в оценке функции ЛЖ, так как эти измерения учитывают лишь небольшую часть ЛЖ у его основания. При ишемической болезни сердца сегменты с нарушенной сократимостью могут быть удалены от основания ЛЖ; при этом переднезаднее укорочение ЛЖ создаст ложное представление о глобальной систолической функции ЛЖ. М-модальные измерения размеров ЛЖ не учитывают его длины; при расчете объемов ЛЖ по Teichholz [37] длина короткой оси ЛЖ возводится в третью степень; эта формула крайне неточна. К сожалению, в ряде лабораторий она все еще применяется.
Расстояние от Е-пика движения передней створки митрального клапана до межжелудочковой перегородки — это расстояние между точкой наибольшего раскрытия митрального клапана (в фазу ранней диастолы) и ближайшим участком межжелудочковой перегородки (во время систолы). В норме это расстояние не превышает 5 мм. При снижении глобальной сократимости ЛЖ количество крови, остающейся в его полости в конце систолы, увеличивается, что приводит к дилатации ЛЖ. В то же время снижение ударного объема приводит к уменьшению трансмитрального кровотока. Митральный клапан в этом случае открывается не так широко, как в норме. Амплитуда движения межжелудочковой перегородки также снижается. По мере ухудшения глобальной сократимости ЛЖ расстояние между Е-пиком движения передней створки митрального клапана и межжелудочковой перегородкой все больше увеличивается. В Лаборатории эхокардиографии UCSF данные М-модального исследования для количественной оценки функции ЛЖ не используют, предпочитая им параметры двумерной и допплеровской эхокардиографии.
Амплитуду движения аорты у основания сердца также следует оценивать только качественно. Она пропорциональна ударному объему. Поведение аорты зависит от наполнения левого предсердия и от кинетической энергии крови, выбрасываемой левым желудочком в систолу. В норме корень аорты смещается в систолу кпереди более чем на 7 мм. Следует с осторожностью относиться к этому показателю, так как низкий ударный объем не означает непременно снижение сократимости ЛЖ. Если створки аортального клапана хорошо визуализируются вместе с аортой, легко рассчитать систолические временные интервалы. Степень открытия створок аортального клапана и форма их движения также являются показателями систолической функции ЛЖ.
В прошлые годы появлялось много публикаций, посвященных методам компьютерной обработки М-модальных изображений ЛЖ. Но мы не будем на них останавливаться, так как в большинстве клинических лабораторий эхокардиографии компьютеры для этих целей не используются, и кроме того с развитием эхокардиографической техники появились более надежные способы оценки глобальной сократимости ЛЖ.
При двумерном эхокардиографическом исследовании производится как качественная, так и количественная оценка глобальной сократимости ЛЖ. В повседневной практике эхокардиографические изображения оценивают так же как вентрикулограммы: определяют приблизительное соотношение систолического и диастолического размеров сердца. Ряд исследователей считают, что можно весьма точно оценить фракцию выброса, не прибегая к измерениям [25]. Мы, однако, сопоставляя результаты такой оценки с количественным расчетом фракции выброса при вентрикулографии, обнаружили недопустимо большое количество ошибок.
Наиболее аккуратный способ оценки глобальной сократимости ЛЖ — количественная двумерная эхокардиография. Этот метод, конечно, не лишен погрешностей, но он все-таки лучше, чем визуальная оценка изображений. По всей вероятности допплеровские исследования глобальной систолической функции ЛЖ еще точнее, но пока они выполняют вспомогательную роль.
Для количественной оценки глобальной сократимости ЛЖ принципиален выбор стереометрической модели ЛЖ [29, 31, 32, 33, 34, 39, 42, 43]. После выбора модели производится вычисление объемов ЛЖ, основанное на планиметрических его измерениях по алгоритму, соответствующему выбранной модели. Для вычисления объемов ЛЖ существует множество алгоритмов, на которых мы не будем останавливаться подробно. В Лаборатории эхокардиографии UCSF пользуются модифицированным алгоритмом Simpson, который правильнее называть методом дисков (рис. 5.1). При его использовании точность измерений практически не зависит от формы ЛЖ: в основе метода лежит реконструкция ЛЖ из 20 дисков — срезов ЛЖ на разных уровнях. Метод предполагает получение взаимно перпендикулярных изображений ЛЖ в двух- и четырехкамерной позициях. В нескольких центрах проведено сопоставление метода дисков с рентгеноконтрастной и радиоизотопной вентрикулографией. Главные недостатки метода дисков заключаются в том, что он занижает (приблизительно на 25%) объемы ЛЖ и предполагает использование компьютерных систем. Со временем стоимость компьютерных систем снизится, а качество изображений будет улучшаться; поэтому количественные методы оценки сократимости ЛЖ будут более доступны.

Рисунок 5.1. Расчет объемов левого желудочка по двум алгоритмам. Вверху: расчет объема левого желудочка по методу дисков в двух плоскостях (модифицированный алгоритм Simpson). Для расчета объема левого желудочка (V) по методу дисков необходимо получить изображения в двух взаимно перпендикулярных плоскостях: в апикальной позиции четырехкамерного сердца и апикальной позиции двухкамерного сердца. В обеих проекциях левый желудочек делится на 20 дисков (ai и bi) одинаковой высоты; площади дисков (ai ? bi ??/4) суммируются, сумма умножается затем на длину левого желудочка (L). Метод дисков — самый точный метод расчета объемов левого желудочка, так как на его результаты деформации левого желудочка влияют в наименьшей степени. Внизу: расчет объема левого желудочка по формуле «площадь-длина» в одной плоскости. Этот метод, изначально предназначенный для расчетов объемов левого желудочка при рентгеноконтрастной вентрикулографии, является наилучшим, если удается получить хорошее изображение левого желудочка только в одной апикальной позиции. А — площадь левого желудочка на изображении, L — длина левого желудочка. Schiller N.B. Two-dimensional echocardiographic determination of left ventricular volume, systolic function, and mass. Summary and discussion of the 1989 recommendations of the American Society of Echocardiography. Circulation 84(Suppl 3):280, 1991.
Ожидаемое утверждение стандартов количественной оценки глобальной сократимости ЛЖ Американской ассоциацией эхокардиографии должно привести к более широкому применению этих методов в повседневной практике.
На рис. 5.1, 5.2 изображены взаимно перпендикулярные изображения ЛЖ, которые можно использовать для расчета его объемов по методу Simpson. Обводить контуры ЛЖ следует строго по поверхности эндокарда. Нормальные значения конечно-диастолического объема ЛЖ, рассчитанные по трем алгоритмам приведены в табл. 7.
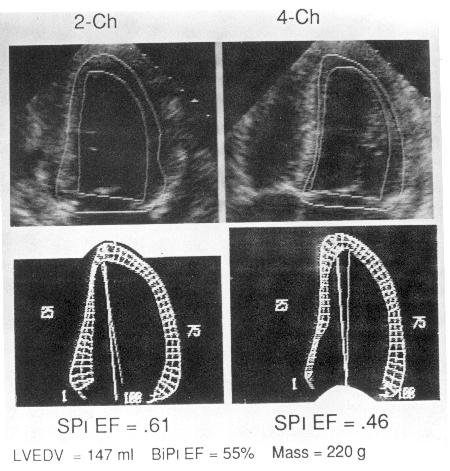
Рисунок 5.2. Компьютерная обработка изображений левого желудочка. Вверху: наложение систолического контура на диастолический в проекциях двух- (2-Ch) и четырехкамерного (4-Ch) сердца. Внизу: сопоставление диастолического контура с систолическим для количественного анализа локальной сократимости левого желудочка. По поводу того, как следует сопоставлять контуры желудочка, единого мнения нет. В данном случае оператор предпочел не совмещать длинные оси желудочка в систолу и диастолу, но совместить центр масс каждого из контуров. Компьютерные методы анализа локальной сократимости должны использоваться с большой осторожностью, так как диагностическая аккуратность их до конца не ясна. В приведенном примере рассчитаны также масса миокарда левого желудочка (Mass) по модели усеченного эллипсоида, фракция выброса по формуле «площадь-длина» в каждой из позиций (SPl EF), конечно-диастолический объем и фракция выброса по методу дисков (BiPl EF). Масса миокарда левого желудочка оказалась повышенной — 220 г. Значения фракции выброса левого желудочка (в норме она равна 0,60) существенно различались в зависимости от взятой для расчета проекции (0,61 и 0,46). Очевидно, эти различия объясняются гипокинезией левого желудочка перегородочной локализации. При использовании более аккуратного метода дисков величина фракции выброса составила 0,55 (или 55%). Конечно-диастолический объем левого желудочка оказался увеличен (147 мл), однако площадь поверхности тела пациента была равна 1,93 м 2 , поэтому индекс конечно-диастолического объема левого желудочка (147/1,93 = 76 мл/м 2 ) оказался в пределах верхней границы нормы. Schiller N.B. Two-dimensional echocardiographic determination of left ventricular volume, systolic function, and mass. Summary and discussion of the 1989 recommendations of the American Society of Echocardiography. Circulation 84 (Suppl 3): 280, 1991.
Таблица 7. Нормальные значения конечно-диастолического объема (КДО) ЛЖ, рассчитанные по трем алгоритмам
| Среднее значение КДО ± ?, мл | Конечно-диастолический индекс, мл/м 2 | |
|---|---|---|
| Алгоритм «площадь-длина» в апикальной 4-камерной позиции | ||
| Мужчины | 112 ± 27 (65—193) | 57 ± 13 (37—94) |
| Женщины | 89 ± 20 (59—136) | 57 ± 13 (37—94) |
| Алгоритм «площадь-длина» в апикальной 2-камерной позиции | ||
| Мужчины | 130 ± 27 (73—201) | 63 ± 13 (37—101) |
| Женщины | 92 ± 19 (53—146) | 63 ± 13 (37—101) |
| Алгоритм Simpson во взаимно перпендикулярных позициях | ||
| Мужчины | 111 ± 22 (62—170) | 55 ± 10 (36—82) |
| Женщины | 80 ± 12 (55—101) | 55 ± 10 (36—82) |
| В скобках приводятся крайние значения, полученные у здоровых людей | ||
Очевидное преимущество количественного расчета глобальной сократимости ЛЖ по сравнению с визуальной ее оценкой состоит в том, что, наряду с фракцией выброса, он дает значения объемов ЛЖ и сердечного выброса. Допплеровские методы дополняют информацию, полученную при двумерной эхокардиографии: доказана высокая точность допплеровского измерения ударного объема. Ценность таких параметров как максимальная скорость и ускорение аортального кровотока еще нуждается в подтверждении, но и они, возможно, вскоре войдут в клиническую практику.
В Лаборатории эхокардиографии UCSF рутинно определяют ударный объем ЛЖ с помощью постоянно-волновой допплер-эхокардиографии аортального клапана в сочетании с М-модальным измерением его раскрытия [6, 13]. Этот метод, как и все допплеровские методы изучения объемного кровотока, основан на измерении интеграла линейной скорости кровотока и площади сечения сосуда в месте кровотока. Произведение средней скорости кровотока в систолу и продолжительности систолы — это расстояние, которое проходит ударный объем крови в течение систолы. Умножение этой величины на площадь сечения сосуда, в котором происходит кровоток, дает ударный объем. Произведение ударного объема на частоту сердечных сокращений представляет собой минутный объем кровотока.
Еще один параметр глобальной сократимости ЛЖ, значение которого может быть измерено при допплеровском исследовании, — скорость увеличения давления в полости ЛЖ в начале периода изгнания (dP/dt). Значение dP/dt можно вычислить только при наличии митральной регургитации (рис. 5.3). Необходимо зарегистрировать струю митральной регургитации в постоянно-волновом режиме и измерить интервал между двумя точками на прямолинейном участке спектра митральной регургитации. Обычно таким участком является расстояние между точками, имеющими скорости 1 и 3 м/с. Вычисление dP/dt возможно только при допущении, что давление в левом предсердии в это время не меняется. Изменение давления между точками, имеющими скорости 1 м/с и 3 м/с, равно 32 мм рт. ст. Разделив 32 на интервал между точками, получаем dP/dt.

Рисунок 5.3. Вычисление dP/dt левого желудочка: постоянно-волновое исследование митральной регургитации (MR). Интервал между точками, в которых скорость струи митральной регургитации равна соответственно 1 м/с и 3 м/с, составляет в данном случае 40 мс. Разность давлений — 32 мм рт. ст. [по уравнению Бернулли dP = 4(V1 2 – V2 2 ) = 4(3 2 – 1 2 ) = 32]. Таким образом, dP/dt = 32/0,040 = 800 мм рт. ст./c.
Дифференциальная диагностика причин снижения глобальной сократимости ЛЖ трудна. Если сократимость всех сегментов ЛЖ снижена примерно в одинаковой степени, можно думать о наличии кардиомиопатии. Для распознавания этиологии кардиомиопатии необходимы клинические данные, а также другие параметры, такие как толщина стенок ЛЖ, сведения о клапанном аппарате сердца. В американской литературе термином «кардиомиопатия» принято называть снижение глобальной сократимости ЛЖ любой этиологии; так, причиной кардиомиопатии может быть ишемическая болезнь сердца, гипертоническая болезнь, клапанный порок сердца, миокардит и т. д. Здесь и далее для обозначения глобального снижения сократимости ЛЖ неизвестного генеза мы будем пользоваться термином «идиопатическая дилатационная кардиомиопатия»; при идиопатической асимметрической гипертрофии ЛЖ — термином «гипертрофическая кардиомиопатия». К сожалению, наши знания об этиологии кардиомиопатий пока недостаточны; несовершенны и возможности использования эхокардиографии для их дифференциальной диагностики. Неоднородность сократимости отдельных сегментов ЛЖ свидетельствует в пользу ишемической этиологии кардиомиопатии, хотя и при идиопатической дилатационной кардиомиопатии разные сегменты ЛЖ могут сокращаться по-разному. Снижение глобальной сократимости ЛЖ в отсутствие его дилатации с большой вероятностью говорит о наличии несердечной патологии. Тахикардия, метаболические нарушения (например, ацидоз) нередко сопровождаются снижением фракции выброса в отсутствие какой-либо патологии миокарда. Лекарственные препараты могут временно снижать глобальную сократимость ЛЖ; таким действием обладают, например, средства для ингаляционного наркоза.
Источник