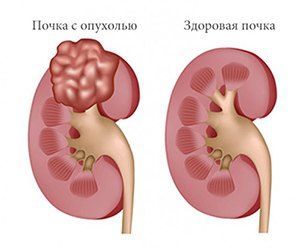
Опухоль почки
В 21 веке заболеваемость онкологическими заболеваниями возросла. Так, рак почки в среднем диагностируют у одного человека из 5 000. Учет заболеваемости показывает, что, начиная с 90-х лет прошлого века, частота онкологии возросла в 1,7 раза для мужчин и в 2 раза для женщин.
Стоит отметить, что причиной столь неутешительной статистики является не столько реальное увеличение числа заболевших, сколько развитие медицинских технологий и ранняя диагностика. Несмотря на успехи в медицине, смертность от злокачественных опухолей почки остается довольно высокой. Более половины случаев рака выявляют случайно, при УЗИ, КТ и МРТ, назначенных для исследования в связи с другой жалобой пациента.
Опухоль почки, выявленная на ранней стадии, не представляет угрозы для жизни пациента и хорошо поддается лечению. Современный диагностический потенциал позволяет выявлять опухоли размером от 5 мм.
- Первичная консультация — 3 000
- Повторная консультация — 2 000
Записаться на прием
Разновидности опухолей
Все опухоли делятся на злокачественные и доброкачественные. В зависимости от локализации различают: опухоль паренхимы почек, опухоль лоханки и мочеточника. Среди доброкачественных новообразований чаще всего встречаются папиллома, ангиома, ангиолипома.
Рак почки (злокачественная опухоль почки) — в зависимости от распространенности процесса делится на несколько разновидностей:
- локализованный (рост опухоли ограничен, метастазов нет);
- местно-распространенный (раковые клетки обнаруживаются в окружающих тканях, опухоль проникает за пределы почечной капсулы, в том числе в сосудистое русло);
- генерализованный (наиболее тяжелый для лечения вид рака, характеризуется метастазированием).
В зависимости от особенностей конкретной клинической ситуации назначают лечение. При любом виде опухоли почек пациенту достаточно вовремя записаться на диагностику и следовать рекомендациям врача. На ранних этапах даже при наличии онкологии прогноз преимущественно положительный.
Причины опухолей почки
Ученые до сих пор затрудняются назвать все причины, которые могут привести к развитию опухолевого процесса. Известно о некоторых факторах риска:
- Возрастные и половые особенности. Чаще всего болеют представители сильного пола в возрасте от 45 лет.
- Курение. У постоянных курильщиков риски возрастают вдвое.
- Избыточный вес. Доказано, что ожирение коррелирует с повышенной вероятностью заболеть раком почки.
- Гипертония, хронические заболевания сердца и сосудов.
- Хронические заболевания почек, хроническая почечная недостаточность.
- Прием некоторых лекарственных препаратов.
- Наследственные факторы: наличие рака у родственников первой линии.
Сочетание сразу нескольких факторов риска увеличивает вероятность развития опухоли в разы.
Симптомы опухоли почки
Все симптомы опухоли (как доброкачественной, так и злокачественной) делят на две большие группы: почечные и внепочечные. Признаки рака почек проявляются не сразу, долгое время симптомы могут отсутствовать. Обычно запущенная онкология проявляется более явно, чем доброкачественное новообразование.
- Боли в поясничной области различной интенсивности.
- Примесь крови в моче.
- Повышенная температура (обычно субфебрильная, реже — фебрильная).
- Артериальная гипертензия.
- Анемия, не ассоциированная с иными заболеваниями.
- В клиническом анализе крови: увеличение СОЭ, лейкоцитоз, эритроцитоз.
- Варикозное расширение вен.
- Немотивированная потеря веса.
- Снижение аппетита.
- Диспепсия.
- Суставные боли.
- Гиперкальциемия.
Большинство из перечисленных симптомов являются неспецифичными, характерными и для других заболеваний. Поэтому за постановкой диагноза при появлении любого из описанных признаков стоит обращаться к врачу.
Диагностика опухоли почек
Полноценная диагностика включает в себя целый комплекс обследований, которые назначаются в зависимости от клинической картины и жалоб больного. В любом случае обследование начинают с назначения клинических анализов крови и мочи. Если обнаруживаются показатели, характерные для опухоли почки, то назначают инструментальные обследования.
Для получения достоверной информации о наличии или отсутствии новообразования и о состоянии почки используют:
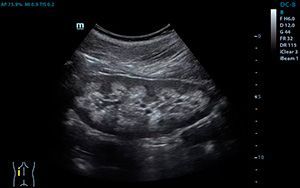
- Ультразвуковое исследование органов брюшной полости и забрюшинного пространства. Его назначают одним из первых. УЗИ позволяет обнаружить опухоль почки, оценить ее локализацию и размеры.
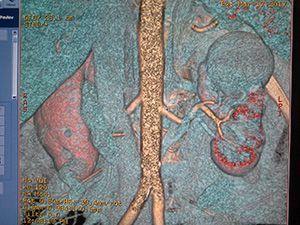
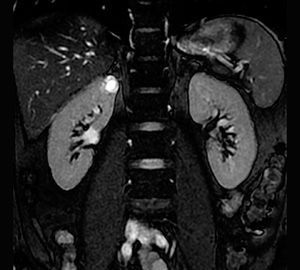
- Компьютерная томография или магнитно-резонансная томография применяется для того, чтобы уточнить результаты УЗИ, выяснить состояние окружающих тканей, рассмотреть лимфатические узлы и диагностировать метастазы.
Индивидуальный план обследования назначает лечащий врач-уролог.
Источник
Гиповаскулярное образование почки что это значит
Закономерности между ангиографической семиотикой почечно-клеточного рака и морфологическим строением опухоли.
Акинфеев В. В.
ГУ «НИИ онкологии и медицинской радиологии им. Н. Н. Александро-ва», отделение лучевой диагностики.
Изучение патологическо-рентегенологических корреляций является одним из са-мых важных вопросов лучевой диагностики. Сопоставление данных различных методов диагностики и выявление признаков характерных для того или иного заболевания в со-поставлении с данными морфологического исследования позволяет максимально прибли-зить рентгенологическое заключение к окончательному диагнозу. Наиболее актуально та-кая проблема стоит в диагностике опухолей. Несмотря на значительно возросшие воз-можности оборудования для лучевой диагностики, во многих случаях рентгенологические заключения по-прежнему выглядят как «опухоль» либо «объёмное образование», что не может существенно помочь онкологам в выборе тактики лечения. Это относится и к диаг-ностике почечно-клеточного рака (ПКР). Недавно проведены первые исследования по изучению компьютерно-томографической, сонографической и магнитно-резонансной се-миотики различных гистологических вариантов ПКР [1]. Что касается ангиографической диагностики, то такие особенности не подверглись анализу, несмотря на богатую семио-тику ПКР. К тому же ангиографическая картина ПКР, поведение опухоли в различные фа-зы прохождения контрастного вещества явились основой, по которой разрабатывалась се-миотика данного заболевания при компьютерной и магнитно-резонансной томографии с контрастным усилением.
Целью настоящего исследования явилось выделение типов васкуляризации ПКР при цифровой ангиографии и выявление зависимости васкуляризации от гистологическо-го варианта ПКР и степени дифференцировки опухоли.
Материалы и методы.
Изучены данные цифровой селективной ангиографии поч-ки у 147 больных ПКР. Цифровая ангиография проводилась на аппарате “Advantx LCA” (General Electric Medical Systems, Бюк, Франция). Продолжительность серии съёмки была 20 с, скорость съёмки в первые 14 с – 2,1 кадра/с, остальные 6 с – 0,5 кадра/с. Фокусное пятно рентгеновской трубки было 0,6 мм, матрица цифрового изображения — 1024?1024. В качестве контрастного вещества использовались Omnipaque-350 (Amersham, Осло, Нор-вегия) и Ultravist-370 (Shering, Берлин, Германия) в количестве 10 мл на одно исследование.
У 98 (66,67%) больных был определён гистологический вариант ПКР. У остальных 49 ( 33,33 %) больных морфологическое заключение звучало как почечно-клеточный рак, без указания гистологического варианта. Первые 98 результатов взяты нами для анализа закономерностей между гистологическим вариантом ПКР и типом васкуляризации опухоли, который определялся на ангиограммах. У 71 (72, 45 %) был светлоклеточный вариант, что соответствует его частоте среди всех вариантов ПКР. Другие варианты были единич-ными, либо их число не превышало 8 (8,16%) (зернистоклеточный вариант).
У 125 (85,03%) больных ПКР была определена степень дифференцировки опухоли. Высокодифференцированный ПКР был у 44 (35,2±4,3 %), умереннодифференцированный у 75 (60,00±4,4%) и низкодифференцированный у 6 (4,8±1,9 %) больных.
Кровоснабжение опухолей оценивали по видоизменённой классификации И. С. Маннанова и А.Ф. Цыба [2], которые выделяют три типа васкуляризации новообразований.
Первый тип – резко выраженная гиперваскуляризация, при которой наблюдается выраженная сосудистая сеть и не представляется возможным сосчитать количество сосудов в единице площади. Второй тип – умеренная гиперваскуляризация, появление небольшого количества дополнительных сосудов третьего порядка и более (в пределах од-ного или полутора десятков) с признаками сосудистой атипии. Третий тип – гиповаскулярные новообразования, уровень кровоснабжения ниже, чем в соседних нормальных тка-нях. Мы объединили первых два типа кровоснабжения в один – гиперваскулярные опухо-ли, и выделили ещё один тип – аваскулярные новообразования. Таким образом, все опу-холи почки были нами разделены на три основные группы:
1.Гиперваскулярные.
2. Гиповаскулярные.
3. Аваскулярные.
Гиперваскулярными мы считали опухоли, где количество патологических сосудов на единицу площади больше, чем в здоровой почечной паренхиме. Контрастирование та-ких опухолей в паренхиматозную фазу выше, чем в здоровой почечной паренхиме. Гипо-васкулярные опухоли содержат единичные патологические сосуды, имеется паренхима-тозное контрастирование, однако опухоль контрастируется меньше чем здоровая почечная паренхима. При аваскулярных опухолях сосуды не визуализируются, опухоль не контра-стируется, и определяется только по дефекту почечного контура или паренхимы.
Типы васкуляризации ПКР выделялись на основании общности ангиографической картины, включающей форму опухоли, её контуры, калибр и форму опухолевых сосудов, изменение контрастирования опухоли в различные фазы ангиографии.
Зависимость между типами васкуляризации опухоли и её морфологическим строе-нием определялась анализом соответствий и построением таблиц сопряжённости с вы-числением критерия хи-квадрат при помощи программы Statistica 5.0 (Statsoft, Талса, США).
Результаты.
Гиперваскулярные опухоли были обнаружены в 120 (81, 63±3,2%) из 147 случаев ПКР, гиповаскулярные в 18 (12,25±2,7 %) и аваскулярные в 6 (4,08±1,6 %). Выделено 7 типов гиперваскулярного ПКР. Таким образом, в ангиографической картине ПКР присут-ствуют следующие 9 типов васкуляризации.
Первый тип. Опухолевые сосуды представлены патологическими артерия-ми различного калибра. Характерно наличие крупных изогнутых артериальных стволов сопоставимых по калибру с ветвями почечной артерии 1и 2 порядка (от 1 до 3 мм). Васкуляризация распределена неравномерно по площади опухоли, в паренхиматозную фазу контур опухоли нечёткий, распределение контрастного вещества неравномерное. Чаще всего подобная картина имеет место при раках почки довольно большого размера, соот-ветствующего стадиям Т3 и Т2 по TNM [3]. Рисунок опухолевых сосудов напоминает язы-ки пламени, что соответствует хаотичному расположению и ветвлению. Весьма часто присутствуют внутриопухолевые артериовенозные анастомозы. На Рис. 1 и представлен пример ангиографической картины ПКР I типа васкуляризации.
| ||||||||||||||||||||||||||