Гигрома шеи плода 12 недель что это значит
1. Сокращения:
• Кистозная гигрома (КГ)
2. Синонимы:
• Лимфангиома шеи
3. Определения:
• Расширение лимфатических сосудов вследствие венознолимфатической мальформации
б) Лучевая диагностика:
1. Общие сведения:
• Критерии диагностики:
о Крупное жидкостное образование шеи, содержащее многочисленные перегородки
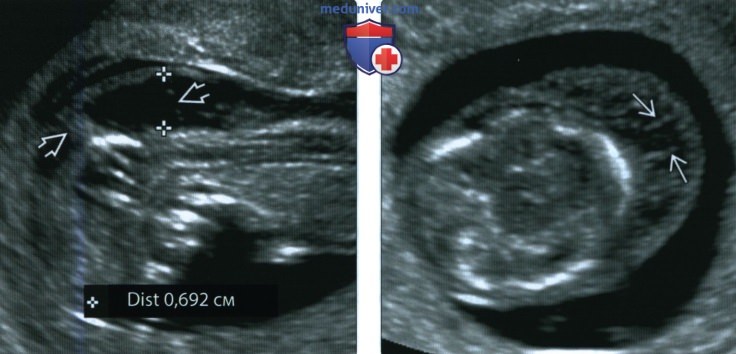
(Справа) УЗИ того же плода, поперечный срез через заднюю часть шеи. Определяются анасарка и многочисленные перегородки Пациентка предпочла биопсию ворсин хориона, была выявлена несбалансированная транслокация.
2. УЗИ при кистозной гигроме у плода:
• Кистозное образование на задней или боковой поверхности шеи:
о Наилучшим образом визуализируется в поперечной плоскости, используемой для исследования структур ЗЧЯ
о Распространение образования оценивают в сагиттальной и фронтальной плоскостях
• Заподозрить КГ позволяют множественные внутренние линейные перегородки:
о Утолщенная перегородка по средней линии — выйная связка
• Размеры КГ варьируют; как правило, крупные:
о КГ может быть неотличима от амниотической жидкости:
— Иногда КГ — единственный источник жидкости при амниоцентезе
о Небольшие КГ могут преобразовываться в утолщение шейной складки
• КГ нередко связана с водянкой плода:
о Нарушение лимфооттока → избыточное накопление жидкости
о Водянкой плода называют скопление жидкости в двух анатомических областях:
— КГ расценивают как одну из таких областей
— Отек кожи (анасарка)
— Асцит, плевральный выпот, перикардиальный выпот
о Другие патологические находки: многоводие, утолщение плаценты
• КГ во II триместре:
о У 2/3 плодов с КГ во II триместре присутствует анеупло-идия
о Синдром Тернера (моносомия по Х-хромосоме): наиболее частая причина:
— Отличительный признак — КГ
— Сердечно-сосудистые аномалии (60%):
Гипоплазия левых отделов сердца
Коарктация аорты
— Подковообразная почка: слияние нижних полюсов почек:
Кпереди от аорты определяют почечную ткань:
— Умеренная низкорослость: укорочение бедренной или плечевой кости
— Нарушение формирования пола (гениталии промежуточного типа):
Смешанная дисгенезия гонад, мозаичная форма синдрома Тернера (45, Х/46, XY)
о Т21: вторая по частоте причина:
— Небольшие КГ встречаются чаще, чем крупные:
Более характерно ↑ шейной складки, чем КГ
— Обнаруживают сопутствующие маркеры Т21
— Обнаруживают другие аномалии, характерные для Т21:
Открытый атриовентрикулярный (АВ) канал, атрезия двенадцатиперстной кишки
о Т18:
— Обнаруживают другие выраженные аномалии
— ЗРП
о Т13:
— Обнаруживают другие выраженные аномалии:
Отличительный признак — ГПЭ
— ЗРП
• КГ в I триместре: ↑ ТВП + перегородки:
о Как правило, ТВП значительно увеличена (>5 мм):
— Водянка менее выражена
о КГ в I триместре и анеуплоидия (55%):
— Самая частая — Т21 (21%)
— Синдром Тернера (12%)
— Т18 (11%)
— Т13 (4%)
— Триплоидия(1%)
— Мозаицизм (1%)
— Другие формы (5%)
о Находят другие признаки анеуплоидии:
— Отсутствие носовой кости
— Обратный ток в венозном протоке
— Другие выраженные аномалии развития
о КГ у плодов с нормальным кариотипом:
— В 15% случаев сопровождается пороками сердца
3. Рекомендации по лучевой диагностике:
• Предпочтительный метод исследования:
о Скрининговое измерение ТВП в 11-14 нед.
о Скрининговое исследование анатомии плода во II триместре
• Советы по проведению исследования:
о Предлагают генетическую диагностику:
— Биопсия ворсин хориона в I триместре
— Амниоцентез во II триместре
— Важно помнить, что неинвазивная пренатальная диагностика (исследование внеклеточной ДНК) является скрининговым методом
о Проводят тщательный поиск других аномалий развития (в том числе в I триместре)
о Во всех случаях показана ЭхоКГ плода:
— Даже при отсутствии хромосомных нарушений
о Большое значение имеет повторное УЗИ:
— Высок риск внутриутробной смерти плода
— По мере роста плода можно обнаружить другие аномалии развития
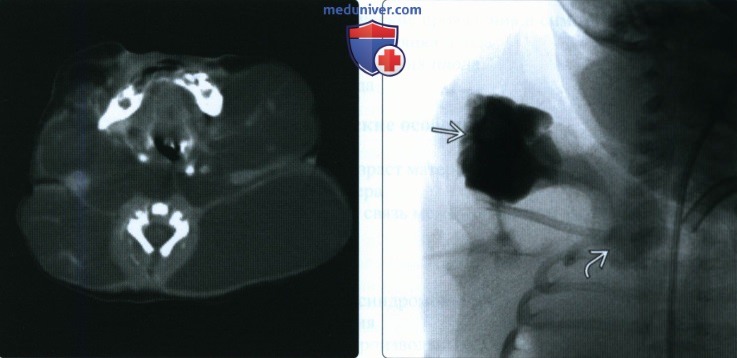
(Справа) Флюороскопия после введения контрастного вещества в КГ во время склеротерапии. Контрастное вещество заполняет кистозные образования, распространяющиеся на грудную клетку При КГ расширенные лимфатические протоки не сообщаются с соответствующими венами.
в) Дифференциальная диагностика кистозной гигромы у плода:
1. Лимфангиома туловища:
• Кистозное новообразование, расположенное за пределами шеи
о Часто крупных размеров, содержит перегородки
• Чаще всего развивается в подмышечной впадине, но может возникать на любом участке туловища
• Образование характеризуется инфильтративным ростом:
о МРТ плода позволяет оценить распространение опухоли
о Прогноз определяется тем, какие структуры вовлечены
• Связь с анеуплоидией отсутствует
2. Затылочное энцефалоцеле:
• Образование, локализующееся на задней поверхности шеи и обусловленное дефектом заращения нервной трубки
• Обнаруживают дефект костей свода черепа:
о Грыжевое выпячивание может содержать различное количество ткани головного мозга или мягких мозговых оболочек
о Нарушение нормальной анатомии внутричерепных структур
о Структуры ЗЧЯ становятся подвержены прямому контакту с амниотической жидкостью
• Нарушение сопутствует следующим синдромам:
о Синдром Меккеля-Грубера
о Анеуплоидия
3. Тератома шеи:
• Герминогенная опухоль:
о Характеризуется агрессивным ростом
о Может малигнизироваться
• Чаще всего возникает на передней поверхности шеи:
о Характерно переразгибание в шейном отделе позвоночника
о Связана с обструкцией дыхательных путей
• Солидное или смешанное кистозно-солидное новообразование:
о ± кальциноз
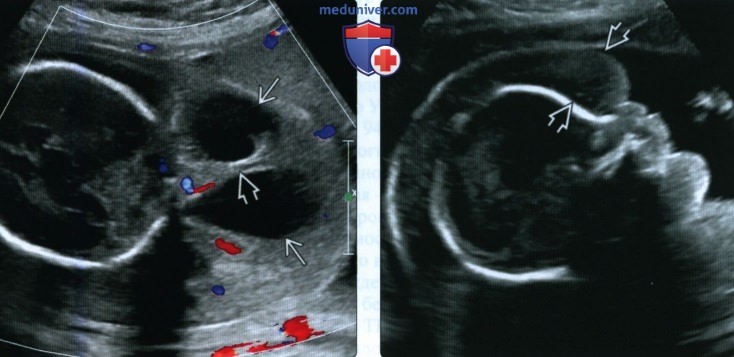
(Справа) Профиль того же плода. Отмечается выраженная анасарка кожи головы и лица. К 30-й неделе развилась водянка плода, ребенок умер вскоре после рождения.
г) Патологоанатомические особенности:
1. Общие сведения:
• Этиология:
о Нарушение формирования сообщения между кровеносной и лимфатической системами:
— Сообщение между венозной и лимфатической системами не образуется
— Ведет к образованию растянутых, переполненных жидкостью полостей
— Вследствие перегрузки объемом может развиваться водянка плода
о Эмбриогенез в норме:
— Лимфатические сосуды являются производными венозной системы
— Парные зачатки яремных вен → лимфатические мешки
— Сообщение формируется к 40-му дню
• Генетические факторы:
о Анеуплоидия(55-70%):
— Синдром Тернера (моносомия по Х-хромосоме):
Наиболее частая причина КГ во II триместре
— Т21:
Наиболее частая причина КГ в I триместре
— Т18 и Т13:
Одни из частых причин КГ в I триместре
— Триплоидия
— Другие причины: мозаицизм, несбалансированная транслокация, дупликации, делеции, инверсии, аномалии половых хромосом
о Синдромы, в основе которых лежит генетический дефект:
— Самый частый — синдром Нунан
— Синдром Ангельмана
— Скелетные дисплазии
— Синдром Корнелии де Ланге
— Некоторые редко встречающиеся синдромы
• Сопутствующие нарушения:
о Аномалии развития сердечно-сосудистой системы
о Широкий спектр других аномалий:
— Как правило, сочетаются с анеуплоидией или синдромами
2. Гистологические особенности:
• Кавернозные лимфатические полости
• Выстилка из плоского эндотелия
д) Клинические особенности:
1. Клиническая картина:
• Самые частые субъективные и объективные симптомы:
о Случайная находка при УЗИ
о Патологические результаты исследования сыворотки крови матери:
— Неинвазивная пренатальная диагностика (внеклеточная ДНК плода): частота выявления синдрома Тернера — 89%
— Четверной тест: частота выявления синдрома Тернера — 53%
• Другие клинические проявления и симптомы:
о Неиммунная водянка плода
о Аномалии развития плода
о Смерть плода
2. Демографические особенности:
• Возраст:
о Старший возраст матери не является фактором риска синдрома Тернера
о Существует связь между возрастом матери и риском Т21/ Т13/Т18
• Пол:
о Ж>М:
— В связи с синдромом Тернера
• Эпидемиология:
о 1:200 самопроизвольных абортов
о 1:600 беременностей группы низкого риска
о 1:1750 детей, родившихся живыми
3. Естественное течение и прогноз:
• Смертность при КГ + других аномалиях составляет 75%
• Смертность при изолированной КГ (с нормальным кариотипом) — 37%
• Исходы у плодов с КГ, обнаруженной во время первого скринингового УЗИ (недавнее крупное исследование, число наблюдений — 944 плода):
о Всего патологических исходов — 87% (включая прерывание беременности)
о Анеуплоидия — 55% случаев
о Тяжелые пороки развития были обнаружены у 29% плодов без хромосомных аномалий:
— Чаще всего выявляли пороки сердца
о Частота рождения живых детей без учета искусственного прерывания беременности — 61%
о Чем больше ТВП, тем менее благоприятен прогноз
• При водянке плода прогноз наименее благоприятен:
о Смертность — 80-90%
• В 10-20% случаев КГ самопроизвольно разрешилась внутриутробно:
о Характерно для небольших КГ у плодов с нормальным кариотипом
4. Лечение:
• Полное хирургическое иссечение в большинстве случаев невозможно вследствие инфильтрирующего характера КГ:
о Частота рецидивирования после хирургической операции — 15%
• Непосредственно в КГ вводят склерозирующие средства
е) Особенности диагностики:
1. Важно знать:
• Во всех случаях КГ рекомендована генетическая диагностика
2. Признаки, учитываемые при интерпретации результатов:
• КГ в I триместре: Т21 > синдром Тернера
• КГ во II триместре: синдром Тернера > Т21
• КГ + водянка — наименее благоприятный прогноз
3. Информация, отражаемая в заключении:
• Во всех случаях КГ в I триместре и нормального кариотипа рекомендована ЭхоКГ плода
ж) Список использованной литературы:
1. Malone LJ et al: Pediatric lymphangiectasia: an imaging spectrum. Pediatr Radiol. 45(4):562-9, 2015
2. Chen M et al: Cystic hygroma detected in the first trimester scan in Hong Kong. J Matem Fetal Neonatal Med. 27(4):342—5, 2014
3. Noia G et al: Fetal cystic hygroma: the importance of natural history. Eur J Obstet Gynecol Reprod Biol. 170(2):407—13, 2013
4. Scholl J et al: First-trimester cystic hygroma: relationship of nuchal translucency thickness and outcomes. Obstet Gynecol. 120(3):551-9, 2012
5. Sananes N et al: Nuchal translucency and cystic hygroma colli in screening for fetal major congenital heart defects in a series of 12,910 euploid pregnancies. Ultrasound Obstet Gynecol. 35(3):273—9, 2010
6. Gedikbasi A et al: Multidisciplinary approach in cystic hygroma: prenatal diagnosis, outcome, and postnatal follow up. Pediatr Int. 51(5):670-7, 2009
— Вернуться в оглавление раздела «Акушерство.»
Редактор: Искандер Милевски. Дата обновления публикации: 2.10.2021
Источник
Гигрома шеи плода: причины развития и вероятный исход
Гигромой называется доброкачественное новообразование в области сустава, обусловленное скоплением жидкости. Гигрома шеи плода является одним из видов нарушения внутриутробного развития. Патология обнаруживается на ранних сроках благодаря своевременному УЗИ.
Причины возникновения гигромы шеи плода
Загрязнённый воздух может сильно отразиться на здоровье будущего ребенка
Гигрома шеи у плода (она же ганглий, лимфангиома) является следствием нарушения развития лимфатической системы в первые месяцы после зачатия. Это заболевание может сопровождаться другими патологиями.
Причины возникновения кистозной гигромы шеи плода предположительно следующие:
- неблагоприятная экология;
- аномалии хромосомной системы;
- инфекционные заболевания во время беременности;
- пагубные зависимости матери (наркомания, алкоголизм, курение);
- отягощенная наследственность;
- генетические мутации.
Плохая экология выступает одним из самых важных факторов. Дело в том, что дети, рождающиеся в промышленных регионах, чаще сталкиваются с генетическими мутациями. В целом, при кистозной гигроме шеи плода причину выявить очень сложно, врачи склонны предполагать, что патология развивается под действием сразу нескольких факторов, приводящих к нарушению развития лимфатической системы во внутриутробном периоде.
К появлению кистозной гигромы шеи плода предрасполагают такие причины, как аномалии хромосомной системы. Гигрома шеи присуща детям с синдромом Дауна. Патология может сопровождать синдром Шерешевского-Тернера и синдром Робертса – хромосомные патологии. Во всех случаях отмечается выраженное отставание в умственном (синдром Дауна, Робертса) или физическом (синдрома Шерешевского-Тернера) развитии.
К отягощенной наследственности как причине гигромы шеи плода относят наличие врожденных патологий лимфатической системы у ближайших родственников.
Патология развивается в первые два месяца роста плода. Гигрома шеи может возникнуть на фоне инфекционного заболевания у матери в первом триместре беременности. При возникновении этой патологии крайне важно своевременно выявить нарушение и сопутствующие проблемы, в числе которых могут быть опасные генетические мутации. Гигрома шеи плода очень опасна и может привести к летальному исходу. Прогноз зависит от сопутствующих заболеваний.
Клиническая картина
Патология не имеет характерных симптомов и проявлений, и выявляется исключительно на плановом скрининге. Нарушение развития лимфатической системы и образование гигромы у плода никак не сказывается на самочувствии матери.
Гигрома шеи плода бывает трех видов:
Кавернозная лимфангиома представляет собой полости в шейном отделе позвоночника, наполненные лимфой. Эти полости формируются из мышечных волокон, переплетения лимфатических и кровеносных сосудов. Основу составляет плотные каркас из соединительной ткани.
Кистозная лимфангиома шеи плода – это одна или несколько полостей с жидким содержимым, которые могут как сообщаться между собой, так и быть отделены перегородками. Формируется из соединительной ткани, отличается плотной структурой. Такая форма патологии отличается отсутствием сообщения с лимфатической системой. Размер кист может варьироваться от нескольких миллиметров до 3-4 сантиметров, известны случаи новообразований размером с голову ребенка.
Простая лимфангиома или гигрома шеи плода представляет собой патологическое разрастание лимфатических сосудов, стенки которых формируют полость опухоли. Такие гигромы локализованы строго на одном участке кожи, могут прорастать в подкожную клетчатку.
В упрощенной классификации гигромы обозначают по размерам. Небольшая опухоль, диаметр которой меньше 50 мм, называется микрокистозной лимфангиомой. В случае значительного разрастания сосудов или соединительной ткани с образованием опухолей больше 50 мм диагностируется макрокистозная гигрома.
Диагностика
Ультразвуковое исследование сразу “увидит” проблему (если она есть), но только не на самых ранних сроках беременности
Выявить патологию можно только на плановом УЗИ. Причем делать его на сроке меньше 12 недель нецелесообразно, ввиду малой информативности.
На ранних сроках заподозрить патологию можно по характерному уплотнению шейно-воротниковой зоны плода. На УЗИ видно уплотнение этой области, однако это не во всех случаях указывает на гигрому. Более детально рассмотреть предположительную патологию можно во втором триместре. Ультразвуковое исследование позволяет обнаружить кистозные разрастания в области шеи, а также предположить их природу по характеру образования стенок и перегородок в полости опухоли.
Гигрома шеи у плода часто имеет хромосомные причины развития, поэтому дополнительно проводятся обследования, позволяющие выявить хромосомные нарушения, такие как синдром Дауна или Робертсона. Дополнительные обследования, которые могут быть назначены:
- биопсия хориона;
- плацентоцентез;
- пункция оболочки амниона;
- пункция сосудов пуповины.
По результатам комплексного обследования ставится диагноз и принимается решение о дальнейшем лечении.
Следует отметить, что наличие гигромы с сопутствующим хромосомным нарушением является показанием к прерыванию беременности. Это связано с тем, что дети с такими нарушениями имеют тяжелые нарушения физического и психического развития, диагностируется олигофрения и нарушение развития половой системы. Кроме того, гигрома с хромосомными нарушениями сама по себе является тяжелым заболеванием, которое нередко заканчивается внутриутробной гибелью плода на поздних сроках.
На решение сохранить беременность никто не может повлиять кроме самой женщины, поэтому следует разобраться в специфике лечения этой патологии.
Методы лечения
В случае сохранения беременности, лечение гигромы проводится в первые дни жизни новорожденного. Врожденное нарушение лечится двумя способами – консервативным и хирургическим. Если консервативное лечение можно проводить с первых дней жизни, хирургическое откладывается на несколько месяцев или даже лет, в зависимости от формы гигромы и тяжести сопутствующих симптомов.
В целом, сама по себе гигрома чаще всего не представляет опасности, так как является доброкачественным новообразованием. Решение о срочной операции сразу после рождения может быть принято только в том случае, если опухоль давит на важные нервные окончания или препятствует дыханию.
Консервативная терапия
УФО хорошо прогревает и способствует регенерационным процессам
Консервативная терапия основана на трех способах:
- пунктирование опухоли с последующим склерозированием;
- использование глюкокортикостероидов;
- физиотерапевтические методы.
Сначала делают пункцию (прокол опухоли), с помощью которой выводят скопившуюся жидкость из кистозного новообразования. Процедура безболезненна, так как перед проколом делается укол анестетика в область дальнейших манипуляций. Врач с помощью шприца делает прокол в полости, затем этим же шприцем выводит жидкость из кисты.
После того, как полость будет освобождена от жидкого содержимого, прямо в нее вводят препарат для склерозирования – блеомицин или гемоблок. Такая процедура склеивает стенки сосудов, из которых сформирована опухоль, а также способствует дальнейшему рассасыванию гигромы.
После процедуры склерозирования могут быть использованы глюкокортикостероиды. Их также вводят прямо в полость новообразования. Эти лекарства предотвращают воспалительные процессы, уменьшают имеющийся отек и препятствуют повторному образованию кисты.
Для восстановления функции лимфатической системы в пораженном месте назначают курс физиотерапии. Чаще всего рекомендован электрофорез шейно-воротниковой зоны. Может применяться самостоятельно или с медикаментами, например, гормональным препаратам Гидрокортизон. Выбор методики физиотерапии во многом зависит от размеров опухоли.
Второй популярный и действенный метод лечения – ультрафиолетовое облучение пораженной зоны. Такой способ стимулирует местные обменные процессы, устраняет застойные явления и отеки, ускоряет восстановления тканей.
Как правило, консервативный метод лечения дает хороший терапевтический эффект, после которого риск рецидива сведен к минимуму. Однако после курса терапии ребенку необходимо регулярно проходить обследования, так как от повторного образования гигромы в той же области никто не застрахован.
Хирургическое лечение
Хирургический метод уступает по эффективности консервативной терапии. Это связано с большим риском осложнений в ходе операции, а также с повторным образованием гигром. Дело в том, что консервативное лечение направлено на восстановление работы лимфатических сосудов, вследствие чего повторное образование гигромы маловероятно. Хирургическое удаление опухоли позволяет быстро и эффективно избавиться от косметического недостатка, но на работу лимфатической системы существенного влияния не оказывает, из-за чего в будущем возможен рецидив.
Классический метод лечения – удаление скальпелем. Операция проводится под общим наркозом. Врач удаляет новообразование вместе с тканью, формирующую капсулу кисты, затем накладывает швы. Минусы операции – остается рубец, возможно инфицирование раны.
Второй метод, более щадящий и эффективный – это лазерное выжигание гигромы. Гигрома разрушается изнутри, так как лазерное излучение заставляет жидкость в тканях опухоли закипать. Преимущества метода – быстрая реабилитация, отсутствие шрамов. При лазерном удалении минимальный риск кровотечений и рецидивов.
Последствия и осложнения
В большинстве случаев плод гибнет до наступления срока родов
Успешные роды и выживаемость плода при гигроме на шее является редкостью. Более чем в половине случаев развития этой патологии происходит внутриутробная гибель плода во второй половине беременности.
Еще в трети случаев патология связана с тяжелыми хромосомными нарушениями, поэтому даже в случае успешной вынашиваемости и неосложненных родов с последующим лечением гигромы, у ребенка отмечается отставание в умственном или физическом развитии.
В остальных случаях, когда отсутствуют хромосомные аномалии, родители могут столкнуться со следующими проблемами:
- родовые травмы;
- асфиксия при прохождении по родовым путям;
- тяжелые нарушения глотательной и дыхательной функции из-за крупной гигромы на шее;
- парезы и параличи лицевых нервов из-за сдавливания опухолью;
- деформация челюсти;
- деформация позвоночника.
Некоторые осложнения не поддаются лечению и останутся с ребенком на всю жизнь.
Профилактика
К развитию гигромы шеи плода приводят различные причины, и на некоторые из них женщина может повлиять. Конечно, от хромосомных аномалий никто не застрахован, причем предсказать их появление зачастую не могут даже генетики, однако от травм и инфекций во время беременности защититься можно. Для этого необходимо с умом подходить к вопросу зачатия, и планировать пополнение в семье, а не полагаться на случай. Крепкий иммунитет, своевременные прививки от инфекционных заболеваний и внимательное отношение к собственному здоровью – вот то, что может стать профилактикой развития гигромы у плода.
Кроме того, во время планирования беременности и последующего вынашивания ребенка женщина должна правильно питаться, не употреблять алкоголь и наркотические вещества. От курения и других вредных привычек и зависимостей следует отказаться хотя бы за полгода до предполагаемого зачатия.
Источник






