Гидрофильность межпозвонковых дисков снижена что это значит
а) Дегенерация диска. Введение. Описание морфологии изменений, наблюдаемых при дегенеративных заболеваниях межпозвонковых дисков, требует принятия единой терминологии, позволяющей специалистам разного профиля общаться на одном языке. Ниже представлен обзор ряда патологоанатомических терминов и определений, предложенных междисциплинарным комитетом и рекомендованных к использованию многочисленными профессиональными сообществами. Эти общие термины носят описательный характер и не зависят от используемого метода диагностики.
Не следует переоценивать тот факт, что приведенные ниже отдельные термины не принимают в расчет данные об этиологии заболевания, его клинике, прогнозе и необходимости лечения.
Интенсивность МР-сигнала При дегенеративных заболеваниях дисков могут встречаться любые или все из нижеперечисленных явлений. Истинная или видимая дегидратация, фиброз, снижение высоты межпозвонкового диска, протрузия, расслаивающая/слизистая дегенерация фиброзного кольца, спондилофиты апофизов тел позвонков, изменения замыкательных пластинок/прилежащих участков костного мозга.
При тяжелых дегенеративных изменениях диска наряду с выраженным снижением интенсивности сигнала на Т2-взвешенных изображениях могут определяться линейные зоны гиперинтенсивного сигнала, представляющие собой жидкостные скопления в толще дефектов или расщелин дегенеративно измененных тканей. Изменения интенсивности сигнала межпозвонковых дисков на Т1 -взвешенных изображениях также могут иметь место при дегенеративных изменениях, хотя и намного реже, чем снижение интенсивности сигнала в Т2-режиме.
При тяжелой кальцификации дисков в их толще могут быть видны участки снижения или полного отсутствия сигнала. Потерю сигнала связывают с низкой плотностью подвижных протонов, а также, при исследовании в режиме градиентного эхо (GRE), с его чувствительностью к неоднородной магнитной восприимчивости, наблюдаемой в кальцифицированных тканях.
При выраженной кальцификации межпозвонковых дисков в режиме Т1 спин-эхо также могут регистрироваться зоны фокального или диффузного усиления сигнала. Эти изменения связаны с периодами релаксации Т1 -сигнала на фоне действия механизма поверхностной релаксации. Эти зоны высокой интенсивности сигнала в Т1-режиме не меняют свои характеристики при подавлении сигнала жировой ткани, что позволяет предположить, что изменения связаны именно с укорочением Т1-сигнала, а не с присутствием липидов.
Зоны гиперинтенсивного сигнала в толще дегенеративно измененных дисков, который подавляется в режимах насыщения жировой ткани, вероятно, являются зонами жировой инфильтрации костного мозга.
Наличие дефектов между волокнами фиброзного кольца или их отрыв от точек прикрепления к телам позвонков, либо разрывы волокон на протяжении, расположенные поперечно, т.е. в радиальном направлении, или концентрически между отдельными слоями волокон, носят название трещин фиброзного кольца. При МРТ в Т2-режиме эти изменения отличаются высокой интенсивностью сигнала и расположены в толще наружных отделов фиброзного кольца/области прикрепления ЗПС (т. н. «зона высокой интенсивности»).
При введении контраста в этих зонах иногда отмечается усиление сигнала, что связывают с реактивными репаративными процессами. Термин «разрыв фиброзного кольца» использовать не рекомендуется.
Роль нарушения целостности фиброзного кольца как главного причинного фактора дегенерации межпозвонкового диска не доказана. В свете продолжающихся споров вокруг концепции «внутреннего разрыва диска» скорее всего будет некорректно говорить о том, что радиальные разрывы диска являются чем-то большим, чем проявление выраженной дегенерации диска. В отсутствие четких данных, свидетельствующих о наличии однозначной причинно-следственной связи между этими дегенеративными изменениями и клинической картиной, разрывы фиброзного кольца всегда следует принимать во внимание, особенно учитывая противоречивость концепции «дискогенной боли» и связанное с ней применение с диагностической целью дискографии, информативность которой также может быть спорной.
Считается, что боль в спине у ряда пациентов возникает и в отсутствие морфологических изменений, например, грыжи диска или стеноза спинномозгового канала, связанных с экструзией вещества ядра диска через дефект фиброзного кольца в эпидуральное пространство.
Дегенеративные изменения связок и дугоотростчатых суставов могут наблюдаться в сочетании с дегенеративными изменениями дисков или изолированно и достаточно хорошо видны в ходе диагностики. Эти изменения лучше всего описывать по уровням, отражая одновременно наличие стеноза межпозвонковых отверстий и спинномозгового канала, выпота в полости дугоотростчатых суставов, кистозных и других патологических изменений.
(Справа) На сагиттальной схеме показана протрузия межпозвонкового диска, при которой вещество диска выходит за пределы границ тел позвонков, а основание ее шире той части, которая находится в эпидуральном пространстве. 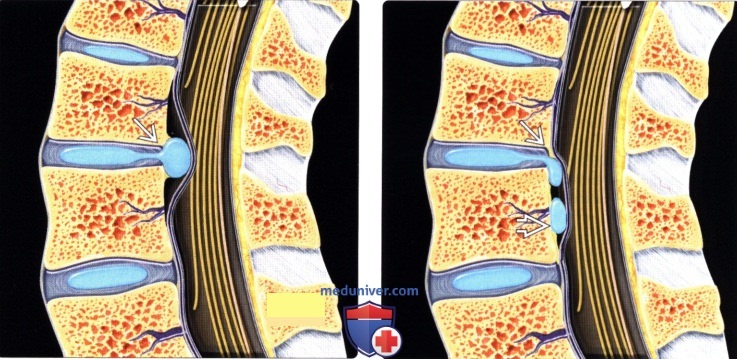
(Справа) На сагиттальной схеме показана экструзия межпозвонкового диска с формированием свободного фрагмента. Основание грыжи уже ее части расположенной в эпидуральном пространстве. Второй компонент грыжи отделен от основной ее части и является свободным или секвестрированным фрагментом. 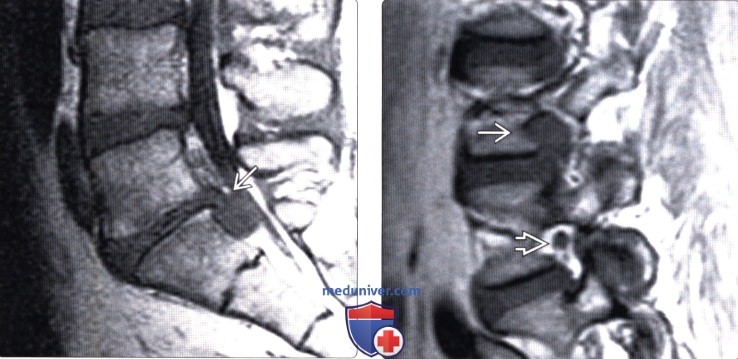
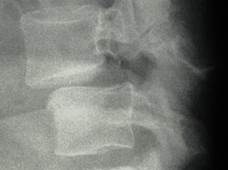
(Справа) Т1-ВИ, сагиттальная проекция: крупная крайне-латеральная экструзия диска L3-L4, расположенная в межпозвонковом отверстии (фораминальная грыжа) и закрывающая собой корешок L3. Для сравнения обратите внимание на нормально выглядящий корешок на нижележащем уровне.
б) Пролабирование и грыжа межпозвоночных дисков. Термин пролабирование используется для описания равномерного увеличения границ более 50% окружности диска с выстоянием их на небольшое ( 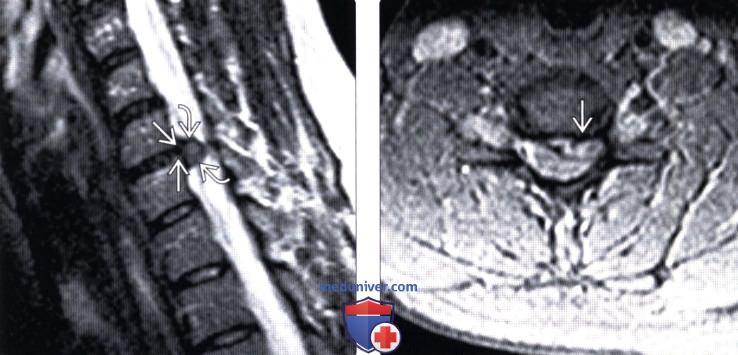
(Справа) На следующем аксиальном T2*GRE МР-И определяется крупная левосторонняя центральная экструзия диска, вызывающая умеренную компрессию дурального мешка и спинного мозга. 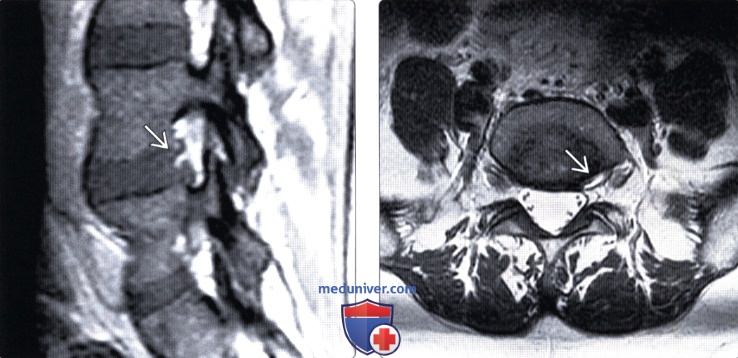
(Справа) Т2-ВИ, аксиальная проекция: расслоение фиброзного кольца вдоль задне-бокового края диска, определяющееся как линейная зона гиперинтенсивного сигнала с сохранением при этом нормального контура окружности диска. 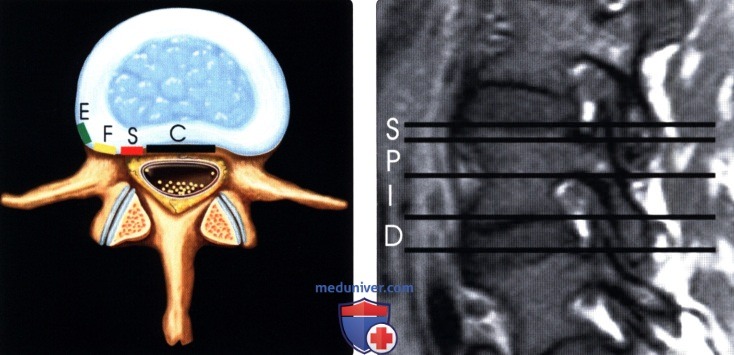
(Справа) На сагиттальном Т1-ВИ на уровне межпозвонкового отверстия поясничного сегмента представлена классификация и номенклатура грыж межпозвонкового диска: S (супрапедикулярная), Р (педикулярная), I (инфрапедикулярная) и D (дисковая).
в) Дегенеративные изменения замыкательных пластинок. Изучение взаимоотношений тел позвонков, замыкательных пластинок и межпозвонковых дисков проводилось с использованием моделей как дегенеративно измененных, так и обработанных химолапаином дисков. В качестве показателя служат изменения интенсивности сигнала костного мозга тел позвонков в прилежащих к смежным по отношению к дегенеративно измененному диску замыкательным пластинкам участках. Эти изменения могут быть представлены в трех формах.
I тип изменений характеризуется снижением интенсивности сигнала на Т1 -взвешенных изображениях и усилением интенсивности сигнала на Т2-взвешенных изображениях, такие изменения находят примерно у 4% пациентов, обследуемых по поводу заболевания поясничного отдела позвоночника. I тип изменений также развивается в 30% случаев после обработки дисков химопапаином, эта модель может использоваться как модель острой дегенерации межпозвонкового диска.
II тип изменений характеризуется усилением интенсивности сигнала на Т1 -взвешенных изображениях и изоинтенсивным или несколько гиперинтенсивным сигналом на Т2-взвешенных изображениях. Подобные изменения наблюдаются примерно в 16% случаев. При I и II типах изменений на уровне поражения наблюдаются дегенеративные изменения межпозвонковых дисков. При I типе изменений костного мозга отмечается некоторое усиление сигнала при контрастировании Gd-DTPA, которое иногда может распространяться на весь диск. Это усиление сигнала связано в первую очередь с развитием в смежных участках костного мозга хорошо васкуляризированной фиброзной ткани.
При гистологическом исследовании дисков при I типе изменений отмечаются разрывы и растрескивание замыкательных пластинок, развитие в прилежащих участках костного мозга хорошо васкуляризированной фиброзной ткани, характеризующейся удлинением Т1 — и Т2-сигнала. При II типе изменений также наблюдаются признаки повреждения замыкательных пластинок и жировая перестройка костного мозга прилежащих участков тел позвонков, приводящая к укорочению Т1 -сигнала. По-видимому, между различными типами изменений замыкательных пластинок существует взаимосвязь. Так, показано, что изменения I типа со временем трансформируются в изменения II типа, а II тип остается стабильным.
III тип изменений характеризуется снижением интенсивности сигнала как в Т1 -, так и в Т2-режиме. Эти изменения коррелируют с распространенным склерозом костей.
Изменения интенсивности сигнала I типа могут быть похожи на таковые, наблюдаемые при спондилите, поэтому дифференциально-диагностическим критерием (по крайне мере у взрослых пациентов) здесь будет поражение межпозвонкового диска, которое при инфекционном воспалении характеризуется патологическим усилением сигнала и патологическими изменениями на Т2-взвешенных изображениях. Усиление сигнала межпозвонкового диска позволяет предположить наличие активного воспалительного процесса. Снижение высоты диска, склероз и изменение формы замыкательных пластинок, характерные для спондилита, наблюдаются также у пациентов, длительно получающих гемодиализ, и при пирофосфатной артропатии.
Классически у пациентов с диализной спондилоартропатией межпозвонковые диски сохраняют низкую интенсивность сигнала как в Т1 -, так и в Т2-режиме. При кристаллических артропатиях в ТЕ/TR-режимах должно регистрироваться усиление сигнала.
г) Список использованной литературы:
1. Fardon DF et al: Lumbar Disc Nomenclature: Version 2.0. Spine J. ePub, 2014
2. Fardon DF et al: Nomenclature and classification of lumbar disc pathology. Recommendations of the Combined task Forces of the North American Spine Society, American Society of Spine Radiology, and American Society of Neuroradiology. Spine (Phila Pa 1976). 26(5): E93-E113, 2001
3. Milette PC: The proper terminology for reporting lumbar intervertebral disk disorders. AJNR Am J Neuroradiol. 18(10): 1859-66, 1997
Редактор: Искандер Милевски. Дата публикации: 7.8.2019
Источник
Дегенерация межпозвонкового диска
СТАДИИ ДЕГЕНЕРАЦИИ ДИСКА
Дегенеративно-дистрофические изменения позвоночника развиваются с возрастом у практически у каждого человека. Это связано с особенностями строения позвоночника и тех нагрузок, которые позвоночник переносит на протяжении всей жизни.
В процессе старения и износа подвижных частей позвоночника можно условно выделить несколько стадий, описанных еще в 70х гг прошлого столетия Kircaldy-Willis.

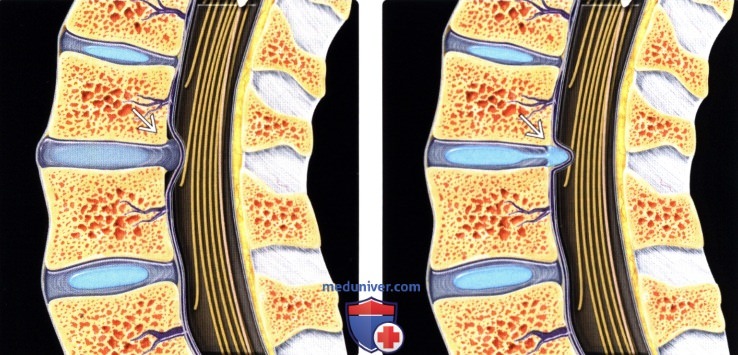
В этой стадии начинается дегенерация межпозвонкового хряща, которая заключается в изменении молекулярной структуры диска, уменьшении его влагонасыщенности, и, как следствие — снижение упругости диска, хотя эластичность фиброзного кольца в этой фазе еще сохраняется. Поэтому для первой фазы наиболее характерным МРТ-признаком является протрузия диска, т.е. небольшое, в пределах 1-3мм его выпячивание, располагающееся в пределах резервных пространств.
Другим МРТ-признаком начальных дегенеративных изменений межпозвонкового диска — является изменение интенсивности сигнала от структур диска при получении T-2 взвешенного изображения структур позвоночника.
Вследствие обезвоживания пульпозного ядра, его изображение становится менее ярким, и, вместо ярко-белого сигнала от здорового хряща, — можно увидеть сигнал светло-серого оттенка, или же — в случае выраженного обезвоживания — сигнал темно-серого оттенка.
| Другими словами — чем более влагонасыщенно пульпозное ядро, тем ярче светится межпозвонковый диск. Чем меньше влаги остается в хряще — тем меньшей интенсивности формируется сигнал. В этой стадии наиболее эффективны методы консервативного лечения — восстановление осанки и подвижности позвоночника с помощью гимнастики и упражнений. Также в эту фазу проводятся методы малоинвазивной хирургии — лазерная нуклеопластика, либо вапоризация диска, или другие пункционные методики, которые являются альтернативой восстановительного лечения. | 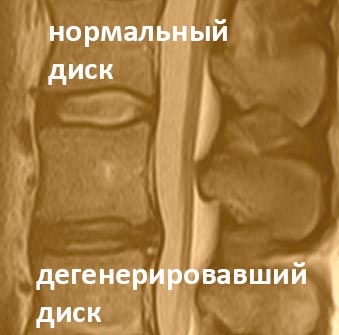 |

в позвоночно-двигательном сегменте. Снижение высоты диска и его упругости, сформировавшаяся протрузия — привели к длительной избыточной нагрузке на фиброзное кольцо, которое стало утрачивать эластичность и начало разрушаться. В этой стадии образуются пролапс (при МРТ — выпячивание 3-6мм) и, в дальнейшем, — грыжа диска. Если в процессе разрушения хряща диска произошла компрессия нервных корешков в узких местах, то возникают сильные боли, соответствующие поврежденному корешку, с характерными неврологическими симптомами. Если эта компрессия спонтанно устраняется в силу разных биологических процессов — то боли проходят, и говорят об успешном консервативном лечении. Если компрессия сохраняется длительное время, и длительное время сохраняются боли, а иногда возникает и онемение в больной ноге, или нарушение функции отдельных мышц — то возникают показания к операции на позвоночнике — устранению компрессии нервного корешка.
Как правило, в этой стадии дегенеративного каскада операции часто завершаются установкой имплантов — в связи с выраженной нестабильностью позвоночно-двигательного сегмента.
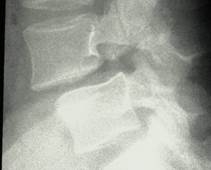
В дальнейшем, наличие имплантов накладывает некоторые ограничения на экстремальные нагрузки на позвоночник (например, не рекомендуется заниматься парашютным спортом, хоккеем, горными лыжами), но в настоящее время разработаны импланты, которые позволяют обойти и эти ограничения.
Вариант изолированной фиксации позвоночника для лечения сегментарной нестабильности, без выполнения микрохирургической декомпрессии, — также используется многими клиниками, в том числе разработаны способы чрезкожных операций, без больших разрезов. Альтернативой такой операции — может быть хороший стабилизирующий ортез, который пациент использует до развития следующей стадии
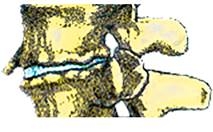
В этой стадии межпозвонковый диск практически полностью обезвоживается, резко уменьшает свою высоту, теряется его упругость и эластичность и подвижность между двумя позвонками пропадает. Начинают формироваться остеофиты — мощные костные отложения, которые надежно скрепляют позвонки и не дают им возможности двигаться друг относительно друга. Это природный механизм устранения сегментарной нестабильности, у пожилых пациентов остефиты отмечаются на всех уровнях в позвоночнике. В молодом возрасте остеофиты встречаются редко и служат указанием на существование локальной проблемы там, где они есть — как правило, с развитием остеофитов также может возникнуть и компрессия нервных корешков новообразованной костью, что проявляется радикулярными болями. Однако, поскольку костная компрессия развивается не сразу, одномоментно, как это бывает при острых грыжах, а на это требуется длительный промежуток времени, — у нервной ткани есть время и возможность адаптироваться к изменяющейся анатомии, и пациенты могут длительное время мириться с существующей хронической болью, и только развитие тяжелого стеноза позвоночного канала вынуждает их искать хирургического лечения.
В этой стадии, несмотря на наличие уже имеющейся естественной рестабилизации — также используются операции, сопровождающиеся фиксацией позвоночника. В первую очередь это связано с тем, что во время операции — декомпрессии — вынужденно производится массивное удаление новообразованной кости, чтобы освободить нервные корешки. Удаление костной массы приводит к развитию нестабильности, которую, в свою очередь, предупреждают установкой имплантов для позвоночника.
Источник