- Непроходимость маточных труб
- Нормальное строение и функционирование маточных труб
- Причины непроходимости маточных труб
- Инфекции маточных труб
- Диагностика проходимости маточных труб
- Снимки гистеросальпингографии
- Методы лечения при непроходимости маточных труб
- Женское бесплодие
- Бесплодие
- Каковы причины бесплодия?
- Яичниковое бесплодие (эндокринное)
- Зачем проводить контроль овуляции, если менструации регулярные, всегда начинаются в срок?
- Трубно-перитонеальное бесплодие
- Если одна труба удалена, у меня меньше шансов забеременеть?
- У меня обе трубы непроходимы, планирую ЭКО. С одной стороны труба превратилась в гидросальпинкс, нужна ли мне операция?
- Я слышала, что есть операции по восстановлению проходимости труб, насколько они эффективны?
- Маточное бесплодие
Непроходимость маточных труб
Развитие современной реконструктивно-пластической хирургии и вспомогательных репродуктивных технологий дает высокие шансы наступления беременности с диагнозом непроходимость маточных труб или их отсутствие.
Нормальное строение и функционирование маточных труб
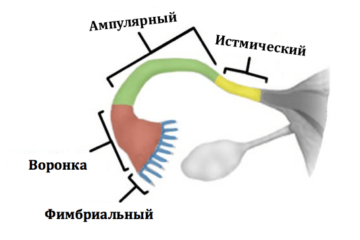
Маточные трубы представляют собой тонкие трубочки длиной около 8-10 см. Стенка маточной трубы состоит их 3 слоев – слизистого, мышечного, серозного. Начало маточной трубы исходит из стенки матки в области угла и открывается фимбриальным отделом к яичнику. Просвет маточной трубы равномерно расширяется от матки к яичнику, представляя собой воронку. Именно фимбриальный отдел играет важную роль в захвате яйцеклетки и направлении по маточной трубе в полость матки. Только при сохраненном фимбриальном отделе маточной трубы, а также ресничек слизистой маточной трубы возможен транспорт яйцеклетки в полость матки.
Яйцеклетка не наделена возможность самостоятельно передвигаться по маточной трубе, только сокращение маточной трубы и синхронное движение ресничек продвигают яйцеклетку в полость матки. Если фимбрии повреждены воспалительным или/и спаечным процессом, то у эпителия может полностью или частично отсутствовать способность захватывать яйцеклетку и продвигать её по трубе. Повреждение реснитчатого эпителия сильно препятствует оплодотворению, значительно снижая его шансы. Иногда маточная труба проходима механически, а при выполнении тубоскопии выявляется полное разрушение реснитчатого эпителия маточной трубы. В таких случаях можно говорить о возникновении внематочной беременности при внешне сохраненной и проходимой маточной трубе. В том случае, когда проходимость маточных труб затруднена или реснички не способны полноценно функционировать, существует вероятность возникновения внематочной (эктопической) беременности.
Причины непроходимости маточных труб
К причинам, повлекшим непроходимость маточных труб относят:
- эндометриоз яичников, маточных труб, связочного аппарата матки;
- спаечный процесс в малом тазу;
- трубная инфекция;
- перевязка маточных труб (стерилизация).
Полная непроходимость возникает, когда все отделы трубы или её часть непроходимы. Причиной постановки данного диагноза часто становится воспаление органов малого таза, которое возникает из-за специфической или неспецифической инфекции или наружного генитального эндометриоза. При эндометриозе, выстилающая внутреннюю поверхность матки ткань разрастается в размерах за пределами её полости. Эндометриоз вызывает непроходимость труб, образованию в них спаек. При высокой степени развития эндометриоза возрастает и вероятность распространения спаек. Симптомы эндометриоза могут выражено проявляться не у всех женщин. Если отсутствуют обильные менструальные выделения или менструальный цикл сопровождается спазмами, то заболевание трудно диагностируется. Достоверно определить наличие эндометриоза можно методом лапароскопии.
Инфекции маточных труб
Инфицирование органов малого таза может произойти из-за развития аппендицита или колита, наличия инфекции в кишечнике, наличия заболеваний, передающихся мочеполовым путём. Частое спринцевание может спровоцировать появление инфекции в малом тазу, в большей части это относится к неспецифической инфекции. Женщина может и не знать, что она перенесла серьёзную инфекцию, которая привела к непроходимости маточных труб. Только пытаясь забеременеть, она узнаёт о своей болезни в процессе обследования. Наиболее распространёнными причинами возникновения инфекций в малом тазу являются заболевания, передающиеся половым путём.
В прошлые годы наиболее часто выявлялась гонорея, в настоящее время — хламидиоз. Повторные заболевания хламидиозом часто приводят к бесплодию вследствие непроходимости маточных труб. Но даже единичного случая может хватить, для того, чтобы проходимость маточных труб была утрачена.
Современные лекарственные средства сравнительно легко излечивают от гонореи и хламидиоза, а вот спаечный процесс в малом тазу медикаментозной коррекции не поддается. Именно поэтому, диагностируя бесплодие, врач назначает анализ на выявление этих инфекций не только методом ПЦР, но и путем определения антител в крови.
У женщин, не имеющих инфекций в органах малого таза, всё же могут возникать спайки в области яичников и маточных труб. К их появлению может привести операция на яичниках или других органах брюшной полости, то есть развивается спаечный процесс послеоперационного генеза. Вероятность появления спаек повышается, если операция была обширной или осложнялась инфекцией, сопровождалась постановкой дренажей в брюшную полость. Например, разрыв аппендикса, массивное внутрибрюшное кровотечение. Сперматозоид может не встретить на своём пути яйцеклетку даже при незначительной деформации трубы. Также повышается вероятность внематочной беременности.
Диагностика проходимости маточных труб
Для исследования возможных причин бесплодия очень важно провести обследование на проходимость маточных труб, так как трубный фактор бесплодия часто встречается. Проходимость маточных труб определяется двумя методами: гистеросальпинографией и диагностической лапароскопией.
Гистеросальпингография или метросальпингография (ГСГ или МСГ) относится к рентгенологическим исследованиям. В матку вводится специальное контрастное вещество, которое помогает визуализировать внутреннее состояние полости матки и фаллопиевых труб. Чтобы исключить возможность облучения оплодотворённой яйцеклетки, данное рентгенологическое исследование проводится сразу после окончания менструации. При выполнении гистеросальпингографии в данном менструальном цикле нежелательно планировать беременность.
Гистеросальпингография производится без наркоза под местным обезболиванием. Требуется лишь принять небольшую дозу обезболивающего препарата внутримышечно или выполнить парацервикальную блокаду. Это снимет дискомфорт, а рентгеновская процедура вызовет максимум незначительные спазмы. Для снижения риска внести в брюшную полость инфекцию, некоторые врачи назначают антибиотики. Результаты ГСГ дадут понять, насколько проходимы трубы и нормально ли состояние полости матки. Однако точность этого метода составляет лишь 83%.
Медицинская практика показывает, что ГСГ может привести к наступлению беременности за несколько первых циклов овуляции. Это объясняется промывающим эффектом вводимого контрастного раствора. Гистеросальпингография на сегодня является одним из самых важных этапов первичного обследования при бесплодии. Проходимость фаллопиевых труб проверяют и под контролем ультразвукового исследования. Такая процедура называется соногистеросальпингоскопией (СГСС). Она схожа с ГСГ, но исключает облучение органов малого таза, так как вместо контрастного вещества вводится стерильный физиологический раствор.
Недостатком УЗИ проходимости маточных труб является его низкая достоверность, поскольку рентгеновский аппарат намного точнее, чем УЗИ-аппарат. Хотя рентгеновские снимки позволяют точно оценить проходимость труб и состояние матки, но они не дают достаточного представления о спаечном процессе и очагах эндометриоза, которые могут стать причинами бесплодия.
Наружную поверхность маточных труб лучше оценивает лапароскопия. Данное исследование дополняет результаты ГСГ и проводится под общим наркозом. Эндоскоп, небольшой оптический медицинский инструмент, вставляется в брюшную полость через отверстие в самом пупке или рядом с ним. Врач лапароскопом исследует яичники, матку, трубы, осматривает брюшину и брюшную полость. Окрашенное вещество, поступающее через цервикальный канал в матку и маточные трубы, показывает, проходимы ли они. Для выполнения хирургических манипуляций, в область малого таза, через разрез в лобковой области, вводят дополнительные хирургические инструменты через 3 мм проколы. Во время лапароскопии возможно рассечение спаек, удаление кист яичников и миоматозных узлов матки, шейвинг (иссечение) очагов эндометриоза.
Снимки гистеросальпингографии

Правая маточная труба непроходима в ампулярном отделе.
Левая маточная труба свободно проходима.
Буква «R» на снимке указывает на правую сторону пациентки.
Стрелкой показано препятствие в ампулярном отделе правой маточной трубы.
Правая и левая маточная труба проходима с затруднением ввиду наличия двусторонних вентильных сактосальпинксов.
На снимке четко видны расширенные и извитые маточные трубы.
Стрелкой показана маточная труба слева с наличием вентильного сактосальпинкса.
Буква «R» на снимке указывает на правую сторону пациентки.
Левая маточная труба свободно проходима.
Правая маточная труба непроходима в интрамуральном отделе.
Стрелкой показано наличие препятствия в устье правой маточной трубы.
Буква «R» на снимке обозначает правую сторону пациентки.
Левая маточная труба непроходима в ампулярном отделе.
Правая маточная труба проходима с затруднением ввиду наличия вентильного сактосальпинкса справа.
Стрелкой показан вентильный сактосальпинкс справа.
Буква «R» на снимке указывает на правую сторону пациентки.
Методы лечения при непроходимости маточных труб
Непроходимость маточных труб в различных отделах ликвидируется путём лапароскопии. Это хирургическая операция, позволяющая видеть органы малого таза и брюшной полости. Ранее такие операции проводились путём лапаротомии — полостной операции с повышенным риском повторного образования спаек.
В настоящее время большинство гинекологических операций производятся путем лапараскопии в Москве. После нее пациентки восстанавливаются значительно быстрее при минимальном проценте осложнений.
Микрохирургические методы позволяют удалять при лапароскопии спайки в брюшной полости и восстановить проходимость маточных труб. Микрохирургические методы лечения проводятся под увеличением, поэтому они очень точные и высокоэффективные. При таком лечении удаётся восстановить даже маточные трубы. Повторные реконструктивно-пластические операции на маточных трубах редко приводят к беременности. Поэтому важно, чтобы первая операция прошла успешно и была тщательно проведена опытным гинекологом. Большие сомнения вызывает необходимость многократных операций на маточных трубах. Анализ зарубежной литературы показывает, что повторные лапароскопические операции имеют низкую эффективность.
Накопленный опыт говорит, что наступление беременности при таких гинекологических операциях составляет всего 10%. Положительный результат операции во многом зависит от степени поражения маточных труб и в большей части фимбриального отдела и реснитчатого эпителия.
Несмотря на усилия гинеколога, возможно появление новых спаек, сводящих эффективность лапароскопии к минимуму. Если спайки расположены только вокруг труб, при хирургическом методе лечения беременность наступает в 50% случаев. Частота наступления беременности снижается, если фимбрии (реснички на конце маточной трубы) имеют множественные повреждения спаечным процессом. При непроходимости в ампулярном отделе, операция даёт от 20 до 30% положительных результатов. Хирургия при частичной непроходимости труб помогает добиться беременности, но она неэффективна при полной непроходимости. Восстановив механическую проходимость маточной трубы, не всегда удаётся восстановить нормальную работу реснитчатого эпителия и гладкой мускулатуры труб.
Пациенткам повторно даже не предлагают восстановить проходимость маточных труб лапароскопическим методом, так как процент наступления беременности крайне мал, зато часто происходит внематочная беременность. Имея такой диагноз, лучше всего обратиться к экстракорпоральному оплодотворению (ЭКО). Внематочная беременность опасна тем, что при её наступлении возможен разрыв фаллопиевых труб с обильным кровотечением, что создаёт угрозу жизни пациентки.
Очень важно при наступлении беременности вовремя обращаться к врачу.
Особенно это актуально для женщин, перенёсших операцию на трубах. С помощью экстакорпорального оплодотворения легко преодолевается трубно-перитонеальное бесплодие. Яйцеклетка, извлекается из яичников, минуя маточные трубы. Эмбрионы, полученные в лаборатории, сразу переносятся в матку. В случаях тяжёлого повреждения труб, ЭКО — наиболее предпочтительный вариант лечения, по сравнению с реконструктивно-пластической операцией на маточных трубах.
Источник
Женское бесплодие
«Быть или не быть… мамой» Как часто эта мысль посещает женщину, мечтающую о беременности и с замиранием сердца следящую за появлением заветных полосок на гравидарном тесте. И вот … появившаяся снова одинокая розовая полоса заставляет обреченно набирать в поисковике слово «БЕСПЛОДИЕ». И тут множество информации тяжелым грузом ложится на плечи и запутывает еще больше. «Выскакивает» реклама успешных клиник, появляются многочисленные предложения о лечении, множество терминов и определений… В этой статье нам захотелось не нагружать обилием информации вас, и без того обеспокоенных своей проблемой читательниц, но в то же время помочь глобально разобраться в этой непростой проблеме. Итак, начнем.
Бесплодие
это отсутствие наступления беременности у пары в течение 12 месяцев при регулярной половой жизни без контрацепции. * У женщин старше 35 лет этот период составляет 6 месяцев. На сегодняшний день эта проблема достаточно распространена: возникает у каждой 5-6 пары. Частота заболевания по разным данным колеблется от 18 до 25%. В том случае, если у пациентки не было никогда беременности, бесплодие называют первичным.
Если же в прошлом была хоть одна беременность не зависимо от исхода (роды/ замершая/ внематочная/ аборт), в данной ситуации речь идет о вторичном бесплодии. В соответствии с «источником» причины бесплодие бывает мужское и женское, если же проблемы имеют место у обоих партнеров речь идет о сочетанном бесплодии. Встречаемость женского и мужского фактора бесплодия сопоставима – 40-60%, сочетанное встречается в 30-48% случаев. Не удается выявить причину бесплодия примерно у 5% супружеских пар. Также бесплодие подразделяют на относительное и абсолютное.
Абсолютное бесплодие – это невозможность достижения беременности естественным путем из-за отсутствия или необратимого повреждения внутренних половых органов (врожденное отсутствие тех или иных органов, двусторонняя непроходимость маточных труб, хирургическое удаление органов и др.). Преодоление абсолютного бесплодия реализуется только с помощью вспомогательных репродуктивных технологий (ЭКО, ЭКО-ИКСИ, донорство яйцеклеток/сперматозоидов, суррогатное материнство).
Каковы причины бесплодия?
Для того, чтобы разобраться, почему у пары не получается добиться желанной беременности необходимо вспомнить, как же эта беременность в норме наступает. И на каждом этапе мы будем выделять факторы, которые могут помешать ее наступлению. …И так, начнем с самого начала.
Яичниковое бесплодие (эндокринное)
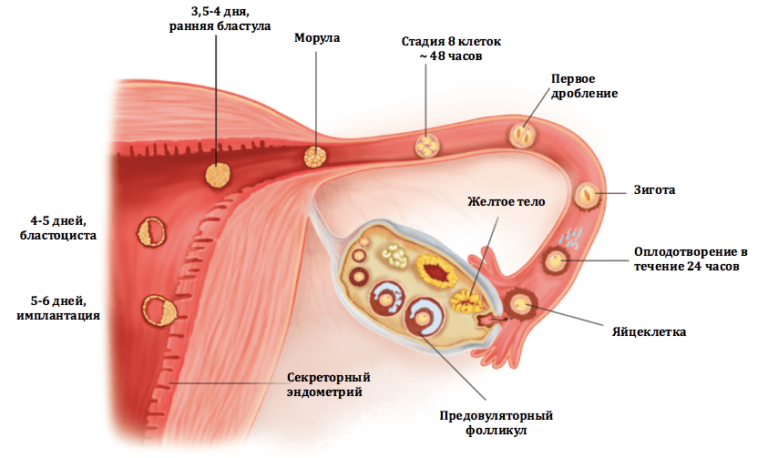
Женские половые клетки закладываются в половых тяжах (будущих яичниках) еще на 6-ой неделе внутриутробного развития. И рождается девочка уже с определенным, ограниченным, запасом зародышевых фолликулов (половых клеток яичника) – около 2 млн. При этом большая часть этих клеток подвергнется обратному развитию (атрезии). Этот запас, или яичниковый резерв, начинает прогрессивно уменьшаться с начала менструаций, приводя в конечном итоге уже зрелую женщину к менопаузе. И лишь 300-350 фолликулов дойдут до полноценного развития в менструальном цикле. В этом заключается принципиальное отличие женских половых клеток от мужских.
Сперматозоиды в организме мужчины вырабатываются ежедневно, достигая нескольких миллионов. И период их созревания составляет 60-70 дней. Именно эта особенность позволяет проводить лечение, направленное на улучшение качества спермы, в случае выявления соответствующих проблем андрологом.


Основное событие, которое должно случаться в менструальном цикле – это овуляция. Овуляция — это выход яйцеклетки из зрелого фолликула.
Данное событие приходится чаще всего на середину цикла, или 14-ый день менструального цикла. Стоит отметить, процесс созревания этого фолликула сложен, он контролируется целым каскадом гормональных взаимодействий, начиная от структур в головном мозге (гипоталамус, гипофиз) и заканчивая взаимным влиянием соседствующих фолликулов. Для того, чтобы получить одну единственную яйцеклетку организм начинает стимулировать рост и последовательное развитие зародышевого фолликула еще за 85 дней до овуляции.
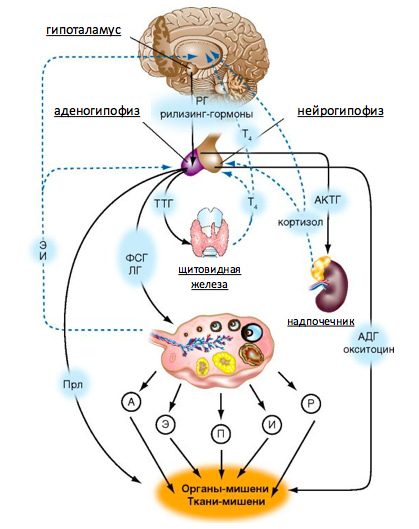
Схема гормональной регуляции внутренних половых органов.
*Основным регулятором овуляции является гипоталамо-гипофизарно-яичниковые взаимодействия. Но как видно из схемы на них могут влиять также гормоны щитовидной железы и надпочечников.
Так как овуляция является ключевым этапом будущего оплодотворения ее контроль является первоочередной задачей при диагностике бесплодия.

Зачем проводить контроль овуляции, если менструации регулярные, всегда начинаются в срок?
Необходимо отметить, что менструация ≠ овуляция. Менструация – это лишь реакция эндометрия, ткани, выстилающей внутреннюю поверхность матки, на циклические гормональные колебания. В норме у женщины могут быть до 2-3 ановуляторных (без овуляции) менструальных циклов. Однако при некоторых заболеваниях, сопровождающихся изменениями гормонального фона, может наблюдаться постоянная ановуляция (СПКЯ, гиперпролактинемия и др.).
В случае отсутствия овуляции выполняется диагностика сопутствующих гормональных заболеваний после чего проводится
- гормональное лечение выявленных нарушений;
- медикаментозная стимуляция овуляции;
- в некоторых случаях – хирургическое лечение: электрокаутеризация (дриллинг) яичников – создание «насечек» на яичниках для стимуляции выхода яйцеклеток при синдроме поликистозных яичников (СПКЯ);
Трубно-перитонеальное бесплодие
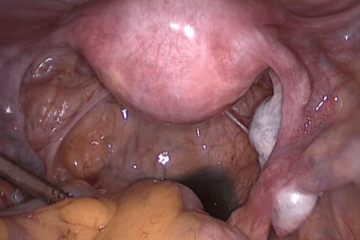
В норме яйцеклетка после выхода из яичника попадает в маточную трубу, где и оплодотворяется сперматозоидом. Однако этот путь не прямой, у яйцеклетки нет «лестницы» по которой она «идет» в трубу. На самом деле после овуляции яйцеклетка попадает в брюшную полость, в позадиматочное пространство. *Брюшная полость покрыта брюшиной, которая на латинском языке называется перитонеум. Между двумя листками брюшины есть небольшое количество перитонеальной жидкости, в которой яйцеклетка «плавает». В этой же жидкости купаются фимбриальные отделы маточных труб. Внешне фимбриальный отдел напоминает морских анемонов. Колеблющимися движениями фимбрий («волосков») труба «загоняет» яйцеклетку внутрь себя.
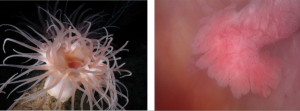
Рис.2. Слева: Отделы маточной трубы. Справа: Фимбриальный отдел маточнойтрубы
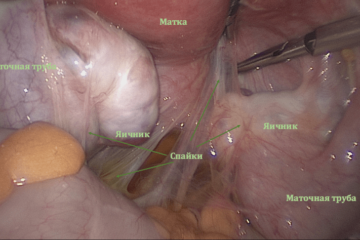
В результате перенесенных инфекционных процессов, перитонита или наличия эндометриоза в малом тазу могут формироваться спайки – соединительно-тканные пленки, которые затрудняют попадание яйцеклетки в маточную трубу за счет того, что:
- «окутывают» яичник – в таком случае яйцеклетка не попадает брюшную полость, а оказывается замурованной в спайках;
- происходит «замуровывание» фимбриального отдела, он оказывается «отвернут» от позадиматочного пространства и подпаян к стенкам таза;
- спайки могут действовать как «перетяжки», сужающие трубу, нарушающие ее ход – в результате яйцеклетка не может продвигаться по трубе, а также нарушается доступ сперматозоидов к ней.
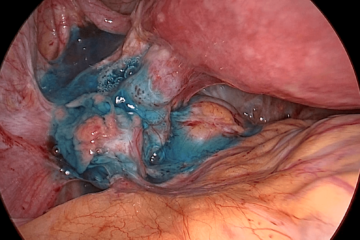
| Нормальная анатомия малого таза. Яичники подвешены на связках, маточные трубы свободны, фимбриальные отделы обращены к позадиматочному пространству. Голубая жидкость за маткой – это контрастное вещество введенное в полость матки и поступившее через трубы в брюшную полость в процессе хромосальпингоскопии. Маточные трубы проходимы.
|