- Факторы риска по тугоухости у новорожденных что значит
- Тел: +7 (978) 130-98-58 +7 (978) 027-72-62
- Уважаемые родители!
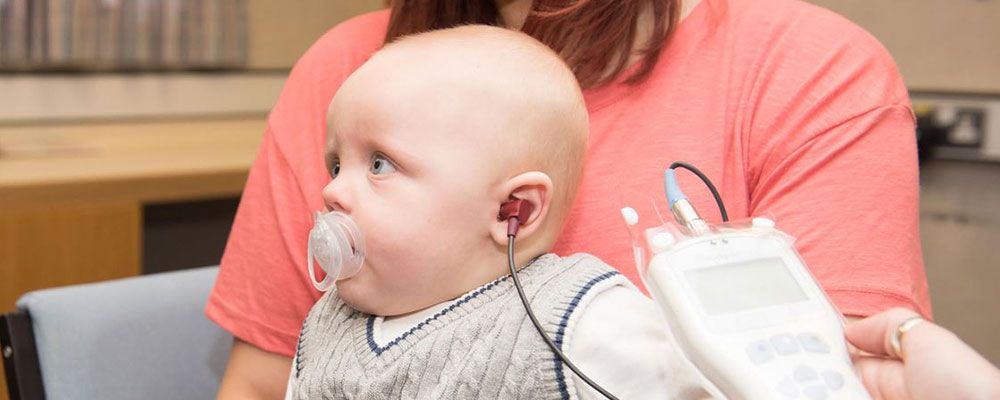
- Проверка слуха у новорожденных и детей раннего возраста
- Полезные статьи и актуальная информация от специалистов по слуху «Аудионика»
- Как проверяют слух у новорожденных
- Что такое аудиологический скрининг
- Обследование включает в себя:
- Проверка слуха у детей раннего возраста
- Факторы риска по тугоухости и глухоте
- Почему малыш не слышит?
- Причины нарушения слуха
- Как проверить, слышит ли малыш?
- Как проводится обследование?
- Какая реакция ребенка говорит о том, что слух — в пределах физиологической нормы?
- Признаки возможного нарушения слуха
- Контакты со специалистами
- Как правильно строить общение с ребенком со сниженным слухом?
Факторы риска по тугоухости у новорожденных что значит
Тел: +7 (978) 130-98-58 +7 (978) 027-72-62
ДЕТИ ИЗ ГРУППЫ РИСКА.
К факторам риска по развитию тугоухости и глухоты относятся:
Факторы, способствующие появлению врожденного снижения слуха:
неблагоприятное течение беременности — токсикоз беременности, угроза выкидыша и преждевременных родов, резус-конфликт матери и плода, групповой принадлежности, что вызывает развитие гемолитической болезни новорожденных . Вирусно-инфекционные заболевания матери в первой половине беременности, особенно в первые три месяца. Из инфекций наибольшую опасность для органа слуха представляет краснуха. Среди других инфекций, которые могут повлиять на развитие органа слуха и его функционирование, отмечают грипп, скарлатину, корь, герпес, инфекционный паротит, туберкулез, токсоплазмоз, цитомегаловирусную инфекцию, прием матерью антибиотиков из группы аминогликозидов, которые обладают ототоксическим эффектом как побочным действием, интоксикация матери: алкогольная и иная интоксикация. Среди причин врожденной тугоухости у детей также называют травмы матери во время беременности, особенно в первые месяцы. патологические роды — преждевременные, стремительные, затяжные, наложение щипцов, кесарево сечение, частичная отслойка плаценты, ягодичное и тазовое предлежание и другие патологии, приводящие к асфиксии и внутричерепной травме плода; патология периода новорожденности — выраженная гипербилирубинемия (сильно выраженная желтуха новорожденных), недоношенность, вес до 1500 г, врожденные пороки развития (в том числе ЛОР органов), рождение ребенка в асфиксии, проведение искусственного дыхания(вентиляции легких) длительное время (дольше 8 часов), нахождение ребенка в неонатальном отделении интенсивной терапии в течение 48 или более часов.
наследственная форма тугоухости — угроза рождения ребенка с тугоухостью при заболевании одного из родителей. Факторы, действующие на орган слуха здорового ребенка в один из периодов его развития и приводящие к возникновению приобретенной тугоухости.
В первую группу причин относят различные инфекционные заболевания, в результате которых снижение слуха наступает или на фоне заболевания, или вскоре после него. Развивающаяся при этом тугоухость или глухота имеет сенсоневральный или смешанный характер. Среди них на первом месте по частоте стоят острые вирусные инфекции, включая грипп, вследствие высокой их нейротропности. Тугоухость может развиваться как в период заболевания на 3-4-й день от его начала, так и через 2-3 нед после ликвидации острой симптоматики.
На второе место следует поставить менингит, который приводит часто к гнойному лабиринтиту и необратимой тугоухости. Особенно часто поражение слухового анализатора наблюдается при микотическом менингите. Эпидемический паротит является также достаточно частой причиной развития тугоухости вследствие тропизма вируса, его вызывающего, к слуховому анализатору, причем, как правило, односторонней, соответствующей стороне поражения. Сроки развития тугоухости могут быть различными, как на 4-5-й день от начала заболевания, так и на 3-4-й неделе болезни, поэтому необходимо проводить контрольное аудиологическое обследование всем детям, перенесшим эпидемический паротит, через месяц от начала заболевания. Такие детские инфекции, как скарлатина, корь, дифтерия, также могут вызвать снижение слуха. Инфекционный гепатит вследствие интоксикации, развивающейся при нем, может также привести к тугоухости. Значительный процент стойких нарушений слуха связан с применением высоких доз ототоксических антибиотиков, к которым относятся гентомицин, стрептомицин, мономицин, неомицин, канамицин и др. По некоторым данным, поражения слуха у детей под действием ототоксических антибиотиков составляют около 50% приобретенной тугоухости . Факторами, способствующими поражению слуха у детей при использовании ототоксических антибиотиков, являются повышенная индивидуальная чувствительность к этим препаратам, недоношенность, общая ослабленность. Особенно неблагоприятно воздействие этих антибиотиков при наличии воспалительного процесса в органе слуха и имеющихся нарушениях слуховой функции.
На третьем месте из причин возникновения нарушений слуха являются различные травмы. Слуховой орган может пострадать вследствие родовой травмы в связи со сдавлением головки ребенка, в результате наложения акушерских щипцов. Серьезные нарушения слуха могут возникнуть при травмах внутреннего уха, возникающих вследствие падений ребенка с большой высоты, при дорожно-транспортных происшествиях. . Черепно-мозговая травма является частой причиной развития сенсоневральной тугоухости, причем степень потери слуха определяется тяжестью травмы . При этом обычно слух снижается с двух сторон и не восстанавливается.
Четвертая группа причин приобретенной тугоухости у детей объединяет различные общесоматические заболевания, на фоне которых может произойти изменение слуха. К таким заболеваниям относятся прежде всего сахарный диабет , патология почек и крови. Например, считается, что при хронической почечной недостаточности в терминальной стадии у 50% детей развивается тугоухость.
Уважаемые родители!
Если Вы или Ваш ребенок относиться к группе риска НАСТОЯТЕЛЬНО рекомендуем проверить слух ребенку. И желательно это сделать до 3мес. возраста. Запомните: чем раньше выявлено снижение слуха и предприняты специальные медицинские и педагогические меры для устранения последствий снижения слуха, тем успешнее будет проходить развитие ребенка, тем меньше опасность тяжелого отставания в развитии познавательной деятельности, формировании речи и общения, личностном развитии.
Источник
Проверка слуха у новорожденных и детей раннего возраста
Полезные статьи и актуальная информация от специалистов по слуху «Аудионика»
Нарушения слуха различной степени тяжести диагностируют у 0,1-0,3% новорожденных. Негативные факторы могут повреждать структуры уха, головной мозг малыша во время беременности, в родах или уже после рождения. Вероятность глухоты или тугоухости выше у детей, что родились раньше срока, длительно находились в отделении интенсивной терапии. Проверка слуха у новорожденных проводится в первые несколько дней жизни и позволяет оценить, нуждается ли ребенок в помощи или наблюдении у отоларинголога.
Как проверяют слух у новорожденных
Нарушения слуха, которые выявляются в периоде новорожденности, чаще связаны:
- с наследственными причинам (например, синдром Стиклера, Варденбурга) ;
- с аномалиями развития органа (например, аплазия Шайбе, Майкла);
- с гибелью структур мозга при воздействии неблагоприятных факторов (инфекция, интоксикация, гипоксия).
Для диагностики нарушений слуха применяют субъективные и объективные методики. Субъективные связаны с получением от ребенка ответа, как он слышит, понимает звуки и до определенного возраста технически недоступны. Объективное исследование основано на регистрации рефлекторных, физиологических реакций на стимуляцию звуком.
Первая проверка проводится в условиях роддома. Она включает в себя визуальный осмотр, инструментальные методы диагностики. Результат заносится в медицинскую документацию, которую выдают родителям при выписке. Если в медицинском учреждении не было возможности провести обследование, его не стоит откладывать на более поздний срок. При первом посещении педиатра на дому можно уточнить, как проверить слух у новорожденного, если процедура по каким-то причинам не была проведена в условиях роддома.
Для чего врачи так «спешат»? Слух обеспечивает связь ребенка с внешним миром, воспитание в «звучащей» среде формирует нейронные связи. Особенно это важно для детей с поражениями головного мозга вследствие осложнений беременности, родов. В первые годы жизни компенсаторные способности нервных клеток наиболее высоки, раннее обращение за помощью — шанс на своевременную реабилитацию.
К сожалению, нарушения слуха невозможно «перерасти», отсутствие своевременной реабилитации приводит к нарушениям в психическом развитии — страдает речь, интеллект, эмоциональная сфера.
Что такое аудиологический скрининг
Объединенная комиссия по слуху у детей в США более 10 лет назад создала стандартны диагностики (так называемый Принцип 1-3-6), которых придерживаются во всем мире:
- Первую проверку слуха у новорожденных проводят всем малышам в возрасте до 1 месяца. Оптимально — до выписки из роддома.
- При выявлении нарушений слуха всем младенцам до 3 месяцев проводят аудиологическую диагностику.
- При выявлении необратимых нарушений слуха протезирование назначают в возрасте до 6 месяцев.
К методикам оценки слуха у новорожденных предъявляют особые требования: они должны быть безболезненными, неинвазивными, недорогими, обладать высокой чувствительностью.
Обследование включает в себя:
- опрос родителей, уточнение факторов риска развития тугоухости;
- осмотр малыша;
- инструментальная диагностика методом отоакустической эмиссии (ОАЭ).
Метод ОАЭ, или как его называют, проверка слуха у новорожденных в роддоме аппаратом, рекомендуют проводить не ранее 4 дня от момента рождения: в более раннем возрасте у ряда малышей эмиссия не регистрируется. Во время исследования в ухо ребенка поступает звуковой сигнал. В норме он проводится в среднее ухо, внутреннее ухо, затем возвращается обратно и регистрируется в наружном слуховом проходе с определенной задержкой от времени подачи. Возвращенный сигнал очень слаб, чтобы уловить его, используют высокочувствительный микрофон.
Отоакустическая эмиссия не регистрируется при сенсоневральной тугоухости со снижением более, чем на 30 дБ, при проводниковых нарушениях. В таком случае говорят об отрицательном результате теста и проводят ОАЭ повторно через 1 -1,5 месяца. Если изменений нет, рекомендовано более полное обследование до трехмесячного возраста ребенка.
Проверка слуха у детей раннего возраста
После выписки из роддома родители наблюдают за малышом и оценивают, как он начинает реагировать на звуки, речь, пытается «говорить» сам. Состояние слуха до 1 года оценивают с помощью безусловно-рефлекторных методик, которые описывают изменение поведения малыша в ответ на звук: реакция вздрагивания, испуга, широкое раскрытие глаз, расширение зрачков, поворот головы в направлении источника звука, движения конечностей, изменение частоты дыхания, сердцебиения. Родители должны обратиться к врачу, если замечают хотя бы один пункт из списка:
- малыш в возрасте до 3-4 мес. не реагирует на голос матери, резкие и громкие звуки;
- ребенок в возрасте 3-6 мес. не «гулит», не вздрагивает или замирает от резких звуков, не ищет источник шума;
- грудничок до 12 мес. перестает произносить отдельные слоги, переходит на жестовое общение;
- ребенок в возрасте 1-3 лет не реагирует на фразы, которые были произнесены тихим голосом, если не видит говорящего. Может переспрашивать, пристально смотрит в лицо собеседника; сам говорит громко, слова произносит неправильно.
Такие особенности в развитии могут сопровождать ребенка с рождения — самостоятельно, в сочетании с другой патологией или же возникают внезапно после травмы, инфекционного заболевания, приема препаратов.
При подозрении на ухудшение слуха родители могут провести тесты с крупой, помещенной в герметичные емкости (например, от шоколадного яйца). Одну из них оставляют пустой, в другие насыпают манку, гречку, горох и последовательно потряхивают ими на расстоянии до 20 см от уха, оценивая реакцию малыша. От размера крупинок зависит громкость звука. Пустая емкость используется для контроля. При отсутствии реакции на звук следует немедленно обратиться к отоларингологу.
Проверка слуха у детей до 3 лет врачом включает в себя сбор анамнестических сведений (наследственность, перенесенные заболевания, прием препаратов), осмотр наружного уха, тимпанометрию с использованием высокочастотного зонда. Поведенческие методы недостоверны, так как ребенок еще не в состоянии усваивать инструкции и сохранять произвольное внимание продолжительное время.
Даже незначительное снижение слуха нарушает развитие ребенка и может привести к его социальной изоляции. Своевременно обследование поможет вовремя обнаружить заболевание и оказать квалифицированную помощь.
Кречетов Владимир Васильевич
Специалист по слуху «Аудионика». Сертификат об обучении в Москве у ведущих сурдоакустиков компании WIDEX
Источник
Факторы риска по тугоухости и глухоте
Факторы риска по тугоухости и глухоте:
- Отягощенная наследственность по слуху
- Наследственная синдромальная патология
- Инфекционные и вирусные заболевания матери во время беременности
- Использование для лечения новорожденного ребенка лекарственных препаратов с потенциальным ототоксическим эффектом
- Токсикозы беременности
- Тяжелая анте- и интранатальная гипоксия плода
- Асфиксия
- Глубокая степень недоношенности (гестационный возраст менее 32 недель)
- Переношенность (гестационный возраст более 41 недели)
- Очень низкая и экстремально низкая масса тела при рождении
- Врожденная патология челюстно-лицевого скелета
- Внутричерепная родовая травма
- Тяжелое гипоксически-геморрагическое поражение ЦНС
- Гемолитическая болезнь новорожденного
- Стойкая и/или выраженная гипербилирубинемия
Международные факторы риска развития тугоухости у новорожденных:
- Отягощенная наследственность по слуху (наличие нарушений слуха у ближайших родственников)
- Наследственная синдромальная патология
- Врожденная патология челюстно-лицевого скелета
- Внутриутробные инфекционные и вирусные заболевания (краснуха, цитомегаловирус, герпес, токсоплазмоз)
Состояние новорожденного, требующее пребывания в палате интенсивной терапии более 48 часов
Источник
Почему малыш не слышит?
Мир наполнен тысячами звуков: шумом дождя, пением птиц, гудками машин. Мы воспринимаем звуки как неотъемлемую часть окружающей действительности, поскольку нам кажется, что мы слышали их всегда. Слуховой анализатор, который отвечает за восприятие и узнавание звуков, действительно развивается и начинает работать задолго до рождения ребенка.
Будущий малыш слышит голос матери, биение ее сердца, шумы, доносящиеся извне. Поэтому многие мамы делятся друг с другом воспоминаниями о том, что посещение рок-концерта на поздних сроках беременности не оставляло равнодушным будущего малыша — он начинал шевелиться.
Но еще активнее слуховое восприятие развивается после рождения. Прожив всего 12 часов, ребенок уже отличает человеческую речь от других звуков, реагируя на нее едва заметными движениями, может безошибочно отличить голос матери от голосов других людей. Современные исследования показывают, что младенец способен уловить разницу между «родным» и «незнакомым» языком.
Французский исследователь-лингвист Жак Меллер провел эксперимент, в котором принимали участие четырехдневные младенцы из семей, родители которых говорили на французском языке. Ученый использовал специально сконструированные соски, регистрировавшие частоту сосательных движений ребенка. Во время кормления младенцы прослушивали рассказ, записанный на магнитофон, сначала на русском, а потом на французском языке. Когда младенцы слышали французскую речь, они сосали более энергично, тогда как прослушивание русской речи не влияло на их поведение.
Слух ребенка развивается быстрыми темпами: сначала новорожденный замечает лишь те звуки, которые расположены на небольшом расстоянии (не более 1,5 метров) от него. К концу года расстояние, на котором малыш воспринимает звук, увеличивается до шести метров. Новорожденный не знаком с многообразием звуков окружающей среды. В течение всего периода детства ребенок овладевает своеобразным «звуковым словарем», «запоминая» огромное количество бытовых звуков — смех, плеск воды, скрип двери, визг тормозов, голоса животных, птиц, людей…
Слух играет одну из ведущих ролей в развитии речи: слушая речь окружающих, малыш запоминает звучание слов, ритмические и интонационные особенности родного языка. Память тонких звуковых оттенков позволяет нам гораздо позднее, разговаривая по телефону, безошибочно различать голоса близких по их индивидуальным интонациям.
В моем кабинете молодая мама и непоседливая малышка, которой не дают покоя игрушки на полке. Тыкая на них пальчиком, она показывает нам, что хочет поиграть с ними. «Вот» — досадливо говорит мама, — «Только и умеет, что тыкать пальцем, когда ей что-то нужно. А попросить не может. А ведь скоро три года, большая. Ее сверстники уже давно говорят предложениями, а у нас только крики да жесты.
Никак не могу понять, почему до сих пор не говорит. В нашей семье все начали говорить рано — и я, и муж. Так хочется, чтобы она говорила… ». После долгой беседы с мамой и осмотра девочки, я предлагаю им пройти обследование у врача-сурдолога (специалиста, занимающегося нарушениями слуха). Мама удивлена, она никак не ожидала, что задержка речевого развития ее малышки связана со снижением слуха. К сожалению, этот случай очень типичный.
Незначительные потери слуха чаще всего воспринимаются родителями как невнимательность ребенка и поэтому почти не выявляются в раннем возрасте. Родители детей с большими потерями слуха начинают подозревать, что «что-то не так», довольно рано, как правило, на первом-втором году жизни малыша. Их настораживает явное игнорирование малышом громких звуков, отсутствие реакции на собственное имя, задержка темпов речевого развития. Одна взволнованная бабушка привела внука к специалистам после того, как проверила его слух домашним «кастрюльным методом» — ребенок не поворачивался на звук ударов двух крышек.
В Российской Федерации в настоящее время насчитывается около 600 тысяч детей и подростков с нарушением слуха. Считается, что на 1000 физиологических родов приходится 1 ребенок с выраженной степенью тугоухости. Данные о распространенности слабых и средних потерь слуха до сих пор требуют уточнения. Это связано с поздней обращаемостью родителей детей к специалистам, а также с отсутствием настороженности врачей-педиатров. В 1/3 случаев слабые и средние потери слуха впервые выявляются в возрасте 3-7 лет.
Слуховой анализатор — второй после зрительного, анализатор человека, играющий важную роль как составляющая получения информации об окружающем мире. Между состоянием слуха и развитием речи имеется теснейшая взаимосвязь. Поэтому любое, а тем более грубое нарушение слуха в виде тугоухости и глухоты оказывает большое влияние на общее и психическое развитие растущего ребенка: несвоевременное выявление нарушений слуха у детей раннего возраста может привести не только к задержке речевого, но и интеллектуального развития ребенка.
Причины нарушения слуха
Существует много причин (или факторов риска, как их называют врачи), которые могут способствовать снижению слуха, однако сами по себе они могут не вызвать тугоухость. Факторы риска создают благоприятный фон для развития нарушения. В большинстве случаев к нарушению слуха приводят несколько причин, действующих в различные периоды развития ребенка. Слуховой аппарат ребенка особенно уязвим с четвертой недели беременности и до четырех-пяти лет жизни малыша. Врачи выделяют три группы причин.
Первая группа — наследственные факторы, когда в семье уже были случаи снижения слуха. Они приводят к изменениям в структурах слухового аппарата и развитию наследственной врожденной тугоухости.
Вторая группа — факторы, действующие во время беременности и родов, приводящие к врожденной тугоухости. К ним относятся:
- инфекционные заболевания матери во время беременности (краснуха, грипп, токсоплазмоз, герпес, сифилис, ВИЧ-инфекция и др.);
- внутриутробная гипоксия плода (недостаточное кровоснабжение головного мозга), вызванная токсикозами первой и второй половины беременности, угрозой выкидыша, патологией плаценты, нарушением артериального давления;
- прием во время беременности препаратов с ототоксическим эффектом, повреждающих слуховую систему плода (диуретики, антибиотики);
- работа матери на вредном производстве во время беременности;
- вредные привычки матери: алкоголизм, курение, наркомания, токсикомания и др.;
- травмы, полученные матерью во время беременности;
- нарушения сроков вынашивания плода;
- неблагоприятные роды и их последствия;
- гемолитическая болезнь новорожденных — заболевание, обусловленное несовместимостью крови матери и плода;
- малая масса тела новорожденного (менее 1500 г);
- низкий балл по шкале Апгар (общепринятый метод оценки состояния новорожденного непосредственно после рождения).
Третья группа — факторы, действующие после рождения на орган слуха здорового ребенка и приводящие к приобретенной тугоухости:
- перенесенные детские инфекционные заболевания (краснуха, грипп, корь, эпидемический паротит, менингит, скарлатина);
- прием ототоксичных антибиотиков, таких как гентомицин, стрептомицин, под действием которых разрушаются волосковые клетки улитки, что и вызывает стойкое снижение слуха;
- травмы головы;
- психологические травмы, вызванные испугом или стрессом;
- воздействие сильных резких звуков (например, взрыв петарды), постоянное воздействие громких звуков (в частности, прослушивание плеера).
Поведенческие признаки нарушения слуха проявляются у детей довольно рано.
Новорожденный реагирует на звук тем, что начинает шевелиться или приоткрывает глаза. Услышав громкий звук, ребенок вздрагивает, замирает и может расплакаться. В отличие от слышащего ребенка, малыш с большими потерями слуха не пугается громких звуков, не реагирует на звучание погремушки или звон колокольчика.
Ребенок в возрасте четырех месяцев может повернуть голову в сторону источника звука, который располагается справа или слева от него. Малыш старше шести месяцев поднимает голову, чтобы посмотреть на источник звука, который расположен выше уровня глаз. Годовалый малыш может определить местонахождение источника звука (локализовать звук в пространстве) во всех направлениях. Так, если вы находитесь на расстоянии полутора метров от ребенка (вне поля его зрения), ваши хлопки или тихий шепот (например, длительное протягивание звука [c]) должны заставить вашего малыша повернуть к вам голову. Дети со сниженным слухом не ищут глазами источник звука, не поворачивают голову в его сторону.
Малыши с нарушениями слуха часто не реагируют на бытовой шум (гул работающего пылесоса, звуки радио, звонок телефона). Для того чтобы услышать даже громкие звуки, детям со сниженным слухом необходимо приблизиться как можно ближе к источнику звука, поэтому им нравится сидеть рядом с работающей стиральной машиной, включенным на полную громкость телевизором или радиоприемником. Даже если громкость телевизора кажется всем членам семьи слишком сильной, ребенок садится прямо возле телевизора.
Если малыш умеет регулировать громкость, он сам включает телевизор или радиоприемник на чрезмерно высокую громкость. На сниженный слух указывает и то, что ребенок не слышит говорящего, если он находится вне поля его зрения. Когда ребенок замечает, что его позвали (при этом вам приходится повышать голос), вы с удивлением можете встретить его испуганный или удивленный взгляд. Часто такой ребенок переспрашивает, внимательно следит за мимикой говорящего. Ребенок со сниженным слухом не слышит голос по телефону или постоянно перекладывает трубку от одного уха к другому.
Самым серьезным признаком возможного нарушения слуха является недостаточное или запоздалое развитие речи. На первом году жизни предречевые реакции (гуление, лепет) ребенка с нарушениями слуха почти такие же, как у слышащего малыша.
У ребенка со сниженным слухом также формируется комплекс оживления — он улыбается, активно двигает ручками и ножками в ответ на голос и улыбку взрослого, склонившегося над ним, может гулить и лепетать. Однако к концу первого года лепет начинает затухать, а затем и вовсе исчезает. Ребенок с большими потерями слуха может начать говорить только после специального обучения у сурдопедагога — специалиста по нарушениям слуха. У детей со средними или небольшими потерями слуха речь появляется в более поздние сроки, по сравнению со сверстниками, но страдает качество речи. Ребенок со сниженным слухом не лепечет во время игр и не сопровождает свою игру другими вокализациями (произнесением звуков, звукосочетаний).
Если у вас возникли подозрения, понаблюдайте за тем, как ваш ребенок реагирует на звуки. Отсутствие реакции на звуки иногда означает, что малыш просто не обращает внимание на них в данный момент. Однако это также может говорить об определенных нарушениях слуха.
Как проверить, слышит ли малыш?
Звуки, которые окружают нас в повседневной жизни, в том числе и звуки речи, имеют разную громкость и разную частоту звучания. Громкость звуков в акустике измеряется в Децибелах, а частота звучания — в Герцах.
В зависимости от их физической характеристики звуки бывают:
- низкочастотными — звук проезжающего грузовика, звучание отбойного молотка, а в речи — звук [н], [м].
- среднечастотными — звучание рояля, плач младенца, а в речи — звуки [п], [г].
- высокочастотными — шелест листвы, пение птиц; речевые звуки — [c], [ф], [ц].
При нарушении слуха у человека снижается способность воспринимать звуки определенных частот, в первую очередь — высокочастотные звуки.
Для проведения обследования необходимо приготовить:
1) Три одинаковые баночки из-под фотопленки, или капсулы из-под киндер-сюрприза. В банку № 1 на одну треть засыпьте манку, в баночку № 2 — гречку, в баночку № 3 — горох.
2) Вам потребуется игрушка-пищалка, которая наверняка есть у вашего малыша. В исследовании, которое вы будете проводить, пищащая игрушка является звуковым стимулом с высокочастотным звучанием, а коробочки с крупами передают звуки разной громкости звучания:
- манка — приблизительно 30 — 40 Дб;
- гречка — приблизительно 50 — 60 Дб;
- горох — приблизительно 70 — 80 Дб.
Как проводится обследование?
ВАЖНО! Необходимо, чтобы в момент проведения обследования малыш был спокоен. Лучше выбрать для этого один из промежутков бодрствования между кормлениями.
Ребенка, который пока не умеет сидеть, кладут на пеленальный столик. Стол должен быть расположен таким образом, чтобы к нему можно было подойти справа и слева.
Ребенка старше 6 месяцев мама может посадить себе на колени.
Попросите кого-нибудь из близких помочь вам. В обследовании должны принимать участие 2 человека — наблюдатель и ассистент. Наблюдатель склоняется над ребенком и пытается привлечь внимание ребенка к яркой игрушке, передвигая ее вправо и влево. Задача наблюдателя в ходе обследования — увидеть реакцию ребенка на звук (замирание, прислушивание, активизация или торможение общих движений, расширение глазных щелей, поворот глаз или головы в сторону источника звука).
В тот момент, когда ребенок смотри прямо на игрушку или в лицо наблюдателя, ассистент сзади, на расстоянии 10 см от уха ребенка начинает трясти коробочкой.
При проведении обследования необходимо строго соблюдать следующие правила:
1) Чтобы получить достоверные данные о состоянии слуха ребенка, проводить обследование нужно от тихих звуков — к громким звукам. Звуковые сигналы должны идти в следующей последовательности: а) манка; б) гречка; в) горох. Если такая последовательность звуков нарушается, ребенок, «среагировавший» на громкий звук, тихий может просто не заметить.
2) Интервалы между сигналами должны быть не менее 30 сек. (Для того, чтобы угасла предыдущая реакция).
3) При подаче звуковых сигналов вы должны быть уверены в том, что ребенок не видит вашу руку со спрятанной в ней «шумовой» баночкой.
4) Процедура обследования проводится поочередно на каждое ухо.
Какая реакция ребенка говорит о том, что слух — в пределах физиологической нормы?
Ребенок от 0 до 6 месяцев — должен реагировать на звук манки и игрушки-пищалки.
Малыш старше 6 месяцев — должен реагировать на все предложенные звуковые стимулы.
Если ребенок не отреагировал на звучание манки и пищащей игрушки, попробуйте повторить процедуру обследования через некоторое время. Реакция ребенка на звук может иметь скрытый «задержанный» период (особенно если ваш ребенок — недоношенный, или соматически ослаблен). Снижение слуха можно заподозрить при повторном отрицательном результате. В этом случае, незамедлительно обратитесь в детскую поликлинику или специализированный центр к врачу — сурдологу (специалист по нарушениям слуха).
Внимательно прочитайте эту таблицу. Ваши наблюдения за поведением ребенка станут дополнительной ценной информацией для специалистов.
Признаки возможного нарушения слуха
Конец 1-го месяца
В ответ на неожиданный и громкий звук: нет реакции торможения общих двигательных или сосательных движений, не вздрагивает, не моргает.
Конец 2-го месяца
Не прислушивается к звону колокольчика (на расстоянии полутора метров).
Конец 3-го месяца
Не ищет глазами объект, который издает звуки, не поворачивает голову вправо, влево и к источнику звучания.
Не реагирует на музыкальные игрушки.
Конец 5-го месяца
Не прекращает плакать, когда слышит музыку или пение матери.
Конец 6-го месяца
Не реагирует на шуршание бумаги, которая находится вне поля его зрения.
Конец 7-го месяца
Не поворачивается в сторону источника звука или говорящего человека.
Не улыбается, когда вы разговариваете с ним.
Конец 8-го месяца
Не прислушивается к разговору взрослых.
Не замирает, услышав новый звук.
Не проявляет интереса к музыке.
Конец 9-го месяца
Не реагирует на собственное имя.
Не понимает слово «нет», запрета.
Не играет с вами в «разговор».
Конец 10-го месяца и 11-й месяц
Лепет либо отсутствует, либо «монотонно» окрашен.
Не пользуется голосом, чтобы привлечь к себе внимание.
Конец 12-го месяца и старше
По просьбе взрослого не показывает на людей или знакомые предметы.
Не имитирует простые звуки и односложные слова.
Не реагирует на тихие звуки, издаваемые вне поля его зрения.
Не поворачивает голову к источнику звука (как тихого, так и громкого).
Не понимает простые обращения.
Не проявляет интереса к бытовым звукам, музыке.
Не пытается говорить.
Обязательно нужно обратиться к сурдологу, если:
- У вашего малыша вы замечаете признаки нарушения слуха, описанные выше;
- Из уха ребенка выделяется беловатая или желтоватая жидкость. В таких случаях малыш не всегда проявляет беспокойство или жалуется на неприятные или болезненные ощущения. Однако такие выделения могут указывать на воспаление среднего уха;
- Ребенок хватается за уши, бьет по ним, трет их и плачет. Причиной такого состояния может быть инфекционное заболевание, которое требует незамедлительного лечения. Иначе это может привести к необратимым нарушениям в органе слуха;
- Малыш затыкает уши и плачет, услышав чересчур громкий звук.
Контакты со специалистами
Эффективным методом диагностики состояния слуха у детей раннего возраста (с момента рождения) является объективная компьютерная аудиометрия (КСВП). Результаты этого исследования позволяют сурдологу судить не только о наличии или отсутствии слуха у ребенка, но и определить степень тугоухости.
Это исследование обычно проводят в детских отделениях научно-исследовательских институтов уха, горла и носа и в детских сурдологических центрах. На такое исследование направляют, если у новорожденного обнаружен один из перечисленных факторов риска или если на первом осмотре оториноларинголог (лор-врач), педиатр или неонатолог (врач, наблюдающий новорожденных) заподозрил нарушение слуха. В последнее время первичное исследование проводят с помощью звукореактотеста — специального прибора, предназначенного для раннего выявления нарушения слуха у детей. В настоящее время этот аппарат есть почти во всех детских поликлиниках.
Если у ребенка будет обнаружено снижение слуха, то сурдолог расскажет вам о том, нужно ли использовать слуховой аппарат или о других методах лечения. Кроме того, вашему ребенку потребуются специальные занятия с сурдопедагогом, без которых он не научится воспринимать звуки и говорить. Чем раньше начнется обучение малыша, тем выше вероятность того, что ребенок сможет освоить разговорную речь, будет обучаться в массовой школе и получит профессиональное обучение.
Как правильно строить общение с ребенком со сниженным слухом?
Разговаривая с ребенком, убедитесь в том, что он видит ваши губы. Для него очень важно читать по губам. Если вы хотите обратить внимание ребенка на игрушку (или предмет), поднесите ее к губам и рассказывайте о ней, удерживая ее на уровне рта. Разговаривайте с ребенком, приблизив губы на расстояние 10—15 сантиметров от уха малыша, или повышайте силу голоса.
Не бойтесь пользоваться смысловыми жестами. Вы можете придумать целую систему жестов, понятную только вам и вашему ребенку. Эти жесты не имеют ничего общего с «языком глухих», которого опасаются многие родители. Они помогут вашему ребенку научиться понимать смысл многих слов и общаться с вами, пока он не научится говорить.
Дополнительным средством, которое поможет вашему малышу понять обращенную к нему речь, может стать богатая мимика. Утрированные мимические выражения радости, испуга, восторга, страха позволят ребенку лучше понять, что вы хотите ему сказать. Учите ребенка выражать свои желания и потребности, используя доступные ему средства общения — жесты, мимику, интонацию, слова.
Источник