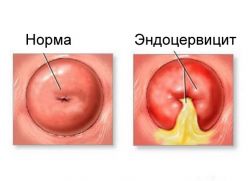
- Эндоцервикс сомкнут что это значит
- Что такое цервикальный канал
- Патологии цервикального канала шейки матки
- Что такое эндоцервикоз у женщин: лечение, симптомы, диагностика
- О заболевании
- Факторы, провоцирующие заболевание
- Клинические проявления
- Диагностика
- Терапия
- Эндоцервицит
- Симптомы эндоцервицита
- Как протекает болезнь?
- Диагностика заболевания
- Распространенные виды инфекций
- Чем опасны запущенные стадии
- Причины заболевания
- Лечение эндоцервицита
- Профилактика
- Заболевание во время беременности
Эндоцервикс сомкнут что это значит


Суббота с 9:00 до 17:00
Воскресенье и праздничные дни — в индивидуальном графике
Адрес: г.Москва, улица Советской армии, 7 (м. Достоевская)
В нашу клинику обращаются пациентки с различными женскими болезнями. Среди них, врачи клиники нередко диагностируют патологии цервикального канала шейки матки: полипы, кисты, воспаления и др.
Основная функция половых органов – детородная, и очень важно, чтобы их заболевания не могли привести к бесплодию или нарушению менструальной функции. Поэтому каждая женщина должна проходить профилактические осмотры не реже 1 раза в год.
Гинекологи , работающие в клинике, помогут своевременно диагностировать и вылечить заболевание. Чем раньше выявлено заболевание, тем больше шанс его вылечить и не перевести в хроническую форму.
Что такое цервикальный канал
Внутренние женские половые органы расположены в нижней части брюшной полости и состоят из шейки матки, которая видима при осмотре в зеркалах, и тела матки, которая расположена в брюшной полости (малом тазу). От матки (от ее углов) отходят маточные трубы и под маточными трубами, с обеих сторон, расположены яичники. Шейка матки бывает цилиндрической или конической формы.
Природа многое продумала и чтобы защитить женский организм от инфекций , поступающих из влагалища, и удерживать беременность во время вынашивания, в цервикальном канале есть 2 сужения, так называемый зев (внутренний зев и наружный зев). Наружный зев врач осматривает при обследовании в «зеркалах». Точечный зев – характерен для нерожавших женщин, щелевидный – для рожавших или делавших аборт.
Внутри шейки находится цервикальный канал . Именно цервикальный канал и образует связь между наружными и внутренними органами. Именно через него может поступить инфекция из влагалища и распространиться в брюшную полость. Во время родов, шейка укорачивается и через сглаженный цервикальный канал появляется на свет ребенок. Канал, матка и влагалище образуют родовые пути.
Внутренний слой цервикального канала выстлан эпителием, который продуцирует слизь. Эпителий – гормонозависим и вырабатывает различный секрет, в зависимости от дня менструального цикла. Именно по слизи в цервикальном канале, в середине менструального цикла, врач определяет “симптом зрачка” – признак овуляции. Во время беременности, именно в цервикальном канале, эпителий образует слизь – пробку, отхождение которой является предвестником начала родовой деятельности.
При осмотре на зеркалах, врач обращает внимание на поверхность шейки матки . Если она гладкая, светло-розового цвета, то проблем нет. Врач осматривает границу эпителия шейки и эпителия цервикального канала. Если граница эпителия смещена или имеется эрозивная поверхность, врач описывает расположение и размеры выявленной патологии. Кроме визуального осмотра врач может провести пробу Шиллера с окрашиванием слизистой шейки матки йодсодержащим раствором. Кроме этого можно провести кольпоскопию.
Во время постменопаузы , а также при беременности и после родов, шейка матки претерпевает изменения. Так, во время менопаузы слизистая становится более бледной, секрет не вырабатывается, отмечается сухость во влагалище. Врач ежегодно проводит женщине соскобы на онкоцитологию специальной щеткой из цервикального канала и с поверхности шейки матки, чтобы вовремя выявить онкологические и предонкологические заболевания. При беременности шейка имеет цианотичную окраску.
Это нормальные физиологические изменения, происходящие в определенный период.
Цервикальный канал не претерпевает циклических изменений, связанных с менструальным циклом. Только в период овуляции увеличивается секреция.
Патологии цервикального канала шейки матки
Нередко в нашу клинику обращаются женщины, которые жалуются на усиление выделений из половых путей, их неприятный запах, кровянистые выделения после полового акта.
Во время осмотра врач видит только шейку матки и наружный зев цервикального канала. Основные заболевания, диагностируемые у пациенток на основании осмотра в зеркалах и микробиологического исследования:
• Цервицит , который представляет собой воспаление цервикального канала шейки матки (диагноз может быть поставлен после исследования мазков). При длительном нелеченном цервиците может произойти сращение стенок или заращение цервикального канала. Лечение цервицита сводится к назначению противовоспалительной терапии и местного лечения шейки и влагалища.
• Полипы — это доброкачественные новообразования, причиной появления которых становится все тот же воспалительный процесс. Рост полипа в цервикальном канале может быть спровоцирован гормональными нарушениями, а также травмой шейки матки во время родов или аборта. Наши врачи удаляют полипы хирургическим путем. Кроме того, назначается сопутствующая терапия. Полипы требуют оперативного лечения и после их исследования на гистологию – назначается адекватная терапия.
• Сужение, искривление цервикального канала – при проведении УЗИ малого таза , врач обязательно описывает длину и ход цервикального канала, описывает невидимую часть шейки. При выявлении или подозрении на сужение, искривление цервикального канала или частичное заращение канала – врач предлагает провести осмотр цервикального канала при помощи оптического гистероскопа . Если планируется проведение лечения бесплодия методами ВРТ , то врач, проводящий манипуляцию инсеминации или переноса эмбрионов, должен учесть все нюансы строения цервикального канала, его расположение относительно матки. При необходимости проводится бужирование цервикального канала , рассекаются синехии, проводится противовоспалительная терапия.
Про патологию видимой части шейки матки читайте в разделе КОЛЬПОСКОПИЯ .
При обнаружении патологий цервикального канала шейки матки, врач обязательно назначит вам дополнительные обследования: анализы на урогенитальные инфекции, ПАП-мазок, с помощью которого можно выявить развитие рака на ранних стадиях, кольпоскопию, биопсию и т.д.
Вы должны тщательно следить за своим здоровьем и при первых же неприятных или болезненных симптомах обращаться за помощью к гинекологу . Врачи нашей клиники имеют большой опыт работы, обширные знания и практику, поэтому обязательно помогут определить заболевание и назначат эффективное лечение. Даже если у вас нет жалоб, все равно не забывайте проходить ежегодный осмотр у специалиста: тогда вы будете знать, что с вашим здоровьем все в порядке.
Источник
Что такое эндоцервикоз у женщин: лечение, симптомы, диагностика
Нарушение строения слизистой в области эндоцервикального канала получило название эндоцервикоз. Заболевание почти всегда протекает бессимптомно, однако опасно серьезными осложнениями. Квалифицированную медицинскую помощь предлагает клиника Dr.AkNer. У нас работают опытные специалисты, есть все необходимое для корректной диагностики и результативной терапии.
О заболевании
Необходимость лечения эндоцервикоза можно осознать только понимая течение заболевания. Патология представляет собой замену цилиндрического эпителия на шейке матки. Изменения происходят на той части шейки, которая выходит во влагалище. При заболевании слизистая замещается эпителием цервикального канала, который не приспособлен к функционированию в данных условиях. Он плохо выдерживает естественную среду влагалища и не предназначен для механического воздействия. Постоянная травматизация эпителия существенно увеличивает риск онкогенных новообразований. Именно поэтому патология требует скорейшего вмешательства специалиста.
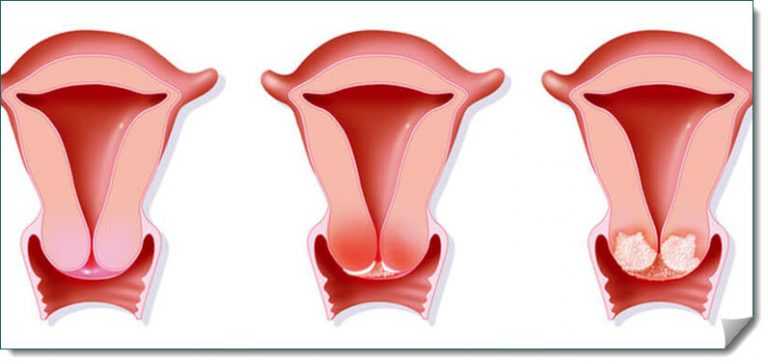
Факторы, провоцирующие заболевание
Что такое эндоцервикоз и как лечить – ответы на эти вопросы зависят от причины развития патологии. Среди наиболее частых факторов:
инфекционные заболевания, передающиеся половым путем;
травмы шейки матки после родов, абортов, медицинских манипуляций;
воспалительные процессы женской половой системы;
частая смена половых партнеров;
использование внутриматочной спирали как средства предохранения;
раннее начало половой жизни.
Клинические проявления
За лечением эндоцервикоза шейки матки многие пациентки обращаются уже на серьезных стадиях патологии. Проблема в том, что поначалу заболевание не доставляет никакого дискомфорта, и женщины его просто не замечают. Именно поэтому так важно регулярно планово посещать гинеколога. В 98% случаев проблема идентифицируется на профосмотре.
Среди симптомов патологии:
болевой синдром и тянущие ощущения в нижней части живота;
кровянистые выделения из влагалища в межменструальный период;
кровомазание после полового акта;
выделения гнойного характера;
дискомфорт и зуд во влагалище.
Важно понимать, что нелеченный прогрессирующий эндоцервикоз может перейти в злокачественную опухоль. Поэтому при обнаружении одного или нескольких симптомов необходимо как можно скорее посетить врача.
Диагностика
Лечение эндоцервикоза шейки начинается с комплексного обследования и корректной диагностики. Процедура включает в себя следующие исследования и анализы:
цервикальный соскоб (мазок на онкоцитологию);
мазок на патогенную флору;
мониторинг половых гормонов.
Терапия
Как вылечить эндоцервикоз и забыть о проблеме, знают специалисты клиники Dr.AkNer . Они обладают большим опытом и подходят к лечению каждой пациентки индивидуально. При назначениях врач учитывает такие факторы как возраст женщины, наличие родов, планируемых беременностей, хронических заболеваний.

В современной гинекологической практике используются методы, направленные на удаление патологического эпителия. Естественное восстановление слизистых ведет к устранению проблемы, а ликвидация пораженного очага предупреждает онкологическое перерождение.
Коагуляцию патологического эпителия выполняют следующими методами.
Криодеструкция. Предполагает воздействие низких температур на аномальный участок. Используется при поверхностных патологиях. Эффективность процедуры достигает 95%. Метод прост, не оставляет рубцов и шрамов, подходит для молодых женщин, планирующих в будущем детей и естественные роды.
Лазерная деструкция. Выполняется с помощью углекислого или гелий-неонового лазера. Эффективность колеблется в диапазоне от 98 до 100%. Благодаря высокой результативности это наиболее распространенный метод лечения.
Химическая коагуляция или медикаментозное лечение эндоцервикоза. На патологический очаг воздействуют фармакологическими средствами, которые вызывают коагуляцию эпителия. Часто применяется совместно с другими методами для повышения эффективности.
Термокоагуляция. Прижигание слизистой под воздействием электрического тока. Результативность колеблется в диапазоне от 75 до 90%. Метод характеризуется рядом осложнений: кровотечение, вероятность развития бесплодия. Его не используют для нерожавших женщин.
Источник
Эндоцервицит
Лебедева Марина Юрьевна
Цервикальный канал – один из главных барьеров на пути инфекций, препятствующий их проникновению во внутренние половые органы. Он проходит сквозь шейку матки и выстилается слизистой оболочкой, воспаление которой приводит к заболеванию, называющемуся эндоцервицит. Воспаление может вызываться как условно-патогенной, патогенной флорой, так и половыми инфекциями. Узость цервикального канала и наличие в нем слизистой пробки, содержащей секреторный иммуноглобулин-А и бактерицидные ферменты, обеспечивает естественную защиту от проникновения патогенной флоры, которая может попадать извне во влагалище. В состав слизи цервикального канала также входит ряд уникальных биоактивных веществ, функции которых формируют столь сложный механизм контроля присутствия патогенных микроорганизмов. Но такая защита возможна только в том случае, если слизистая цервикального канала здорова и функционирует без физиологических нарушений.
Симптомы эндоцервицита
При инфицировании в цервикальном канале раздражаются рецепторы, что на ранних стадиях вызывает сильный зуд, а позже может приводить к болевым ощущениям. При осмотре наблюдается обильное выделение густой слизи, возможно с желто-зелеными включениями, что служит явным признаком присутствия гонококковой или стафилококковой инфекции. Таким образом, признаки начальной стадии заболевания:
- зуд половых органов;
- боль, проявляющаяся как в спокойном состоянии, так и во время полового акта, которая может отдавать в низ живота;
- от умеренных слизистых выделений до гнойных выделений или появления обильной густой слизи;
- возможна фебрильная температура до 37,5℃.
При сильном общем и местном иммунитете эндоцервицит может протекать без выраженных симптомов. Проблемы в таком случае можно на ранних стадиях выявить только при гинекологическом осмотре. Чтобы не допустить осложнений, очень важно не пропустить начальную стадию заболевания. Поэтому необходимы плановые осмотры у гинеколога.
Как протекает болезнь?
Острая стадия эндоцервицита протекает с выраженными симптомами (зуд, болевые ощущения, гнойные выделения и увеличение количества слизи). Без лечения эта фаза обычно длится от одной до трех недель, а далее переходит в хроническую. Симптомы уменьшаются.
Хроническая стадия протекает со смазанной клинической картиной. Она может возникнуть как под воздействием собственного иммунитета, так и в случае не до конца проведенного лечения. Симптомы могут полностью исчезнуть, но оставшаяся инфекция продолжает вредить органу. При хроническом эндоцервиците канал шейки матки становится открытым для восходящей инфекции. Состав слизи нарушен, а слизистая пробка недостаточна. В хронической стадии в организм женщины могут проникнуть другие инфекции, вызывающие тяжелые заболевания.
Диагностика заболевания
Различают две основных стадии эндоцервицита: острая и хроническая. При гинекологическом осмотре шейки матки наблюдаются отеки и кровоизлияния в районе наружного зева шейки, изъязвления и слущивание эпителия. Глубина поражения может достигать базальных клеток.
В острой стадии заболевания наблюдаются обильные выделения. Отдельные признаки, как: характер поражения слизистой, цвет и другие свойства слизи зависят от вида инфекции. От этого также зависит и протяженность острой фазы. В хронической стадии симптомы ослабляются вплоть до полного исчезновения. Но это не означает, что заболевание исчезло: сохраняется отек шейки матки, присутствует очаговая гиперемия. Затянувшаяся хроническая стадия приводит к утолщению стенок шейки матки и появлению вторичных признаков поражения эпителия.
Для диагностики хронического эндоцервицита, для которого характерны слабо выраженные симптомы, гинекологи используют такие методы, как:
- гинекологический осмотр при помощи зеркал;
- кольпоскопия;
- лабораторные исследования (микробиологические, цитограмма, pH-метрия);
- иммуноферментный анализ и прочие специальные анализы;
- УЗИ (эхопризнаки: гипертрофия шейки матки, уплотнение ее тканей, расширенный просвет канала, наличие кист, инфильтрация);
- анализ крови (клинический).
При воспалении цервикального канала нередко поражается и наружная часть шейки матки. Если визуально на ней видны характерные покраснения, то с большой вероятностью воспаленные участки имеют место на слизистой шеечного канала.
Распространенные виды инфекций
Классификация эндоцервицита имеет несколько планов, главный из которых – вид возбудителя. Некоторые бактерии чувствительны только к определенной группе антибиотиков. Для эффективного лечения заболевания необходимо идентифицировать микроорганизм, приведший к воспалительному процессу. Для этого проводится микробиологический анализ и ПЦР диагностика отделяемой слизи шейки матки.
Наиболее опасные — это хламидийная и гонококовая инфекции.
Гонококковая инфекция, попадая в цервикальный канал, очень быстро распространяется в среде слизистой, приводя к ярко выраженным симптомам острого эндоцервицита. В стадию с хронической клинической картиной переходит редко. Острая стадия хорошо поддается лечению – главное правильно установить возбудителя и применить соответствующий антибиотик. При несвоевременной диагностике и лечении часто дает осложнения на близлежащие органы.
Хламидиозный эндоцервицит вызывается бактериями рода Chlamydiae. Эта разновидность заболевания часто становится осложнением хламидиоза. Болезнь то обостряется, то утихает, переходя в стадию ремиссии, и чаще протекает в скрытой форме. Для лечения данного вида эндоцервицита применяется ограниченное число препаратов, т.к. хламидии не чувствительны к большинству антибиотиков широкого спектра. При несвоевременной диагностике и лечении часто дает такие характерные осложнения как выраженный спаечный процесс.
Чем опасны запущенные стадии
Прежде всего, при воспалении цервикального канала женщина теряет защиту от инфекций, которые могут поражать матку, яичники и соседние органы. Если не лечить основное заболевание, то произойдет переход в хроническую стадию, с переходом на соседние органы. А негативный сценарий хронического течения болезни может привести к бесплодию, абсцессу и даже перитониту.
Причины заболевания
Эндоцервицит (воспаление цервикального канала) может возникнуть по причине механических повреждений слизистой, из-за чего орган лишается естественной защиты открывая путь инфекции. Самые распространенные ситуации, при которых существует вероятность механического повреждения слизистой цервикального канала – это естественные роды, гинекологические манипуляции, выполняемые через шейку матки. Травмированный участок слизистой лишается собственной защиты и подвергается инфекции такими микроорганизмами, как трихомонады, гонококки, стафилококки, дрожжеподобные грибы рода candida, хламидии, а также вирусы.
Так же эндоцервицит может возникнуть на фоне изменений шейки матки, которые дают больше возможности присоединения инфекции, за счет уязвимости пораженных тканей. К ним относятся эктопия шейки матки (эрозия) лейкоплакия, наличие множественных кист эндоцервикса (наботовы кисты).
Но наиболее тяжелые форм заболевания возникают на фоне заболеваний передающихся половым путем, в частности гонореи, хламидиоза. Половые контакты с партнерами без средств барьерной контрацепции несут высокие риски передачи этих заболеваний, а значит, косвенно становятся причинами эндоцервицита.
Заражение также может произойти и по причине нарушения биоценоза влагалища, когда нарушается баланс бактерий, сдерживающих развитие болезнетворных микроорганизмов. Такие нарушения в свою очередь возникают по причине недостаточной гигиены половых органов, гормональных отклонений, как последствия приема антибиотиков. Одна из причин уязвимости цервикального канала перед инфекцией – снижение местного иммунитета. Этому в свою очередь предшествуют различные инфекционные заболевания репродуктивной сферы
Еще одной причиной появления эндоцервицита может быть опущение матки, влагалища и прочие патологии половых органов.
Лечение эндоцервицита

Опознанная инфекция, приведшая к воспалительному процессу в цервикальном канале, уничтожается антибиотиком или антибактериальным препаратом, к которому она чувствительна. Курс может длиться от нескольких дней до нескольких недель, в зависимости от вида возбудителя. Сопровождают курс препараты усиления иммунитета, витаминные комплексы (А, В, С, Е), противовоспалительные средства.
Нередко эндоцервицит приходится лечить на фоне других заболеваний мочеполовой сферы, включая хронические. В этом случае назначается комплексное лечение, охватывающее весь спектр проблем.
Для лечения заболевания также практикуют процедуры физиотерапии, в частности лазерная и магнитная терапия, электрофорез.
В период лечения необходимо исключить половые контакты. Врач также может назначить диету и ограничение физических нагрузок.
После курса этиотропной терапии с использованием медикаментов, к которым чувствителен возбудитель, естественная микрофлора влагалища подавлена. Для ее восстановления пациенткам назначают эубиотики. Биоценоз влагалища способствует образованию микробиологической среды, подавляющей патогенную микрофлору.
Профилактика
Отсутствие в анамнезе симптомов эндоцервицита не означает отсутствия заболевания. Обострение могло совпасть с менструальными болями, после чего болезнь перешла в хроническую форму, для которой характерно отсутствие симптоматики. Гинекологический осмотр позволяет выявить наличие воспалительных процессов в цервикальном канале. Отечность наружного зева шейки матки, его покраснение, характерный цвет и консистенция слизи – эти признаки указывают на проведение более глубокого исследования.
Для профилактики и ранней диагностики заболевания, женщина должна посещать кабинет гинеколога не реже, чем раз в полугодие. Чтобы не спровоцировать заболевание рекомендуется воздерживаться от половых контактов во время менструации. Следует также исключить факторы механического воздействия на слизистую шеечного канала без крайней необходимости. Сред них установка внутриматочной спирали, проведение абортов и прочих манипуляций с проходом инструментов через цервикальный канал.
Заболевание во время беременности
Симптомы эндоцервицита у беременных – тревожный сигнал, требующий срочного принятия мер. На ранних сроках это заболевание грозит заражением плода с последствиями в виде врожденных пороков, гипертонуса матки, выкидыша. На более поздних сроках инфекционное воспаление цервикального канала может привести к разрыхлению оболочки плаценты, отхождению вод, преждевременным родам и другим осложнениям.
Лечение эндоцервицита у беременных отличается от стандартного подбором препаратов, не имеющих противопоказаний в данной ситуации. Коварность заболевания заключается в его бессимптомном протекании, после перехода в хроническую форму. Если болезнь определяется у беременных на поздних сроках, то одновременно с основным лечением проводится санация влагалища антисептическими препаратами, что снижает риск инфицирования ребенка во время родов.
Во всех случаях лечение назначается индивидуально и зависит от сроков беременности, наличия других заболеваний, вида возбудителя, особенностей протекания болезни.
Наличие эндоцервицита в анамнезе считается противопоказанием для зачатия до полного выздоровления. При этом заболевании и в период лечения нельзя заниматься сексом. Необходимо обратиться к гинекологу, пройти лечение и восстановить нормальную бактериальную среду влагалища. Лечение во время беременности связано с нежелательной медикаментозной нагрузкой, а само заболевание – с большими рисками для плода.
Источник