- Расшифровка описательной части протокола гистероскопии
- Александр Иванов, хирург-гинеколог
- Фото протокола результатов кольпоскопии
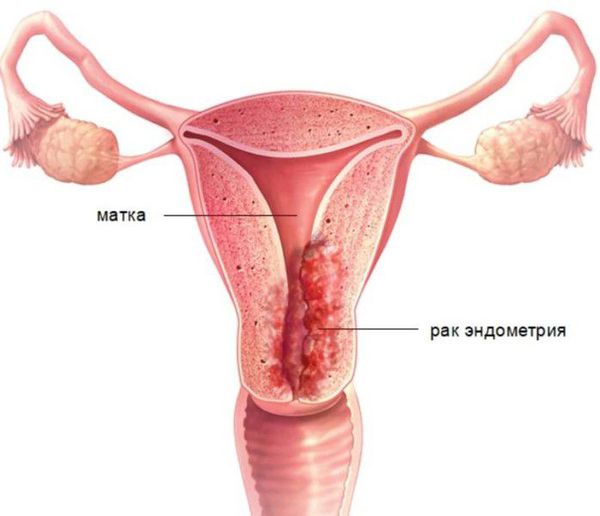
- Аномалии матки, выявляемые на гистероскопии
- Состояние эндометрия, выявляемое на гистероскопии
- Эндометрия средней поздней стадии фазы пролиферации что это значит
- Фаза секреции маточного цикла
- Гиперплазия эндометрия — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы гиперплазии эндометрия
- Патогенез гиперплазии эндометрия
- Классификация и стадии развития гиперплазии эндометрия
- Осложнения гиперплазии эндометрия
- Диагностика гиперплазии эндометрия
- Анамнез и клиническая картина
- Инструментальная диагностика
- Лечение гиперплазии эндометрия
- Прогноз. Профилактика
Расшифровка описательной части протокола гистероскопии
Александр Иванов, хирург-гинеколог
- Запись опубликована: 22.01.2020
- Время чтения: 1 mins read
В этой части указывается, что именно увидел врач во время проведения процедуры и проводил ли он какие-то дополнительные вмешательства. Описание соответствует этапам гистероскопии.
Вначале врач осматривает эндоцервикс – внутреннюю поверхность цервикального канала. В норме канал имеет веретенообразную форму, а его внутренняя поверхность выстлана ярко-красной слизистой. На поверхности эндоцервикса имеются разветвленные железы, щели и борозды. Внутри цервикального канала могут обнаруживаться кисты, полипы и опухоли. При обнаружении патологических очагов в результатах исследования делается соответствующая запись.
| Стоимость | Цена, руб. |
| Гистероскопия диагностическая с наркозом, биопсией эндоцервикса и эндометрия и гистологическим исследованием | 18200 |
| Гистероскопия лечебная с наркозом (гистерорезектоскопия, полипэктомия, гистологическое исследование эндоцервикса и эндометрия) | 18200 |
| Удаление внутриматочной спирали с наркозом при отсутствии проводных нитей под контролем гистероскопии | 12000 |
| «> Удаление кист влагалища, включая анестезию или наркоз | » data-sheets-numberformat=»<"1":4,"2":"#,##0\"руб.\"","3":1>«> 18500 |
| Вакуум при замершей беременности (до 12 недель) с наркозом и гистологическим исследованием | 12000 |
| Раздельное диагностическое выскабливание с наркозом гистологическим исследованием под контролем гистероскопа | 12000 |
Фото протокола результатов кольпоскопии
Затем врач продвигает гистероскоп внутрь матки, чтобы рассмотреть ее изнутри. Все увиденное отражается в результатах протокола. Указываются характеристики полости матки. В норме она имеет грушевидную форму и состоит из узкого перешейка, направленного в сторону шейки, тела конусообразной формы и дна – части находящейся в самом верху. Длина органа составляет 4-7 см, а ширина – 4 см.
Аномалии матки, выявляемые на гистероскопии
При различных аномалиях развития матка может иметь неправильное строение или размеры, что указывается в протоколе:
- Орган, имеющий уменьшенный размер, называется детским. Иногда такая аномалия сочетается с недоразвитием шейки и влагалища.
- Двурогая матка, состоит из двух частей, называемых рогами. Один рог может быть недоразвитым (рудиментарным) или вообще не развиться. Такая матка называется однорогой.
- Седловидная матка – у такого органа неправильно развито дно, которое делает его похожим на седло.
- Матка с перегородкой – еще одна аномалия развития. При проведении гистероскопии перегородку зачастую удается рассечь, придав органу физиологически правильную форму.
Маточная полость может быть деформирована из-за миом, которые могут располагаться:
- Субмукозно – между слизистыми слоями.
- Интерстициально – в толще эндометрия между мышцами.
Миома матки
Именно такие опухолевые узлы видны во время гистероскопии.
Миомы, расположенные снаружи матки или имеющие преимущественно наружный рост (субсерозные, интралигаментарные, интерстициально-субсерозные), при осмотре с помощью гистероскопа не видны. Их можно увидеть только на УЗИ матки.
При обнаружении любых опухолевых узлов в протоколе делается запись о размерах новообразований, их количестве и месторасположении.
Состояние эндометрия, выявляемое на гистероскопии
Указывается состояние внутреннего слоя матки (эндометрия), внешний вид и толщина которого зависят от фазы менструального цикла:
- До седьмого дня слизистая тонкая, ровная, бледно-розовая. На ней могут быть небольшие кровоизлияния и участки ткани, которая осталась после предыдущего менструального цикла.
- С 10 дня внутренняя поверхность матки эндометрия утолщается, становясь более рыхлой, покрытой складками. Так организм подготавливается к имплантации эмбриона и развитию беременности. Слизистая в этот период имеет разную толщину – на дне и задней стенке она толще, а на передней стенке и внизу матки – тоньше. Поэтому разные параметры эндометрия, указанные в протоколе, являются вариантом нормы.
- Накануне менструации внутренняя слизистая матки становится яркой, рыхлой, а за 2-3 дня до критических дней приобретает склонность к кровоточивости. Из-за набухания эндометрия врачу тяжело оценить его состояние и рассмотреть устья маточных труб, которые бывают «спрятаны» в набухшей ткани. Поэтому на период перед менструацией гистероскопию проводят только в экстренных случаях.
В протоколе указывается толщина эндометрия, зависящая от дня менструального цикла. В начале цикла (период пролиферации) она минимальна, а затем понемногу увеличивается. Во второй половине цикла (фаза секреции) эндометрий максимально утолщается, оставаясь таким до критических дней.
| Дни цикла | Фаза | Толщина эндометрия, мм |
| 5-7 | Ранней пролиферации | 3,0-7,0 |
| 8-10 | Средней пролиферации | 5,0-10,0 |
| 11-14 | Поздней пролиферации | 7,0-14,0 |
| 15-18 | Ранней секреции | 10,0-16,0 |
| 19-23 | Средней секреции | 10,0-18,0 |
| 24-27 | Поздней секреции | 10,0-17,0 |
В протоколе указывается состояние сосудов. В норме сосудистый рисунок должен быть не выражен. Его усиление указывает на воспалительный процесс, гиперплазию (разрастание эндометрия), наличие полипов матки – выростов на слизистой.
В области дна видны две впадающих маточных трубы. Их удается детально рассмотреть с помощью гистероскопа, имеющего угол обзора 30 градусов. Устья маточных труб врач смотрит под большим увеличением, поскольку даже незначительные изменения в этой области, например, полипы или спайки, могут вызвать трубную непроходимость, приводящую к бесплодию. В протоколе врач описывает состояние и правого и левого устья труб.
Источник
Эндометрия средней поздней стадии фазы пролиферации что это значит
В период менструального цикла, называемого пролиферативной фазой, структура слизистой оболочки матки имеет в общих чертах вышеописанный характер. Этот период наступает вскоре после менструального отделения крови, и, как показывает само название, при нем в слизистой оболочке матки происходят пролиферативные процессы, ведущие к обновлению функциональной части слизистой оболочки, отторженной во время менструации.
В результате размножения ткани, сохранившейся после менструации в остатках слизистой оболочки (то есть в базальной части), снова начинается образование собственной пластинки функциональной зоны. Из тонкого слизистого слоя, сохранившегося в матке после менструации, постепенно восстанавливается вся функциональная часть, причем, благодаря размножению железистого эпителия, одновременно удлиняются и увеличиваются также маточные железы; однако в слизистой оболочке они еще остаются ровными.
Вся слизистая постепенно утолщается, приобретая свою нормальную структуру и достигая средней высоты. Реснички (киноцилии) поверхностного эпителия слизистой оболочки в конце пролиферативной фазы исчезают, а железы подготавливаются к секреции.
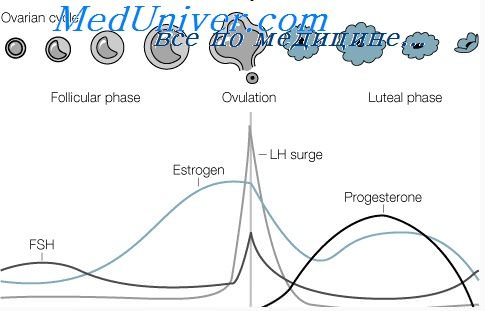
Одновременно с фазой пролиферации менструального цикла в яичнике происходит созревание фолликула и яйцевой клетки. Фолликулярный гормон (фолликулин, эстрин), выделяемый клетками граафова фолликула, является фактором, который обусловливает пролиферативные процессы в слизистой оболочке матки. В конце фазы пролиферации наступает овуляция; на месте фолликула начинает образовываться желтое тело менструации.
Его гормон оказывает стимулирующее влияние на эндометрий, вызывая изменения, происходящие в последующей фазе цикла. Фаза пролиферации начинается от 6-го дня менструального цикла и продолжается до 14—16-го дня включительно (считая от первого дня менструального отделения крови).
Рекомендуем к просмотру обучающее видео: Механизмы менструального цикла — почему происходит менструация?
Фаза секреции маточного цикла
Под стимулирующим влиянием гормона желтого тела (прогестерона), который между тем образуется в яичнике, начинают расширяться железы слизистой оболочки матки, особенно в своих базальных отделах, их тела штопорообразно скручиваются, так что на продольных срезах внутренняя конфигурация их краев приобретает пилообразный, зубчатый вид. Возникает типичный спонгиозный слой слизистой оболочки, характеризующийся губчатой консистенцией.
Эпителий желез начинает выделять слизистый секрет, содержащий значительное количество гликогена, который в данной фазе откладывается и в телах железистых клеток. Из некоторых соединительнотканных клеток компактного слоя слизистой оболочки в ткани собственной мукозной пластинки начинают образовываться увеличенные полигональные клетки со слабо окрашивающейся цитоплазмой и ядром.
Эти клетки разбросаны в ткани поодиночке или в виде скоплений, в их цитоплазме также содержится гликоген. Это так называемые децидуальные клетки, которые в случае наступления беременности еще больше размножаются в слизистой оболочке, так что их большое количество является гистологическим показателем начальной фазы беременности (гистологическое исследование кусочков маточной слизистой оболочки, полученных при киретаже — удалении плодного яйца кюреткой).
Проведение такого исследования имеет большое значение особенно при определении внематочной беременности. Дело в том, что изменения слизистой оболочки матки происходят также в том случае, когда оплодотворенная яйцевая клетка, вернее юный зародыш, нидирует (прививается) не в нормальном месте (в слизистой оболочке матки), а на каком-либо ином месте вне матки (внематочная беременность).
Источник
Гиперплазия эндометрия — симптомы и лечение
Что такое гиперплазия эндометрия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Анькина А. О., врача УЗИ со стажем в 9 лет.
Определение болезни. Причины заболевания
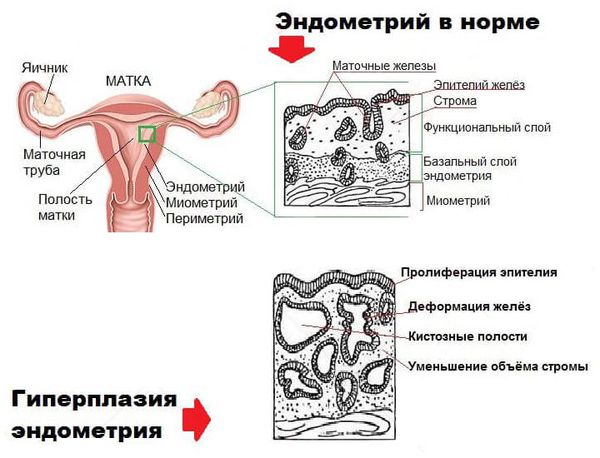
Гиперплазия эндометрия (гиперпластические процессы эндометрия) — это патологическое разрастание желёз слизистой оболочки матки. Эндометрий состоит из желёз и стромы (основы). В норме строма занимает более половины площади эндометрия, при гиперплазии соотношение желёз к строме становится более 50 % [24] .
Диагноз « гиперплазия эндометрия » ставится только по заключению гистологического исследования. Без своевременной диагностики и целенаправленного лечения повышается риск развития рака эндометрия.
Гиперплазию нужно отличать от пролифелирующего эндометрия, при котором эндометрий растёт, но не имеет структурных особенностей, характерных для ранней, средней или поздней стадии пролиферации в нормальном менструальном цикле. Также он отличается наличием участков кровоизлияний, дистрофических изменений и распадом [22] .
Пролиферирующий эндометрий не является формой гиперплазии, так как соотношение желёз эндометрия к строме не изменяется. Однако если состояние не лечить, повышается риск развития гиперплазии [23] .
Распространённость заболевания составляет 15–50 % от всех гинекологических патологий [7] . Гиперплазия эндометрия может возникнуть у женщин всех возрастов, но чаще развивается в 40-44 года, когда происходит гормональная перестройка из-за приближения менопаузы [1] [6] .
В составе маточного эндометрия есть специфические рецепторы, которые делают его органом-мишенью для половых гормонов. При гормональном сбое нарушается рост и дифференцировка эндометриальных клеток, что приводит к разрастанию эндометрия.
Факторы риска развития гиперплазии эндометрия [1] [8] [11] :
- ожирение и связанное с ним избыточное образование эстрогенов из андрогенов в жировой ткани [3] ;
- возраст старше 35 лет;
- наследственность и генетические мутации;
- злостное курение табака;
- раннее менархе (начало менструации) — до 12 лет;
- поздняя менопауза — позже 55 лет;
- затянувшийся период менопаузального перехода;
- хроническая ановуляция (отсутствие овуляции у женщины репродуктивного возраста более шести циклов подряд);
- сопутствующие заболевания: сахарный диабет 2-го типа, ожирение, синдром Линча (наследственный неполипозный колоректальный рак), синдром поликистозных яичников (СПКЯ), гормональные опухоли яичников, бесплодие, а также заболевания пищеварительного тракта, иммунной системы и щитовидной железы;
- приём некоторых лекарственных препаратов: менопаузальная заместительная гормональная терапия (ЗГТ), содержащая только эстрогены; длительная терапия Тамоксифеном. Этот препарат применяется в составе комплексного лечения рака молочной железы. Его побочным эффектом является влияние на слизистую оболочку матки с развитием гиперплазии [14] .
Симптомы гиперплазии эндометрия
В редких случаях гиперплазия эндометрия может протекать без симптомов [16] [17] . Но обычно для гиперпластических процессов эндометрия характерны нарушения менструального цикла:
- интервал между менструациями более 35 дней или менее 21 дня;
- затяжные, обильные менструации;
- кровянистые выделения из половых путей между менструациями;
- отсутствие менструаций более шести месяцев вне беременности и лактации.
Пациентки репродуктивного возраста иногда жалуются на отсутствие беременности при регулярной половой жизни [15] [18] .
В период перехода к менопаузе основным симптомом заболевания являются нерегулярные обильные менструации, сменяющиеся длительными мажущими кровянистыми выделениями.
Женщины менопаузального возраста жалуются на скудные кровянистые выделения из половых путей. Они могут проявляться эпизодически либо быть продолжительными.
Иногда пациенток беспокоят симптомы, характерные для обменных и эндокринных нарушений: головные боли, избыточная прибавка веса, нарушение сна, периодически возникающая жажда, утомляемость, пониженная работоспособность и раздражительность, чрезмерный рост волос (в том числе на участках кожи, для которых это несвойственно) [2] [11] .
Патогенез гиперплазии эндометрия
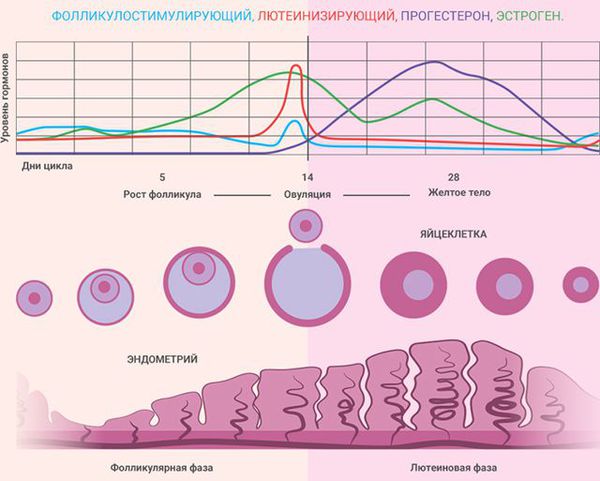
Состояние эндометрия зависит от фазы менструального цикла:
- I фаза (фаза пролиферации) — продолжается до 14-го дня (при 28-дневном цикле). Под воздействием эстрогенов происходит пролиферация (рост) эндометрия. Его железы увеличиваются, слегка извиваются, их просвет расширяется, но секрета они ещё не содержат [3] . Максимальный рост наблюдается к концу фазы, когда в яичнике созревает один из фолликулов и происходит овуляция. Толщина функционального слоя эндометрия в этот период составляет 4 – 5 мм.
- II фаза (фаза секреции, или лютеиновая фаза) — продолжается с 14-го по 28-й день, совпадает с развитием жёлтого тела в яичнике на месте лопнувшего фолликула. Под влиянием гормонов жёлтого тела, в том числе прогестерона, железы эндометрия ещё больше извиваются и заполняются секретом. В них откладывается гликоген, фосфор и кальций, необходимые для питания и последующей имплантации эмбриона в слизистую оболочку матки. Толщина функционального слоя эндометрия в позднюю стадию фазы секреции (при отсутствии беременности) составляет 15 мм. Когда происходит обратное развитие жёлтого тела, уровень прогестерона и эстрогенов снижается, функциональный слой эндометрия отторгается и начинается менструация.
В патогенезе гиперплазии эндометрия выделяют два варианта развития событий:
- Гормонозависимый — избыточное влияние эстрогенов на слизистую оболочку матки при недостаточном воздействии прогестерона, который должен подавлять действие эстрогенов. Наблюдается при недостатке прогестерона или при избытке эстрогенов. В этом случае эстрогены провоцируют патологический рост эндометриальных желёз, при котором изменяется их форма и размер. Из-за недостатка прогестерона не наступает фаза секреции, поэтому эндометрий продолжает активно расти. Гиперплазия эндометрия почти всегда является гормонозависимой.
- Гормононезависимый — патологический ответ желёз и стромы эндометрия на нормальный уровень эстрогена. Может возникнуть из-за хронического воспаления эндометрия. В этом случае аномальное разрастание эндометрия связано с тем, что у рецепторов меняется структура и функции.
При гиперплазии эндометрия без клеточной атипии из-за гормонального дисбаланса увеличивается количество желёз. Их соотношение к строме эндометрия начинает превышать 50 % [3] [7] .
В случае гиперплазии эндометрия с атипией избыток желёз эндометрия сочетается с клеточными мутациями (атипическим перерождением). Атипическая гиперплазия эндометрия является предраковым состоянием.
Классификация и стадии развития гиперплазии эндометрия
Рассмотрим две основные международные классификации гиперплазии эндометрия, которые основаны на оценке строения ткани [4] [9] [12] .
Международная классификация болезней 10-го пересмотра (МКБ-10):
- N85.0 Железистая гиперплазия эндометрия (кистозная, железисто-кистозная, полипоидная).
- N85.1 Аденоматозная (атипическая) гиперплазия эндометрия.
Пересмотренная классификация ВОЗ 2014 года:
- Гиперплазия эндометрия без атипии. Синонимы: доброкачественная, простая неатипическая, сложная неатипическая.
- Атипическая гиперплазия эндометрия. Синонимы: простая атипическая, сложная атипическая, эндометриальная интраэпителиальная неоплазия [25] .
Основная цель этих классификаций — разграничить доброкачественную гиперплазию и гиперплазию с наличием атипических клеток. Это важно, чтобы определить дальнейшую тактику ведения пациенток, так как атипичная гиперплазия часто перерождается в рак [9] .
Осложнения гиперплазии эндометрия
Анемия. Для гиперплазии эндометрия характерны аномальные маточные кровотечения. В связи с этим женщины часто страдают от хронического малокровия разной степени выраженности.
Бесплодие. Гормональные изменения отражаются на качестве эндометрия, что создаёт риск неудачной имплантации эмбриона. Помимо этого, гиперплазия эндометрия часто выявляется на фоне хронической ановуляции, при которой зачатие невозможно.
Перерождение в рак эндометрия. Самое грозное осложнение гиперплазии эндометрия. Согласно исследованию 2006 года, атипическая гиперплазия эндометрия перерождается в аденокарциному эндометрия в 29 % случаев. Гиперплазия без атипии становится злокачественной менее чем в 5 % случаев [4] [10] .
Риск озлокачествления зависит в первую очередь от выраженности клеточного атипизма, т. е. от степени изменения клеток. Возраст, состояние яичников, сопутствующие эндокринные заболевания, ожирение и приём гормональных препаратов не так сильно влияют на риск перерождения [10] . Поэтому так важна своевременная диагностика гиперплазии эндометрия и последующее выделение пациенток с этой патологией в группу онкологического риска [13] .
Диагностика гиперплазии эндометрия
Диагностика основана на анализе данных анамнеза пациентки (истории болезни), клинической картины заболевания (жалоб и физикального осмотра), а также на результатах ультразвукового и гистероскопического исследования с обязательным патоморфологическим анализом соскоба из полости матки.
Диагноз «гиперплазия эндометрия» ставится только на основании гистологического исследования материала, полученного при диагностическом выскабливании слизистой оболочки матки или удалении матки.
Анамнез и клиническая картина
При сборе анамнеза врач-гинеколог задаёт пациентке вопросы:
- Были ли гинекологические проблемы у мамы, бабушки или других родственников по женской линии.
- Какой образ жизни ведёт пациентка.
- Есть ли вредные привычки.
- Какой характер питания.
- Как проходят менструации: длина цикла, характер и продолжительность менструаций.
- Бывают ли аномальные маточные кровотечения. Если да, каков их характер и продолжительность.
- Была ли беременность и роды, планируется ли беременность в будущем. Невозможность зачать ребёнка и невынашивание могут быть симптомом гиперплазии эндометрия [18] .
- Есть ли сопутствующие заболевания из группы риска по развитию гиперплазии эндометрия.
- Принимает ли пациентка какие-либо гормональные препараты.
Физикальный осмотр включает в себя местный осмотр наружных половых органов, исследование влагалища и шейки матки в зеркалах, а также бимануальное (двумя руками) исследование матки и придатков. Осмотр проводится на первичном приёме, чтобы исключить воспалительные заболевания и/или объёмные опухолевые образования.
Инструментальная диагностика
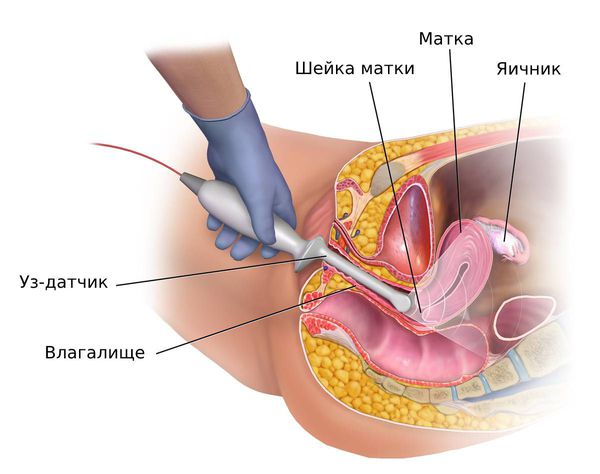
Трансвагинальное ультразвуковое исследование (ТВУЗИ) органов малого таза. Толщина эндометрия по данным УЗИ не является надёжным критерием выявления гиперплазии эндометрия у женщин репродуктивного возраста [26] . Исследование проводят, чтобы исключить другие причины аномальных маточных кровотечений или оценить толщину эндометрия у женщин в постменопаузе [23] [27] .
У женщин репродуктивного и пременопаузального возрастов при подозрении на гиперплазию эндометрия ТВУЗИ органов малого таза проводится на 5 – 7-й день менструального цикла. В норме в это время толщина эндометрия не превышает 6 мм. Патологию эндометрия подозревают, когда его толщина не соответствует определённой фазе менструального цикла:
- на 5 – 7-й день цикла толщина эндометрия более 6 мм (в среднем 8 – 15 мм);
- в середине цикла (на 14 – 15-й день при 28-дневном цикле) толщина эндометрия более 15 мм [13][14] .
В постменопаузе толщина эндометрия в норме должна быть не более 4 – 5 мм. Патологическое утолщение диагностируют, когда этот показатель превышает 5 мм [12] . Допустимая толщина эндометрия на фоне приёма Тамоксифена не больше 9 мм.
Помимо измерения толщины врач ультразвуковой диагностики оценивает кровоснабжение эндометрия, а также его контуры, однородность и соответствие фазе цикла у женщин репродуктивного возраста. Для атипической гиперплазии характерно более выраженное утолщение слизистого слоя матки, его неоднородность, неровные извилистые контуры и более интенсивная васкуляризация (кровоснабжение) [2] [7] .
В некоторых случаях, например при обильном кровотечении, которое угрожает здоровью пациентки, ТВУЗИ не проводится. Сразу принимается решение об обоснованном диагностическом выскабливании по жизненным показаниям [19] .
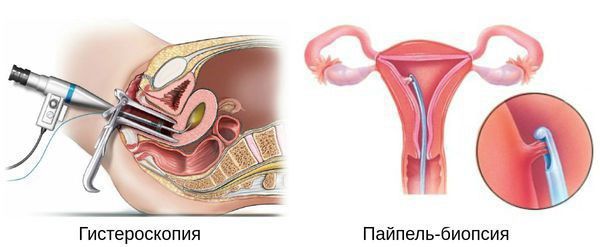
Гистероскопия с раздельным диагностическим выскабливанием (РДВ) матки и цервикального канала — информативный метод в диагностике гиперпластических процессов эндометрия. При помощи гистероскопа (эндоскопического прибора для осмотра полости матки) врач оценивает состояние слизистой оболочки матки и цервикального канала. При необходимости удаляет локальные поражения и обязательно берёт материал для последующего гистологического исследования.
Если выскабливание проводят как лечебную процедуру при обильном маточном кровотечении, врач полностью удаляет слизистую оболочку матки под контролем гистероскопии.
Цитологическое исследование аспирата из полости матки. Пайпель-биопсия. Специальный зонд, введённый в полость матки, «всасывает» фрагменты эндометрия. В последующем специалист оценивает выраженность его пролиферативных изменений (т. е. новообразований клеток и клеточных структур). Пайпель-биопсия эндометрия — высокочувствительный метод диагностики гиперплазии и рака эндометрия [28] .
У женщин репродуктивного возраста (15 – 49 лет) аспират берут на 2 – 26-й день менструального цикла. У женщин в пременопаузе (с 40 – 45 лет и до наступления менопаузы) и в менопаузальном возрасте (своевременная менопауза наступает в 46 – 54 года) пайпель-биопсию можно делать в любой день [20] [21] .
Дифференциальная диагностика гиперплазии эндометрия проводится с полипом эндометрия, субмукозной (подслизистой) миомой матки, эндометритом, прервавшейся беременностью и раком эндометрия.
Лечение гиперплазии эндометрия
Лечение патологии эндометрия основывается на трёх принципах:
- Предупредить развитие/прогрессирование злокачественного процесса эндометрия.
- Исключить сопутствующие злокачественные процессы в эндометрии.
- Выбрать наиболее подходящий пациентке план лечения [3] .
Тактика лечения будет зависеть от результата гистологического исследования эндометрия, полученного в ходе выскабливания, от возраста женщины, сопутствующих заболеваний и репродуктивных планов.
Лечебная тактика в зависимости от наличия или отсутствия атипии [27] [29] .
Гиперплазия эндометрия без атипии:
- Консервативное лечение:
- нормализация менструального цикла;
- снижение веса;
- пероральные контрацептивы;
- циклические гестагены;
- внутриматочная система «Мирена».
- Хирургическое (только в исключительных случаях).
Гиперплазия эндометрия с атипией:
- Консервативное лечение проводится только у женщин, желающих сохранить способность к деторождению. Назначаются высокие дозы гестагенов и гистологический мониторинг.
- Хирургическое лечение. Выполняется пангистерэктомия — радикальная операция, при которой тело, шейка матки, маточные трубы и яичники удаляются через разрез в брюшной полости.
Наблюдение. У 70–80 % пациенток наблюдается самостоятельное исчезновение признаков гиперплазии. Поэтому если у женщины нет никаких симптомов и факторов риска, то врач наблюдает за состоянием эндометрия с помощью контрольных биопсий один раз в 6 месяцев. При получении двух последовательных негативных биопсий пациентку снимают с учёта [12] .
Медикаментозное лечение гормональными препаратами проводится пациенткам репродуктивного возраста с неатипической гиперплазией эндометрия при наличии симптомов, факторов риска, отсутствии регресса за 6 месяцев наблюдения и при атипической гиперплазии эндометрия у женщин, планирующих беременность.
В периоды пери- и постменопаузы гормонотерапию проводят только при неатипических формах гиперплазии эндометрия [30] .
Гормональную терапию назначают не менее чем на 6 месяцев:
- Внутриматочная гормональная контрацепция (ЛНГ-ВМС): спираль «Мирена», LNG-20.
- Прогестагены в циклическом (у менструирующих женщин) или непрерывном режиме (при сложной гиперплазии и при наличии сопутствующей патологии матки): Норколут (Норэтистерон), Дюфастон (Дидрогестерон), Утрожестан.
- Агонисты гонадотропин рилизинг-гормона (аГнРГ) применяются у пациенток с рецидивирующей гиперплазией эндометрия и у женщин репродуктивного возраста с атипической гиперплазией: Бусерелин-депо ( Бусерелин) .
После курса медикаментозной терапии необходимо сделать не менее двух контрольных биопсии эндометрия с интервалом один раз в 6 месяцев [3] [11] . Критерием излеченности гиперплазии эндометрия будет отсутствие патологических изменений в биоптате.
В качестве негормональной терапии возможно применение препаратов:
- Циклодинон — негормональный лекарственный растительный препарат из плодов Витекса священного. Компоненты препарата нормализуют концентрацию половых гормонов.
- Мастодинон — комбинированный препарат на растительной основе [32] .
Лечение нужно сочетать с низкокалорийной диетой и достаточной физической нагрузкой согласно общему физическому развитию женщины. При необходимости врач назначает препараты, которые нормализуют метаболизм углеводов в организме: подавляют образование глюкозы клетками печени, повышают чувствительность тканей к инсулину, расщепляют сложные сахара.
Хирургическое лечение. Атипическая гиперплазия эндометрия на начальном этапе требует обязательной консультации онкогинеколога, который должен установить, нужна ли операция и в каком объёме.
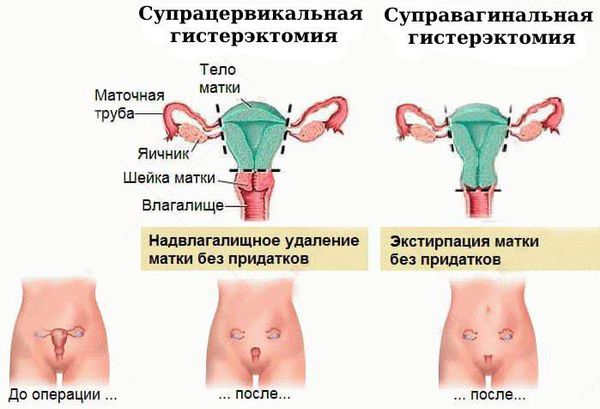
Чаще всего выполняется надвлагалищная ампутация матки — суправагинальная гистерэктомия (удаление тела и шейки матки). Вопрос о сохранении яичников решается строго индивидуально, зависит от возраста пациентки и факторов риска.
Показания к гистерэктомии:
- Атипический гиперпластический процесс эндометрия у пациенток старше 50 лет.
- Атипическая гиперплазия эндометрия, развившаяся в ходе лечения неатипической гиперплазии.
- Рецидивирующая гиперплазия эндометрия, особенно в сочетании с миомой матки и аденомиозом (эндометриоз тела матки) [3][11] .
Прогноз. Профилактика
После успешного лечения пациентки должны находиться на диспансерном учёте: посещать гинеколога и делать ТВУЗИ органов малого таза один раз в пол года на протяжении пяти лет [11] [12] .
Применение прогестагенов в лечении гиперплазии эндометрия без атипии дают хорошие результаты: в 89–96 % случаев патологические изменения достаточно быстро регрессируют [3] [5] . Рецидив заболевания при неатипическом процессе выявляют в 6 % случаев.
В случае атипической гиперплазии эффективность лечения составляет 50 %. Рецидив регистрируется в 25 % случаев, ещё в 25 % выявляется рак эндометрия [10] .
Обследование для исключения гиперплазии или рака эндометрия показано в следующих случаях:
1. Если есть аномальные маточные кровотечения [29] [31] :
- В постменопаузальном периоде показанием является любое маточное кровотечение, независимо от объёма и длительности. Первый шаг в этом случае — измерение толщины эндометрия с помощью ТВУЗИ:
- если этот показатель менее 5 мм — риск атипии минимальный;
- если толщина эндометрия более 5 мм — показана биопсия эндометрия.
- В период перименопаузы (от 45 лет и до менопаузы) обследование необходимо при частых, длительных или обильных аномальных маточных кровотечениях.
- До 45 лет:
- Показания у женщин с ожирением: частые, длительные или обильные аномальные маточные кровотечения.
- У женщин без ожирения: длительные аномальные маточные кровотечения в сочетании с хронической ановуляцией, монотерапией эстрогенами, эстрогенпродуцирующей опухолью, отсутствием эффекта от лечения аномальных маточных кровотечений, высоким риском развития рака эндометрия (синдром Линча), отсутствием менструации в течение шести и более месяцев с хронической ановуляцией.
2. Если по результатам цитологического исследования соскоба шейки матки отмечается:
- наличие атипических клеток эндометрия;
- наличие атипических клеток любой локализации у женщин старше 35 лет с факторами риска развития рака эндометрия;
- наличие клеток эндометрия с признаками доброкачественной гиперплазии у женщин старше 40 лет с нарушениями менструального цикла или факторами риска развития рака эндометрия.
Профилактика:
- Своевременно выявлять и лечить заболевания женских половых органов.
- Избегать искусственного прерывания беременности.
- Вести здоровый образ жизни с регуляцией диеты, снижением веса при ожирении, контролем уровня глюкозы в крови при сахарном диабете, отказом от курения.
- Полноценно питаться, отдыхать и заниматься спортом.
Источник