Возможности холтеровского мониторирования в выявлении ишемии миокарда.
Аксельрод А.С., заведующая отделением функциональной диагностики
Клиники кардиологии ММА им. И.М. Сеченова
На сегодняшний день скрининговым методом выявления ишемии миокарда по-прежнему является нагрузочный ЭКГ-тест. Тем не менее, можно встретить противоречивые публикации о возможностях холтеровского мониторирования в диагностике ИБС, при этом большинство авторов указывает на невысокую (от 10 до 50%) чувствительность этого метода. Поэтому обсуждение места холтеровского мониторирования в алгоритме верификации ИБС представляется актуальнойтемой практической кардиологии.
Преимущества и недостатки холтеровского мониторирования по сравнению с нагрузочным тестированием.
В публикациях,о которых говорилось выше,большинство авторов использует двух- и трехканальные суточные регистраторы ЭКГ. Разумеется,чувствительность метода будет гораздо выше при использовании двенадцатиканального регистратора, хотя, конечно, ни один из холтеровских регистраторов не сможет заменить нагрузочный тест в качестве скринингового метода.
У этих двух методов исследования есть общее: динамика ЭКГ во времени. Во всем остальном они принципиально различаются. При этом у холтеровского мониторирования по сравнению с нагрузочным тестированием имеются три принципиальных недостатка:
- во время холтеровского мониторирования пациент сам выбирает нагрузочный режим, поэтому часто не достигается субмаксимальная ЧСС;
- нагрузка не носит непрерывно-нарастающего характера;
- нагрузочный режим не поддается немедленному контролю врача (возможен только ретроспективный анализ).
Тем не менее, у холтеровского мониторирования имеется ряд преимуществ в выявлении ишемии миокарда как по сравнению со стандартной ЭКГ покоя, так и по сравнению с нагрузочными тестами. К таким преимуществам относятся:
- возможность естественного моделирования (собирая анамнез, можно смоделировать практически любую типичную для пациента ситуацию,которая провоцирует ишемический приступ);
- возможность установления четкой причинно-следственной связи приступа и условий его возникновения (по дневнику сопоставляется активность пациента с временем начала и окончания эпизода ишемии);
- выявление немой ишемии миокарда, особенно в ночные часы;
- оценка эффективности антиангинальной терапии в зависимости от времени суток и возможность более четкой терапевтической коррекции с учетом других изменений (например, нарушений ритма и проводимости сердца).
Ишемией миокарда является ситуация недостаточности кровоснабжения миокарда с двумя различными исходами: последующим восстановлением обмена веществ в кардиомиоцитах (возникает нарушение процесса реполяризации и регистрируется динамика зубца Т) или прогрессирующим развитием повреждения мышечных волокон (проявляется определенными формами смещения сегмента ST выше или ниже изолинии). При дальнейшем ухудшении кровоснабжения сердца происходит необратимое повреждение большего количества миокардиоцитов, развитие воспаления и некроза. При этом отмечается выраженная динамика ST сегмента и изменение комплекса QRS.
Во время холтеровского мониторирования можно отчетливо увидеть первые два исхода коронарной недостаточности, о которых и пойдет разговор в этой лекции.
Варианты ишемической и неишемической динамики ST-T.
Не всякая динамика ST-T (конечной части желудочкового комплекса) должна расцениваться как ишемическая. Существуют наиболее типичные варианты ишемических изменений зубца Т и сегмента ST в мониторных отведениях, а также стереотипные состояния состояния, с которыми приходится дифференцировать эпизоды ишемии миокарда.
Динамика зубца Т
При ишемии миокарда в зависимости от зоны поражения (субэндокардиальная или субэпикардиальная) регистрируются различные зубцы Т: высокий заостренный, уплощенный или инвертированный (отрицательный).
Ведущее значение в диагностике ишемии имеет не фоновый характер этих изменений, а их динамика за все время регистрации. При этом самым сложным обстоятельством является то, что все три описанные формы зубца Т могут быть позиционными. Особенно часто такая динамика зубца Т регистрируется в ночное время. В сомнительных случаях имеет смысл сделать тестовые регистрации в разных положениях тела: стоя, лежа на правом и левом боку, лежа на спине, лежа на животе.
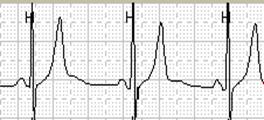
В отрыве от клинической картины, изменения зубца Т при регистрации ЭКГ покоя не специфичны для ишемической болезни сердца. Так, например, высокий заостренный зубец Т (рис.1)следует дифференцировать с синдромом ранней реполяризации желудочков, гиперкалиемией, провлениями алкогольной кардиомиопатии, ваготонией.
Рис. 1. Пациент К., 54 лет: на момент проведения холтеровского мониторирования уровень K+ в крови составил 5.35 мэкв/л (в норме до 4.7 мэкв/л).
При выявлении отрицательных или сглаженных Т зубцов необходимо дифференцировать ишемию миокарда с другими ситуациями, например:
- вариантами нормальной ЭКГ у детей и подростков;
- «спортивное сердце» (изменения ЭКГ на фоне интенсивных физических нагрузок в настоящее время или в прошлом);
- гипервентиляцией;
- проявлениями перикардита, миокардита (отрицательные Т зубцы в большинстве или во всех отведениях);
- аритмогенной дисплазией правого желудочка (чаще регистрируется отрицательный Т зубец в отведениях V1-V2);
- нарушением мозгового кровообращения (глубокие отрицательные зубцы Т с широким основанием);
- интоксикацией окисью углерода;
- типокалиемией.
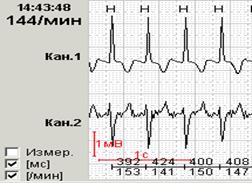
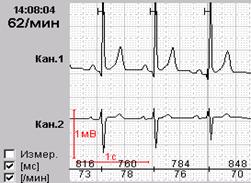
Именно соответствие по времени инверсии зубца Т типичному болевому приступу по дневнику (давящая боль в области сердца) делает наиболее вероятным ишемический характер инверсии зубца Т (рис.2).
Рис.2.Больной Г., 63 лет: появление инверсии зубца Т при подъеме по лестнице (соответствует пометке в дневнике «давящая боль в груди»).
| А — ЭКГ в покое (чтение книги) | Б — ЭКГ при подъеме по лестнице |
 |  |
Динамика сегмента ST
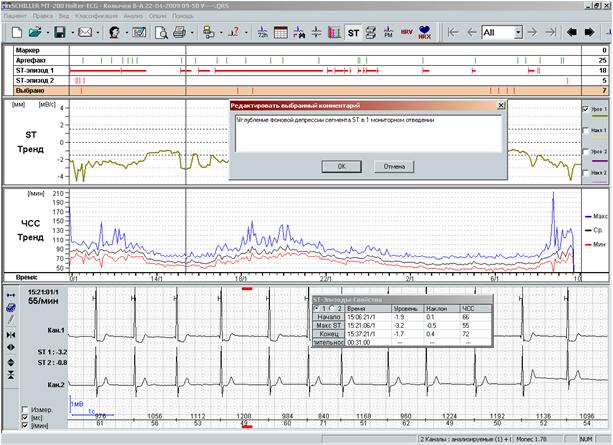
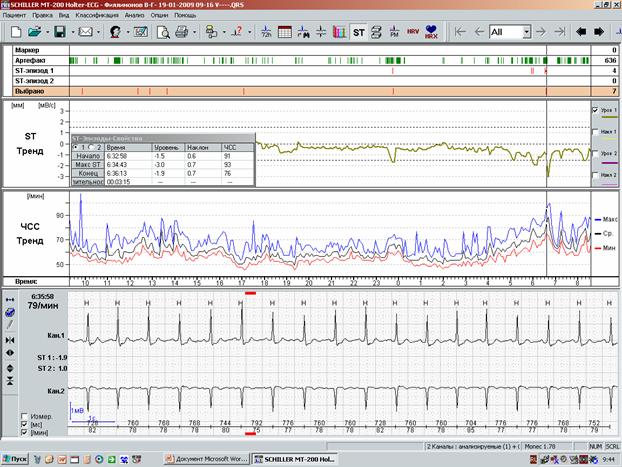
При проведении автоматического анализа данных суточного мониторирования ЭКГ формируется кривая временной дисперсии сегмента ST по отношению к изолинии. Эта кривая называется трендом ST. При этом идеальным для врача является возможность расположения рядом тренда STс таблицей абсолютных значений динамики, тренда ЧСС и соответствующего фрагмента ЭКГ. Выбирая фрагмент тренда, подозрительный на ишемическую депрессию сегмента ST, врач «блуждает» курсором по тренду и сопоставляет различные фрагменты ЭКГ между собой. Необходимо обязательно просмотреть все эпизоды элевации и депрессии сегмента ST не менее 1 мм (мы, со своей стороны, настоятельно советуем проверять все фрагменты тренда, близкие по абсолютному значению к 1 мм). Именно такой вариант работы программного обеспечения является, без сомнения, наиболее удобным для работы (рис.3).
Рис.3. Рабочее окно программы: тренд ST с таблицей абсолютных значений, тренд ЧСС и соответствующий курсору фрагмента ЭКГ.
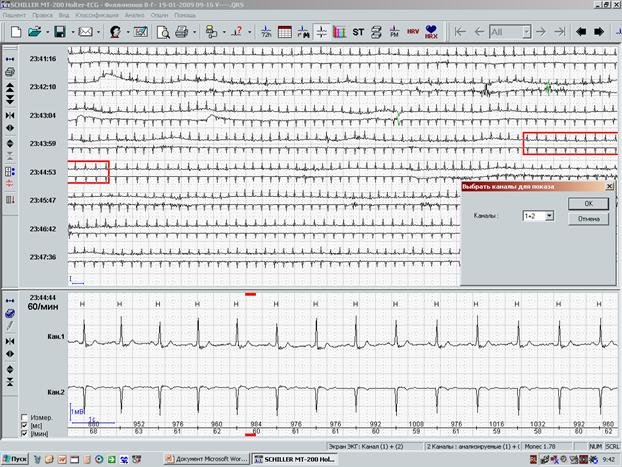
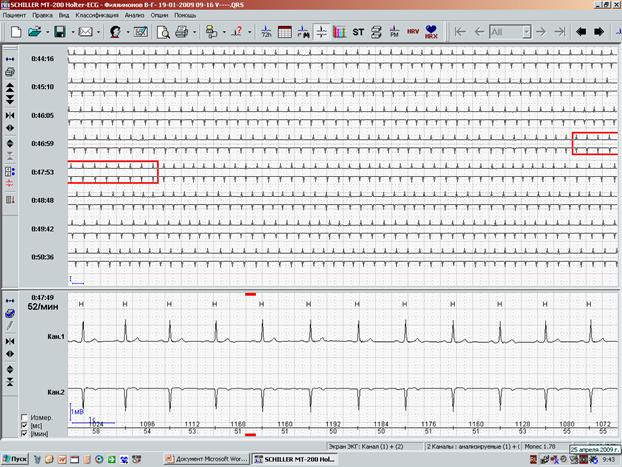
Все «подозрительные» фрагменты в обязательном порядке сопоставляются с записями дневника пациента в графе «Самочувствие», а также выводятся в окне «Обзор ЭКГ» (рис.4). Именно анализ полной регистрации ЭКГ дает возможность увидеть начало и окончание ишемических изменений. При этом программное обеспечение обязательно должно давать возможность выведения на экран любого из каналов или всех (по Вашему желанию) каналов, в которых производилось мониторирование.
Рис.4. Окно «обзор ЭКГ» — выведение подозрительного на ишемическую динамику фрагмента ЭКГ.
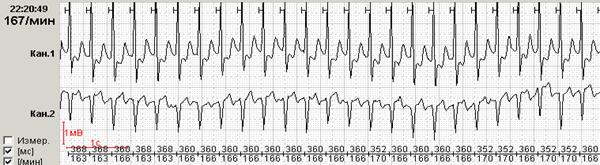
Диагностически значимой и наиболее специфичной является устойчивая горизонтальная (рис.5А) или косонисходящая (рис.5Б) депрессия сегмента ST в пределах одного и того же отведения.
Рис.5. Наиболее специфичная динамика сегмента ST: А-устойчивая горизонтальная депрессия, Б-косонисходящая депрессия.
Быстрая косовосходящая депрессии сегмента ST на фоне синусовой тахикардии также не является высокоспецифичной и носит физиологичный характер. Медленная косовосходящая и неустойчивая горизонтальная депрессия сегмента ST в сочетании с типичной клиникой является крайне подозрительной на ишемию миокарда (рис.6).
Рис.6. Медленная косовосходящая и неустойчивая горизонтальная депрессия сегмента ST.
При этом особенно важным является сравнение характера сегмента ST в покое и при нагрузке в течение суток: именно динамика сегмента от изолинии является наиболее показательной. Поэтому в распечатке значимых фрагментов ЭКГ в итоговом заключении свое место обязательно должен найти фрагмент, где сегмент ST находится на изолинии (рис.7).
Рис. 7. Тот же пациент: фрагмент регистрации в ночное время (сегмента ST находится на изолинии).
Нередко у одного и того же пациента можно увидеть разные морфологические варианты депрессии сегмента ST в течение суток, при этом клинические проявления ишемии могут быть абсолютно одинаковыми или отсутствовать.
Стоит также помнить, что при наличии во время мониторирования фоновой депрессии специфичность динамики сегмента ST снижается.
Сложность анализа всегда создают артефакты, «наводка» и «дрейф» изолинии при естественных движениях пациента. При этом снижение качества записи выявляется при наибольшей физической активности больного, т.е. как раз в то время, когда наиболее вероятна регистрация ишемических эпизодов.
Большое внимание при использовании холтеровского мониторирования уделяется диагностике немой (безболевой) ишемии миокарда, а также эпизодов ночной стенокардии. Именно жалобы пациента на боли в области сердца (дискомфорт, чувство нехватки воздуха) в ночные часы являются показанием к проведению суточного мониторирования ЭКГ с целью исключения ишемии миокарда. Необходимо помнить, что, имея возможность анализировать ЭКГ лишь в 2-3 отведениях (большинство регистраторов), практически не представляется возможным определять топику выявленных изменений.Поэтому для этих категорий пациентов предпочтительным будет использование двенадцатиканальных суточных регистраторов ЭКГ, особенно в тех случаях, когда речь идет о необходимости проведения коронароангиографии в ближайшие сроки. Именно в такой ситуации холтеровское мониторирование позволяет высказаться в пользу экстренной коронароангиографии без проведения нагрузочного теста.
При работе с программным обеспечением большое значение имеет возможность выбора вольтажа ЭКГ-сигнала. На рисунке 8 представлен один и тот же фрагмент регистрации с разным вольтажом, что создает разные впечатления при просмотре.
Рис. 8. Выбор вольтажа и абсолютное значение депрессии сегмента ST в одном и том же фрагменте холтеровской регистрации: А-максимальный вольтаж, Б-минимальный вольтаж.
| А | 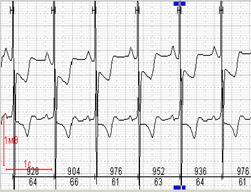 | Б | 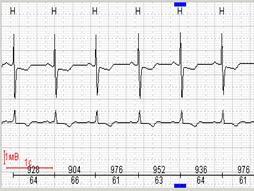 |
Так же как и при анализе стандартной ЭКГ покоя, анализ ишемических изменений значительно затрудняется при блокаде внутрижелудочковой проводимости, выраженной гипертрофии миокарда и т.п.
Кроме того, хотелось бы также напомнить о достаточно частых случаях ложноположительной диагностики ИБС у пациентов с тяжелой анемией, а также у женщин на фоне приема эстрогенов или в пременопаузе с фоновой депрессией сегмента ST. С такими пациентами нередко сталкивается каждый практикующий врач. Выявление динамики сегмента ST у таких больных требует обязательного полного дообследования (проведение нагрузочного тредмил-теста или велоэргометрии, перфузионной сцинтиграфии миокарда, стресс-эхокардиографии).
В заключении хотелось бы еще раз подчеркнуть место холтеровского мониторирования в алгоритме диагностики ИБС. Этот метод, конечно, не является скрининговым методом диагностики ИБС. Тем не менее, ценность суточной регистрации ЭКГ в выявлении ишемии миокарда неоспорима у некоторых категорий больных. Именно холтеровское мониторирование является методом выбора для тех пациентов, которым противопоказан нагрузочный тест (первые трое суток после обширного инфаркта миокарда для исключения ранней постинфарктной стенокардии) или для больных, где требуются особые условия воспроизведения коронарной недостаточности (ночная немая ишемия миокарда,вазоспастическая стенокардия). Нередко именно использование этого метода позволяет выработать правильную стратегию дальнейшего ведения тяжелых пациентов.
Источник
Заключение по результатам нагрузочного тестирования: как сформулировать наглядно и просто.
Аксельрод А.С., заведующая отделением функциональной диагностики
Клиники кардиологии ММА им. И.М. Сеченова
Каждый врач, который ежедневно проводит нагрузочные тесты, хорошо знает: чем больше информации получено, тем сложнее ее отразить в заключении. К сожалению, в связи с этим в настоящее время не существует единообразия в оформлении результатов нагрузочного тестирования.
Документация, которая выдается пациенту после теста, должна включать в себя следующие части:
1. Документальная часть;
2. Описание теста;
3. Собственно заключение;
4. Иллюстрации ЭКГ.
Информация документальной части обычно выводится на титульный лист распечатки автоматически. Крайне редко лечащий врач дублирует в описании данные пациента (ФИО, возраст, пол, рост и вес), а также дату и точное время исследования.
В описании теста в обязательном порядке должны приводиться:
- тип выбранного протокола;
- кардиотропная терапия на момент исследования;
- особенности исходной ЭКГ;
- длительность нагрузки;
- максимальная достигнутая ЧСС (абсолютное значение и % от максимально допустимой);
- критерий прекращения нагрузки;
- наличие жалоб пациента как во время нагрузки, так и в восстановительном периоде, их связь с динамикой ЭКГ;
- диагностически значимая динамика ЭКГ (ЧСС, отведения, характер и амплитуда депрессии/элевации, продолжительность эпизода);
- клиническое последовательное описание осложнения и мер оказания первой помощи, если в них возникла необходимость.
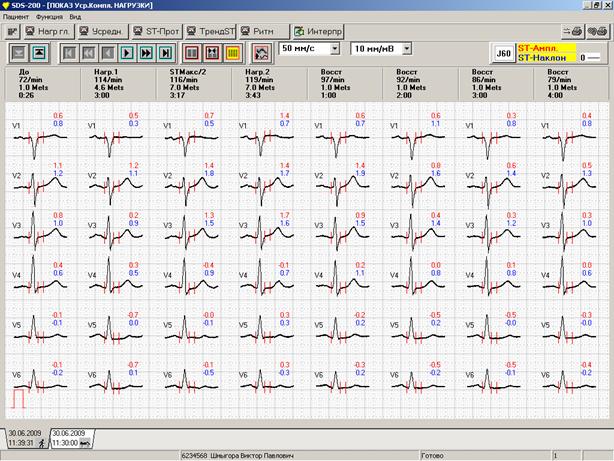
Нередко программное обеспечение позволяет автоматически распечатать многие из обязательных составляющих описания (рисунок 1). Как правило, в распечатку автоматически выводятся не только данные пациента, дата и время исследования, но и тип протокола, а также длительность каждого этапа тестирования и максимальная достигнутая ЧСС. В подобной ситуации врачу не стоит полностью дублировать все эти сведения и перегружать описание.
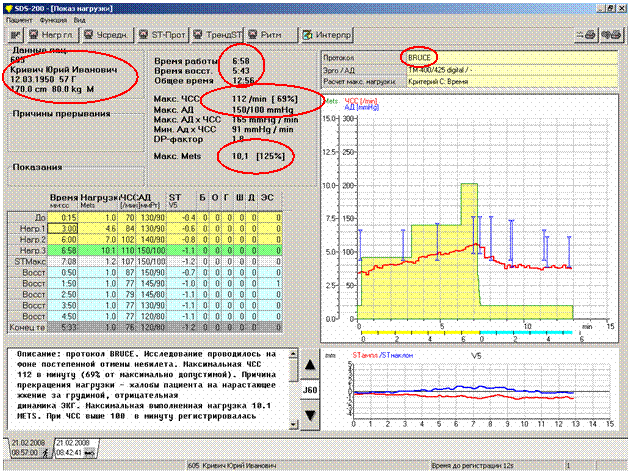
Тем не менее, врач может использовать некоторые показатели повторно, акцентируя на них внимание сознательно. К таким показателям относятся тип протокола, максимально допустимая ЧСС, максимальное АД, макс. Mets, иногда – продолжительность нагрузочного или, наоборот, восстановительного периодов. При использовании авторского или стандартного щадящего протоколов врачу стоит обязательно указать причину своего выбора. Кроме того, при изменении стандартных параметров протокола «на ходу» также необходимо сделать пометки в описании:
Протокол Week (авторский протокол для пациентов с очень низкой толерантностью к физической нагрузке).
Протокол Mod Bruce (щадящий протокол у пациента с относительным противопоказанием).
Протокол Bruce с ручным увеличением скорости и угла наклона (очень высокая толерантность пациента к нагрузке).
Протокол Bruce c ручным снижением скорости и угла наклона (из-за жалоб пациентки на высокую интенсивность нагрузки).
Информация о кардиотропной терапии зачастую объясняет невозможность достижения пациентом субмаксимальной ЧСС, поэтому она обязательно должна быть приведена в описании:
Исследование проводилось на фоне приема конкора 10 мг/сут, моно мака 40 мг/сут. Исследование проводилось после 3-дневной постепенной отмены 5 мг небилета. Исследование проводилось через 6 часов после приема 50 мг метопролола.
При отсутствии особенностей исходной ЭКГ не стоит на этом останавливаться в описании. При наличии таких особенностей стоит их кратко описать:
Особенности исходной ЭКГ: фоновая депрессия сегмента ST в отведениях II, III, aVF до 0.7
мм, инверсия зубца Т в отведениях V4-6.
Стоит также повторно привести длительность нагрузочного периода, максимально достигнутую ЧСС и макс. Mets, если необходимо продемонстрировать очень низкую или, наоборот, очень высокую толерантность пациента к физической нагрузке:
Время работы — 1:10, максимально достигнутая ЧСС – 130 в минуту (86%), макс. выполненная работа – 1.3 Mets.
Время работы – 14:30, максимально достигнутая ЧСС-116 в минуту (70%), макс. выполненная работа – 11.6 Mets. Причина прекращения нагрузки – невозможность достижения субмаксимальной ЧСС из-за очень высокой толерантности к физической нагрузке.
Причина прекращения нагрузки также является важной информацией, которая должна приводиться в описании. Обратите внимание, насколько разными они могут быть:
Причина остановки: отказ пациента от продолжения исследования.
Причина остановки: появление отрицательной динамики ЭКГ.
Причина остановки: жалобы пациентки на выраженную общую усталость, боли в икроножных мышцах.
Причина остановки: выраженный (230/120 мм рт.ст.) подъем АД на 1-й ступени теста. Причина остановки: индукция парной желудочковой экстрасистолии, неустойчивой желудочковой тахикардии.
Диагностически значимая динамика и субъективные ощущения пациента являются центральной частью описания. Наиболее типичными являются следующие варианты:
При ЧСС выше 100 в минуту зарегистрирована устойчивая нарастающая горизонтальная депрессия сегмента ST в отведениях II, III, aVF, V4-6 до 2 мм. Пациент предъявлял жалобы на давящие боли в области сердца.
При ЧСС выше 110 в минуту зарегистрирована неустойчивая горизонтальная и медленная косовосходящая депрессия сегмента ST в отведениях II, III, aVF,V5-6 до 1.1 мм. Пациент предъявлял жалобы на дискомфорт в области сердца.
При ЧСС выше 105 в минуту зарегистрировано углубление фоновой депрессии сегмента ST и инверсии зубца Т в отведениях II, III, aVF, V5-6 с абсолютным приростом до 0.8 мм. Никаких жалоб пациентка не предъявляла.
Диагностически значимой динамики ЭКГ не зарегистрировано. Никаких жалоб пациент не предъявлял.
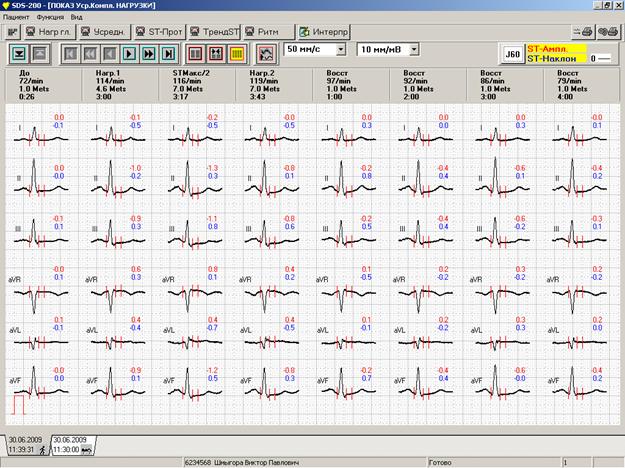
Разумеется, крайне желательно помимо динамики стандартной ЭКГ в 12 отведениях представить в распечатке усредненные циклы (рисунок 2).
Рис.2. Усредненные циклы: А – стандартные отведения; Б – грудные отведения.
Описание возникшего осложнения нередко вызывает трудности у врачей, впервые с ним столкнувшихся. К сожалению, осложнения во время (и в течение 24 часов после) нагрузочного тестирования возникают независимо от опыта врача. В такой ситуации врачу не стоит думать о выделении главного и второстепенного: необходимо детально изложить всю последовательность событий как можно быстрее, иллюстрируя каждый этап своих действий соответствующим фрагментом ЭКГ. Ниже представлено описание реального осложнения.
На 2-й минуте теста пациент предъявил жалобы на дискомфорт в области сердца при отсутствии значимой динамики ЭКГ. Нагрузка прекращена в связи с появлением и нарастанием бледности кожных покровов, выраженным гипергидрозом кожи лица. Усажен на стул, на 2-й минуте восстановительного периода зарегистрирована быстро прогрессирующая устойчивая горизонтальная депрессия сегмента ST в отведениях II, III, aVF, V4-6 до 1.5 мм, прогрессирующая артериальная гипотензия. Пациент сполз со стула и потерял сознание. На экране монитора: брадикардия 40 в минуту с устойчивой горизонтальной депрессией сегмента ST в отведениях II, III, aVF, V4-6 до 2 мм. Дыхание и пульс на периферических артериях не регистрировались в течение 10-15 секунд, затем – редкие самостоятельные дыхательные движения до 10 в минуту, АД-40/20 мм рт.ст., пульс на сонных артериях слабый. Дефибриллятор не применен ввиду наличия признаков регулярной сердечной деятельности на экране монитора.
На время, необходимое для подачи каталки, пациенту придано горизонтальное положение с приподнятыми ногами. Спустя 3 минуты с момента потери сознания пациент доставлен в отделение интенсивной терапии и реанимации. Во время перекладывания с каталки на койку реанимационного зала пришел в сознание. АД – 70/50 мм рт.ст., ЧСС 66 в минуту, частота дыхательных движений – 18 в минуту.
Однако гораздо чаще врач сталкивается не с осложнениями теста, а с симпатико- астеническим типом реакции АД на нагрузку. Этот тип реакции также заслуживает отдельного описания:
При ЧСС выше 130 в минуту регистрировалась медленная косовосходящая и неустойчивая горизонтальная депрессия сегмента ST в левых грудных отведениях до 1.2 мм с быстрым восстановлением и периодическим возобновлением депрессии в восстановительном периоде. Пациент предъявлял жалобы на выраженную общую усталость. На 2-й минуте восстановительного периода пациент пожаловался на сухость во рту, мелькание «мушек» перед глазами, головокружение. АД на момент жалоб – 80/50 мм рт. ст., значимой динамики ЭКГ не зарегистрировано. Уложен на кушетку с приподнятыми ногами, восстановление АД к исходному уровню (120/70 мм рт. ст.) через 5 минут.
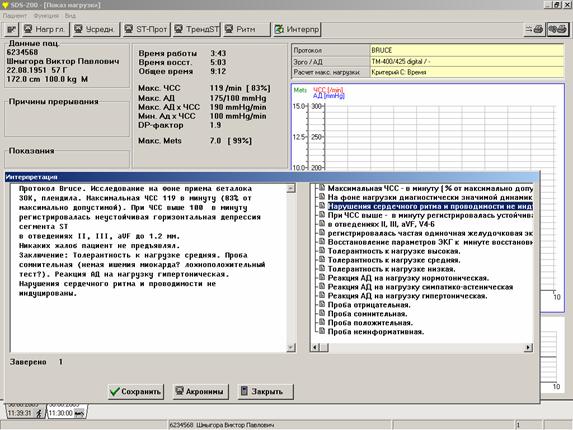
Одной из наиболее удобных возможностей программного обеспечения при большом потоке пациентов являются акронимы (рисунок 3). В настоящее время большое количество фирм-производителей предоставляет пользователям возможность формулировать и сохранять типовые «клише» для ускорения работы и экономии времени. Врач заранее создает наиболее часто используемые формулировки и быстро «набирает» из них описание и заключение, вставляя между ними детали.
Рис. 3. Составление заключение с использованием акронимов.
После составления описания по приведенному выше плану врач составляет заключение, в котором оценивается
1. толерантность к физической нагрузке (высокая, средняя, низкая);
2. вероятность наличия у пациента ИБС (проба положительная, отрицательная, сомнительная или не информативная);
3. тип реакции АД на нагрузку (гипертоническая, гипотоническая, нормотоническая, симпатикоастеническая)
4. индукция нарушений ритма и проводимости (нарушения ритма и проводимости индуцированы или не индуцированы).
Взаимосвязь этих двух этапов выражается в том, чтобы заключение логично вытекало из описания. Именно в заключении должно быть понятно, почему врач повторно использовал в описании некоторую (но не всю!) информацию титульного листа. Кроме того, должно стать понятным собственное отношение врача к результатам данного нагрузочного теста.
Наиболее типичные варианты заключений выглядят следующим образом:
Толерантность к нагрузке высокая. Проба отрицательная. Реакция АД на нагрузку нормотоническая. Нарушения ритма и проводимости не индуцированы.
Толерантность к нагрузке высокая. Проба отрицательная. Высокий стартовый прирост АД при общем нормотоническом типе реакции. Нарушения ритма и проводимости не индуцированы.
Толерантность к нагрузке средняя. Проба сомнительная (ложноположительный тест? немая ишемия миокарда?). Реакция АД на нагрузку гипертоническая. Индукция частой одиночной желудочковой экстрасистолии.
Толерантность к нагрузке высокая. Проба сомнительная (вероятнее всего, «женский» ложноположительный тест). Реакция АД на нагрузку гипертоническая с высоким стартовым приростом АД. Индукция частой одиночной и парной суправентрикулярной экстрасистолии.
Толерантность к нагрузке низкая. Проба сомнительная (весьма вероятна немая ишемия миокарда). Реакция АД на нагрузку симпатико-астеническая. Нарушения ритма и проводимости не индуцированы.
Толерантность к нагрузке низкая. Проба не информативна (невозможность достижения субмаксимальной ЧСС из-за неадекватного прироста АД). Реакция АД на нагрузку выраженная гипертоническая. Индукция частой одиночной суправентрикулярной экстрасистолии.
Толерантность к нагрузке средняя. Проба не информативна (невозможность достижения субмаксимальной ЧСС на фоне приема метопролола). Реакция АД на нагрузку нормотоническая. Нарушения ритма и проводимости не индуцированы.
Толерантность к нагрузке оценить невозможно (резкая отмена β-адреноблокаторов). Проба не информативна (субмаксимальная ЧСС не достигнута из-за неадекватно высокого прироста АД). Выраженный гипертонический тип реакции на нагрузку с высоким стартовым приростом АД. Индукция суправентрикулярной бигеминии. Признаки синдрома отмены бета- адреноблокаторов.
Толерантность к нагрузке средняя. Проба сомнительная. Симпатико-астенический тип реакции АД на нагрузку с развитием пресинкопального состояния. Нарушения ритма и проводимости не индуцированы.
Представленные выше описания и заключения соответствуют реально проведенным тестам. Однако на практике нередко встречаются варианты нагрузочного тестирования, результаты которых трудно сформулировать кратко. Тем не менее, идеальным является заключение, при прочтении которого у любого врача вместо дополнительных вопросов возникает ощущение личного присутствия во время теста.
Источник