- Многоплодная беременность – как это происходит?
- Признаки многоплодной беременности.
- Однояйцевые и разнояйцевые близнецы
- Многоплодная беременность на ранних сроках
- Рекомендации при многоплодной беременности:
- Расшифровка результатов 1 скрининга при беременности
- Почему обследование проводится на сроке 11-14 недель
- Кому нужно пройти обследование
- Как подготовиться
- Проведение обследования
- Что показывает УЗИ
- Толщина воротникового пространства (ТВП)
- Копчико-теменной размер (КТР)
- Кости свода черепа и головной мозг
- Носовая кость
- Состояние сердца
- Что показывает анализ крови
- Интерпретация обследования
- Что может повлиять на результат
Многоплодная беременность – как это происходит?
Признаки многоплодной беременности.
Многоплодие чаще встречается в животном мире, для людей причины появления данного вида беременности до сих пор до конца неизвестны и хорошо не изучены.
Обстоятельства при которых возникает многоплодная беременность:
- В яичнике появляется несколько фолликулов
- В фолликуле может быть несколько яйцеклеток
- Овуляция происходит в обоих яичниках
Причины увеличения с каждым годом в два раза возникновения у женщин многоплодной беременности не изучены, есть лишь некоторые наблюдения и предположения:
- Наследственность и генетическая предрасположенность в случаях если в семье уже были близняшки или двойняшки.
- После 35 лет у женщины во время беременности может вырабатываться больше одной яйцеклетки.
- Применение некоторых лекарственных препаратов для стимуляции овуляции.
- Внеорганическое оплодотворение.
Однояйцевые и разнояйцевые близнецы
Двуяйцевая двойня происходит при оплодотворении двух яйцеклеток. Однояйцевая двойня происходит при атипичном дроблении яйца. При разделении на две части яйца получаются близнецы чаще это однополые дети, разнополые – редкое явление.
Современная диагностика способна точно установить расположение плода и факт развития многоплодности. Количество многоплодности и узнать однояйцевые или разнояйцевые малыши продиагностировать не всегда является возможным из-за различных факторов. Однояйцевые близнецы развиваются в общей плаценте с двойной перегородкой, в соприкасающихся или разделенных – разнояйцевые близнецы.
Многоплодная беременность на ранних сроках
Многих женщин и их спутников интересует вопрос какого пола будет малыш, многоплодную беременность на ранней стадии можно обнаружить при пальпации. Визуально доказать наличие того или иного пола ребенка и понять имеется ли двойня, тройня можно при помощи УЗИ. К ранним признакам многоплодной беременности можно отнести: необъяснимую усталость, сильное давление внизу живота, сонливость, поздний токсикоз, одышка, варикозное расширение вен, а также внешне живот беременной значительно большего размера, чем у других среднестатистических женщин. В пятидесяти процентах случаях роды при многоплодной беременности бывают преждевременными. Также определить многоплодную беременность на ранней стадии может врач при подсчете сердечных ударов по системе Доплера, а также при помощи теста AFP (лабораторный анализ крови).

Рекомендации при многоплодной беременности:
- Необходимо систематично посещать вашего лечащего врача.
- Хорошее и правильное питание.
- Правильный рацион (300 ккал на малыша с обязательным употреблением полезных элементов).
- При ведении многоплодной беременности необходимо чтобы врач включил в рацион продукты содержащие в себе цинк, кальций, железо, магний, а также витамины B, C, D.
- Регулярный отдых и сон.
- Ежедневный контроль веса (прирост 0,7 кг до 12 недель)
После рождения первого ребенка при многоплодной беременности, рождение следующего происходит в промежутке от 15 минут до часа. Течение многоплодной беременности это постоянные нагрузки на организм женщины, поэтому к подобному виду беременности требуется особый подход.
Команда врачей Клиники Эстетической гинекологии имеет в своем штате высококвалифицированных врачей-гинекологов, имеющих большой опыт работы.
Хотите записаться на консультацию по вопросам ведения беременности, сдать анализы или сделать УЗИ?
Звоните по телефону в Екатеринбурге +7-343-385-72-88.
Источник
Расшифровка результатов 1 скрининга при беременности
Комбинированный пренатальный скрининг проводится на 11-14 неделе беременности при размере эмбриона не менее 45 мм и не более 84 мм. Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Первый скрининг состоит из инструментальной части – проведение УЗИ и лабораторной – анализ крови на определение концентрации хорионического гонадотропина (βХГЧ) и ассоциированного с беременностью протеина А (РАРР-А). Совокупные результаты этих показателей позволяют спланировать тактику ведения беременности.
Почему обследование проводится на сроке 11-14 недель
Первый триместр – это период формирования всех органов и структур организма. К концу первого триместра заканчивается эмбриональный и начинается фетальный период развития плода. Именно в сроке от 11 недель 1 дня до 13 недель 6 дней беременности наиболее хорошо визуализируются эхографические маркеры хромосомных аномалий.
Кому нужно пройти обследование
По результатам исследования можно судить о риске рождения детей с хромосомными болезнями и врожденными пороками развития, поэтому рекомендуется внимательно отнестись к вопросу и обследоваться всем беременным. Показаниями к обязательному пренатальному скринингу первого триместра являются:
- Женщины, у которых в анамнезе есть самопроизвольные аборты, внематочные и замершие беременности, преждевременные роды, мертворождение, рождение ребенка с аномалиями развития.
- Наследственные заболевания в семье у матери или отца ребенка
- Перенесенное в первом триместре заболевание с лечением антибиотиками или препаратами, противопоказанными во время беременности.
- Брак между родственниками.
- Возраст женщины старше 35 лет.
- Наличие профессиональных вредностей
Как подготовиться
Подготовка к первому скринингу выражается в щадящей диете. Погрешности питания могут сказаться на общем состоянии женщины и снизить точность результатов. За неделю до обследования:
- Из рациона нужно исключить соленое, острое, жирное, жареное.
- Не употреблять аллергенных продуктов.
- Отказаться от газированных напитков.
За сутки до скрининга:
- Не есть шоколад, морепродукты, жирное мясо, мучное, ограничить сладости.
- Если исследование назначено на утро, съесть легкий ужин не позже 20:00 часов.
Желательно соблюдать умеренную физическую активность, если для этого нет противопоказаний. Также важны прогулки, полноценный отдых.
Проведение обследования
Анализ крови и УЗИ выполняются в один день, чтобы избежать погрешностей из-за разницы срока.
- УЗИ-скрининг проводится первым, так как его результаты позволяют установить точный срок гестации, который влияет на нормативные значения уровня гормонов. Исследование проводят как трансабдоминальным доступом, так и трансвагинально. Процедура безболезненна, безопасна для женщины и ребенка, не имеет противопоказаний.
- Кровь сдается из вены натощак или через 4 часа после приема пищи. Забор материала производится в день проведения УЗИ. Исследование определяет концентрацию гормонов и сравнивает с нормативными показателями.
Только по расшифровке результатов УЗИ и анализа на гормоны делается вывод о возможных рисках.
Что показывает УЗИ
На скрининге при беременности производится фетометрия плода – определение размеров частей тела и оцениваются все анатомические структуры.
Полученные результаты сравниваются со статистической таблицей, в которой указан процентиль попадания в выборку нормативных значений. При показателях менее 5 и более 95 назначаются дополнительные обследования.
Во время ультразвукового исследования в 1 триместре оценивают следующие параметры: кости свода черепа и головной мозг, позвоночник, передняя брюшная стенка, конечности плода, структуры лица, органы грудной клетки и брюшной полости, а также основные эхографические маркеры хромосомных аномалий.
Толщина воротникового пространства (ТВП)
Область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. ТВП считается наиболее важным маркером хромосомных аномалий.
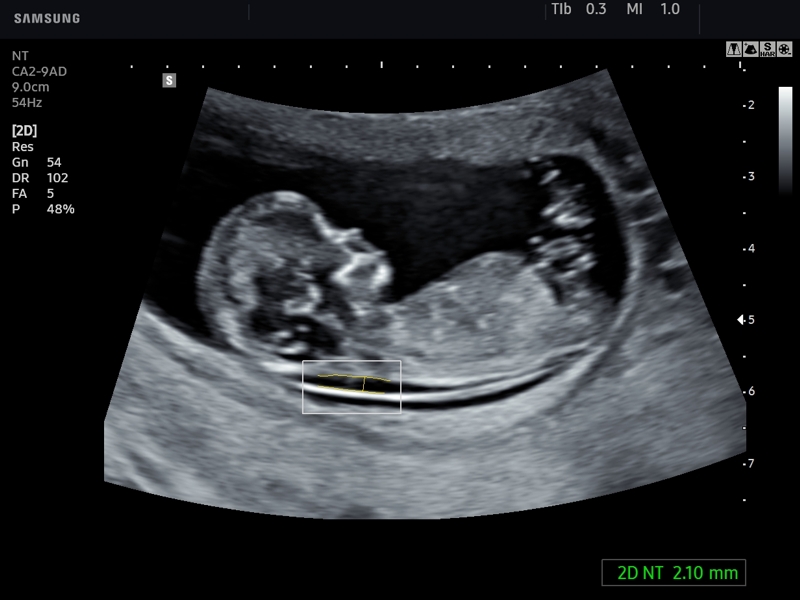
Это пространство после 13 недели начинает уменьшаться, поэтому возможность его оценить есть только на первом скрининге.
| Срок | Толщина воротниковой зоны в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 0,8 | 1,6 | 2,4 |
| 12 недель | 0,7 | 1,6 | 2,5 |
| 13 недель | 0,7 | 1,7 | 2,7 |
Несоответствие результатов нормативным значениям говорит о повышенном риске развития хромосомных патологий. В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
Копчико-теменной размер (КТР)
Показывает расстояние между копчиковой и теменной костями. По этому параметру на УЗИ определяют точный срок гестации, а также устанавливают соотношение массы плода к его КТР.
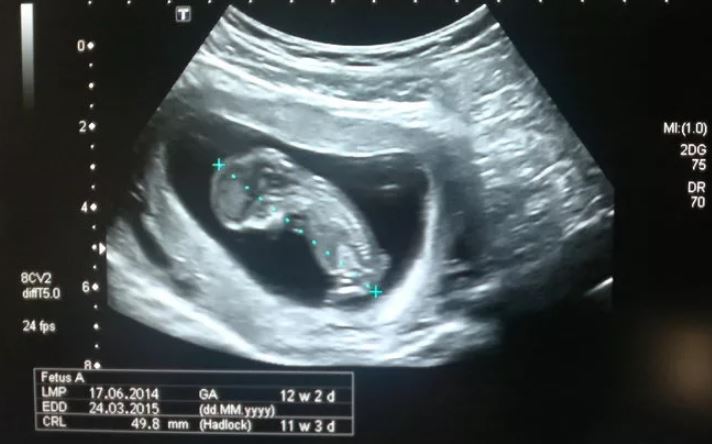
Незначительное отклонение от норм говорит об особенностях телосложения и не является поводом для беспокойства.
| Срок | Копчико-теменной размер в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 34 | 42 | 50 |
| 12 недель | 42 | 51 | 59 |
| 13 недель | 51 | 63 | 75 |
Если скрининг при беременности показал результаты, превышающие нормы, это указывает, что плод достаточно крупный. Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Кости свода черепа и головной мозг
Уже с 11 недели при УЗ-исследовании можно обнаружить дефекты костей черепа, что говорит о тяжелых пороках развития плода, несовместимых с жизнью. Оценка головного мозга основана на изучении так называемой «бабочки» – сосудистых сплетений боковых желудочков. Четкая визуализация и ее симметричность говорит о нормальном развитии головного мозга.
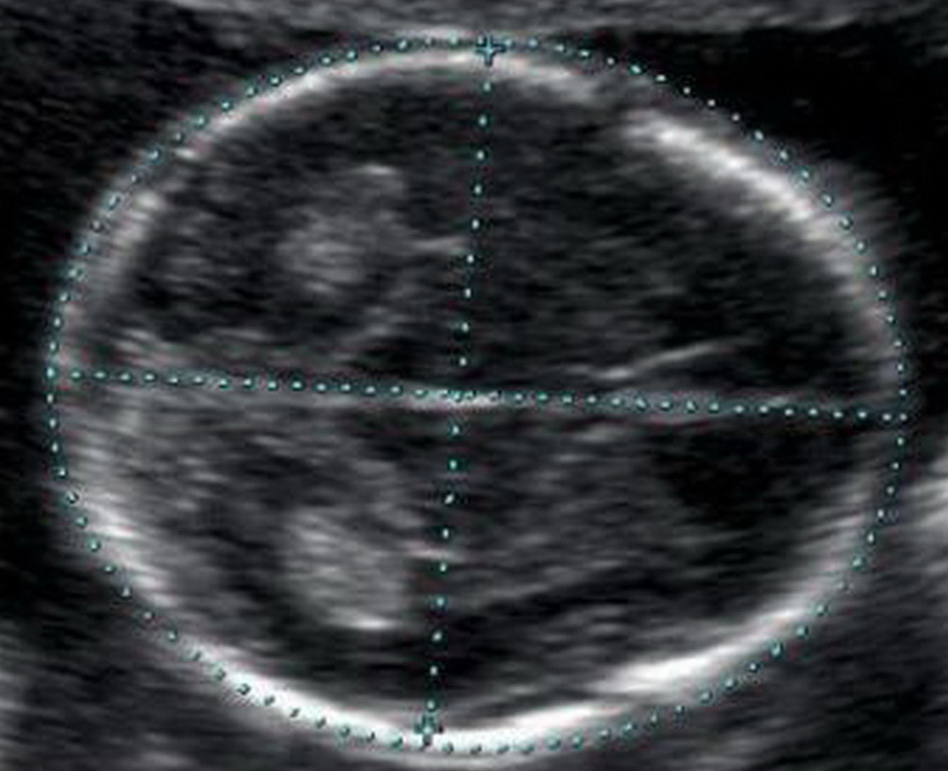
| Срок | БПР, ЛЗР в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 13, 19 | 17, 21 | 21, 23 |
| 12 недель | 18, 22 | 21, 24 | 24, 26 |
| 13 недель | 20, 26 | 24, 29 | 28, 32 |
Носовая кость
К концу триместра она должна быть сформирована, четко визуализироваться.
| Срок | Носовая кость в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | визуализируется, не измеряется | визуализируется, не измеряется | визуализируется, не измеряется |
| 12 недель | 2 | 3,1 | 4,2 |
| 13 недель | 2 | 3,1 | 4,2 |
Патологией носовой кости считается ее отсутствие, гипоплазия (очень маленькие размеры) и изменение ее эхогенности.
Диаметр грудной клетки, окружность головы и живота, длина бедренной кости также позволяют судить о пропорциональности развития.
Состояние сердца
При исследовании сердца оценивается его расположение, устанавливается наличие четырех камер сердца – два предсердия и два желудочка и оценивается их симметричность. Измеряется частота сердечных сокращений.
| Срок | Частота сердечных сокращений в ударах за минуту | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 153 | 165 | 177 |
| 12 недель | 150 | 162 | 174 |
| 13 недель | 147 | 159 | 171 |
Венозный проток (ВП) – прямая коммуникация между пупочной веной и центральной венозной системой. При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
Что показывает анализ крови
Результаты УЗИ сопоставляются с показателями ассоциированного с беременностью протеина А из плазмы матери (PAPP-A) и хорионическим гонадотропином человека (ХГЧ). Значения приведены в таблице:
| Срок | ХГЧ в нг/мл | PAPP-A в мЕд/л |
| 11 недель | 17,4 – 130,4 | 0,46 – 3,73 |
| 12 недель | 13,4 – 128,5 | 0,79 – 4,76 |
| 13 недель | 14,2 – 114,7 | 1,03 – 6,01 |
Отличия от референсных значений может говорить о патологиях матери или плода.
| Отклонение | ХГЧ | PAPP-A |
| Выше нормы |
|
|
| Ниже нормы |
|
|
Интерпретация обследования
Первое исследование оценивается только по совокупности всех показателей. Отдельно взятый параметр не может стать основанием для точного заключения. В протоколе фиксируются данные УЗИ, анализа на гормоны, отражаются риски вероятных заболеваний и комплексный медианный коэффициент MoM. Он указывает совокупное отклонение полученных результатов от средних значений. Коэффициент должен находиться в интервале от 0,5 до 2,5. Рассчитывается он специализированными программами.
Что может повлиять на результат
- Неправильная подготовка, особенности состояния женщины.
- Устаревшее оборудование с низкой точностью измерений и недостаточным разрешением.
- Квалификация врача кабинета УЗИ, ошибки в расшифровке.
- Правильность алгоритмов расчета MoM.
Современное диагностическое оборудование позволяет оценить более 15 параметров плода, построить его объемную реконструкцию для исследования органов на ранних периодах развития, рассчитать возможные риски с высокой точностью. Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.
Источник



