- Диафрагма 6 ребра что это значит
- Учебное видео анатомии и топографии диафрагмы
- Сегменты легких
- Доли и сегменты легких
- Правое легкое
- Верхняя доля
- Верхняя доля
- Нижняя доля
- Левое легкое
- Верхняя доля
- Нижняя доля
- Что показывает КТ легких?
- Текст подготовил
- Диафрагма 6 ребра что это значит
- Учебное видео анатомии и топографии диафрагмы
- Диафрагма 6 ребра что это значит
- Диафрагма 6 ребра что это значит
- Рекомендации по анализу рентгенограммы органов грудной клетки в боковой проекции (левой)
Диафрагма 6 ребра что это значит
Диафрагма, тонкая сухожильно-мышечная пластинка, является нижней стенкой грудной полости и отделяет полость груди от полости живота. Сверху, со стороны полости груди, она покрыта диафрагмальной фасцией, fascia diaphragmatica, и прилегающей к ней диафрагмальной частью париетальной плевры. Между фасцией и плеврой имеется небольшой слой рыхлой подплевральной клетчатки. Снизу диафрагму покрывают внутрибрюшная фасция, fascia endoabdominalis, и париетальный листок брюшины.
Диафрагма обращена выпуклостью в сторону полости груди. Ее мышечная часть начинается от боковых стенок полости груди и посредине переходит в сухожильный центр. Толщина мышечной части диафрагмы составляет 0,3—0,5 см, сухожильного центра — 0,3 см. Ее купол делится на два свода, из которых правый (больший) стоит выше, чем левый, что связано с прилеганием печени к нижней поверхности диафрагмы.
В мышечной части диафрагмы различают грудинную часть, pars sternalis, реберную (боковую) часть, pars costalis, и поясничную, pars lumbalis.
Грудинная часть диафрагмы самая слабая, начинается от задней поверхности нижнего края мечевидного отростка и частично от апоневроза прямой мышцы живота. Реберная часть начинается на внутренней поверхности хрящей 6 нижних ребер и частично от костной части 3—4 нижних ребер, откуда ее пучки круто поднимаются кверху. Поясничная часть состоит из двух мышечных частей — правой и левой ножек, eras dextram et sinistrum, которые начинаются длинными сухожилиями от передней поверхности I—IV поясничных позвонков и от сухожильных дугообразных связок — ligg. arcratum mediale et laterale (дуги Халлера [Haller]).
Сухожильный центр диафрагмы, centrum tendineum, имеет чаще треугольную форму и занимает середину диафрагмы. В его правой половине имеется отверстие, пропускающее нижнюю полую вену и ветви правого диафрагмального нерва. Адвентиция вены при помощи соединительнотканных тяжей связана с краями отверстия.
Учебное видео анатомии и топографии диафрагмы
Редактор: Искандер Милевски. Дата последнего обновления публикации: 22.07.2021
Источник
Сегменты легких
Сегменты легкого (бронхолегочные сегменты) — принятое в медицине условное разделение внутреннего органа на отдельные участки, необходимое для корректного заключения. Согласно единой классификации, принятой на Международном конгрессе анатомов в 1955 году в Париже, легкие состоят из 19 сегментов — 10 в правом и 9 в левом. Сегменты группируются в доли: 3 в правом легком (верхняя, средняя, нижняя) и 2 в левом легком (верхняя и нижняя).
Каждый легочный сегмент включает часть бронхиального дерева, артерии и вены, а по форме напоминает неправильную трапецию, меньшая сторона которой расположена ближе к корням и средостению, а основание — на периферии, внешней стороне легких.
Сегменты легких разделены таким образом не произвольно, но анатомически. Сегментарные границы можно определить по междолевым щелям во время хирургической операции, внутренние границы — только при их механическом разделении.
Доли и сегменты легких
Правое легкое
Верхняя доля
Верхушечный сегмент, S1 — расположен за вторым ребром грудной клетки. К сегменту 1 легкого относятся дыхательные пути общей протяженностью около 2 см. Сегмент соединен дыхательными путями с S2.
Задний сегмент, S2 — по отношению к верхушечному, сегмент 2 расположен дорсально (ниже, к спине) на уровне 2–4-го ребра. Сегмент соединен дыхательными путями с S1, по сосудистой ветви с S3 и с легочной артерией.
Передний сегмент, S3 — расположен фронтально между 2-м и 4-м ребром. Сегмент 3 легкого включает верхнее ответвление легочной артерии.
Именно с поражения верхних долей легких начинается большинство инфекционно-воспалительных заболеваний легких, например пневмония, туберкулез, гранулематоз. Поскольку соседние сегменты легких — артерия и бронх — взаимосвязаны, важно своевременно определить тип инфекционного возбудителя и начать лечение, чтобы предотвратить дальнейшее распространение болезни.
Также здесь локализуются буллы (воздушные полости) при эмфиземе.
Верхняя доля
Латеральный сегмент, S4 —расположен в передней части подмышечной впадины между 4-м и 6-м ребрами.
Медиальный сегмент, S5 —расположен в передней части грудной клетки на уровне 4-го и 6-го ребра.
Таким образом, сегменты 4 и 5легкого расположены в серединно-фронтальной части легкого на одном уровне, пронизаны трубчатыми ветвями бронхов и сосудами. На этом уровне чаще чем в верхних долях легких обнаруживаются новообразования и метастазы.
Нижняя доля
Верхний сегмент, S6 —проецируется на нижнюю половину лопатки: от центра до угла, на уровне 3-7 ребра. Кровоснабжение в сегменте 6 правого легкого осуществляется через артерию — продолжение нижней легочной.
Медиальный базальный сегмент, S7 —также называется «сердечным» сегментом, поскольку он расположен ближе к диафрагме со внутренней стороны, ближе к правому предсердию. Рядом проходит ветвь полой вены. Компьютерная томография высокого разрешения — единственный метод исследования, на котором сегмент 7 легкого просматривается хорошо.
Передний базальный сегмент, S8 —расположен на уровне 6-8-го ребра в проекции от середины подмышечной впадины.
Латеральный базальный сегмент, S9 —расположен между 7-м и 9-м ребром в проекции к задней части подмышечной впадины.
Задний базальный сегмент, S10 —расположен между 7-м и 10-м ребром и прилегает к позвоночнику.
Левое легкое
Верхняя доля
Верхушечно-задний сегмент, S1-S2 — структурно и функционально практически не отличается от сегментов 1 и 2 правого легкого. Верхушечный и задний сегменты с левой стороны часто объединяют из-за общего бронха. Таким образом, это самый крупный сегмент.
Передний сегмент, S3 —расположен между 2-м и 4-м ребром ближе к грудине.
Верхний язычковый сегмент, S4 —расположен в серединно-передней части грудной клетки на уровне 3-6-го ребра в проекции к центру подмышечной впадины. Это также один из самых больших сегментов.
Нижний язычковый сегмент, S5 —расположен под сегментом 4 левого легкого. Отделен от сегмента 4 междолевой щелью.
Нижняя доля
Верхний сегмент, S6 —по локализации и структурно-функциональным свойствам совпадает с сегментом 6 справа.
Базально-медиальный, сердечный сегмент, S7 —по локализации и структурно-функциональным свойствам совпадает с сегментом 7 легкого справа.
Передний базальный сегмент, S8 —по локализации и структурно-функциональным свойствам совпадает с сегментом 8 легкого справа.
Латеральный базальный сегмент, S9 — по локализации и структурно-функциональным свойствам совпадает с сегментом 9 легкого справа.
Задний базальный сегмент, S10 —по локализации и структурно-функциональным свойствам совпадает с сегментом 10 легкого справа.
Размеры и формы легочных сегментов зависят от индивидуальных особенностей организма пациента и могут отличаться.
Многие заболевания легких, такие как пневмония, туберкулез, абсцессы, начинаются с небольшого очага в одном сегменте легких. По их локализации и специфическому паттерну заболевания, который визуализируется на томограммах.
Изучая изображения на посрезовых сканах и 3D-реконструкциях, врач-рентгенолог может дать первичное заключение по выявленным на КТ изменениям. Дифференциальная КТ-диагностика означает, что доктор в большинстве случаев сможет безошибочно отличить туберкулез от гранулематоза легких, а «матовое стекло» при пневмонии от опухолевого инфильтрата.
Что показывает КТ легких?
Исследования показывают, что доли легких, как и сегменты, не определяются достоверно на рентгене, даже если исследование проведено на цифровом аппарате с дополнительным контрастным усилением снимков.
КТ легких позволяет исследовать орган как бы «изнутри», последовательно просматривая сканы каждого среза (размер шага — до 1 мм) в высоком разрешении. Таким образом врач-рентгенолог может определить границы долей и корректно сформулировать заключение для лечащего врача — пульмонолога, терапевта или ЛОРа, — за которым остается последнее слова в постановке диагноза и назначении терапии.
Компьютерная томография (КТ, МСКТ) легких показывает:
- Сегментарное строение дыхательного органа и малейшие патологические изменения;
- Целостность и проходимость дыхательных путей;
- Состояние интерстициальных перегородок, воспалительный процесс;
- Нарушение кровотока, тромбоз, стеноз сосудов (КТ с контрастом);
- Увеличение лимфоузлов;
- Очаги инфекционно-воспалительного процесса;
- Опухоли;
- Метастазы;
- Механические повреждения.
В рамках алгоритма обследования легких на КТ врач-рентгенолог оценивает анатомические компоненты:
- Мягкие ткани;
- Костную ткань;
- Диафрагму и синусы;
- Корни легких;
- Бронхиальное дерево;
- Органы средостения;
- Интерстиций и архитектонику легочного матрикса.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson’s disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Источник
Диафрагма 6 ребра что это значит
Прикрепление диафрагмы к грудной клетке проецируется по линии, проходящей по основанию мечевидного отростка, затем параллельно нижнему краю реберной дуги, на 1—2 см выше нее, по XII ребру и телам III—IV поясничных позвонков.
Левый купол диафрагмы диафрагмы проецируется спереди на уровне верхнего края V ребра, а сзади — на уровне девятого межреберья.
Правый купол диафрагмы расположен на одно межреберье выше левого. Высота стояния диафрагмы может меняться в результате патологических процессов в полостях груди и живота, ведущих к образованию экссудата (например, экссудат в плевральной полости ведет к уплощению купола диафрагмы).
В диафрагме есть участки треугольной формы, где отсутствуют мышечные волокна и соприкасаются листки диафрагмальной и внутрибрюшной фасций. Эти участки являются «слабыми местами» диафрагмы и могут служить местами грыжевых выпячиваний, прорыва гноя из подплевральной клетчатки в подбрюшинную и обратно.
Спереди такие участки находятся между грудинной и реберной частями диафрагмы. Они называются грудино-реберными треугольниками, trigonum sternocostale, или треугольниками Морганьи [Morgagni]. Левый из них называют также щелью Ларрея, по способу которого здесь производят пункцию перикарда при перикардите.
Через грудино-реберные треугольники диафрагмы проходят в стенку брюшной полости внутренние грудные сосуды.
Между реберной частью диафрагмы, наружной границей ее поясничной части и верхним краем XII ребра с каждой стороны образуется пояснично-реберный треугольник Бохдалека, trigonum lumbocostale [Bochdalek].
Учебное видео анатомии и топографии диафрагмы
Редактор: Искандер Милевски. Дата последнего обновления публикации: 22.07.2021
Источник
Диафрагма 6 ребра что это значит
Материал и методы
В исследование включено 75 больных с грыжами пищеводного отверстия диафрагмы (ГПОД). Нами проведены измерения хиатусного отверстия диафрагмы при помощи гибкого металлического ретрактора «Гольдфингер» с нанесенными на него сантиметровыми метками и определены метрические величины укорочения пищевода у пациентов с ГПОД по методу Mattioli et al (1998).
Все оперированные пациенты в зависимости от размера хиатусного отверстия были разделены на 4 группы. Первая группа — W1-пациенты с малым расширением пищеводного хиатуса — до 3 см (2,5±0,6), n=4; вторая группа — W2-пациенты со средним расширением пищеводного хиатуса — от 3-х до 5 см (4,77±0,5), n=26; третья группа — W3 с большим расширением пищеводного хиатуса — от 5 см до 8 см (6,8±0,77), n=31; четвертая группа — W4 с гигантским расширением пищеводного хиатуса — 8 см и более (10,1±1,0), n=14. Все случаи укорочения пищевода устранены лапароскопически. После оперативной мобилизации пищевода размещали его абдоминальный отдел на расстоянии от 2,5 до 3 см ниже диафрагмы.
Результаты
В первой группе у пациентов с малым расширением пищеводного хиатуса, укорочения пищевода не наблюдалось. Во второй группе, из 26 оперированных, у 3 выявлено укорочение пищевода 1-й степени. Третья группа имела наибольшее количество укорочений пищевода — у 15 из 31 пациента. При этом КП первой степени выявлен у 14 больных, а КП второй степени у 1 пациента. В четвертой группе из 14 пациентов у 7 было укорочение пищевода, из них 1-й степени у 4 и 2-й степени у 3 больных. Следует отметить, что среди оперированных 75 пациентов нами не выявлено ни одного случая истинного нередуцируемого (врожденного) КП. Лапароскопическая интрамедиастиноскопическая диссекция была эффективна в 100% случаев приобретенного КП.
Выводы
- По нашим данным, у 33% оперированных пациентов по поводу ГЭРБ с ГПОД наблюдается приобретенное (ложное) укорочение пищевода различной степени.
- Лапароскопическая интрамедиастиноскопическая диссекция является безопасным и эффективным методом устранения приобретенного (ложного) укорочения пищевода.
Источник
Диафрагма 6 ребра что это значит
|
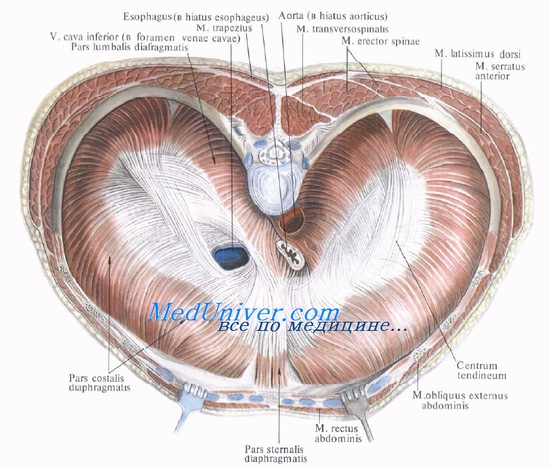
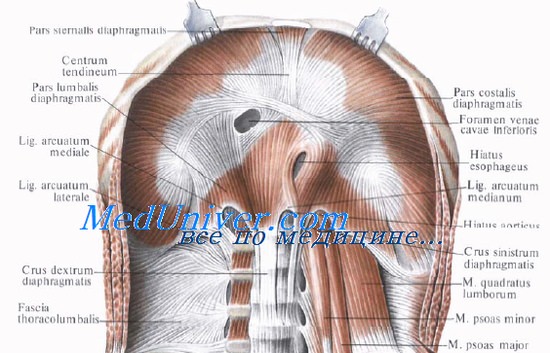
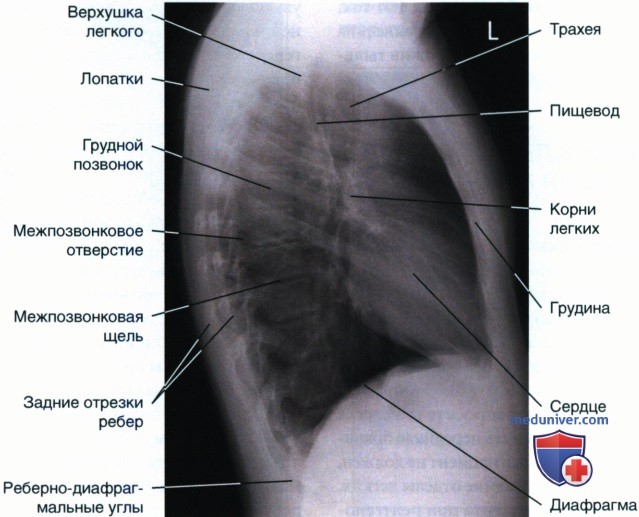 РИСУНОК 2 Рентгенограмма органов грудной клетки в левой боковой проекции: правильная укладка.
РИСУНОК 2 Рентгенограмма органов грудной клетки в левой боковой проекции: правильная укладка. 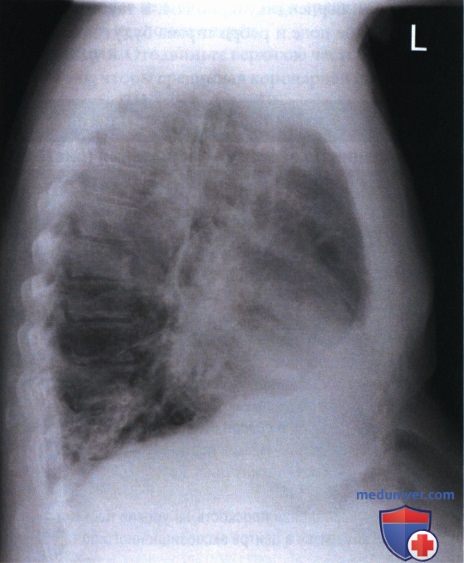 РИСУНОК 3 Рентгенограмма органов грудной клетки в левой боковой проекции. Мягкие ткани передней брюшной стенки сдавливают передненижние отделы легких.
РИСУНОК 3 Рентгенограмма органов грудной клетки в левой боковой проекции. Мягкие ткани передней брюшной стенки сдавливают передненижние отделы легких. 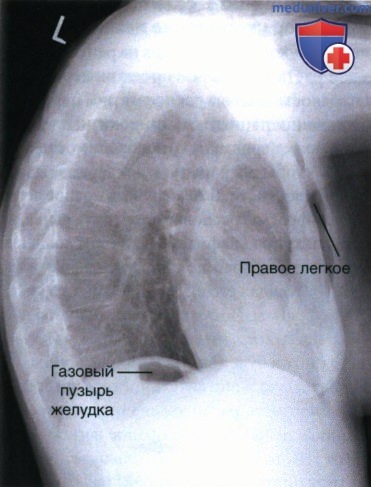 РИСУНОК 4 Рентгенограмма органов грудной клетки в левой боковой проекции: ротация правого бока вперед.
РИСУНОК 4 Рентгенограмма органов грудной клетки в левой боковой проекции: ротация правого бока вперед. 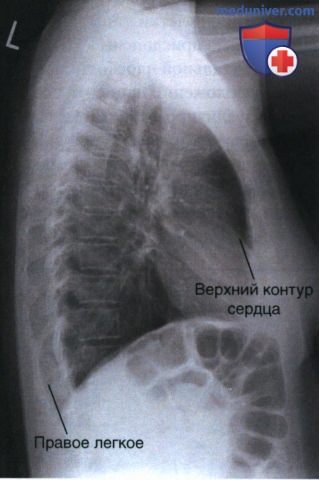 РИСУНОК 5 Рентгенограмма органов грудной клетки в левой боковой проекции: ротация правого бока назад.
РИСУНОК 5 Рентгенограмма органов грудной клетки в левой боковой проекции: ротация правого бока назад. 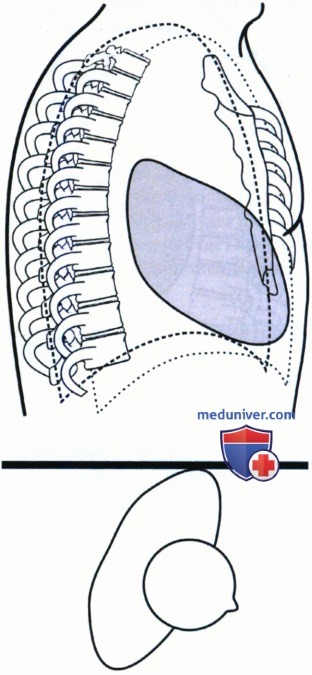 РИСУНОК 6 Ротация: левое легкое спереди.
РИСУНОК 6 Ротация: левое легкое спереди. 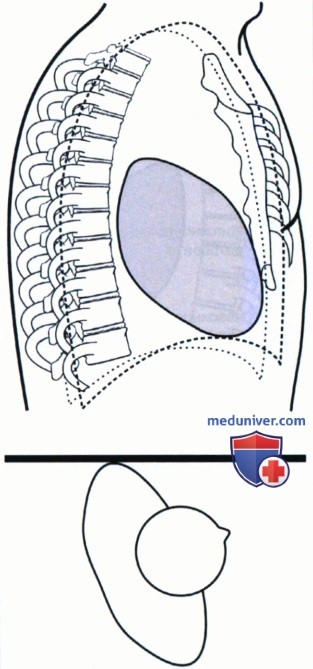 РИСУНОК 7 Ротация: правое легкое спереди.
РИСУНОК 7 Ротация: правое легкое спереди. 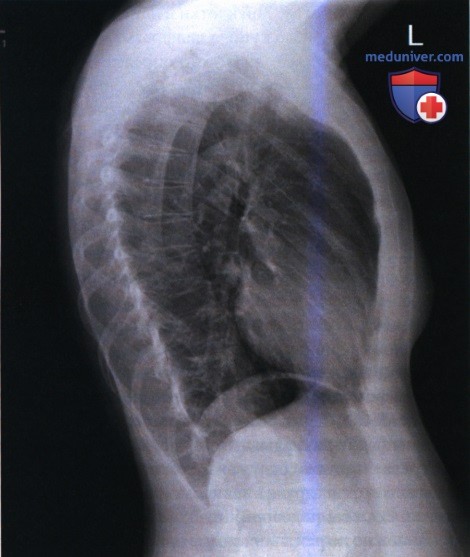 РИСУНОК 8 Рентгенограмма органов грудной клетки в левой боковой проекции при сколиозе.
РИСУНОК 8 Рентгенограмма органов грудной клетки в левой боковой проекции при сколиозе. 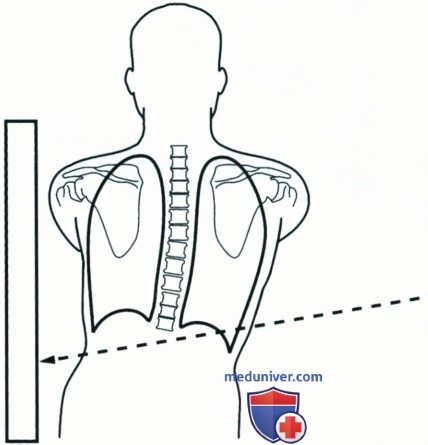 РИСУНОК 9 Неправильное положение срединной сагиттальной плоскости и ПИ при рентгенографии органов грудной клетки в боковой проекции.
РИСУНОК 9 Неправильное положение срединной сагиттальной плоскости и ПИ при рентгенографии органов грудной клетки в боковой проекции. 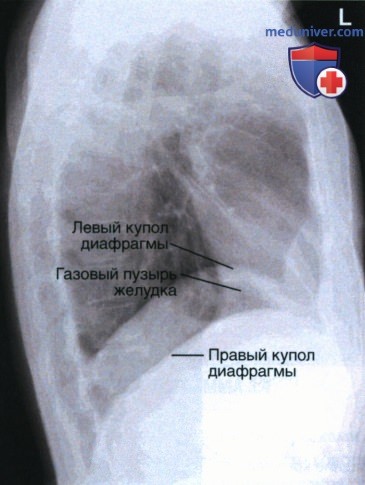 РИСУНОК 10 Рентгенограмма органов грудной клетки в левой боковой проекции. Низ срединной сагиттальной плоскости наклонен в сторону ПИ.
РИСУНОК 10 Рентгенограмма органов грудной клетки в левой боковой проекции. Низ срединной сагиттальной плоскости наклонен в сторону ПИ. 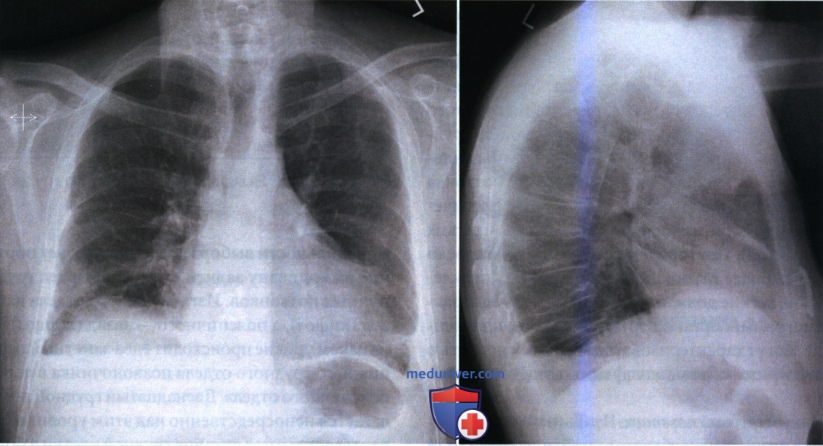 РИСУНОК 11 Рентгенограммы органов грудной клетки в ЗП и боковой проекциях. Положение пациента было правильным, однако вследствие патологического процесса куполы диафрагмы визуализируются на разных уровнях.
РИСУНОК 11 Рентгенограммы органов грудной клетки в ЗП и боковой проекциях. Положение пациента было правильным, однако вследствие патологического процесса куполы диафрагмы визуализируются на разных уровнях. 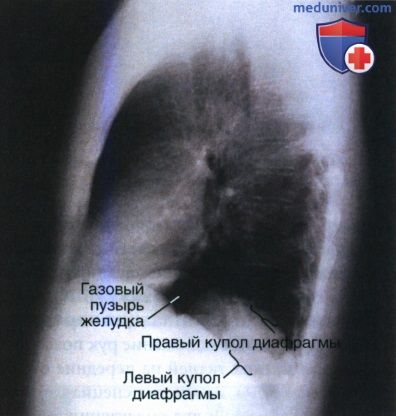 РИСУНОК 12 Рентгенограмма органов грудной клетки в правой боковой проекции: правильное положение пациента.
РИСУНОК 12 Рентгенограмма органов грудной клетки в правой боковой проекции: правильное положение пациента. 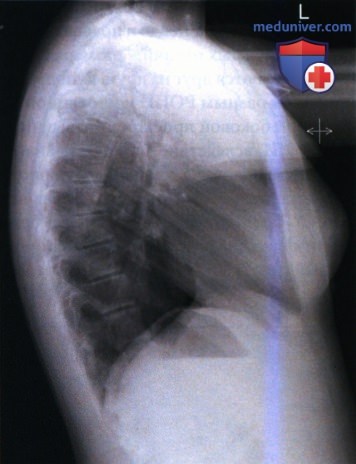 РИСУНОК 13 Рентгенограмма органов грудной клетки в левой боковой проекции. Руки опущены.
РИСУНОК 13 Рентгенограмма органов грудной клетки в левой боковой проекции. Руки опущены. 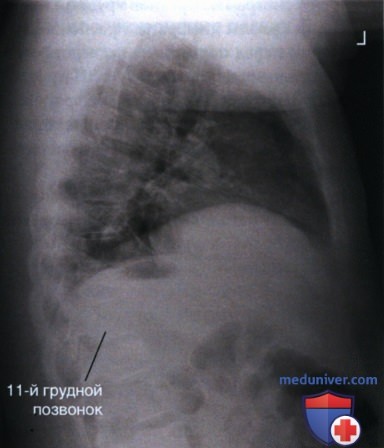 РИСУНОК 14 Рентгенограмма органов грудной клетки в левой боковой проекции, демонстрирующая неполный вдох.
РИСУНОК 14 Рентгенограмма органов грудной клетки в левой боковой проекции, демонстрирующая неполный вдох. 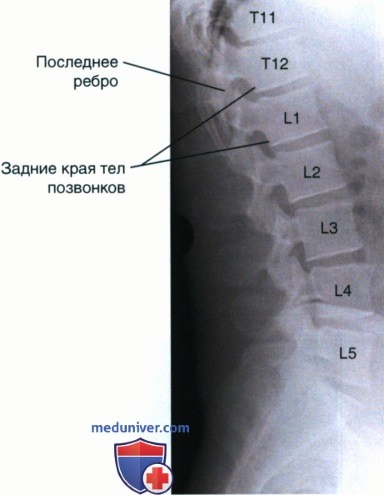 РИСУНОК 15 Выявление двенадцатого грудного позвонка.
РИСУНОК 15 Выявление двенадцатого грудного позвонка. 

