- Защемление мышцы
- Клинические симптомы защемления мышц
- Защемление мышц спины и шеи
- Защемление мышц живота
- Защемление мышцы плеча и руки
- Защемление мышц ноги и бедер
- Что делать при защемлении мышцы: как снять и лечить
- Лечение защемления мышц спины
- Защемление седалищного нерва — чем лечить?
- Симптомы и особенности заболевания
- Причины
- Диагностика
- Как это лечить?
- Немного о массажах
- Упражнения при ишиасе
- Видео – Упражнения при ишиасе
Защемление мышцы
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
Защемление мышцы – это патологическое состояние, которое обычно возникает на фоне травмирующего перенапряжения или воздействия компрессионных внешних факторов. В ряде случаев пациенты путают понятия, думая, что у них присутствует защемление мышц, а на самом деле развивается защемление нервного волокна на фоне дегенеративного дистрофического заболевания позвоночника. Установить точный диагноз и назначить эффективное лечение может только опытный врач остеопат, мануальной терапевт, вертебролог или ортопед.
Заниматься самостоятельно постановкой диагноза при таких патологиях опасно. При серьезном защемлении мышцы происходит необратимый процесс некротизации тканей на фоне тотальной ишемии.
Что происходит при защемлении мышцы, можно понять, если разобраться в её анатомическом строении. Скелетные мышцы имеют поперечнополосатое строение, их основа – миоциты. Каждый миоцит получает кровоснабжение с помощью мелкого капиллярного ссуда. К каждому миоциту подходят мелкие нервные окончания моторного и сенсорного типа.
Иннервация осуществляется следующим образом:
- сенсорная нервная сеть получает данные о воздействии факторов окружающей среды;
- сигнал через корешковые нервы и структуры спинного мозга передается в двигательный центр головного мозга;
- там происходит анализ полученной информации;
- обратно поступает сигнал по моторной нервной сети и миоциты сокращаются или расслабляются;
- в зависимости от этого мышца позволяет совершать определённые действия.
Внешняя оболочка мышцы – фасция, состоит из плотной соединительной ткани. Она образует капсулу, которая обеспечивает надежную защиту от внешнего негативного воздействия. При чрезмерном физическом усилии фасция может подвергаться резким сокращениям, растяжениям и даже разрывам.
Скелетные мышцы имеют свои точки крепления к костям. Происходит это за счет сухожилия. Сухожилие – это продолжение фасции, обладающее высокой степенью прочности, малоэластичное.
Расположенные рядом мышцы имеют противоположную функцию. Они подразделяются на сгибатели и разгибатели. Обычно при работе сгибателей разгибатели находятся в расслабленном состоянии и наоборот. При нарушении процесса передачи нервного импульса происходит одновременное напряжение или расслабление мышц сгибателей и разгибателей. В результате этого может возникнуть их взаимное ущемление. Одна мышца может защемить другую.
При этом расслабление будет невозможно, поскольку спазмируются кровеносные сосуды и крупные нервы, отвечающие за иннервацию этих мускулов. Если не оказать своевременную медицинскую помощь, то начинается ишемия – недостаток кровоснабжения. Впоследствии к болевому синдрому присоединяться признаки асептического воспаления.
Если у вас возникло подозрение на защемление мышц, то вы можете записаться на бесплатный прием в нашу клинику мануальной терапии. Опытный врач проведет осмотр и мануальное обследование, окажет необходимый объем первой медицинской помощи. Будет поставлен диагноз, рекомендованы дополнительные обследования (если в них будет необходимость), разработан курс лечения.
Записаться на прием можно по телефону. Позвоните администратору и согласуйте удобное для визита время.
Клинические симптомы защемления мышц
Распознать клинические симптомы защемления мышц можно по характерному болевому синдрому, сопровождающемуся нарушением подвижности. Обычно отсутствует возможность повернуть головку, поднять и опустить руку, выпрямить ногу, наклонить и т.д.
Признаки зависят от локализации травматического повреждения мышц. Чаще всего повреждаются мышц верхних и нижних конечностей, шеи и воротниковой области. Симптомы защемления мышц шеи включают в себя чрезмерное напряжение, гиперемию кожных покровов. При травме фасциальных тканей могут возникать подкожные кровоизлияния, которые проявляются в виде гематом и синяков.
Клиническая картина любого защемления включает в себя следующие этапы:
- острый болевой синдром, когда при перенапряжении мышечное волокно ущемляется и начинается нарушение кровоснабжения и иннервации;
- подострая реакция, когда на фоне частичной ишемии начинается омертвение мелких нервных окончаний и боль становится тупой, напряжение мускулатуры ослабевает;
- регенеративный – восстанавливается кровоснабжение, мышца начинает получать достаточное питание, нервные окончания восстанавливают свою работу.
Если не устранить причину защемления мышцы, то высока вероятность её дистрофии и последующей атрофии. Это будет проявляться уменьшением мышечной силы, сокращением объема и массы, постоянными приступами судорожного синдрома.
Защемление мышц спины и шеи
При защемлении мышц спины появляется характерна тянущая боль, мешающая совершать любые движения (повороты туловища, наклоны). При чрезмерном напряжении мышечного каркаса спины могут возникать проблемы с диффузным питание межпозвоночных дисков. В этом случае у пациента быстро развивается вторичная дорсопатия с нарушением функции нижних конечностей.
Защемление мышц спины и шеи часто сопровождает обострение остеохондроза, развитие грыжевого выпячивания пульпозного ядра межпозвоночного диска.
Как правило, защемление мышц шеи может сопровождаться миозитом и синдромом натяжения. Причиной заболевания могут стать:
- длительное нахождение в статичной позе (например, работа за компьютером);
- воздействие негативных факторов внешней среды (холод, горячий воздух, давление со стороны неправильно выбранной одежды);
- распространение инфекции и выделяемых патогенными микроорганизмами токсических веществ с током крови и лимфатической жидкости (наблюдается при тонзиллитах, ОРВИ, гриппе и ряде других заболеваний);
- травмы фасции, сухожилия или окружающих связок;
- смещение позвонка и корешковый синдром с компенсаторным перенапряжением мышц шеи;
- ретролистез и другие виды нестабильности положения тел позвонков.
При защемлении мышц шеи, воротниковой зоны и спины требуется срочная помощь мануального терапевта или остеопата. Убрать защемление можно с помощью методик остеопатии, массажа и рефлексотерапии. В некоторых случаях применяется физиотерапия, кинезиотерапия и тракционное вытяжение позвоночного столба.
Защемление мышц живота
Внезапно возникшее защемление мышц живота проявляется острой, порой нестерпимой болью. Высока вероятность расхождения мышечных волокон и прохождением между ними брыжейки, подкожной жировой клетчатки и даже петель кишечника. Это состояние называется грыжей передней брюшной стенки. Она может развиваться по белой линии живота, в области паховых круглых связок и т.д. Это стояние требует немедленной хирургической помощи. Ущемленная грыжа живота – это всегда риск некроза тканей, которые в неё попали. Поэтому при появлении подозрений на защемление мышц живота следует немедленно обратиться к хирургу.
Очень часто защемление мышц брюшного пресса является следствием неправильной иннервации за счет патологических изменений в поясничном отделе позвоночника. Дорсопатия с выраженной протрузией межпозвоночных дисков влечет за собой нарушение иннервации мышц, мягких тканей и внутренних органов брюшной полости. Поэтому при частых защемлениях мышц передней брюшной стенки рекомендуется посетить врача вертебролога и провести полное обследование позвоночного столба. При обнаружении дегенеративных дистрофических явлений следует провести полноценное лечение чтобы исключить вероятность повторных приступов.
Защемление мышцы плеча и руки
Периодически возникающее защемление мышцы плеча – это нарушение работоспособности связочного и сухожильного аппарата. В норме все мускулы верхней конечности работают в строго согласованном режиме. При расслаблении сгибателей функционируют разгибатели и наоборот.
Первичное защемление мышцы руки может происходить в моменты чрезмерного приложения усилий, напрмиер, для подъема тяжести. Происходит растяжение сухожилия или связки. В их структуре появляются микроскопические трещины, в них скапливается капиллярная кровь и начинается процесс асептического воспаления. В результате этого формируются фиброзные рубцы. Они рвутся при последующих травмах. При образовании рубца большой площади возникает нарушение работоспособности и появляется риск ущемления мышечной ткани.
Причинами защемления мышц верхней конечности могут быть:
- дегенерация суставной губы плечевого сочленения костей;
- изменение положения головки плечевой кости за счет дегенерации хрящевой синовиальной ткани;
- рубцовая деформация связочной и сухожильной ткани сустава;
- чрезмерные физические нагрузки;
- занятия тяжелой атлетикой;
- нарушение иннервации тканей (плечевой плексит, корешковый синдром при шейно-грудном остеохондрозе).
Основные симптомы: боль, невозможность совершать определённые движения, появление синяков и припухлости, пальпация чрезмерно напряженной защемленной мышцы.
Защемление мышц ноги и бедер
Защемление мышц ноги возникает у спортсменов и лиц, занятых физическим тяжелым трудом. Часто поражается четырехглавая мышца (quadriceps femoris), состоящая из четырёх пучков и являющаяся квадрицепсом. Отвечает за разгибание верхней конечности в колене и приведение бедра к передней брюшной стенке.
Может ущемляться широкая латеральная бедренная мышца (m. vastus lateralis), формирующая боковую округлость в верхней части нижней конечности.
Наиболее крупная из всех мышц бёдер. Плоская одноперистая мышца, от которой зависит округлость боковой части бедра. Имеет три крепления с помощью сухожилий – к верхнему концу бедренной кости, мыщелку большеберцовой кости и надколеннику. Защищена широкой фасцией бедра, которая при рубцовой деформации в результате многочисленных травматических воздействий может становиться причиной защемления.
При защемлении мышцы ноги могут поражаться промежуточная и широкая, портняжная, двуглавая, полусухожильная и другие виды мышц.
Что делать при защемлении мышцы: как снять и лечить
Первое, что делать при защемлении мышцы – прекратить оказывать физическую нагрузку. Затем нужно обратиться за медицинской помощью. Прикладывать холод при защемлении не рекомендуется, поскольку это может усугубить положение.
Перед тем, как снять защемление мышцы, нужно исключить разрыв и другие виды нарушения целостности. Сделать это может только опытный травматолог. После исключения нарушения целостности могут применяться методы мануального воздействия.
Некоторые способы того, как лечить защемление мышц, описаны далее. В нашей клинике мануальной терапии практикуется индивидуальный подход к каждому пациенту. Проводится мануальное исследование, ставится точный диагноз и после этого разрабатывается курс терапии.
Лечение защемления мышц спины
Для лечения защемления мышцы спины могут применяться различные методы. При отсутствии травматического нарушения целостности мышечной, фасциальной и сухожильной ткани применяется остеопатия. Опытный врач устраняет защемление и восстанавливает кровоток и иннервацию.
Затем проводится обследование и выявляется причина или предрасполагающий фактор. Затем курс лечения включает в себя меры для восстановления поврежденного мышечного волокна и устранения потенциальной причины защемления. В нашей клинике мануальной терапии мы применяем:
- тракционное вытяжение позвоночного столба в тех случаях, если состояние возникло на фоне развития дегенеративного дистрофического заболевания позвоночного столба;
- остеопатия и массаж – для нормализации циркуляции крови и лимфатической жидкости;
- лечебную гимнастику и кинезиотерапию для улучшения тонуса мышц, повышения их эластичности;
- рефлексотерапию для ускорения процессов регенерации поврежденных тканей;
- физиотерапию, лазерное воздействие и другие методы.
Если вам требуется лечение защемления мышц, то вы можете обратиться на бесплатную консультацию к врачу остеопату или мануальному терапевту в нашей клинике. Первичный прием предполагает осмотр, постановку диагноза и разработку индивидуального курса терапии.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Источник
Защемление седалищного нерва — чем лечить?
Спина и позвоночник – это важные части тела. Человек, ощущающий боли в этих областях, часто неспособен даже вести нормальную жизнь, вынужден отказываться от ряда физических нагрузок, с трудом ходит на работу. Что уж говорить о любимых хобби, которыми просто не получается заниматься. Нередко причиной болей в области поясничного отдела спины является защемление седалищного нерва. Чем лечить этот недуг, как помочь себе в данной ситуации и вернуться к жизни без боли?
Симптомы и особенности заболевания
Седалищный нерв, иногда способный доставить массу проблем, считается самым крупным и длинным нервом во всем теле человека. Он начинается в районе пояснично-крестцового сплетения и далее распространяется по нижним конечностям вдоль бедер. В области колен нерв разделяется на два более мелких – малый и большой берцовые, обязанность которых – контроль работы стоп. Его предназначение – исполнение сигналов ЦНС рядом органов и мышц человека.
Защемление этого нерва (или ишиас) способно доставить сильнейший дискомфорт человеку, так как сопровождается сильными болями и часто – потерей работоспособности. Само по себе защемление – это развивающийся воспалительный процесс. А боли, возникающие в результате, будут чувствоваться в области спины и задней части бедер.
На заметку! Защемление седалищного нерва часто развивается как следствие ряда других заболеваний. Хотя чаще всего оно возникает из-за проблем с позвоночником.
Симптоматика у ишиаса достаточно яркая, заболевание сложно перепутать с каким-то другим. Основные признаки приведены в таблице.
Таблица. Основные симптомы ишиаса.
| Признак | Информация |
|---|---|
| На самом деле интенсивность болей может быть разная. Часто она напрямую зависит от того, что стало главной причиной ишиаса, и может варьироваться от легких покалываний до достаточно тяжелой боли. Иногда человек даже не в состоянии нормально двигаться. Часто болевые ощущения наблюдаются только в области одной стороны тела, слева или справа. Если человек не двигается, то боль будет ощущаться незначительно. Но при смене положения тела она усиливается. | |
| | Нервные окончания уже не так, как нужно, реагируют на какое-либо воздействие. И может отмечаться как снижение чувствительности, так и повышение ее. |
| | Такой симптом часто называется перемежающейся хромотой, так как возникает периодически во время приступов боли. Во время движения боли становятся сильнее и человек инстинктивно пытается идти так, чтобы на больную часть тела было меньше нагрузки, то есть основная опора идет на ту ногу, в которой боль чувствуется меньше. |
| | Обычно эти признаки отмечаются в области ягодиц, стопы, голеней, нередко – в пальцах ног. |
| | Из-за ишиаса двигаться становится труднее и сложнее. Особенно ухудшается подвижность в области спины или коленного сустава – сгибать и разгибать ноги больно и некомфортно. |
Также люди, столкнувшиеся с ишиасом, часто отмечают упадок сил, не могут выполнять какие-то действия, которые приводят к обострению болей. Иногда и организм начинает остро реагировать на защемление нерва – повышается температура тела. Но если этот симптом проявился, то медлить с обращением к врачу ни в коем случае нельзя. Особенно, если все сопровождается проблемами с мочеиспусканием или потенцией у мужчин.
Причины
Причин, вызывающих защемление седалищного нерва, существует несколько. Часто возникновение ишиаса связывают именно с позвоночником, что не удивительно – в течение всей жизни он испытывает колоссальные нагрузки. Люди работают физически, переносят какие-то тяжести, не следят за своим весом и ведут малоподвижный образ жизни. Без дозирования нагрузки и проведения профилактики состояние позвоночника ухудшается. Так, среди причин ишиаса, связанных с позвоночником, можно выделить:
- остеохондроз;
- воспалительные процессы в области позвоночного столба;
- межпозвонковую грыжу;
- смещение позвонковых дисков;
- травмирование позвоночника.
Также спровоцировать развитие ишиаса могут диабет, переохлаждение, какие-либо опухолевые процессы, радикулит. Вызвать заболевание способны и спазмы мышечных волокон (обычно синдром грушевидной мышцы), которые могут сдавить нерв.
Важно! Чтобы начать эффективное лечение ишиаса, важно выявить главную его причину. Сделать это способен лишь врач путем проведения ряда диагностических исследований. В противном случае удастся снять только болевой синдром, но боль со временем вернется и, возможно, с большей силой.
Диагностика
Обычно опытный врач легко определяет причину, по которой развился ишиас. Диагноз может быть поставлен сразу же на первичном приеме. Но иногда могут потребоваться дополнительные исследования, если точно причину выявить не получается. Это могут быть:
- рентгенологические исследования костей в области таза и поясницы;
- МРТ;
- КТ;
- УЗИ.
Врач может дать направления на сдачу таких анализов как биохимия крови, мочи, общий анализ крови.
Обычно с такими болевыми синдромами человек направляется к неврологу, где проводится общий осмотр и сбор анамнеза, проверяются рефлексы ног, чувствительность кожи. Только после этого при необходимости специалист направляет человека на дополнительные анализы и исследования.
Как это лечить?
Только после определения точного диагноза и причины назначается лечение. Как правило, с ишиасом в домашних условиях справиться невозможно, можно только облегчить состояние, потому визит в клинику необходим. Обычно в первую очередь при лечении снимается болевой синдром. Для этого используются различные анальгезирующие препараты. Также могут быть рекомендованы компрессы и постельный режим. Для снятия спазма назначаются уколы. Инъекции также могут быть назначены и для снятия воспалений.
Очень хорошо себя показал ряд физиотерапевтических методов лечения. Это могут быть массажи, ударно-волновая терапия, сеансы у мануального терапевта, гимнастика, УВЧ, рефлексотерапия.
Внимание! Ограничиваться приемом обезболивающих средств не стоит. В этом случае заболевание будет прогрессировать, а человек просто не будет чувствовать боли. Важно точно соблюдать рекомендации врача, только тогда получится справиться с ишиасом.
Если ишиас развился на фоне какого-либо другого заболевания, то могут быть применены даже хирургические методы лечения. Чаще всего они используется при межпозвоночных грыжах. Что касается домашнего лечения, то во время посещения врача следует проконсультироваться относительно возможности применения ряда методик. Если противопоказаний нет, то дома могут помочь:
- массажи, в том числе баночный;
- использование противовоспалительных мазей;
- различные настойки на дарах природы, в том числе – на сосновых почках, одуванчиках и т. д.;
- восковые аппликации (главное – не обжечь кожу, так как воск используется разогретый);
- гимнастика, которая может проводиться в домашних условиях.
Кстати, именно гимнастика часто помогает быстро прийти в норму. Особенно полезны такие упражнения, как ходьба на ягодицах, «велосипед», стрейчинг. Главное — во время выполнения упражнений следить за своим состоянием и при появлении болей следует сразу же прекратить сеанс гимнастики.
Таблица. Препараты, используемые для купирования болей.
| Наименование | Действие |
|---|---|
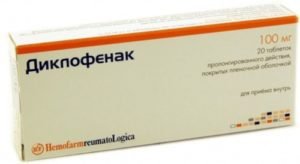
| Для купирования болевого синдрома препарат применяется в таблетированной или инъекционной форме. Снимает воспаление, боль. Схему приема препарата может назначать только врач в зависимости от того, насколько силен болевой синдром. Самостоятельно себе назначать его нельзя, так как препарат имеет массу серьезных побочных эффектов и может вызвать привыкание. | |
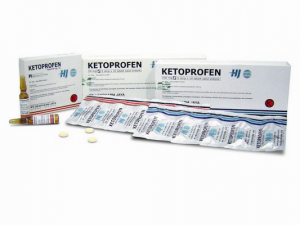
| | Является представителем группы НПВП. Быстро снимает боль, жар. Хорошо и быстро всасывается. Используется в таблетированной форме, ведь действует так быстрее и эффективнее. Если же использовать препарат наружно, то эффект наступит только через несколько часов. |
| | Это нестероидный противовоспалительный препарат, который хорошо снимает отеки и отлично обезболивает. Действие сохраняется примерно 6-8 часов. С другими подобными препаратами совмещать его нельзя. |
Среди мазей, которые эффективны при ишиасе, выделяют Финалгон, Випросал, Никофлекс и Ализартрон. Они хорошо согревают, усиливают кровообращение, улучшают питание тканей. С целью снижения болевого синдрома также могут быть рекомендованы мази Цель Т и Траумель С.
Если вы хотите более подробно узнать, как вылечить седалищный нерв в домашних условиях, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Немного о массажах
Если совмещать различные методы лечения с массажем, то улучшения состояния можно добиться довольно быстро. Главное — предварительно устранить боли, а потом уже посещать сеансы у массажиста, так как при наличии дискомфорта должного эффекта добиться не удастся.
Важно правильно выбрать массажиста. У него должен быть соответствующий документ, подтверждающий наличие нужных навыков. Если техника массажа будет неправильной, то можно сильно навредить здоровью.
Обычно курс массажей достаточно длительный, но его нужно отходить полностью, чтобы получить нужный эффект. Как правило, посетить массажиста придется не менее 10 раз. Массаж стимулирует кровообращение, усиливает питание тканей и помогает высвободить седалищный нерв, а значит, и улучшить состояние. Далее даже после исцеления требуется периодически повторять курс, чтобы избежать рецидивов.
Упражнения при ишиасе
Гимнастика является отличной лечебной и профилактической мерой при защемлении нерва. Рассмотрим основные упражнения, рекомендуемые в этом случае.
Шаг 1. Выпрямить плечевой пояс, позвоночник, шею и бедра поможет планка. Главное, чтобы она выполнялась правильно. Для этого нужно лечь на пол или мат лицом вниз, далее сделать упор на пальцы ног и руки. При этом локти важно расположить прямо под плечевыми суставами. Лопатки отводятся назад, живот напрягается. Бедра не должны провисать, для этого их потребуется напрячь. Далее, приняв положение, рекомендуется задержаться на 10 секунд или более. Требуется выполнить 3 подхода с перерывом 30 секунд.
Шаг 2. Подъемы бедренной части хорошо тренируют ягодичные мышцы и поправляют положение тазовых костей. Для их выполнения требуется сесть с опорой на край дивана или лечь на пол. Колени нужно согнуть и расположить ноги так, чтобы они были на ширине бедер. Ступни опираются на пол. Тело требуется приподнять по направлению вверх, как бы выталкивая бедренную часть, а ягодицы в это время сводятся вместе. Выполняется 3 подхода по 10 повторов. Между подходами выдерживается перерыв в 1 минуту.
Шаг 3. Боковая планка хорошо прорабатывает мышцы живота, которые помогают позвоночнику справляться с нагрузкой на него. Для выполнения упражнения нужно лечь на бок, приподнять тело с опорой на локте и попытаться выпрямиться. В таком положении важно остаться на протяжении 10-30 секунд. Выполняется также 3 подхода. Упражнение повторяется и для второго бока.
Шаг 4. Еще одно упражнение – скольжение по стене. Для его выполнения требуется встать спиной к стене, слегка прикасаясь к ней. Ладони следует поместить на стену и медленно сползать по ней, пытаясь добиться того, чтобы бедра получили горизонтальное положение. В таком положении следует задержаться на 5 секунд. Повторяется упражнение 5 раз.
Шаг 5. Далее выполняются подъемы ног из положения лежа на спине. Сначала поднимается вверх одна нога, задерживается в поднятом положении 5 секунд, потому опускается, а ее место занимает другая нога. Требуется 5 повторов для каждой конечности.
Шаг 6. Для выполнения мостика потребуется лечь на спину, согнув колени и поставив стопы на пол. Далее важно оторвать спину и ягодицы от пола с опорой на руки. В таком положении нужно находиться 5 секунд. Выполняется 5 повторов.
Шаг 7. Для активации грушевидной мышцы делаются вращения. Лицом следует лечь на мягкую поверхность, отставить в сторону колено одной из ног. Лодыжка ноги укладывается на верхнюю часть колена противоположной конечности. Далее, не двигая бедрами, спиной и грудью, важно поднять внутреннюю часть согнутой ноги выше, насколько это возможно. Выполняется 3 подхода по 10 повторов. И столько же – для второй стороны тела.
Шаг 8. Чтобы снизить болевой синдром в грыжевом диске, делаются следующие упражнения. Лежа на животе, ноги располагаются прямо, а руки сгибаются и кладутся вдоль тела. С опорой на локти требуется слегка приподняться и задержаться в таком положении на 5 секунд. Выполняется 10 повторов. Также можно, стоя на ногах и расположив руки на бедрах, отклониться назад на 5 секунд. Это упражнение выполняется 5 раз.
Шаг 9. Полезно делать и растяжку. Сухожилие в подколенной области можно растянуть, расположив на столе ступню, но при этом спина остается ровной. Далее требуется рукой потянуться к пальцам ног, наклоняясь. Должно чувствоваться натяжение сухожилия под коленом. В таком положении важно задержаться на 5 секунд.
Шаг 10. Для растяжки спинных мышц требуется принять горизонтальное положение и притянуть к себе колени. Требуется задержаться на 30 секунд.
Шаг 11. Протянуть грушевидную мышцу поможет следующее упражнение: нужно лечь на пол и согнуть ноги в области колен, далее разместить одну из лодыжек на коленной чашечке другой ноги. Затем вторую ногу нужно обхватить в области бедра руками и потянуть к себе, аккуратно и медленно. Должно ощущаться натяжение ягодичной мышцы. Задерживаться в этом положении нужно на 30 секунд. Упражнение повторяется со сменой ног.
Если вы хотите более подробно узнать, лечение седалищного нерва лекарствами, уколами, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Видео – Упражнения при ишиасе
Чтобы избежать защемления седалищного нерва, важно проводить профилактику. К ней относятся поддержание осанки, отказ от ношения тяжелых грузов, сон на твердой кровати, нормализация веса. Важно не забывать о правильной и регулярной физической нагрузке, тогда ишиас вряд ли побеспокоит.
Источник