- Закупорка кровеносных сосудов
- Что такое закупорка сосудов?
- Симптомы закупорки сосудов
- Последствия заболевания
- Диагностика
- МРТ можно провести на любой части тела.
- Лечение закупорки сосудов
- Профилактика болезни:
- Медикаментозное лечение
- Хирургическое вмешательство.
- Стентирование
- Аорто-коронарное шунтирование
- Балонная ангиопластика
- Заключение
- Закупорка кровеносных сосудов: особенности течения и лечения болезни
- Что это такое?
- Cимптомы закупорки сосудов
- Последствия заболевания
- Диагностика
- Лечение закупорки сосудов
- Тромбоз вены (флеботромбоз) — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы тромбоза вены
- Патогенез тромбоза вены
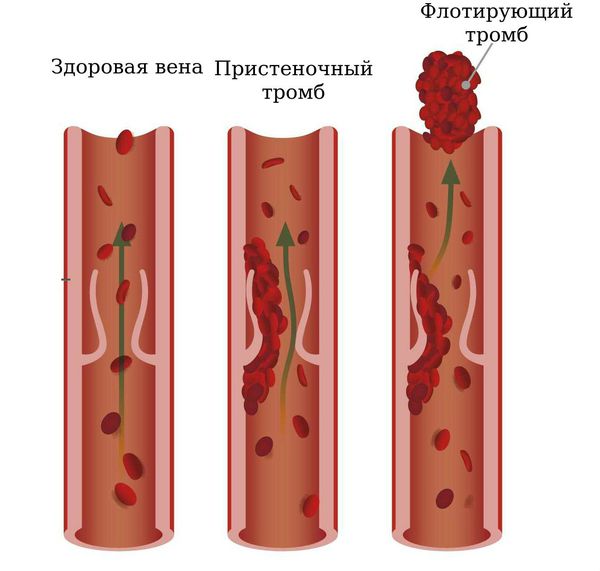
- Классификация и стадии развития тромбоза вены
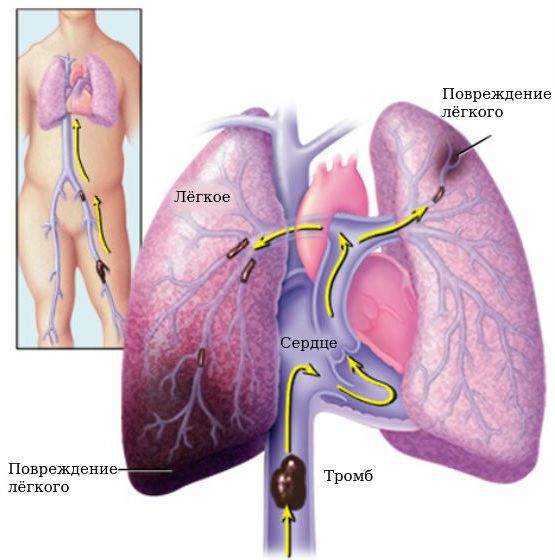
- Осложнения тромбоза вены
- Диагностика тромбоза вены
- Лечение тромбоза вены
- Прогноз. Профилактика
Закупорка кровеносных сосудов
Одно из первых мест в мире занимает летальность от сердечно — сосудистых заболеваний. Заболевания сосудов, закупорка артерий и вен отрицательно отражается на работе всех органов тела.
Артерии — это кровеносные пути, по которым кровь, насыщенная кислородом , переносится по всему телу. С кровотоком необходимые витамины, гормоны, полезные вещества доносятся до каждой частички тела человека. Здоровые кровеносные сосуды имеют гладкие внутренние стенки, и кровь спокойно течет по ним.
Что такое закупорка сосудов?
Закупорка кровеносных сосудов происходит вследствие разных факторов:
- тромбообразования;
- травмы;
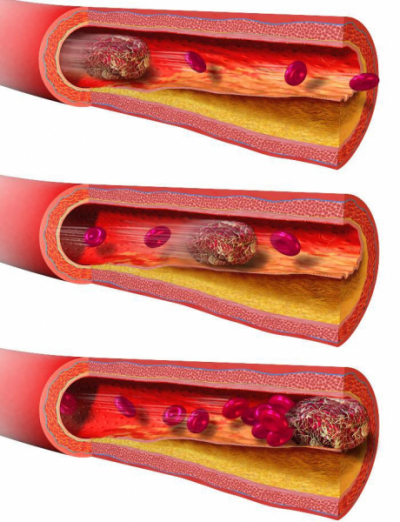
- появления атеросклеротических бляшек на стенках.
Тромб — это сгусток крови, образуется вследствие повреждения внутренней стенки артерии. Бляшка образуется из веществ, циркулирующих в крови: кальция, холестерина, фибрина. Организм оценивает это образование, как дефект и начинается процесс тромбообразования. В отличие от артериального тромбоза при венозном не характерно отложение холестерина.
По мере роста отложений в артериях возникает состояние, называемое атеросклерозом. Это состояние приводит к сужению и затвердеванию сосудов.
Факторы риска, способствующие закупорке сосудов:
- повышенное значение холестерина;
- высокое артериальное давление;
- сахарный диабет;
- курение;
- ожирение;
- малоподвижный образ жизни;
- генетическая предрасположенность.
Симптомы закупорки сосудов
Часто плохая проходимость артерий не вызывает никаких болей до тех пор, пока не разовьётся тяжёлое осложнение типа инсульта.
В других случаях, особенно когда артерия заблокирована на более, чем половину, могут появиться такие симптомы, как:
- дискомфорт, боль в груди;
- сильная одышка;
- частое сердцебиение;
- головокружение;
- тошнота;
- слабость;
- потливость.
Вследствие снижения притока крови к сердцу появляются боли в груди (стенокардия), затем развивается ишемическая болезнь сердца.
Закупорка периферических артерий может вызвать:
- Боль в ноге.
- Плохое заживление травм стоп.
- Гангрену.
При непроходимости мозговых сосудов человек испытывает головные боли, постоянные или периодичные,
повышение артериального давления, головокружение, рвота, неясное сознание.
Последствия заболевания
В зависимости от места расположения поврежденного сосуда возникают различные осложнения. При непроходимости в конечностях сначала появляются тянущие боли в ногах, затем трофические язвы и некроз тканей. Показана ампутация, иначе может развиться гангрена. При длительной ишемии сосудов сердца возникает инфаркт миокарда. Долгая непроходимость сосудов головного мозга вызывает инсульт.
Диагностика
- Анализ на холестерин.
- Рентгенограмма грудной клетки.
- Компьютерная томография.
- Узи.
- Эхокардиограмма.
- ЭКГ.
- МРТ сканирование.
- Ангиограмма.
Магнитно-резонансная томография (МРТ) использует магниты и радиоволны для получения изображений внутри тела без хирургического разреза.
В отличие от компьютерной томографии, МРТ не использует ионизирующее излучение. Это считается более безопасной альтернативой.
МРТ можно провести на любой части тела.
Трехмерное изображение при МРТ сердца и сосудов
позволяет увидеть наличие бляшек, степень проходимости, есть ли травматические поражения вен и артерий.
МРТ мозга используется для детального просмотра кровеносных сосудов головного мозга (аневризмы, сосудистые мальформации) и шеи (сужение артерий из-за атеросклероза).
Лечение закупорки сосудов
Есть много вариантов профилактики и лечения закупорки сосудов. В зависимости от тяжести состояния и истории болезни пациента врач назначает различные методы.
Профилактика болезни:
Отказ от вредных привычек, срочное изменение образа жизни:
- диета с низким содержанием насыщенных жиров и холестерина, с меньшим количеством сахара и простых углеводов, а также с высоким содержанием фруктов и овощей;
- снижение веса тела;
- запрет на курение и алкоголь;
- занятия фитнесом;
- минимизация стресса;
- снижение артериального давления и холестерина народными средствами;
- поддержание низкого уровня сахара в крови путем отказа от большого количества сладкого, варенья, конфет.
Медикаментозное лечение
Некоторые препараты помогают не допустить засорение артерий, например:
- лекарства, снижающие уровень холестерина;
- препараты, снижающие артериальное давление;
- разжижающие кровь препараты, снижающие вероятность опасного образования тромбов.
Хирургическое вмешательство.
На поздних этапах развития заболевания медикаментозные меры не помогают улучшить ситуацию и тогда применяются хирургические процедуры:
Стентирование
Небольшая трубка, называемая стентом, помещается в артерию для поддержания хорошего кровотока. Катетер вводится через артерию ноги, чтобы добраться до сердца, и стент вводится через катетер в области закупорки.
Аорто-коронарное шунтирование
При этой операции артерии из других частей тела перемещаются на место закупоренных артерий, чтобы помочь крови достичь своего целевого пункта назначения.
Балонная ангиопластика
Применяется устройство, которое толкает бляшку к боковым стенкам артерий, вследствие чего происходит открытие просвета сосуда.
Но в запущенных случаях, особенно при поражении сосудов ног, не удается спасти конечности, показана ампутация.
Заключение
Вот почему крайне важна своевременная диагностика закупоренности сосудов. Рекомендуется два раза в год делать анализы на холестерин, лучше базовый липидный профиль:
- общий холестерин (ОХ);
- холестерина высокой плотности (ЛПВП);
- холестерина липопротеинов низкой плотности (ЛПНП).
Также своевременное и периодичное проведение МРТ сердца и сосудов позволит избежать впоследствии тяжёлых осложнений.
Источник
Закупорка кровеносных сосудов: особенности течения и лечения болезни
Заболевания сердечно-сосудистой системы по-прежнему занимают одно из лидирующих мест среди недугов, приводящих к летальному исходу или инвалидности человека. Снижение проходимости кровеносных сосудов негативно отражается на качестве работы не только отдельных органов, но и всего организма. Одним из наиболее опасных проявлений, которые могут возникнуть в сердечно-сосудистой системе, является закупорка сосудов головного мозга, нижних конечностей и сердца.
Что это такое?
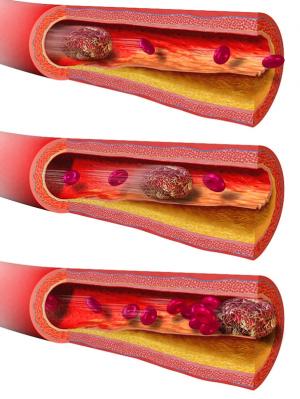
Cимптомы закупорки сосудов
Если сосуд проходим менее, чем на половину, человек начинает ощущать явный дискомфорт. Симптомы проявления недуга будут зависеть от того, на каком участке кровеносной системы будет расположен закупоренный фрагмент.
- Закупорка сосудов сердца. В случае повреждения коронарных сосудов сердца начинается развитие ишемической болезни (ИБС). На начальном этапе о ней свидетельствуют приступы стенокардии, продолжительность которых не превышает 10 минут.
- Закупорка сосудов ног. При наличии подобных отклонений больной ощущает боль и дискомфорт в ногах. Помимо этого пациенты нередко жалуются на постоянную холодность ног и бледность или синюшность тканевых покровов.
- Закупорка мозговых сосудов. В данном случае интенсивность приступа будет зависеть от того, насколько перерыта внутренняя полость. У больного могут возникать периодичные или постоянные головные боли, сопровождающиеся повышением артериального давления. Также может возникать головокружение, рвота, тошнота или неясность сознания.
Получить бесплатную консультацию
Консультация по услуге ни к чему Вас не обязывает
Последствия заболевания
Снижение проходимости может иметь самые нелицеприятные последствия для пациента. Следствия развивающегося недуга могут быть самыми разнообразными и опять-таки будут зависеть от места расположения поврежденного сосуда.
Так, на начальной стадии *закупорка сосудов конечностей* чревата только появлением болевых и тянущих ощущений в ногах. Длительная непроходимость влечет за собой образование трофических язв и полный некроз тканей. При подобном диагнозе больному показана ампутация конечности. В противном случае у него может развиться гангрена.
Длительная ишемия сердечных сосудов нередко становится причиной развития инфаркта миокарда. Обширность поражения тканей в данном случае будет зависеть от объема пораженного непроходимостью участка.
Долгая закупорка сосудов головного мозга является не менее опасной. Поднявшееся давление, головная боль, вызванные ишемией тканей мозга, нередко свидетельствуют о начале развития ишемической атаки, завершающим этапом которой может стать инсульт.
Диагностика
МРТ сосудов головного мозга позволит доктору получить полное представление о состоянии тканей мозга и своевременно принять меры, исключив летальный исход или наступление постоянной инвалидности.
Лечение закупорки сосудов
Колоссальное значение при наличии закупорки имеет раннее выявление недуга. При наличии лишь первичных симптомов возможно устранение заболевания при помощи медикаментозных препаратов. Интенсивность и продолжительность курса определит доктор, руководствуясь состоянием, возрастом пациента, а также скоростью развития болезни.
На поздних этапах медикаментозная терапия практически не дает результатов и может применяться лишь для облегчения симптомов. В большинстве случаев на поздних стадиях пациенту необходимо хирургическое вмешательство. Больному проводят прочистку внутренних полостей сосудов или удаление пораженных участков кровеносной системы. В особо запущенных случаях специалисты могут прибегнуть к ампутации конечностей.
Чтобы не довести свой организм до крайности, рекомендуется в течение жизни проводить профилактику болезни: правильно питаться, отказаться от переедания и вредных привычек, подвергать организм регулярным физическим нагрузкам и стараться избегать лишних стрессов.
Записаться на приём
Запишитесь на приём и получите качественное обследование в нашем центре
Источник
Тромбоз вены (флеботромбоз) — симптомы и лечение
Что такое тромбоз вены (флеботромбоз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Арясова Владимира Владимировича, флеболога со стажем в 30 лет.
Определение болезни. Причины заболевания
Тромбоз вен — это формирование кровяных сгустков (тромбов) внутри просвета вены. Наиболее часто венозный тромбоз развивается в сосудах нижних конечностей, однако он также может возникнуть в любых других участках тела, например венах верхних конечностей, шеи, грудной клетки и др [15] .
Тромбы могут возникнуть в системе поверхностных вен и в глубокой венозной системе [15] . В подавляющем большинстве случаев тромбозы локализуются в поверхностных венах. Тромбоз глубоких вен (ТГВ) нижних конечностей развивается в 5–10 % случаев [20] .
Частота острых венозных тромбозов достигает 160 случаев на 100 000 населения [21] . При этом высок риск возникновения грозного осложнения — тромбоэмболии лёгочной артерии (ТЭЛА). Несмертельная ТЭЛА встречается в 20 случаях на 100 000 населения, а смертельная — в 50 случаях [24] .
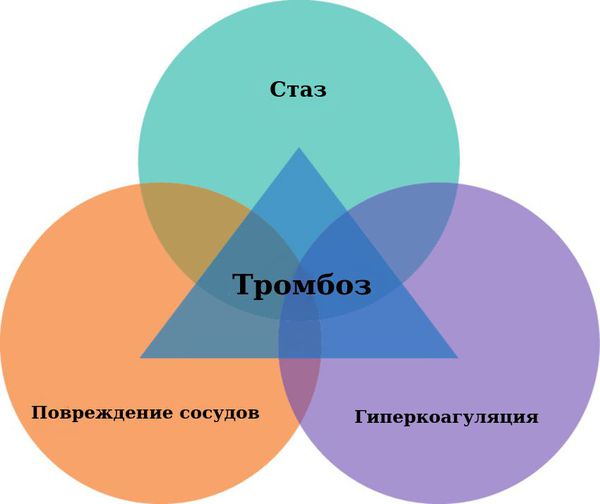
Существует три основных причины развития тромбоза вен (так называемая «триада Вирхова») [12] [11] :
- Гиперкоагуляция — повышенная активность свёртывающий системы крови (наследственная предрасположенность, генетические дефекты, аутоиммунные заболевания).
- Нарушение сосудистой стенки. В норме внутренняя поверхность кровеносного сосуда (эндотелий) гладкая. Патологические изменения делают эндотелий шершавым. Тромбоциты, свободно движущиеся вместе с током крови, цепляются за шершавую поверхность поражённого эндотелия и в этом месте образуется тромб.
- Нарушение кровотока (стаз — застой крови). Кровоток — один из основных механизмов, препятствующих образованию тромбов, поскольку скорость кровотока не позволяет тромбоцитам скапливаться в определённом месте. Следовательно, снижение скорости кровотока способствует образованию тромбов.
Провоцирующие факторы для развития венозного тромбоза [12] :
- Аномальное строение вен.
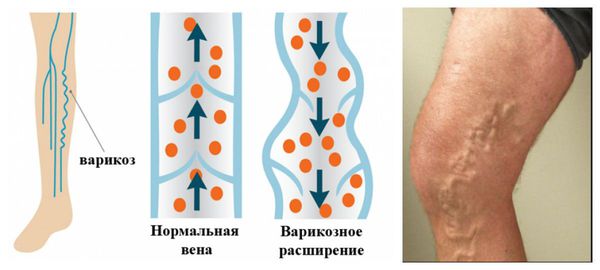
- Варикозное расширение вен.
- Избыточная масса тела. Ожирение различных стадий приводит к венозному застою в нижних конечностях, провоцируя тромбообразование.
- Длительный постельный режим.
- Онкологические заболевания.
- Беременность.
- Инфекции.
- Травмы и хирургические вмешательства.
- Приём препаратов, увеличивающих свёртываемость крови.
- Курение. При курении выделяется более 300 различных канцерогенных и токсичных веществ, которые через альвеолы лёгких попадают в системный кровоток и вызывают повреждение сосудистой стенки.
Если у человека имеется варикозная болезнь нижних конечностей, достаточно небольшого пускового механизма («триггера») — сгущение крови, инфекции различной природы, стрессовые факторы и физическая нагрузка, травмы, хирургические вмешательства — чтобы в венозной системе образовался тромб. При варикозе нижних конечностей расширяется диаметр вен ввиду клапанной недостаточности, что приводит к замедлению тока течения крови. Из-за того, что венозная стенка становится извитой, ток течения крови меняется с ламинарного (плавного) на турбулентный (вихревой). Изменение скорости кровотока является одной из причин формирования тромбов.
Кроме того, риск венозных тромбозов увеличивается в два раза при поездках и перелётах свыше четырёх часов. Нельзя забывать, что риск не снижается сразу же после окончания поездки, склонность к возможным тромбозам сохраняется в течение четырёх недель [18] . Вообще, малоподвижный образ жизни, отсутствие физической активности способствуют появлению тромбов в венах нижних конечностей.
Все вышеперечисленные факторы нарушают баланс системы гемостаза, которая с одной стороны поддерживает кровь в жидком состоянии, а с другой — образует тромбы в местах повреждения кровеносных сосудов, чтобы остановить кровотечение, а затем растворяет тромбы, которые выполнили свою функцию. Тромбоз является результатом нарушения в этой системе.
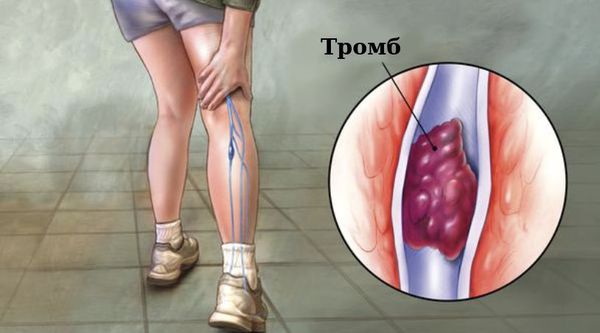
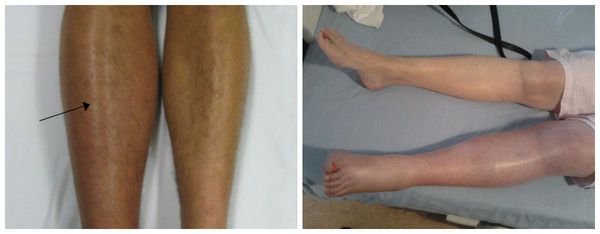
Симптомы тромбоза вены
В енозные тромбоэмболические осложнения очень опасны, поэтому важно знать первые признаки тромбоза поверхностных и глубоких вен [11] .
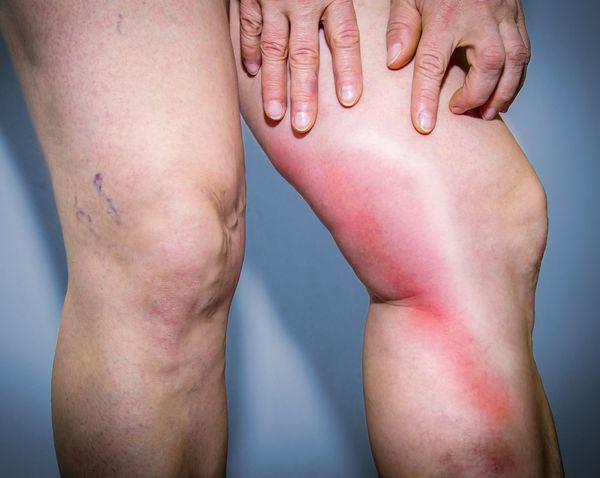
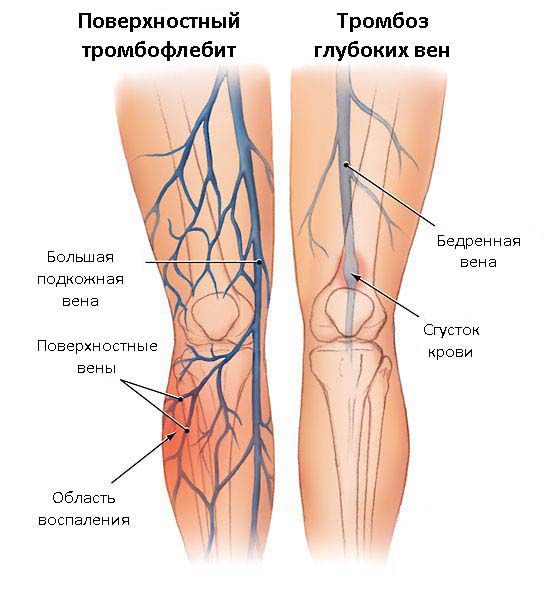
Клинические признаки тромбоза поверхностных вен:
- жгучая, пульсирующая боль по ходу тромбированных вен, ограничивающая движения конечности;
- полоса покраснения (гиперемии) в проекции поражённой вены;
- при надавливании пальцем ощущается шнуровидный, плотный, болезненный тяж;
- местное повышение температуры;
- повышенная чувствительность (гиперестезия) кожных покровов;
- в ряде случаев отмечаются повышение температуры тела до 38 °C, недомогание, озноб.
Клинические признаки тромбоза глубоких вен:
- выраженная отёчность ниже места закупорки сосуда;
- изменение цвета кожи до синюшно-багрового из-за нарушения тока крови, нередко по всей конечности;
- распирающая боль, усиливающаяся при нагрузке;
- локальное повышение температуры;
- общая слабость, недомогание.
Патогенез тромбоза вены
Несмотря на боязнь пациентов такого явления, как тромбоз, стоит понимать, что это физиологический процесс, особый защитный ответ тканей организма на какое-либо воздействие. Ведь без формирования кровяного сгустка невозможно было бы остановить даже самое незначительное кровотечение, а также добиться заживления ран.
В организме каждого человека сосуществуют системы свёртывания крови, которые вызывают тромбоз, и системы противосвёртывания крови, которые препятствуют формированию сгустка. В норме между ними соблюдается баланс. Однако избыточная работа свёртывающей системы, либо недостаточная производительность противосвёртывающей системы, приводят к нарушению равновесия и образованию тромбов.
Чтобы понять механизм формирования сгустков, необходимо разобраться, как устроена кровеносная система человека. Как и у всех теплокровных животных, она делится на два отдела — артериальный и венозный. Задача артерий — доставить оксигенированную кровь (насыщенную кислородом) в органы и ткани. Цель венозного отдела — собрать кровь от органов и тканей и доставить её к сердцу. Движение крови по артериям и венам происходит из-за разности давления между артериальной и венозной системами. В результате сокращения сердечной мышцы в артериях возникает положительное давление, а благодаря присасывающему действию правых отделов сердца в венозной системе в норме создаётся отрицательное давление. Также движению крови по венам способствует сокращение скелетной мускулатуры и диафрагмы во время акта дыхания.
В стенке вены имеются специфические образования, которые называются полулунными клапанами. Цель их существования заключается в препятствии так называемого рефлюкса крови. Венозный рефлюкс — это течение крови не в сторону сердца, а в обратную — от сердца к периферии. Подобное явление наблюдается при функциональных повреждениях клапанного аппарата стенок вен или при полном разрушении клапанов вследствие ряда патологических процессов [12] .
К таким процессам относится варикозная болезнь, которая встречается наиболее часто. При данной патологии нарушается стенка вены ввиду поломки генетического механизма. Такое состояние может передаваться по наследству. На ионном уровне нарушается электрический потенциал венозной стенки. Это приводит к тому, что тромбоциты (клетки крови) вместо того, чтобы отталкиваться от сосудистой стенки, начинают к ней прилипать, а затем цепляться друг за друга, образуя «тромбоцитарную пробку». [11] .
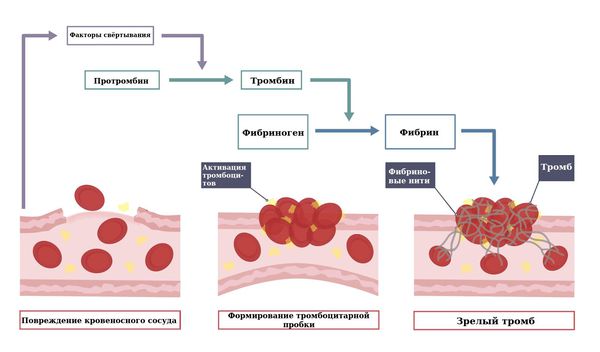
Это запускает процесс свёртывании крови, который состоит из трёх этапов.
- Сначала в месте повреждения кровеносного сосуда образуется один из факторов свёртывания крови (тромбопластин). Он запускает цепочку реакций свёртывания, в результате чего из протромбина (предшественника тромбина) образуется тромбин ( фермент, вызывающий тромбоз) . Нужно отметить, что факторы свёртывания всегда есть в крови, но в нормальном состоянии они не активны, «пробуждаются» лишь в присутствии тромбопластина.
- Образовавшийся тромбин действует на белок фибриноген. В норме этот белок растворимый, но под действием тромбина становится нерастворимым и получает название фибрин. Его нити пронизывают «тромбоцитарную пробку», делая её более прочной.
- В нити фибрина попадают тромбоциты и другие форменные элементы крови, кровяной сгусток спрессовывается и образуется зрелый тромб, который закрывает дефект сосудистой стенки [23] .
Классификация и стадии развития тромбоза вены
Как уже было отмечено, тромбозы могут развиваться в системе поверхностных вен и в глубокой венозной системе.
Тромбоз поверхностных вен может локализоваться как в нижних, так и в верхних конечностях.
- Тромбоз нижних конечностей чаще всего возникает как осложнение варикозной болезни.
- Тромбоз поверхностных вен верхних конечностей, как правило, развивается при внутривенных инъекциях как медицинского, так и немедицинского характера (введении наркотических препаратов).
Тромбоз глубоких вен:
- ТГВ нижних конечностей может возникать идиопатически (спонтанно). Однако чаще развивается при тяжёлых соматических заболеваниях (онкология, терминальная сердечная недостаточность), а также в результате травм и переломов нижних конечностей.
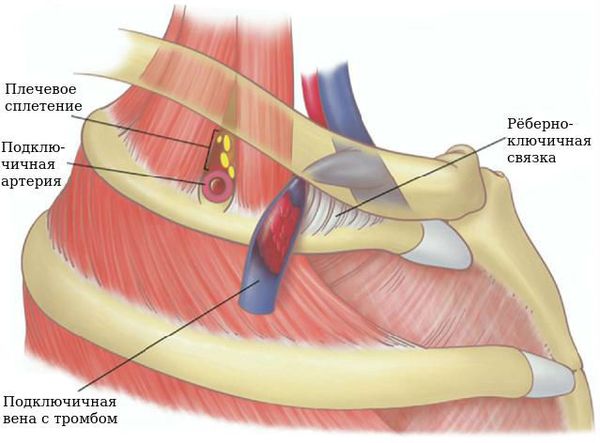
- Тромбоз глубоких вен верхних конечностей возникает после тяжёлых физических нагрузок. Например, синдром Педжета — Шрёттера ( острый тромбоз глубоких вен плеча: подключичной или подмышечной) называют «болезнью лесорубов». В настоящее время этот синдром бывает после катетеризации подключичной вены для проведения медицинских вмешательств, после операций по поводу онкологических заболеваний молочных желёз, химио- и лучевой терапии.
Осложнения тромбоза вены
Особую опасность представляют не полностью прикреплённые и свободно расположенные в просвете сосуда сгустки. Они носят название флотирующие тромбы. Именно флотирующие тромбы чаще всего «отрываются» и мигрируют с током крови к сердцу.
Грозным осложнением венозного тромбоза является тромбоэмболия лёгочной артерии — это закупорка крупных или мелких ветвей лёгочной артерии, которая несёт венозную кровь к лёгким. Вследствие этого кровоток в лёгких затрудняется, у пациента развивается резкая одышка, появляются боли в сердце, головокружение, вплоть до потери сознания [13] [14] .
По данным В.С. Савельева [21] , в 1999 г. в России было зарегистрировано 240 000 случаев тромбоза глубоких вен и 100 000 ТЭЛА. При этом частота развития осложнений увеличивается с возрастом: у детей частота развития венозной тромбоэмболии составляет 5:100 000 человек, а в возрасте 80 лет и старше — 400:100 000 [22] . Не получая адекватного лечения, многие больные умирают в первые часы от начала тромбоэмболии лёгочной артерии.
По данным Всемирной организации здравоохранения, повышению риска различных венозных тромбоэмболических осложнений, в том числе тромбоза глубоких вен и тромбоэмболии лёгочной артерии, способствует ряд факторов. Основные из них — ожирение, использование оральных контрацептивов (увеличивает риск в 25 раз), наследственные заболевания крови со склонностью к повышенной свёртываемости (коагулопатии), малоподвижный образ жизни, а также слишком высокий (более 190 см) или слишком низкий рост (менее 160 см) [18] .
Ещё одним осложнением является посттромбофлебитический синдром [1] [2] . Это серьёзная патология с хроническим течением, которая может возникнуть у больных, перенёсших тромбоз глубоких вен, она проявляется выраженными отёками, трофическими нарушениями кожного покрова и вторичным варикозным расширением вен.
Диагностика тромбоза вены
Диагностика венозных тромбозов складывается из целого ряда мероприятий. Министерством здравоохранения России утверждены стандарты оказания медицинской помощи при развитии разных жизнеугрожающих состояний [1] [2] [3] [4] [5] [6] [7] [8] [9] [10] . В стандарты и клинические рекомендации включены следующие виды исследований:
- Осмотр специалистом или группой специалистов.
- Лабораторные методы исследования:
- определение основных групп крови, резус фактора;
- коагулограмма (ориентировочное исследование системы гемостаза);
- определение D-димера плазмы — помогает подтвердить процесс тромбообразования в организме, однако не указывает локализацию процесса или его распространённость;
- общий (клинический) анализ крови развёрнутый — выявляет умеренно выраженные признаки воспаления;
- анализ крови биохимический общетерапевтический;
- анализ мочи общий;
- проведение реакции Вассермана (анализ на сифилис) ;
- определение антигена к вирусу гепатита B (Hepatitis B virus);
- определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV1 );
- определение антигена вируса гепатита C (Hepatitis C virus).
- Инструментальные методы исследования:
- дуплексное сканирование сосудов (артерий и вен) нижних конечностей — это метод обследования, который сочетает в себе обычное ультразвуковое исследование и допплерографию (“дуплекс” – двойной). Обычный режим позволяет увидеть анатомию вены (состояние стенок и просвета, проходимость сосуда) и определить наличие сгустков крови, характер тромба и даже примерный его «возраст». Допплеровский режим помогает определить скорость и направление кровотока.
- ультразвуковое триплексное сканирование проводится тем же аппаратом, что и обычное и дуплексное, только работает этот аппарат в трёх режима. К первым двум добавляется цветовой допплер, с помощью которого можно провести более точную оценку проходимости сосудов в цветовом режиме.
- ультразвуковое исследование органов брюшной полости (комплексное) — проводится с целью исключения онкологических заболеваний, которые могут быть одной из причин тромбообразования;
- регистрация электрокардиограммы;
- рентгенография лёгких — назначается при подозрении на тромбоэмболию лёгочной артерии.
Кроме того, при необходимости пациенту могут быть выполнены:
- эзофагогастродуоденоскопия — эндоскопическое исследование органов желудочно-кишечного тракта (пищевода, желудка, двенадцатиперстной кишки) на предмет наличия различных заболеваний, в том числе онкологических;
- толстокишечная эндоскопия;
- магнитно-резонансная томография брюшной полости с внутривенным контрастированием;
- брюшная аортография;
- флебография верхней и нижней полой вены;
- флебография нижней и верхней конечности ретроградная;
- обзорный снимок брюшной полости и органов малого таза;
- компьютерная томография органов брюшной полости и забрюшинного пространства с внутривенным болюсным контрастированием.
Лечение тромбоза вены
Тактика лечения тромбозов поверхностных и глубоких вен отличаются друг от друга.
Поверхностные тромбофлебиты чаще всего лечатся амбулаторно под наблюдением врача-хирурга или сердечно-сосудистого хирурга. Обычно назначается антиагрегантная терапия, препятствующая тромбообразованию (препараты ацетилсалициловой кислоты и др.), нестероидные противовоспалительные средства (при выраженном болевом синдроме).
Особое значение имеет местное лечение. Наиболее популярны мази и гели на гепариновой основе, также используются полуспиртовые компрессы. Гепарин оказывает местное антикоагулянтное противовоспалительное действие, а также улучшает микроциркуляцию. Механизм действия полуспиртовых компрессов основан на противоотёчном действии спирта и его антисептических свойствах. Важную роль в благоприятном исходе лечения поверхностных тромбозов вен нижних конечностей играет компрессионный трикотаж. Благодаря умеренной эластической компрессии создаётся каркас вокруг конечности, который стабилизирует венозные стенки, предотвращая повышенное растяжение. Кроме того, снижается риск отрыва тромба и миграции его в сердце и лёгкие, так как он становится фиксированным к стенке сосуда.
При невозможности обеспечения амбулаторного медицинского наблюдения больной должен быть госпитализирован в стационар [15] .
Тромбоз глубоких вен требует более серьёзных подходов к лечению. В обязательном порядке проводится антикоагулянтная терапия, что значительно уменьшает риск тромбоэмболии лёгочной артерии. Надо помнить, что своевременное и адекватное назначение антикоагулянтов позволяет минимизировать последствия тромбоза и в значительной мере уменьшить тяжесть посттромбофлебитического синдрома [1] [2] .
Современные антикоагулянты делятся на две группы: прямые и непрямые. К прямым относят гепарин и его низкомолекулярные аналоги. Прямые антикоагулянты назначают в остром периоде тромбоза глубоких вен нижних конечностей. Продолжительность применения около двух недель в зависимости от конкретной клинической ситуации и общего состояния пациента.
Непрямые антикоагулянты действуют опосредованно и применяются в течение длительного периода времени (4 месяца и более). Механизм действия непрямых антикоагулянтов состоит в блокировании синтеза факторов свёртывания крови в печени, а также ряда биохимических реакций. Эта группа препаратов совершенно безопасна. Ряд пациентов с сердечно-сосудистой патологией их принимает пожизненно. Однако приём некоторых препаратов обязательно сопровождается лабораторным контролем показателей свёртывающей системы крови ( международное нормализованное отношение — МНО, п ротромбиновый индекс — ПТИ, фибриноген и др.).
Современная медицина и фармакология имеет в своём арсенале такие препараты, которые и не требуют лабораторного контроля. Их дозировка рассчитывается на килограмм массы тела пациента. Важно! Приём антикоагулянтов производится под обязательным контролем лечащего врача.
Главным риском антикоагулятной терапии являются желудочно-кишечные кровотечения. Пациенты должны следить за состоянием желудочно-кишечного тракта: проводить своевременную лекарственную терапию язвенной болезни желудка и хронического гастрита, а также при необходимости проходить фиброгастроскопию (только по назначению врача).
При появлении признаков желудочно-кишечных кровотечений (чёрный стул, рвота «кофейной гущей») необходимо немедленно обратиться за медицинской помощью в хирургический стационар.
Несмотря на то, что ряд тромбозов глубоких вен в зависимости от локализации сгустков возможно лечить амбулаторно, в обязательном порядке госпитализируются группы пациентов, имеющие:
- признаки тромбоэмболии лёгочной артерии (одышка, боль в груди, кашель, иногда с кровохарканьем, падение артериального давления, частый пульс, синюшность кожных покровов);
- подвздошно-бедренный (илиофеморальный) и более обширные тромбозы;
- тромбозы верхней и нижней полой вены;
- первичная локализация тромбофлебита на бедре при поражении большой подкожной вены;
- первичная локализация тромбофлебита в верхней трети голени при поражении малой подкожной вены;
- восходящий тромбофлебит — поверхностный тромбофлебит, распространяющийся на вышеуказанные сегменты, несмотря на проводимую адекватную терапию;
- флотирующий тромб в системе поверхностных или глубоких вен, выявленный при ультразвуковом дуплексном сканировании на догоспитальном этапе.
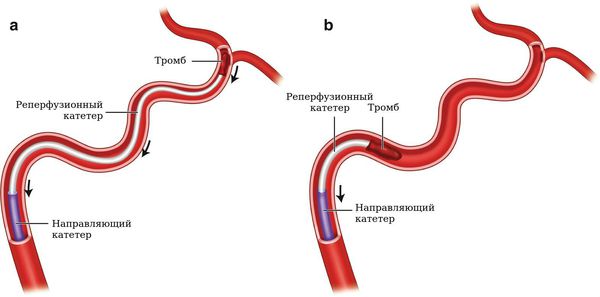
Хирургическое лечение венозного тромбоза зависит от места расположения тромба.
При тромбофлебите поверхностных подкожных вен выше коленного сустава необходимо ставить вопрос о проведении операции Троянова — перевязки большой подкожной вены для предотвращения распространения тромба в систему глубоких вен.
При тромбозах глубоких вен хирургические подходы могут быть следующими:
- тромбэктомия из глубоких вен — хирургическое удаление кровяного сгустка;
- тромболизис — введение специальных препаратов в сосудистое русло, которые растворяют тромбы;
- постановка кава-фильтров (ловушки для тромбов);
- сочетание этих методов.
Реабилитация пациентов, перенёсших венозный тромбоз, всегда комплексная. Она направлена на профилактику рецидива заболевания и включает:
- предотвращение действия провоцирующих факторов;
- активный двигательный режим;
- контроль массы тела;
- приём фармацевтических препаратов;
- ношение эластического трикотажа;
- пневмомассаж конечностей;
- физиотерапевтическое и санаторно-курортное лечение.
Прогноз. Профилактика
Прогноз при тромбозе глубоких вен, а также флеботромбозе подколенной вены и вен голени благоприятный, если не произошло отрыва тромба. Если тромб оторвался, вероятность летального исхода от тромбоэмболии высока. Прогноз при флеботромбозе в нижней полой вене неблагоприятен.
Профилактика венозного тромбоза делится на два основных вида: первичная профилактика заболевания и вторичная профилактика — после ранее возникшего тромбоза.
Первичной профилактике венозного тромбоза необходимо уделять особое внимание. С повышением возраста человека количество воды в организме постепенно снижается. Это приводит к сгущению крови, что может способствовать появлению кровяных сгустков. Поэтому достаточное потребление жидкости, в первую очередь чистой питьевой воды, является одним из основных моментов первичной профилактики у лиц старше трудоспособного возраста.
Отказ от курения является краеугольным камнем в предотвращении ряда сердечно-сосудистых заболеваний, в том числе тромбоза вен. То же самое касается алкоголя. Его вредные продукты распада также приводят к дефектам в стенке сосуда и формированию сгустка.
В случае длительных авиаперелётов или путешествий в автомобиле желательно один раз в час выполнять гимнастику. Малоподвижный образ жизни, отсутствие физической активности способствуют появлению тромбов в венах нижних конечностей.
Наиболее физиологичной нагрузкой для человека любого возраста является обычная ходьба со скоростью 4-5 километров в час по ровной поверхности 5 километров в день. Это отличная профилактика тромбообразования в венах нижних конечностей, гипертонической болезни, инфаркта миокарда и других сердечно-сосудистых патологий [19] .
Но самое важное, о чём должны помнить пациенты — при первых признаках недомогания необходимо обратиться к специалисту, а не заниматься самолечением. Последствия могут быть непредсказуемыми.
Несмотря на то, что в большинстве стран мира предприняты различные меры по широкому информированию населения о причинах возникновения, рисках и мерах профилактики венозных тромбозов, эта проблема остается крайне актуальной по сей день.
Источник