- Койлонихия или ложкообразные ногти
- Содержание
- Какие есть виды?
- Причины койлонихии
- Внешние факторы
- Внутренние факторы
- Наследственная койлонихия
- Койлонихия у детей
- Какие признаки характерны для койлонихии?
- Как проходит диагностика?
- Чем лечить койлонихию?
- Как ухаживать?
- Койлонихия
- Общие сведения
- Причины койлонихии
- Классификация койлонихии.
- Симптомы койлонихии
- Диагностика и лечение койлонихии
Койлонихия или ложкообразные ногти
Содержание
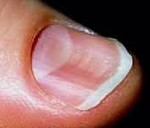
Койлонихия – вид дистрофии ногтей, при которой они истончаются, приобретают вогнутую ложкообразную форму, но сохраняют здоровый розовый цвет, гладкую поверхность. Распространенность не зависит от пола или возраста. Койлонихия часто говорит о других внутренних болезнях в организме. Встречается у взрослых, детей, новорожденных. Чтобы избавиться от вогнутых ногтей, нужно устранить причину деформации.
Какие есть виды?
Причины койлонихии
Механизм формирования ложкообразных ногтей изучен недостаточно, поэтому однозначно объяснить происхождение койлонихии сложно. Известно, что она симптом других болезней, вызвать ее способны разные причины.
При приобретенной форме в основе патологии лежит нарушение кератинизации или отложения в ногтях кератина, что вызывает ухудшение белкового обмена, питания тканей. Такие изменения происходят под влиянием внутренних или внешних факторов. В результате ноготь, который в норме состоит из нескольких слоев ороговевших клеток кожи, становится однослойным, тонким, легко деформируется.
Внешние факторы
Койлонихию нередко провоцирует работа с моющими, чистящими средствами без защитных перчаток, непрерывное ношение искусственных ногтей, постоянное использование для снятия лака смывки с ацетоном.
Высокие риски развития болезни у людей, проживающих на высоте более 3000 м над уровнем моря. Это объясняется снижением насыщения крови кислородом и его поступления к органам и тканям. При низком уровне кислорода усиливается производство эритроцитов (красных кровяных клеток), что повышает расход железа, приводит к его дефициту.
Койлонихия часто наблюдается у людей определенных профессий. Например, у людей, работающих с минеральными маслами, органическими растворителями, которые провоцируют контактный дерматит. А также у людей, которые подвергаются постоянным травмам или испытывают напряжение в пальцах. Болезнь встречается у парикмахеров, работающих с тиогликолятом аммония для химической завивки волос.
Внутренние факторы
Распространенная причина приобретенной койлонихии – железодефицитная анемия. При ней уменьшается содержание гемоглобина и эритроцитов в крови. Ложкообразная форма ногтей встречается у 5,4 % пациентов с дефицитом железа.
Железодефицитную анемию вызывают:
- недостаточное потребление фолиевой кислоты, белка, витамина C;
- нарушение усвоения железа из пищи;
- дефицит железа в рационе;
- внутренние кровотечения, в том числе обильные длительные менструации у женщин.
Железодефицитная анемия бывает симптомом других болезней. Она присутствует при синдроме Пламмера-Винсона и сидеропеническом синдроме.
Койлонихия при сидеропеническом синдроме обусловлена дефицитом железа в тканях.
Происходит снижение активности важных ферментов и появляются следующие тяжелые симптомы:
- извращение вкуса, обоняния;
- мышечная слабость, атрофия в связи с дефицитом миоглобина и ферментов тканевого дыхания;
- дистрофические изменения кожи, волос, ногтей;
- воспаление в полости рта, десен;
- атрофия, сухость слизистой оболочки ЖКТ, затруднения при глотании пищи;
- атрофический гастрит, энтерит;
- выраженная голубизна склер;
- проблемы с мочеиспусканием и др.
При синдроме Пламмера-Винсона койлонихия наблюдается в 37 – 50 % случаев.
Он встречается редко, проявляется в виде трёх основных симптомов:
- дисфагия или нарушение функции глотания;
- железодефицитная анемия;
- стриктура или сужение пищевода за счет образования рубцовой ткани.
Синдром Пламмера-Винсона предшествует раку шейного отдела пищевода, важно своевременно его обнаружить и начать лечить.
Наследственная койлонихия
Связана с изменением генов, ответственных за синтез отдельных типов кератинов рогового слоя. На фоне мутации клетки поверхностного слоя эпидермиса хуже усваивают белок, необходимый для формирования нормальной роговой пластинки. Отмечается истончение пластины, потеря прочности, что приводит к деформации ее центральной зоны.
Наследственную койлонихию обнаруживают при следующих генетических болезнях:
- Гемохроматоз. Проявляется нарушением обмена железа, накоплением его в тканях печени, миокарда, селезенки, кожи, эндокринных железах. Койлонихия присутствует у 50 % пациентов с гемохроматозом. Признаки болезни могут проявиться в любом возрасте, но чаще это происходит в 30 – 40 лет;
- Синдром ногтей-надколенника, Редкое наследственное заболевание характеризуется аномалиями костей, суставов, ногтей на пальцах рук и ног, почек.
Койлонихия у детей
Койлонихию обнаруживают у 33 % новорожденных. Как правило, она поражает большой палец ноги. После 9 лет по мере утолщения ногтевой пластины такая деформация сама проходит, ноготь приобретает правильную форму. В этом случае она не считается отклонением, а рассматривается как нормальный вариант развития.
К наиболее распространенным причинам койлонихии у ребенка относятся дефицит железа и травмы. К травмам приводит привычка сосать пальцы или слишком плотно прилегающая обувь. Если устранить влияние этих факторов, форма ногтевой пластины быстро нормализуется.
Какие признаки характерны для койлонихии?
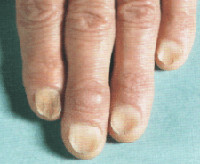
Болезнь может поразить только один палец, одновременно несколько или даже сразу все. Главный фактор риска ее развития – истончение ногтевой пластины. Чаще всего страдают второй и третий пальцы рук. На пальцах стоп возникает редко. Поражение ногтей стоп сопровождается неудобствами при надевании носков, колгот, приводит к трещинам ногтя при сдавливании обувью, отслойке от ногтевого ложа.
Что характерно для койлонихии? Кроме изменения формы ногтей, койлонихия не вызывает никаких других неприятных ощущений. Проявляется только эстетическим дефектом ногтевых пластин. Не сопровождается болью, зудом, покраснением, воспалением, отеком. Иногда формируется подногтевой гиперкератоз, околоногтевое шелушение кожи.
Как выглядит койлонихия, показано на фото:
Если деформация связана с внутренними причинами, то какие симптомы при койлонихии будут? При анемии, например, человека беспокоит усталость, одышка, головокружение, побледнение кожи. Список симптомов зависит от первопричины болезни. Чем сильнее обостряется основная патология, тем больше степень поражения ногтевой пластинки.
Как проходит диагностика?
Чтобы подтвердить койлонихию, нужно обратиться к подологу или дерматологу. Обычно постановка диагноза не вызывает затруднений, достаточно простого осмотра. Лучше всего изменения формы видны при рассмотрении сбоку.
При подозрении на койлонихию проводят водный тест. На поверхность ногтя с помощью шприца по центру выливают несколько капель воды. Если капли не скатываются и не растекаются, то это признак ложкообразной деформации.
Иногда койлонихии бывают выявляемыми случайно при общем осмотре. Чтобы объяснить их происхождение, назначают обследование.
Для выяснения причин врач уточнит у пациента:
- как он ухаживает за ногтями, питается;
- какие симптомы еще беспокоят;
- не было ли травм в области верхней фаланги пальцев;
- есть ли подобные нарушения у членов семьи.
Может понадобиться полное обследование у узких специалистов, сдача анализов. Сюда входит консультация гастроэнтеролога, эндокринолога, гематолога, генетика. Из анализов назначают общий и биохимический анализ крови, анализы на минералы, гормоны.
Важно исключить грибковое поражение, при котором бывает койлонихия. Для этого проводят микроскопическое исследование соскоба ногтевой пластины.
Чем лечить койлонихию?
Лечение койлонихии ногтей заключается в устранении вызвавшей ее причины, коррекции сопутствующей патологии, укреплении пластины.
При травме или контакте с вредными химическими веществами, моющими составами используют местные противовоспалительные и регенерирующие средства. Конкретные препараты, схему, длительность их применения подбирает врач.
Если причиной ложкообразной деформации стала железодефицитная анемия, корректируют питание, обогащая его продуктами, содержащими железо, или назначают курс железосодержащих препаратов. Лечение должен контролировать врач. Излишек железа чреват серьезными проблемами со здоровьем, поэтому самостоятельно ставить себе диагноз и выбирать препараты для лечения койлонихии по советам на форумах нельзя.
К богатым железом продуктам относятся:
- горький шоколад;
- бобы, чечевица, нут;
- говяжья печень;
- шпинат;
- печеный картофель;
- гречка;
- кешью;
- изюм.
Усвоение железа улучшает витамин C, поэтому рекомендуется обогатить рацион продуктами, содержащими этот витамин.
Восстановление нормы железа в крови помогает избавиться от койлонихии, но исправление формы ногтей занимает 4 – 6 месяцев. Это время необходимо для отрастания новой пластины. Для ногтей на стопах уходит около 12 – 18 месяцев, так как они растут медленнее.
Приобретенная форма болезни почти всегда обратима. При генетической и идиопатической форме эффективного лечения нет. Для укрепления ногтевой пластины врач назначит правильный уход, витаминно-минеральные комплексы для ногтей, содержащие цинк, железо, кальций, кремний.
Как ухаживать?
Для улучшения состояния ногтей при койлонихии важен правильный уход, ведь тонкие пластины особенно уязвимы к негативному воздействию внешних факторов, нуждаются в дополнительной защите, заботе.
Что можно сделать?
- Надевать резиновые перчатки при работе с моющими, чистящими средствами и другими агрессивными составами;
- Использовать мягкую щетку для поддержания ногтей в чистоте;
- Ежедневно увлажнять руки и стопы кремом;
- Обрезать ногти только после ванны или душа, когда они мягкие;
- Держать ногти коротко подстриженными, чтобы не цеплять, не загибать их;
- Выбирать обувь, которая не сдавливает пальцы стоп;
- Сразу обратиться к врачу при покраснении, воспалении;
- Отказаться от жидкости для снятия лака, содержащей ацетон;
- Не носить гель-лак, не использовать обычный декоративный лаком, пока койлонихия не будет вылечена.
Проблемы с ногтями часто говорят, что с организмом что-то не так, их нельзя оставлять без внимания. В случае с койлонихией это может быть признаком серьезных системных нарушений, которые требуют врачебной помощи. Затягивать с посещением специалиста не стоит, потому что есть риск упустить время и ухудшить состояние.
Источник
Койлонихия
Койлонихия – разновидность ониходистрофии, при которой ногти, деформируясь, приобретают ложкообразную форму с сохранением цвета и гладкости ногтевой пластинки. Клинически койлонихия делится на две стадии. На начальной стадии заметно лишь небольшое углубление в центре ногтя, на поздней изменяется подногтевое пространство, края ногтя загибаются вверх. Диагностируют койлонихию с помощью водного теста, обязательна консультация узких специалистов, исключение микоза. На поздней стадии требуется развернутое клинико-лабораторное обследование. Лечение состоит в устранении причины заболевания, коррекции сопутствующей патологии. Наружно используются окклюзивные повязки с противовоспалительными препаратами, витаминно-минеральными комплексами.
Общие сведения
Койлонихия – одна из форм дистрофического изменения ногтевой пластинки, сопровождающаяся её истончением и вогнутой деформацией. Это полиэтиологическое заболевание, которое не вызывает никаких субъективных ощущений и проявляется только эстетическим дефектом ногтевых пластинок. Койлонихия – одна из самых распространённых форм ониходистрофии. Все койлонихии возникают только на чересчур тонкой по сравнению с нормой ногтевой пластинке. Койлонихия не имеет гендерной, возрастной и сезонной составляющей, регистрируется на всех континентах и широтах. Актуальность проблемы связана с нарушением качества жизни пациентов, обусловленном изменениями ногтевых пластинок, а также с редкими случаями койлонихии, которые рассматриваются как фактор риска развития плоскоклеточного рака пищеварительного тракта (синдром Пламмера-Винсона-Патерсона-Келли).
Причины койлонихии
У вогнутой деформации ногтевой пластинки множество причин. В современной дерматологии койлонихию предположительно относят к врождённым наследственным ониходистрофиям. Считается, что на фоне генетической предрасположенности койлонихия может развиваться в качестве симптома многих соматических заболеваний. Патогенные триггеры, вызывающие приобретённую койлонихию, могут быть, как экзогенными, так и эндогенными. К экзогенным относят травмы, контакт с химическими веществами, интенсивное ультрафиолетовое излучение, резкие температурные перепады; к эндогенным – инфекции, эндокринные расстройства, анемии и другие соматические патологии. Отдельно выделяют койлонихию в качестве составляющей синдрома Пламмера-Винсона-Патерсона-Келли, являющегося предтечей плоскоклеточного рака пищевода.
Точный механизм врождённой койлонихии неизвестен, но исследование случаев наследственной койлонихии в нескольких поколениях позволяет рассматривать значительную часть случаев заболевания, как генодерматоз. Вероятно, генные мутации происходят на уровне гена EDA, если койлонихия ассоциирована с эктодермальной дисплазией, или в генах, которые связаны с процессом кератинизации, поскольку общей причиной патологии является изменение толщины ногтя. Известно, что синтез кератинов строго индивидуален для каждого типа эпидермальных клеток. В наследственном варианте койлонихии мутируют в основном гены, отвечающие за синтез двух типов кератинов рогового слоя: К1 и К10. Клетки поверхностного слоя эпидермиса в результате таких мутаций теряют способность усваивать оптимальное количество белка, необходимое для построения нормальной роговой пластинки. В результате ноготь становится тонким, теряет свою привычную прочность, начинает деформироваться с центральной части.
Приобретённые койлонихии развиваются по-другому. Основой патологии в данном случае является нарушение кератинизации – биохимических изменений в кератиноцитах при их миграции на поверхность кожи от пролиферативного базального слоя к ригидному роговому. В структуре эпидермиса все кератиноциты в процессе синтеза кератина объединяются в пары, создавая димеры, отвечающие за состояние разных отделов ногтевой пластинки при формировании сложных полимеров, из которых состоит ноготь. Если в роли патологического триггера-антигена выступает травма, то нарушается синтез кератинов К6, К16, К19, ассоциированных с центральной частью ногтевой пластинки. Повреждённые кератиноциты начинают выработку биологически активных веществ, которые вызывают воспаление в подногтевом пространстве, нарушая трофику дермы и эпидермиса.
В результате замедляются процессы белкового обмена, меняется трофика тканей. Ноготь, имеющий в своём составе несколько роговых пластин, становится однослойным, тонким, подверженным деформации. Если в основе койлонихии лежат инфекции или соматические заболевания, нарушается синтез кератина в кератиноцитах зернистого слоя эпидермиса К2е. Одновременно в подногтевом пространстве возникает воспаление, вызванное цитокинами. Таким образом, с одной стороны растёт тонкий дистрофичный ноготь, а с другой для купирования воспаления и замещения возникшего подногтевого дефекта начинается усиленная пролиферация клеток дермы, активизируются внутриклеточные ферменты. Так возникает ложкообразное вдавление ногтя при койлонихии.
Классификация койлонихии.
Современная практическая дерматология выделяет врождённые койлонихии – ложкообразные ногтевые пластинки, формирующиеся из-за генных мутаций, которые определяют наследственный характер патологии, и приобретенные койлонихии – разновидность ониходистрофий, сформировавшихся у пациентов с течением времени.
В число врожденных койлонихий включают:
- Кератоз Меледа – врожденная прогрессирующая акрокератома, ладонно-подошвенный трансградиентный кератоз Сименса, наследуется по аутосомно-рецессивному типу. Чаще всего возникает в результате инцеста. Клинически сочетается с поражением кожи рук и ног, проявляется гиперемией, шелушением, сопровождается атопией и пиодермией.
- Монилетрикс – наследуемая по аутосомно-доминантному типу чёткообразная атрофия и потеря волос.
- Синдром сочетанного поражения ногтей и коленной чашечки – мутации гена LMX1B с аутосомно-доминантным наследованием. Сочетается с поражением костей и почек, клинически проявляется дисплазией ногтей и надколенника.
- Недержание пигмента (болезнь Блоха-Сульцбергера) – редкая наследственная аномалия развития эктодермы, включающая поражения ногтей, кожи, зубов и глаз.
- Трихотиодистрофия – аутосомно-рецессивное наследственное заболевание с ломкостью волос и ногтей из-за минимума матричных белков.
Приобретенными койлонихиями являются:
- Временные койлонихии новорожденных – деформация ногтей из-за их физиологической тонкости. По мере взросления ногти приобретают нормальную форму без терапевтического вмешательства.
- Койлонихии как симптом хронических соматических заболеваний (инфекции, анемия, патологии щитовидной железы).
- Койлонихии при симптоме Пламмера-Винсона-Патерсона-Келли, сопряжённого с плоскоклеточным раком пищевода.
Симптомы койлонихии
В клиническом течении патологического процесса выделяют две стадии. На ранней стадии койлонихии истончённая ногтевая пластинка становится плоской, в центре появляется небольшая ямка. Цвет и гладкость поверхности ногтя не меняются. Без терапевтического вмешательства процесс переходит в позднюю стадию, которая характеризуется вовлечением подногтевых тканей и дальнейшими дистрофическими изменениями всей ногтевой пластинки, что приводит к хрупкости ногтя, его краевой отслойке и загибанию концов кверху. Ноготь начинает крошиться по краям, по-прежнему имеет телесный цвет и гладкую поверхность с отсутствием шероховатости, однако загнутые концы вогнутой ногтевой пластинки придают ему очень неэстетичный вид, что становится причиной дискомфорта пациентов.
Нарастает подногтевой гиперкератоз, в редких случаях присоединяется околоногтевое шелушение кожи. Локализуется процесс чаще всего на втором и третьем пальцах рук, в редких случаях вовлекаются ногти на ногах. Описаны случаи койлонихии с локализацией только на ногах, сопровождающиеся неудобствами из-за механического раздражения ногтя при надевании носков, чулок. Все клинические проявления койлонихии никогда не сопровождаются субъективными ощущениями. Параллельно обостряются симптомы заболевания, на фоне которого развилась койлонихия, при этом тяжесть основной патологии определяет степень поражения ногтевой пластинки.
Диагностика и лечение койлонихии
Клинический диагноз ставит дерматолог. Обычно диагностика не вызывает трудностей, основывается на анамнезе и клинических проявлениях. Практически в 100% при подозрении на койлонихию проводят простой водный тест, который заключается в помещении капли воды на поверхность ногтя в его центральной части. Если капля не растекается, диагноз койлонихии считается подтверждённым. На втором этапе диагностики обязательно исключают микотическое поражение ногтевой пластинки с проведением дерматоскопии и микроскопированием соскоба с повреждённого участка ногтя. При поздней койлонихии осуществляют полное клинико-лабораторное обследование (гипохромная анемия, гормоны щитовидной железы) с обязательной консультацией эндокринолога, кардиолога, гематолога, генетика и онколога. Дифференциальный диагноз койлонихии проводят с псориазом ногтей, онихомикозами, гнёздной плешивостью, гемохроматозом, болезнью Аддисона, болезнью Рейно, красной волчанкой, другими формами ониходистрофий.
Адекватная терапия койлонихии может быть назначена только после установления причины заболевания. Поэтому после полного обследования пациенты обычно проходят лечение у профильного специалиста. Если триггером койлонихии стала травма или контакт с химически патогенным веществом, устраняют эту причину. Наружная терапия сводится к назначению окклюзивных повязок с растворами и кремами, процентная концентрация которых зависит от степени поражения ногтевой пластинки. Используются противовоспалительные препараты, мочевина, витамины, минералы. Схему лечения дерматолог подбирает индивидуально для каждого пациента. При своевременном лечении прогноз благоприятный.
Источник