Что значит сломать легкое
Тупая и проникающая травма приводит к заметно различающимся типам повреждений легкого. Проникающие повреждения вызывают прямые разрывы легкого, приводящие к гемопневмотораксам. Повреждения легких после тупой травмы являются более редкими и чаще всего связаны со смещением отломков ребер. В обоих случаях, введение торакостомической трубки и эвакуация содержимого плевральной полости — первоначальное лечение, которое обычно останавливает кровотечение и утечку воздуха из периферических отделов легкого.
В давнишней серии пациентов, подвергавшихся торакотомии после проникающей травмы, только приблизительно у 20% пациентов потребовалась резекционная процедура для остановки кровотечения из повреждений легких. Однако в недавнем многоцентровом обзоре из пяти травматологических центров первого уровня Kharmy-Jones сообщил, что выполнить резекцию легкого нужно было в 40% случаев, потребовавших торакотомии после проникающей травмы, и в 17% случаев, потребовавших торакотомии после тупой травмы.
Для столь очевидного увеличения частоты резекций легкого существует много возможных причин. Это может отражать увеличение сложности применяемых ранящих орудий (например, большая частота огнестрельных ранений большого калибра против предшествующего преобладания низкоскоростных огнестрельных и колотых ранений). Возможной причиной может быть и изменение сортировки, когда пациенты с тяжелыми травмами чаще попадают в центры с развитой системой специализированной помощи, или же более точные показания к операции.
Тем не менее, большинство разрывов легкого после проникающей травмы может быть излечено путем легочной торакотомии и аппаратных неанатомических резекций.
При выполнении торакотомии по поводу легочного кровотечения часто возникает сильное искушение немедленно зажать входное и выходное раневое отверстие в легком, чтобы остановить кровотечение. Нужно признать, что это мало дает для остановки фактического кровотечения. Зажатие действительно прекращает кровотечение в плевральную полость, но, к сожалению, этот маневр часто просто приводит к направлению кровотечения в паренхиму легкого.
Еще более опасно, что кровь может начать поступать в трахеобронхиальное дерево. Важен контакт с анестезиологом, чтобы предупредить его относительно возможности значительного эндобронхиального кровотечения. Кровь, заливающая альвеолы, может привести к глубокой гипоксемии, и ее может быть чрезвычайно трудно эвакуировать. По этим причинам практика простого сшивания через край проникающих повреждений легких должна использоваться с осторожностью.
Напротив, легочная трактотомия сохраняет паренхиму легкого, одновременно останавливая кровотечение и утечку воздуха. Принцип этой операции состоит в том, чтобы открыть канал ножевой или огнестрельной раны, используя линейный сшивающий аппарат. При этом обнажается часть канала. Отдельные большие сосуды перевязываются с прошиванием.
Мы предпочитаем затем останавливать остаточное незначительное кровотечение и утечки воздуха, используя непрерывные швы из полипропилена 3-0 на длинной игле, чтобы обшить весь раневой канал под прямыми углами к линии скрепок. Использование этого типа иглы позволяет легко захватывать необходимое расстояние. Сжатие краев легкого легочным зажимом может также быть полезным в областях, где паренхима легкого толстая. И наоборот, можно соединить скобками, если позволяет геометрия повреждения.
При более обширных повреждениях для остановки кровотечения могут потребоваться анатомические лобэктомии. По нашему опыту, это чаще бывает при ранении из дробовика с близкого расстояния или при высокоскоростных огнестрельных ранениях. Они могут привести к кавитационным повреждениям с поражением всей доли. Но, кроме того, тяжелые паренхиматозные повреждения легких, требующие резекции, могут наблюдаться в значительном проценте случаев, требующих торакотомии по поводу тупой травмы.
Некоторые центральные повреждения могут привести к проксимальным ранениям бронхов, что требует лобэктомии для закрытия утечки воздуха. Анатомическая лобэктомия связана с увеличенной смертностью по сравнению с неанатомической резекцией или торакотомией, но это может быть следствием частоты шока в группе пациентов, перенесших более обширные повреждения, или у больных, перенесших тупую, а не проникающую травму. У тех пациентов, которые требуют лобэктомии по поводу повреждения бронхов, результаты лучше, чем у пациентов, требующих лобэктомии по поводу кровотечения.
Потребность в пульмонэктомии после проникающей травмы, к счастью, редка, так как это связано с сообщениями о летальности в пределах 50-100%. Сочетание геморрагического шока и внезапного увеличения легочного сосудистого сопротивления, которое сопровождает пульмонэктомию, может вызвать внезапную и часто необратимую правожелудочковую недостаточность, быстро приводящую к остановке сердца. Но другая возможная причина неутешительных результатов, о которых сообщают в связи с пульмонэктомией, заключается в нередко позднем выполнении, в отчаянии после того, как более щадящие варианты не сработали.
По нашему мнению, с ситуации, когда долевые резекции и пульмонэктомии кажутся неизбежными, они, вероятно, должны выполняться быстро, чтобы предотвратить продолжающуюся потерю крови. В правильно отобранных случаях возможна значительная доля выживаемости. Из-за смертельной в ином случае природы подобных повреждений и мы и другие попытались применить к лечению методы контроля повреждений. Временная остановка кровотечения зажимом Сатинского или воротной петлей, или даже просто перекрутом легкого на его воротной ножке, чтобы создать «физиологическую пульмонэктомию» для возвращения в операционную для формальной анатомической резекции после успешной реанимации пациента, может быть привлекательной альтернативой в чрезвычайных ситуациях.
Большинство повреждений легкого после тупой травмы состоит из ушибов и гематом. Ушибы бывают часто, независимо от того, есть ли сочетанное повреждение грудной стенки. Ушибы легкого могут быть не очевидными при первичной рентгенографии грудной клетки, но способны проявится физиологически, как снижение насыщения кислородом артериальной крови. Поражения, не видимые на скрининговой переднезадней рентгенограмме, часто визуализируются при КТ.
Подобно классической картине бронхопневмонии, ушибы легкого могут «расцвести» и становятся видимыми на рентгенограмме спустя несколько часов после госпитализации. Некоторые, однако, не проявляются, и все еще неясно, какова природа ушибов легкого видимых «только на КТ». Зоны ушибов обычно неоднородны и имеют нечеткие контуры, которые не совпадают с границами сегментов. Роль лечения жидкостями в прогрессировании ушибов легкого остается спорной и будет обсуждена далее в разделе по интенсивной терапии. Неосложненные ушибы легкого часто будут улучшаться и исчезать в течение 3-4 дней после повреждения, если не разовьется вторичное повреждение.
Принимая во внимание, что легочные ушибы могут содержать геморрагические области с некоторым интраальвеолярным кровотечением, легочная гематома представляет собой истинный объемный кровяной сгусток в паренхиме легкого. Эти поражения обычно очевидны при первичной рентгенограмме, и а поскольку вначале они могут быть приняты за ушибы легкого, они означают намного большую степень повреждения легкого и гораздо медленнее разрешаются. При физикальном исследовании часто бывают отмечаются кровавые выделения или явное кровохарканье.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Что значит сломать легкое
Гемоторакс является одним из наиболее частых последствий травм грудной клетки. Раннее выявление и лечение гемоторакса имеет первостепенное значение для прогноза заболевания. Около 60 % политравм связаны с травмой грудной клетки. По данным ВОЗ ежегодно в мире в результате травм и других несчастных случаев (внешних причин) погибают более 5 миллионов человек. Причем следует отметить, что более 70 % смертности от внешних причин приходится на трудоспособный возраст. Четвертая часть смертей связана с травмой грудной клетки [1].
Цель исследования: определение основных понятий и современных принципов диагностики и лечения гемоторакса для улучшения результатов ведения пациентов с этой патологией.
Этиология. Причины гемоторакса обычно подразделяются на травматические и нетравматические. Травматический гемоторакс является результатом тупой или проникающей травмы. Нетравматический гемоторакс может развиваться при различных заболеваниях или расстройствах, таких как неоплазия, легочная секвестрация, разрыв плеврального сращения в случае пневмоторакса, легочный инфаркт, туберкулез, легочная инфекция (например, геморрагическая лихорадка денге), легочные артериовенозные фистулы и абдоминальные аномалии [2].
Патофизиология. Интраплевральные или экстраплевральные травмы способны привести к гемотораксу. Физиологический ответ на гемоторакс может проявляться в раннем или позднем вариантах. Ранний ответ возможен в двух основных аспектах: гемодинамическом и дыхательном. Поздний ответ проявляется в двух формах: эмпиема и фиброторакс.
Степень тяжести патофизиологического ответа зависит от места повреждения, функционального резерва пациента и объема кровопотери [1].
Гемодинамический ответ является многофакторным ответом и зависит от тяжести гемоторакса в соответствии с его классификацией. Гемоторакс классифицируется в зависимости от количества кровопотери: минимальная, умеренная и массивная.
Минимальный гемоторакс определяется как кровопотеря без значительных гемодинамических изменений. Так, например, кровопотеря до 750 мл у пациента с весом 75 кг обычно протекает без какого-либо значительного гемодинамического ответа и классифицируется как минимальный гемоторакс. Гемодинамический ответ часто корректируется в зависимости от количества кровопотери, основного заболевания и места повреждения.
Если у пациента в плевральной полости уже имеется спаечный процесс, спайки могут ограничивать количество кровопотери, особенно из источников низкого давления, и способны спасти жизнь.
Кровопотеря более 30 % объема крови (1500–2000 мл) обычно связана с геморрагическим шоком (массивным гемотораксом) [3].
Респираторный ответ. На респираторную реакцию влияют многочисленные факторы. Дыхательная недостаточность, связанная с травмой, может возникнуть прямо или косвенно.
Косвенными причинами дыхательной недостаточности являются легочная инфекция, фиброторакс как позднее осложнение и травмы у пациентов с основным заболеванием.
Дыхательная недостаточность, связанная непосредственно с травмой, возникает в результате прямого повреждения легких, грудной стенки и сердца или системного ответа в форме ОРДС в результате диффузного альвеолярного повреждения с увеличением проницаемости капилляров [4].
Физиологическое разрешение гемоторакса. Дефибринация гемоторакса начинается через несколько часов после его образования. Некоторая степень дефибринации гемоторакса приводит к неполному свертыванию. После того как произошел лизис гемоторакса путем воздействия плевральных ферментов, увеличивается концентрация белка. Внутриплевральное гиперосмотическое давление создает положительный осмотический градиент и способствует образованию плеврального выпота.
Таким образом, относительно небольшое количество крови в плевральной полости может создавать эффект, аналогичный влиянию хронических субдуральных гематом, с течением времени втягивая жидкости и вызывая большой выпот с небольшим фактическим содержанием крови [3].
Поздняя физиологическая системная реакция. К поздним физиологическим реакциям гемоторакса относятся эмпиема и фиброторакс.
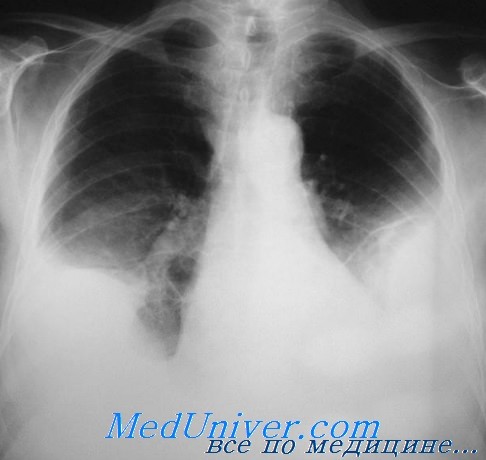
Первичное или вторичное инфицирование гемоторакса завершается эмпиемой. Бронхотрахеальные повреждения, травмы пищевода, диафрагмальные и субдиафрагмальные повреждения, скопление жидкости в субдиафрагмальной области и постхирургическое инфицирование способствуют развитию посттравматической эмпиемы (рис. 1) [5].
Рис. 1. Рентгенография грудной клетки; левосторонний гемоторакс после тупой травмы
Фиброторакс возникает в результате отложения фибрина на плевральных поверхностях. Недренируемая плевральная жидкость независимо от ее происхождения вызывает воспалительный ответ и приводит к воспалительному процессу на поверхности висцеральной и париетальной плевры. Стенки грудной клетки и диафрагма также поражаются аналогичным процессом, что в целом приводит и к поражению легочной ткани. Поражение легких ограничивает дыхательную функцию и, как правило, уменьшает объем легких [6].
Клинические проявления. При травмах грудной клетки клинические проявления зависят от механизма повреждения и перечня вовлеченных органов. Пациенты, перенесшие тупую травму грудной клетки, подвергаются значительному риску, который связан с характером травмы, осложнениями и смертностью [7]. В отличие от проникающей травмы грудной клетки биомеханическая сила, необходимая для получения значительного тупого повреждения грудной клетки, часто приводит к множественным травмам, включая травмы живота, головы и конечностей [8].
Тупые травмы грудной клетки. Тупые травмы грудной клетки могут вызывать гемоторакс, ушиб легкого, разрыв легочной артерии, травматическую легочную псевдокисту, легочную гематому, травматическую асфиксию и повреждения костного скелета. Множественные переломы ребер являются наиболее распространенными последствиями при тупых травмах грудной клетки и встречаются примерно в 36–50 % случаев (около 36 % с правой стороны и 51 % с левой стороны).
Небольшой гемоторакс может быть пропущен во время физического обследования и даже рентгенографии грудной клетки.
Повреждения грудной стенки подразделяются на простые и сложные.
Простые повреждения грудной стенки состоят из менее чем трех переломов ребер и поверхностных повреждений мягких тканей. Этот тип травмы обычно можно лечить консервативно.
Переломы трех или более ребер и флоттирующий перелом грудной клетки относятся к категории сложных повреждений грудной стенки и часто могут быть связаны со значительной степенью гемоторакса.
Гемоторакс может развиться через некоторое время после получения травмы. Возможным механизмом развития отсроченного гемоторакса является смещение сломанных ребер с разрывом паренхимы легких, повреждением диафрагмы или разрывом межреберных сосудов [1, 9].
Тупые внутригрудные травмы. Повреждения сосудов при тупых внутригрудных травмах обычно приводят к большим гемотораксам. Разрыв больших сосудов и травмы сердца могут привести к кровотечениям в плевральное пространство и последующей сосудистой ишемии. Реже при небольших сосудистых повреждениях могут возникать кровяные сгустки, которые способны остановить кровотечение.
В зависимости от характера и локализации повреждения меняется симптоматика, которая варьирует от менее тяжкой до тяжелой. Респираторные проявления, связанные с большим гемотораксом, а также тупость при перкуссии и отсутствие дыхательных шумов отмечаются как типичные признаки и симптомы при этой патологии [1, 4, 10].
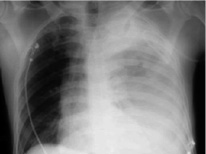
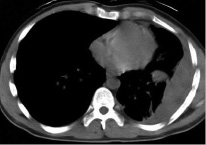
Проникающая травма. Наиболее распространенной причиной гемоторакса при проникающих ранениях является прямое повреждение сосудов грудной клетки. Также не следует упускать из виду и повреждения других внутригрудных структур, включая повреждения паренхимы сердца и легких. Травма паренхимы легких при проникающих ранениях грудной клетки очень распространена и обычно самоограничена, но эти повреждения обычно приводят к гемопневмотораксу (рис. 2) [11].
Рис. 2. Гемоторакс при проникающей травме. Рана, прикрытая сгустком, при удалении которого кровотечение возобновляется
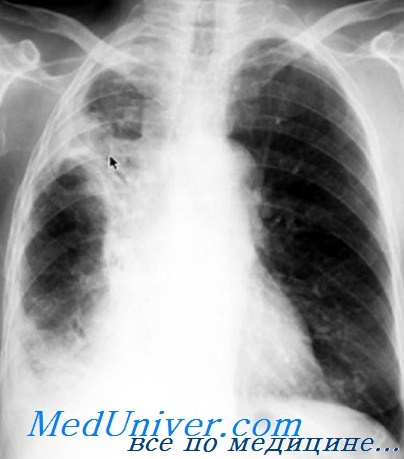
Клинические проявления при травматическом гемотораксе. В случае травмы грудной клетки следует провести тщательный и точный медицинский осмотр. Кровь в плевральной полости распространяется в положении лежа на спине и может быть легко пропущена во время физикального осмотра. Настоятельно рекомендуется также выполнять физикальное обследование пациента в вертикальном положении или в небольшом обратном положении Тренделенбурга, чтобы выявить меньшие гемотораксы. Менее 500 мл крови в костофреническом угле можно не заметить при физикальном обследовании (рис. 3).
Рис. 3. Левосторонний гемоторакс и ателектаз левой нижней доли
Гемоторакс также может возникнуть в результате внутрибрюшной травмы. Возможность повреждения органов брюшной полости, например селезенки, печени, желудка или сосудов, должна быть рассмотрена в каждом случае гемоторакса и особенно в случае встречающегося диафрагмального повреждения [12].
Лечебно-диагностическая система. Лечение гемоторакса подразделяется на периоды: в раннюю фазу (к примеру, при геморрагическом шоке, нарушениях дыхания или свернувшемся гемотораксе) и в позднюю фазу (при фибротораксе и эмпиеме плевры).
Источник