Эксперты рассказали, как коронавирус убивает человеческий организм
Каждый день по всей планете регистрируют новые случаи заражения COVID-19. По данным Всемирной организации здравоохранения (ВОЗ), болезнь уже выявили у почти двух миллионов человек, из которых более 123 тысяч стали жертвами коронавируса. Разные страны принимают беспрецедентные меры по сдерживанию инфекции, в числе которых всеобщая самоизоляция населения. Тем не менее до сих пор не все люди осознали опасность, с которой столкнулись. Разбираемся, почему в зоне риска находится каждый из нас, а также как коронавирус убивает человеческий организм.
Как коронавирус попадает в организм и убивает его
Фото: портал мэра и правительства Москвы/Денис Гришкин
Член-корреспондент РАН, заместитель директора по научной работе Университетской клиники МГУ имени Ломоносова Симон Мацкеплишвили напомнил, что коронавирус SARS-CoV-2 попадает в человеческий организм через слизистые оболочки. Также существует риск заражения воздушно-капельным путем, что происходит, когда заболевший человек чихает или кашляет. В результате этого из его дыхательных путей выбрасывается аэрозольное облако с мельчайшими частицами жидкости, содержащими вирус.
«Вне зависимости от способа заражения вирус попадает в дыхательные пути и проникает в клетки, к которым смог «подобрать ключ». Сам по себе коронавирус похож на колючий шар с шипами. Этими шипами он связывается с определенным белком нашего организма, который называется ангиотензинпревращающим ферментом 2 (АПФ2), и, соответственно, может инфицировать только те клетки, на поверхности которых этот белок есть, в частности клетки легочного эпителия, которыми выстланы альвеолы легких», – пояснил специалист в беседе с Москвой 24.
После того как вирус попадает в клетки альвеол, он начинает быстро размножаться, отметил Мацкеплишвили.
Кроме того, по словам специалиста, коронавирус обладает специфическим влиянием на лимфоциты: уменьшает их количество, а также снижает сопротивляемость организма к инфекциям. Все это приводит к тому, что ткань легких, поврежденная SARS-CoV-2, становится мишенью и для бактерий, которые более-менее мирно обитают в дыхательных путях, активизируясь при малейшей возможности.
«В итоге развивается тяжелая вирусно-бактериальная пневмония. Важно сказать, что она развивается не у всех пациентов. Предрасполагающими факторами являются сопутствующие заболевания легких, пожилой возраст, сахарный диабет, сердечные недуги», – отмечает Мацкеплишвили.
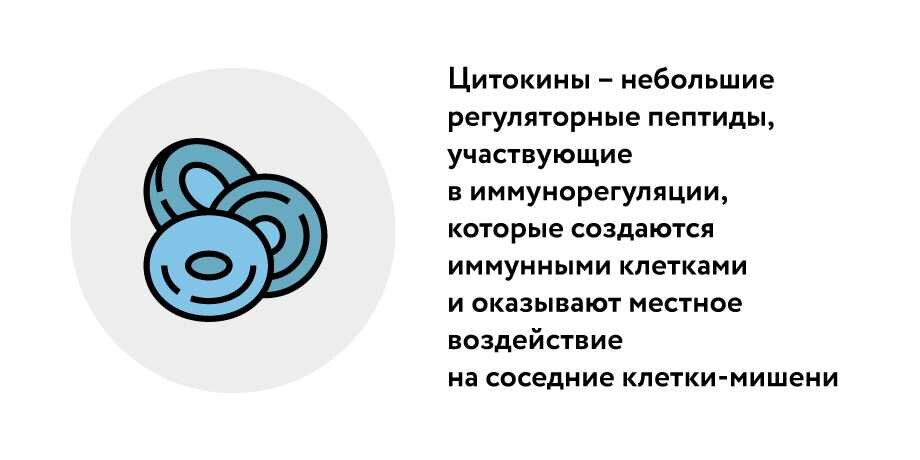
В этот момент на выручку организму приходит иммунная система, которая начинает бороться не только с вирусом, но и с бактериями, накапливающимися в легких.
По словам Мацкеплишвили, этот процесс приводит к массивному повреждению легочной ткани, в том числе не пораженной вирусом или бактериями. Помимо этого, цитокины приводят к расширению сосудов и накоплению жидкости в легких, развивается интерстициальный или некардиогенный отек легких.
Фото: Агентство «Москва»/Александр Авилов
«Все это приводит к нарушению главной функции легких – насыщения крови кислородом, в результате чего состояние больного резко ухудшается, развивается острый респираторный дистресс-синдром», – подчеркнул врач.
В свою очередь, профессор РНИМУ имени Пирогова, врач-пульмонолог Александр Карабиненко пояснил Москве 24, что заболевания, вызванные вирусной инфекцией органов дыхания, действительно могут заканчиваться тяжелой пневмонией. Однако при коронавирусе такие осложнения наблюдаются чаще.
«Но, к счастью, больше чем в 90% случаев идет легкая форма течения болезни, не требующая госпитализации», – пояснил специалист.
По словам Мацкеплишвили, основным методом лечения при остром респираторном дистресс-синдроме является искусственная вентиляция легких либо экстракорпоральная мембранная оксигенация, когда «кровь насыщается кислородом за пределами организма, забирается и возвращается через специальные трубочки». Кроме того, медики параллельно снижают активность патологического процесса в легких с помощью антител и гормонов.
«При пневмонии совместное действие иммунитета, прямой противоинфекционной терапии в виде антибиотиков и (при наличии) противовирусных препаратов, вспомогательного лечения приводит к тому, что человек выздоравливает», – объяснил врач.
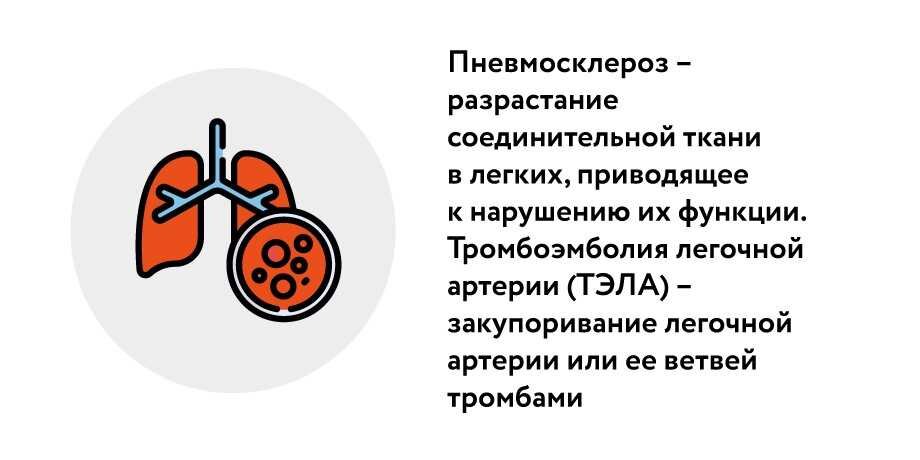
Однако, по мнению Карабиненко, даже выздоровевший пациент после тяжелого течения болезни может получить серьезные осложнения. «Такие как тяжелый пневмосклероз, легочно-сердечная недостаточность, тромбоэмболия легочной артерии и так далее. Все это может быть, но только в тех ситуациях, когда люди имеют дополнительные условия для этих осложнений», – заключил пульмонолог.
Можно ли переболеть без последствий?
Фото: Агентство «Москва»/Александр Авилов
Как заявляют специалисты, тяжелая форма заболевания возникает чаще у пациентов, которые имеют сопутствующие заболевания, например, сахарный диабет, болезни сердца, астму или онкологию. Мацкеплишвили добавил, что с учетом этого половина людей переболеет COVID-19, практически «ничего не почувствовав».
По его словам, у таких пациентов после попадания вируса в организм иммунная система начинает эффективно с ним бороться и в большинстве случаев побеждает.
«Если же иммунная система не справляется, особенно если человек заразился очень большим количеством вирусных частиц (как и происходит у врачей, работающих в условиях максимальной вирусной нагрузки), болезнь будет протекать тяжелее, вплоть до развития пневмонии. Поэтому крайне важно постараться не встретиться с коронавирусом вообще, тогда все вышеуказанные осложнения пройдут стороной. И все будет хорошо», – заключил собеседник Москвы 24.
По данным ВОЗ на 15 апреля, коронавирусом в мире заражено уже более 1,9 миллиона человек, порядка 123 тысяч скончалось от инфекции. Больше всего больных COVID-19 выявлено в США, Испании, Италии и Германии. В России зарегистрировано 24 тысячи 490 случаев инфицирования. Победить болезнь удалось 1 986 пациентам, в то время как 198 человек стали жертвами инфекции.
Источник
«Человек неконтролируемо сгорает» Новый штамм коронавируса все чаще поражает молодежь. К чему готовиться россиянам?
Фото: Илья Питалев / РИА Новости
Основной причиной очередного пика коронавирусной пандемии в России называют распространение индийского варианта SARS-CoV-2. Считается, что этот штамм гораздо опаснее прежних. Правда ли, что коронавирус теперь все чаще поражает молодых, а его жертвы переносят заболевание тяжелее, чем год назад, и почему даже железный занавес не спасет Россию от новых мутировавших вариантов коронавируса, «Ленте.ру» рассказала врач-инфекционист Первого Санкт-Петербургского медуниверситета им. Павлова, эксперт некоммерческого фонда медицинских решений «Не напрасно» Оксана Станевич.
«Лента.ру»: Вы практически с самого начала работали с ковидными пациентами. Можете сравнить, чем отличаются волны пандемии?
Оксана Станевич: Прежде всего тем, что SARS-CoV-2 все время менялся. Даже во вторую волну вирус с точки зрения заразности и течения был другой. А сейчас к нам пришел еще более агрессивный вариант «дельта».
Но если сравнивать первую, вторую и третью волны по тому, как люди болели, то есть по клинической картине, все же некорректно говорить о том, что эти различия обусловлены лишь тем, что вирус мутирует.
Необходимо принимать во внимание сезон года, как меняется количество переболевших в разных возрастных группах населения, а также практику терапии в разных стационарах. Если в первую волну в основном это были пожилые люди, то с каждым следующим подъемом поступало все больше молодых пациентов.
Насколько сильно пациенты молодеют?
В первую волну основной группой поражения были люди старше 60 лет. Ну, а дальше возрастная планка опускалась все ниже и ниже. Соответственно, во вторую волну чаще всего госпитализировались пациенты 40-60 лет. Среди них были тяжелые, некоторые погибали. Сейчас имеется больше пациентов от 20 до 40 лет, в том числе и в тяжелом состоянии.
И «омоложение» вовсе не связано с тем, что вирус меняет свою тропность (от греч tropos — стремление к чему-либо, сочетаемость с чем либо — прим. «Ленты.ру»).
Просто те, кто старше 40, в основном уже переболели в первую и вторую волну. И вирус движется дальше — в ту возрастную группу, где еще остались неохваченные
А симптомы заболевания все-таки изменились? Главврач «Коммунарки» Денис Проценко рассказывал, что вирус стал более агрессивным. Сегодня человек с КТ-2, а завтра — уже в реанимации.
Клиника, в которой я работаю, изначально непрофильная для инфекционных болезней. С ковидом мы работаем, когда идет пик заболеваемости. Для третьей волны открылись сравнительно недавно. Поэтому мне нужно некоторое время, чтобы понаблюдать за пациентами и понять, насколько стремительно развитие болезни. Но хочу сказать, что и зимой, во вторую волну, у некоторых пациентов все развивалось достаточно динамично.
Также нужно принимать во внимание особенности стационаров. Возможно, в «Коммунарку» изначально везут более тяжелых пациентов со всей Москвы, поэтому ситуация и у них по-другому развивается. Мы на данный момент особой разницы в клинической картине не замечаем. Но с течением времени, конечно, необходим статистический анализ, чтобы понять, насколько клиническая картина при заражении индийским штаммом отличается от заражения другими.
Фото: Sumit Saraswat / Globallookpress.com / Keystone Press Agency
Как это можно сделать?
Для этого с помощью молекулярной диагностики — секвенирования — нужно точно установить, какой штамм вируса у пациента. А дальше провести экспертизу симптомов, анализов, особенностей течения. Причем сравнивать их по возрастам. Других способов доказать отличия научными методами нет.
Я уже говорила, что просто субъективно сравнивать волны между собой некорректно. Кроме того что вирус атаковал разные возрастные группы населения, были еще и разные практики терапии пациентов.
Сейчас мы уже, конечно, больше знаем о SARS-CoV-2, чем год назад. Многие средства, которыми пытались раньше спасать, не используем. Учли прошлые ошибки, сделали выводы. Это тоже влияет на разницу.
В России такие исследования проводятся?
Образцы вируса из некоторых больниц поступают в Российский консорциум по секвенированию коронавирусов, который относится к НИИ гриппа. Я знаю, что Санкт-Петербург, Москва, другие регионы сотрудничают с ним. Таким образом больницы получают информацию о том, какой именно вариант вируса у пациентов. А затем больницы могут уже сравнивать клиническую картину и делиться информацией друг с другом. Я думаю, что месяца через полтора-два можно будет говорить о каких-то первых результатах. Потому что сложно оперативно объединить данные из разных больниц — из-за разных терапевтических практик. В том числе из-за того, что всегда существует конфиденциальность информации.
Вы сказали, что по итогам прошлых волн были сделаны выводы и это позволяет на «продвинутом» уровне справляться с ситуацией. Что вы имеете в виду?
Понимание биологии вируса улучшилось. Стало ясно, что эффективных противовирусных средств нет, причем нет не только в России, но и во всем мире.
И совершенно точно есть некие генетические особенности у пациентов, которые предрасполагают к различным течениям инфекции
У пациентов любых возрастов может быть и легкая форма ковида, и острое течение, которое мы называем фульминантным, когда человек неконтролируемо сгорает. И никакие средства, никакие терапевтические подходы к лечению не оказывают на них никакого влияния. Причем никаких объективных, видимых предпосылок к тяжелым исходам у некоторых людей просто нет.
Очевидно, что имеется еще какой-то фактор, как-то связанный с неспецифическим или специфическим иммунитетом. Наверное, есть и другие причины. Невозможно сказать, к какой подгруппе относится тот или иной пациент. Возможно, к той, где все развивается по негативному сценарию. Именно поэтому важно привиться, чтобы не заболеть и не играть в русскую рулетку.
У вас в институте есть прогностический калькулятор течения болезни. Он может помочь?
Эта система по оценке тяжести пациентов, которую мы разработали в Первом медицинском университете. Но она позволяет оценить прогнозы и тяжесть течения ковида у тех, кто уже заболел и госпитализирован. Это больные, у которых регулярно берут анализы. Использовать этот подход для пациентов амбулаторного звена нельзя, потому что там нет возможности с такой частотой мониторить их состояние.
То есть мы сужаем круг до тяжелых и среднетяжелых пациентов. В их отношении действительно можем проверять, как течет их заболевание, где у них наступает ухудшение, за счет каких параметров, как можно оптимизировать терапию, надо ли ее менять. И мы можем с 90-92-процентной точностью определить прогноз течения болезни, понять, стоит ли опасаться смертельного исхода. Это можно предположить достаточно заблаговременно, за семь-десять дней. Мы можем оценить эффект проводимой терапии и предотвратить негативный исход.
Обычно врачи называют несколько факторов, которые гарантируют тяжелое течение: диабет, ожирение. Ваш калькулятор выдавал что-то неожиданное?
По нашим расчетам вышло, что с риском фатального исхода связан скорее низкий ИМТ (индекс массы тела), а не высокий. То есть для истощенных пациентов прогноз хуже. Как правило, это люди с патологиями почек или активной онкологией/онкогематологией.
Фото: Кирилл Брага / РИА Новости
Но нужно понимать, что расчеты основаны исключительно на данных пациентов нашего стационара. Мы не включали в факторы для прогностической шкалы сопутствующие заболевания, но повышение уровня глюкозы часто было ассоциировано с ухудшением прогноза.
То есть когда у пациента некомпенсированный диабет, или он до попадания в стационар не знал, что у него диабет, или принимал терапию, влияющую на обмен глюкозы (глюкокортикостероиды), — это плохо. Еще значение имеет наличие анемии — это тоже плохой признак
Остальные биохимические параметры меняются в ходе развития инфекции, потом более-менее восстанавливаются. Исключение — сниженные лимфоциты и общий белок у истощенных пациентов, а также измененные показатели почечной функции у пациентов с болезнями почек.
На своей странице в Facebook вы сказали, что пора начинать ревизию течения тяжелых форм инфекции, когда человек месяцами болеет СOVID-19. Что вы имели в виду?
Существует определенная группа пациентов, которые длительное время сохраняют вирус в резервуарах организма. Это ткани легких, кишечник, возможно, миокард и центральная нервная система.
Как правило, это пациенты с онкологией и системными заболеваниями крови — хронический лейкоз, лимфомы, а также с аутоиммунными патологиями — например, с системной красной волчанкой, плохо поддающейся терапии.
У одной нашей пациентки вирус выделялся 11 месяцев, это был рекорд. У других — полгода, три месяца, два месяца.
Эти пациенты просто вирусоносители или болеют с реальными симптомами?
Для окружающих пациенты заразны. Периоды болезни у них разные, в том числе есть фаза латентного, то есть скрытого течения. Также может развиться пневмония, которая способна привести к тяжелому течению. Для одной пациентки, которая болела полгода, все закончилось летальным исходом.
Вирус, который длительно находится в организме, накапливает мутации. И это как раз к вопросу, как возникают варианты SARS-CoV-2. Они могут появляться не только из других стран и, например, при переходе от животных, как было с норками в 2020 году.
То есть новые варианты вируса могут появляться в стране, даже если в ней закрыты все границы и никто не приезжает
Причем необязательно только пациенты с затяжным ковидом могут стать источником новых мутаций и эволюции вируса. Но в них мутации у вируса просто возникают чаще.
Сложность в том, что такие пациенты, месяцами имея положительный ПЦР по ковиду, не могут получить лечение основного заболевания. Рак у них не лечится чаще всего никак — ни химиотерапией, ни хирургически. Они оказались между небом и землей, в промежуточном положении между всеми системами.
Их не лечат по административным причинам или все же по медицинским — есть опасения, что терапия на фоне COVID может ускорить негативный прогноз?
Скорее это на уровне организации здравоохранения. Просто бюрократически эти пациенты не вписываются ни в одну категорию, для которой разработаны правила. К сожалению, у нас пока классификация течения коронавирусной инфекции находится в рамках парадигмы 2020 года, когда мы предполагали, что болезнь течет только остро.
Сейчас уже понятно, что она бывает затяжной и хронической. Определенным группам пациентов требуется особый подход. Их нужно лечить от основного заболевания, иначе оно прогрессирует, и в то же время необходимо обеспечить защиту медицинского персонала от заражения. Следовательно, для таких случаев нужны отдельные боксы.
Таких пациентов немного — один-три процента. Хочется, чтобы на них обратили внимание. И не только потому, что они крайне уязвимы, но и потому, что они могут быть резервуарами для формирования новых вариантов вируса. Кстати, теоретически здесь могла бы помочь вакцинация. Онкологических пациентов необходимо прививать до того, как они начнут лечение и заболеют ковидом из-за ослабленного на фоне лечения иммунитета.
Но прививка рекомендуется в том случае, когда рак в ремиссии и больной не получает никакого лечения?
Сейчас в инструкции к «Спутнику V» написано, что онкологических пациентов прививать можно, но с осторожностью. Конкретных алгоритмов там действительно не дается. Но инструкция на самом деле позволяет подбирать более гибкие условия. В международных рекомендациях по вакцинации указывается, что прививать от COVID-19 можно пациентов не только в ремиссии, но даже в стадии прогресса. Главное — сделать это перед лечением рака, пока иммунная система еще не ослаблена и могла бы выработать достаточный ответ на вакцину. И очень важно, чтобы эти знания донесли до врачей, которые часто дают таким пациентам медотвод.
Самый частый побочный эффект вакцины — это высокая температура. Не опасно ли это для раковых пациентов, не спровоцирует ли прогрессирование опухоли?
Нет, вакцины этому не способствуют. Мы уже давно перед лечением вакцинируем онкологических пациентов от других инфекций: менингококка, пневмококка — иначе они могут заболеть и погибнуть. В общем-то, вакцина от COVID-19 не такая реактогенная, как от того же менингококка. Там тоже температура — одна из самых частых реакций.
Есть ли научные данные о повторных заражениях коронавирусом?
Систематизированной научной информации именно по России нет, потому что в нашей стране невысокие темпы секвенирования. Но мировые данные показывают, что у переболевших новая инфекция возникает крайне редко, по крайней мере в течение 8-12 месяцев после выздоровления. Хотя в принципе это возможно.
Как правило, при повторном заражении болеют легче, поэтому мы их реже видим в стационарах, что тоже характерно. В данный момент практически все наши пациенты — еще не переболевшие и не привитые.
Израиль — одна из стран, которая отчиталась чуть ли не о тотальной вакцинации всего взрослого населения. Сейчас там очередная вспышка ковида. Почему?
Нужно понимать, насколько интенсивна эта вспышка. Очевидно, что она во много раз меньше, чем в России. Понятно, что несмотря на массовую вакцинацию там осталась большая группа непривитых — это подростки, дети и те, кому по тем или иным причинам от прививки лучше пока воздержаться. То есть о полной победе над вирусом нельзя говорить даже в наиболее прогрессивных в плане вакцинации странах. Вирус будет распространяться среди невакцинированных. Привитые все равно будут переносить болезнь гораздо легче. Снижение смертности и есть главная цель вакцинации.
Сейчас в пациентских чатах стали появляться реальные люди, утверждающие, что прививка не спасла их не только от болезни, но и от попадания на «вентилятор» в ковидной реанимации. Такое возможно или врут?
Во-первых, мы не знаем, какая была вакцина. К сожалению, из трех российских препаратов эффективность и безопасность официально задокументирована лишь у «Спутника».
И второй момент — никакая вакцина, в том числе импортная, полностью не предотвращает заражения. Изначально о стопроцентной эффективности вакцины никто не заявлял. А сейчас она может снижать эффективность при встрече с индийским штаммом.
Фото: Илья Питалев / РИА Новости
В-третьих, есть пациенты, которые не вырабатывают иммунный ответ на вакцину, даже если они здоровы. Такие у них индивидуальные особенности. Это не только о «Спутнике», а в принципе о любом препарате.
Но таких ничтожно малое количество. У подавляющего большинства иммунный ответ есть. Бывает, что он не такой интенсивный, как хотелось бы. То есть вакцина для них может оказаться менее эффективной. Заразиться они могут, но болеть будут легче.
И еще один важный момент — сроки после вакцинации. Адекватный иммунный ответ наступает через две недели после второй фазы вакцины. А бывает, что человек привился, а через три дня стал выдавать клиническую картину ковида. Это значит, что он подхватил вирус еще до вакцинации.
Сейчас в Москве появилась рекомендация делать ревакцинацию раз в полгода. Есть ли научные данные о том, насколько это обоснованно и эффективно?
Данных об эффективности ревакцинации через полгода еще нет, как, собственно, нет научных данных и о сроках. Мы точно не понимаем, с какой периодичностью ревакцинироваться — раз в полгода, раз в год или раз в два года. С момента внедрения вакцины в гражданский оборот прошло совсем немного времени, как раз около восьми месяцев. Как минимум нужен еще год, чтобы понять, насколько хорошо она «держит» иммунитет. Нам предстоит еще это проанализировать.
А если человек проверяет свои антитела и видит, что они на нуле. Что вы рекомендуете делать — прививаться или нет?
В первую очередь медицинское сообщество должно убедить привиться тех, кто еще не болел и ранее не вакцинировался. Как только они это сделают, вирус в популяции станет распространяться менее активно, так как мы прервем цепочку распространения вируса среди восприимчивых лиц, которые еще не болели.
Многие болели либо бессимптомно, либо наблюдались у врачей частным образом, то есть в официальном списке переболевших их нет. Сейчас всевозможными административными мерами их подталкивают к вакцинации. Что им делать?
Это сложный вопрос. Но если они сделают прививку, вреда для здоровья в любом случае это не принесет. Зато и уровень антител они могут получить выше, чем те, кто привился, но не болел перед этим.
Сейчас многие кинулись покупать сертификаты о вакцинации. Правоохранители говорят, что документы обычно поддельные. А в принципе есть ли какие-то биохимические анализы, с помощью которых можно увидеть, прививался человек или нет?
Допустим, это вакцина «Спутник». Если после вакцинации прошло достаточно времени, хотя бы 21 день, то по анализу крови можно посмотреть титр антител. Как правило, антитела вырабатываются у большинства. Группа, для которых вакцина неэффективна, очень маленькая. В этом случае можно как-то по-другому расследовать такие спорные случаи.
В связи с введением QR-кодов для вакцинированных возникла проблема у соотечественников, привившихся за рубежом импортными вакцинами. В России их сертификаты не признаются. Чтобы не лишиться многих социальных благ и работы, им придется делать еще и российскую прививку. Такое двойное наложение не вредно?
Минздраву, конечно, стоит включить импортные вакцины в список легальных на территории России. Но это все относится к регуляторным действиям. А на уровне обывателя это точно не опасно. Более того, международные медицинские сообщества и локальные рекомендации в Европе — например, рекомендации EBMT [Европейское общество по трансплантации костного мозга], подчиняющегося ВОЗ, — «Спутник» признают как работающую вакцину.
Источник