- Риск развития заболевания
- Что такое отношение шансов (OR)?
- Как учитывать влияние нескольких полиморфных маркеров?
- Расчет совокупного риска возникновения заболевания.
- Краткий обзор моделей наследования.
- Классификация медицинских рисков
- научный руководитель ООО «Спектрально-динамические системы» доктор медицинских наук, профессор Ростовцев В.Н.
Риск развития заболевания
Риск развития заболевания – это вероятность возникновения заболевания на любом этапе жизни пациента. Так как болезнь может проявляться у разных людей на разных этапах жизни, чаще всего риск рассчитывают как среднюю вероятность развития данного заболевания в популяции. В таком случае мы имеем дело с относительным риском развития заболевания.
Относительный риск рассчитывается путем сравнения рисков развития данного заболевания в группе людей, обладающих каким-либо общим признаком (к примеру, это могут быть пациенты с высоким уровнем холестерина — известного фактора риска развития ишемической болезни сердца или носители определенного генотипа какого-либо гена) и в контрольной группе, в которую входят люди случайным образом выбранные из общей популяции.
Допустим, риск развития данного заболевания в изучаемой группе выше чем в общей популяции в 1,5 раза. Это значит, что страдать от ишемической болезни сердца будет, предположительно, на 50% больше людей с высоким холестерином по сравнению с людьми из общей популяции. Такой процент не абсолютно точен, то есть, если наблюдать в течение жизни за людьми из выбранных групп, можно обнаружить что болезнь возникнет, к примеру, у 52% пациентов из группы с высоким холестерином. Такая разница может объясняться разного рода причинами, одна из которых — размер сравниваемых групп. Чем больше людей в группе, тем больше точность определения риска. Важно понимать, что полученный при сравнении групп риск развития заболевания относится к статистическим понятиям, так что индивидуальный риск развития для конкретного пациента и риск, подсчитанный для группы, в целом могут отличаться.
Создание модели расчета совокупного генетического риска включает два шага: 1) преобразование значения отношения шансов (OR – odds ratio) для конкретного полиморфного локуса в значение относительного риска и 2) вычисление значения совокупного относительного риска на основе значений рисков для локусов предрасположенности из первого шага.
Что такое отношение шансов (OR)?
Большая часть современных исследований генетической предрасположенности к многофакторным заболеваниям проводится с использованием подхода «случай-контроль». Задачей исследований является поиск аллелей генов, частоты которых значимо различаются в группах пациентов и здоровых индивидов.
Результаты обычно бывают представлены в виде отношения шансов (OR – odds ratio), значение которого представляет собой отношение шансов события в одной группе к шансам события в другой группе, или отношение шансов того, что событие произойдет, к шансам того, что событие не произойдет, то есть, выражаясь в терминах вероятностей:
Абсолютный риск возникновения заболевания, как правило, не может быть прямо измерен в исследованиях «случай-контроль», потому что соотношение пациентов и здоровых индивидов не соответствует их соотношению в популяции. Но, принимая некоторые допущения, мы можем оценить риск исходя из значений отношения шансов.
Известно, что для редких болезней относительный риск может быть аппроксимирован отношением шансов. В общем случае это допущение неверно для большинства распространенных многофакторных заболеваний. Однако, оказывается, что риск для генотипов может быть оценен из выражения отношения шансов, приведенного выше. Эти вычисления особенно упрощаются, если допустить, что здоровые индивиды являются случайной выборкой из той же самой популяции, что и пациенты, включая возможно заболевших людей, а не специально отобранной группой. Для увеличения размера выборки и статистической мощности исследования современные работы по полно-геномному поиску ассоциаций используют выборку здоровых индивидов, которая не соответствует пациентам по возрастным критериям и не гарантирует отсутствие заболевания у членов этой группы. То есть, она максимально корректно описывает случайную выборку из общей популяции. Следует отметить, что данное допущение чрезвычайно редко выполняется точно, но полученная оценка риска обычно довольно умеренна и смягчает отклонения от данного предположения. Исходя из этих предположений мы получаем возможность вычисления генетического риска для носителей предрасполагающего генотипа данного полиморфного маркера по отношению к среднему риску возникновения заболевания в популяции.
Как учитывать влияние нескольких полиморфных маркеров?
Для множества исследований последних лет было обнаружено, что мультипликативная модель риска адекватно описывает полученные данные и лучше подходит для описания результатов, чем альтернативные модели – доминантная и рецессивная. Это означает, что совокупный риск возникновения заболевания представляет собой произведение оценок риска для отдельных маркеров, то есть для маркеров g 1 и g 2 :
RR(g 1 ,g 2 ) = RR(g 1 )RR(g 2 )
При этом подразумевается допущение, что факторы риска независимы. Очевидным нарушением этого допущения является случай неравновесия по сцеплению нескольких маркеров. В этом случае для оценки риска используются комбинации аллелей этих маркеров.
Расчет совокупного риска возникновения заболевания.
Совокупный риск возникновения заболевания рассчитывается исходя из значений совокупного генетического риска для данной популяции и общего риска заболевания для популяции, представителем которой является исследуемый индивидуум (этническая принадлежность, пол, географическое происхождение и т.д.)
Таким образом, для оценки риска возникновения заболевания для конкретного пациента по сравнению со средним риском в популяции необходимо знание следующих исходных данных:
- Частоты аллелей и генотипов исследуемых полиморфных маркеров в популяции, которой принадлежит пациент
- Значения OR для исследуемых полиморфных маркеров и заболевания
- Значение популяционного риска возникновения заболевания
Краткий обзор моделей наследования.
Историю развития генетического анализа можно прочитать здесь, а ниже приведен краткий перечень основных моделей наследования и связанных с ними определений и допущений, которые используются для расчета генетического риска возникновения заболевания:
Источник
Классификация медицинских рисков
научный руководитель ООО «Спектрально-динамические системы» доктор медицинских наук, профессор Ростовцев В.Н.
Любой риск уменьшения ресурса здоровья индивида является медицинским риском. Диагностика риска столь же необходима для профилактики, сколь диагностика болезни необходима для лечения.
Диагностика риска может быть качественной (установление факта наличия риска) и количественной. Качественная диагностика, то есть выявление факта наличия риска является собственно диагностикой. Количественную оценку риска принято осуществлять в шкале процентов. Очевидно, что количественная оценка риска является более предпочтительной.
Основными объектами, для которых медицинские риски осмысленны, являются индивид, семья, род, народ, группа и популяция (Таблица 1).
Объекты оценки медицинских рисков
| Естественные объекты | Искусственные объекты |
| Индивид Семья Род Народ | Группа Популяция |
Отметим, что применение рисков или факторов риска, выявленных для одного объекта, для другого объекта, как минимум, неэффективно и, как максимум, невозможно.
В настоящей статье речь пойдет об индивидуальных медицинских рисках и, в большей мере, о нозологических рисках, диагностика которых для проведения индивидуального оздоровительно-профилактического консультирования имеет первоочередную значимость.
Индивидуальные медицинские риски (далее просто риски) можно разделить на основные типы, которые включают генетические, экологические, физиологические, психоэмоциональные и культурные риски. Каждый из этих типов рисков возникает на основе закономерностей биологического и социального наследования (генетики и социогенетики) и возрастает на основе закономерностей физиологии, включая метаболические и психофизиологические закономерности. Поясним, что к социогенетике мы относим закономерности социального наследования идентификаций, ценностей и убеждений [1, 2]. Эти закономерности связаны с процессами воспитания и образования, а также информирования и дезинформирования.
Закономерности генетики и социогенетики формируют предрасположенность к развитию тех или иных внутренних процессов в организме и подверженность действию тех или иных агентов и факторов внешней среды. Предрасположенности и подверженности детерминируют величины исходных генетических и социогенетических рисков, которые в большинстве случаев не превышают 30%. Но именно они являются основой для дальнейшего возрастания рисков. Темпы возрастания рисков определяют физиологические и психофизиологические закономерности онтодинамики метаболических, системных (в том числе иммунных), тканевых и органных физиологических процессов в конкретных условиях онтогенеза, то есть в условиях действия внешних экологических и социально-экологических агентов и факторов.
Генетические риски традиционно включают моногенные и полигенные риски (Таблица 3). В рамках существующих технологий медико-генетического консультирования определяют семейные генетические риски. Для оценки индивидуальных генетических рисков пока разработаны лишь теоретические предпосылки [3, 4]. Методологию оценок индивидуальных генетических рисков, как моногенных, так и полигенных, еще предстоит разработать.
Индивидуальные экологические риски непосредственно оценить невозможно. Это связано с тем, что степень индивидуальной подверженности действию экологических агентов и факторов колеблется от облигатной подверженности до полной устойчивости и это вносит определяющий вклад в величину индивидуального экологического риска. Степень подверженности определяется индивидуальным состоянием систем защиты здоровья, в том числе системы рефлексивной психической защиты здоровья [2]. А состояние систем защиты здоровья зависит от генетической и социогенетической гармоничности индивида.
Индивидуальные экологические риски включают физические, химические, биологические и социальные риски. Эти четыре класса экологических рисков соответствуют классам факторов и (или) агентов физического, химического, биологического и социального происхождения. Отметим, что на величины индивидуальных экологических рисков существенно влияют уровни гигиенической, биогигиенической, психогигиенической и нравственной культуры индивида, то есть его культурные риски.
Тип физиологических рисков включает классы нозологических и системных рисков. Физиологическими эти риски являются по двум причинам. Во-первых, они отражают физиологические процессы во всех системах организма. Во-вторых, все процессы до манифестации болезни являются физиологическими и связаны с первичными рисками. Заметим, что процессы после манифестации болезни являются патофизиологическими и связаны со вторичными рисками.
Нозологическими называются риски конкретных заболеваний. Соответственно, их оценки производятся относительно конкретных нозологических форм. Этот класс рисков наиболее адекватен мышлению врачей, представляющих современную европейскую медицину. Выявление нозологического риска является непосредственной основой проведения индивидуальной нозологической (первичной и вторичной) профилактики.
Важным достоинством нозологических рисков является возможность их количественной оценки. Шкала для оценки нозологических рисков представлена в таблице 2.
Шкала нозологических рисков
| ВЕЛИЧИНА РИСКА(%) | ИНТЕРПРЕТАЦИЯ ВЕЛИЧИНЫ РИСКА |
| 91-100 | Манифестация |
| 81-90 | Летентные процессы |
| 71-80 | Высокие риски |
| 51-70 | Актуальные риски |
| 31-50 | Низкие риски |
| 0-30 | Исходные риски |
Как видно из таблицы 2, шкала нозологических рисков включает все фазы генеза заболевания.
Системными мы называем риски функциональных дефицитов (дисфункций) конкретных систем организма (иммунной, эндокринной, мезенхимной, желудочно-кишечной, гепато-билиарной, психической и других). Выявление системного риска является основой для составления индивидуальной программы оздоровления, включая комплементарные назначения. К системным рискам относятся также различные индивидуальные отягощения (электромагнитные, геопатогенные, аллергенные, вирусные, бактериальные, грибковые, паразитарные, токсические и другие).
Особо отметим, что прямым, удобным и надежным способом выявления физиологических рисков (нозологических и системных) является спектрально-динамическая диагностика с помощью Комплекса Медицинского Спектрально-Динамического [5].
Психоэмоциональные риски включают, в качестве наиболее распространенных, депрессивные риски и импульсивные риски. Депрессивными мы называем риски, связанные с депрессивными состояниями. Их следует отличать от нозологического риска депрессии. Депрессивные риски наиболее распространены. Они связаны, в основном с гиподепрессивными состояниями (доклиническими формами, а, точнее, стадиями депрессивных состояний), которые сами по себе явных проявлений не имеют, однако существенно снижают функциональный тонус и ресурс систем организма и по принципу locus minoris существенно повышают те или иные физиологические риски.
Импульсивные риски это один из видов рисков деструктивного поведения, связанный с эксплозивными акцентуациями и психопатиями.
Социогенетические (культурные) риски включают нравственные и гигиенические риски. Нравственные риски являются следствием духовно-нравственных дефицитов и дисбалансов, которые снижают эффективность функционирования системы рефлексивной психической защиты здоровья и приводят к психозависимостям (алкоголизму, наркомании и т.д.) и ИППП (чаще в молодом возрасте), а также к психосоматозам (чаще в зрелом и пожилом возрасте). Гигиенические риски есть следствие дефицитов и дефектов воспитания и образования, которые препятствуют эффективному защитному поведению.
Все упомянутые типы и классы индивидуальных рисков систематизированы в таблице 3.
Классификация медицинских рисков
| ТИПЫ (фундаментальный аспект) | КЛАССЫ (прикладной аспект) |
| Генетические | Моногенные Полигенные |
| Экологические | Физические Химические Биологические Социальные |
| Физиологические | Нозологические Системные |
| Психо-эмоциональные | Депрессивные Импульсивные |
| Социогенетические (культурные) | Нравственные Гигиенические |
Приведенные в таблице 3 типы и классы индивидуальных рисков не являются независимыми и должны рассматриваться в совокупности и системном взаимодействии. В различных ситуациях эти риски, как минимум, суммируются (аддитивные взаимодействия рисков) и, как максимум, перемножаются (мультипликативные взаимодействия рисков). Это что касается ситуативных взаимодействий, то есть взаимодействий на небольших отрезках времени порядка месяцев и менее. На больших отрезках времени (порядка лет и более) имеют место и работают закономерности взаимопорождения рисков. Закономерности взаимопорождения рисков отражены на схеме 1.
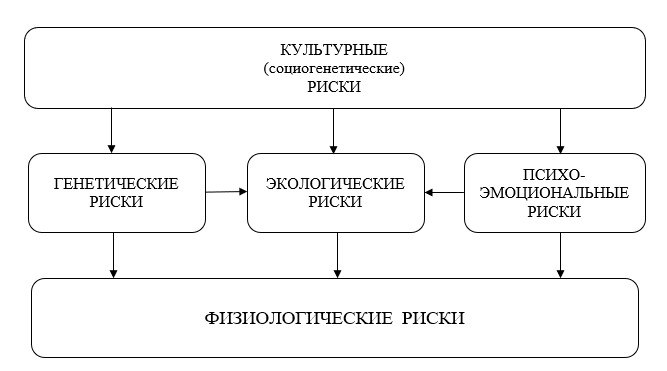
Схема 1. Основные взаимопорождения рисков
Из схемы 1 видно, что социогенетические риски порождают генетические, экологические и психоэмоциональные. Генетические риски порождаются низкой культурой брачного выбора [4, 5]. Экологические риски порождаются низкой гигиенической культурой. Психоэмоциональные риски порождаются низкой (недостаточно высокой) духовно-нравственной культурой индивида. Генетические и психоэмоциональные риски мультипликативно умножают экологические риски. И все упомянутые риски в совокупности порождают физиологические риски.
Основные закономерности взаимопорождения рисков показывают, что физиологические риски (и системные, и нозологические) аккумулируют в себе все остальные риски и являются конечным проявлением сложных процессов рискогенеза. Именно поэтому диагностика физиологических рисков с помощью КМСД является наиболее адекватным и эффективным основанием индивидуальной первичной и вторичной профилактики.
Можно предположить, что развитие индивидуальной медицинской профилактики в обозримом будущем пройдет в три этапа. На первом этапе получит распространение диагностика (качественная) нозологических рисков и нозологическая профилактика. На втором этапе будут созданы системы автоматизации количественных оценок нозологических рисков, что в несколько раз повысит эффективность нозологической профилактики [6, 7]. На третьем этапе будут созданы интеллектуальные системы поддержки принятия медицинских оздоровительно-профилактических решений с использованием не только традиции нозологического мышления, но и традиций восточной медицины.
Источник



