- Что значит разорвалось сердце
- Разрывы сердца при инфаркте
- Вероятность разрыва сердца
- Классификация
- Причины разрывов сердца
- Диагностика
- Лечение разрыва сердца
- Осложнения и последствия
- Профилактика разрыва сердца
- Причины и клиника разрыва сердца
- Почему может возникнуть разрыв сердца?
- Основные клинические проявления состояния и его диагностика
- Оказание неотложной помощи пациенту
- Прогноз и дальнейшее наблюдение за больным
- Выводы
Что значит разорвалось сердце
Эту группу осложнений инфаркта миокарда составляют разрывы свободной стенки сердца (80% от общего числа разрывов) или межжелудочковой перегородки (15%), острая митральная регургитация вследствие разрывов сосочковых мышц (5%)
Разрывы сердца возникают при инфаркте миокарда в 3% случаев, чаще в первую неделю (в 50% случаев) первого, как правило, переднего обширного трансмурального «ИМ с зубцом Q» и у пожилых женщин В дальнейшем риск развития разрыва снижается по мере формирования постинфарктного рубца Разрывы сердца являются причиной летальности в 15% случаев и занимают 3-е место после ФЖ и КШ Частота разрывов сердца резко увеличивается по мере старения человека и составляет около 4% у лиц до 50 лет, 20% — у больных в возрасте 50—59 лет, более 30% — у лиц старше 60 лет Вероятность разрыва сердца не зависит от размера зоны некроза С высоким риском развития разрыва сердца связаны пожилой возраст, женский пол, первый передний обширный трансмуральный ИМ с более чем 20% зоной поражения ЛЖ, слабое развитие коллатерального кровообращения, нижняя локализация ИМ, наличие АГ или СД в анамнезе, чрезмерная двигательная активность в острый период ИМ, проведение ТЛТ позднее 14 ч от начала развития ИМ
Разрывы сердца обычно происходят в интервале от первых суток ИМ до 3 недель и имеют два пика в первые 24 ч и на 4— 7-й день от начала ИМ Подавляющая часть больных с разрывами сердца гибнет от гемоперикарда в течение нескольких минут Разрывы сердца могут быть
• ранними (возникают чаще, в 80% случаев), пик — 3—5-й дни ИМ, когда еще нет рубцевания,
• поздними — вследствие истончения некротизированного участка,
• наружными,
• внутренними,
• медленнотекущими,
• подострыми (в течение нескольких часов с клиническими симптомами нарастающей тампонады сердца, когда еще возможно помочь больному),
• острыми, одномоментными (с острой гемотампонадой) Наружные разрывы свободной стенки ЛЖ сердца (встречаются у 2—10% больных ИМ) с истечением крови из ЛЖ в полость перикарда (быстро заполняющей ее) и развитием тампонады сердца, чаще возникают между 1-м и 21-м днем и встречаются в зоне обширного (более 20% площади миокарда) трансмурального ИМ передней стенки или заднебокового сегмента ЛЖ (особенно у гипертоников) и в 10—20% случаев ответственны за больничную летальность от ИМ ЛЖ подвержен таким разрывам в 7 раз чаще, чем ПЖ Они часты у пожилых женщин (старше 60 лет) между 1-м днем и 3 неделями трансмурального ИМ и у гипертоников При проведении тромболизиса или ПЧ-КА это осложнение может наступить в течение первых 12 ч от начала ИМ Нередко оно не распознается при жизни и верифицируется на секции Эти разрывы классифицируются следующим образом
• 1-й тип — неожиданное щелевидное нарушение целостности миокарда через всю его толщу,
• 2-й тип — место эрозии охватывает зону инфаркта миокарда с постепенным углублением разрыва,
• 3-й тип — разрыв, связанный с имеющейся ложной аневризмой ЛЖ
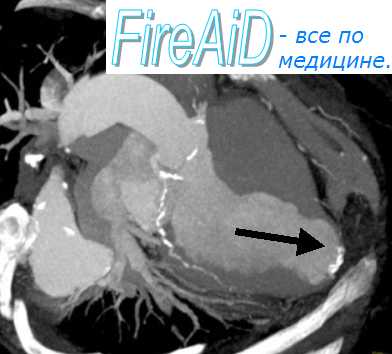
Выделяют и другие три типа разрывов появляющийся в течение первых 24 ч и охватывающий всю стенку сердца, возникающий вследствие эрозии миокарда в зоне некроза, формирующийся поздно и локализующийся на границе зоны некроза и здоровой ткани
Большая часть этих разрывов происходит в первые 1—4 дня (половина — в первые сутки), в период максимальной миомаляции и истончения миокарда (воспалительный приток нейтрофилов в зону ИМ, последующее размягчение и интенсивное рассасывание некротических масс), когда репаративные процессы только начинаются («где тонко, там и рвется»)
Причины разрывов миокарда истончение стенки ЛЖ, ослабление миокарда в зоне ишемии, выраженный некроз, попадание крови в зону ишемии (что ослабляет миокард); неблагоприятное влияние фибринолитиков на деградацию коллагена и его синтез; абсорбция коллагена вследствие наплыва лимфоцитов в зону ИМ; плохое развитие коллатералей; неадекватное моделирование миокарда; нагрузка на стенку миокарда в «жесткой» зоне некроза в период систолы и разрывы микроструктур миокарда; сохраняющееся высокое АД в первые дни ИМ; поздняя госпитализация (12—24 ч); сохраняющийся кашель, рвота или состояние психодвигательного возбуждения; распространенный ИМ (более 20% площади миокарда); возможное продолжение ИМ (поздние разрывы).
Ранние разрывы сердца возникают чаще при обширных «ИМ с зубцом Q», на границе между сокращающимся (нормальным) и некротизированным миокардом. Поздние разрывы чаще возникают в центре острой аневризмы (где нет миокарда, а имеется только перикард). Ранний тромболизис останавливает трансмуральный некроз миокарда и снижает риск разрыва наружной стенки сердца.
Разрыв свободной стенки ЛЖ частично вызван и тромболизисом. Так, летальность среди больных, получавших тромболитики, была несколько выше в первые 24 ч и частично обусловлена более частыми разрывами стенки ЛЖ. Чаще возникают разрывы боковой стенки ЛЖ, но может быть и разрыв нижней стенки миокарда.
Характеристика больных: возраст старше 60 лет, первый ИМ, отсутствие СН, долговременное повышение интервала ST на ЭКГ, длительная, рецидивирующая боль в грудной клетке, коллапс или медленное снижение АД, или электромеханическая диссоциация.
Клинические проявления наружного разрыва сердца зависят от скорости разрыва и представляют катастрофический синдром, приводящий к неминуемой смерти. В ряде случаев может развиваться неполный разрыв миокарда. Тогда в этой зоне формируются тромб и гематома, что предотвращает появление гемоперикарда. Со временем в том месте возникает псевдоаневризма (сообщается с полостью ЛЖ), которую выявляют на ЭхоКГ.
Если возникает быстрый и массивный разрыв (и электромеханическая диссоциация), то смерть от гемотампонады сердца наступает мгновенно: больной вскрикивает, хватается за сердце от резчайшей боли (часто в период кашля), теряет сознание и умирает за несколько минут (это самый частый вариант, наблюдается в 80% случаев). В период, предшествующий разрыву стенки ЛЖ, могут появляться: некупируемая (не реагирует на введение ЛС) интенсивная боль в сердце с частой иррадиацией в межлопаточную область, выраженная клиническая симптоматика КШ, обусловленная быстро нарастающей тампонадой сердца. Иногда разрыв миокарда может быть первым проявлением недиагностированного ИМ. На ЭКГ в этот период отмечают признаки обширного ИМ с выраженным повышением сегмента ST и наличием зубца Q в двух и более отведениях.
Источник
Разрывы сердца при инфаркте
Используйте навигацию по текущей странице

Вероятность разрыва сердца
Разрывы сердца возникают при инфаркте миокарда в 3% случаев, чаще в первую неделю (в 50% случаев) первого, как правило, переднего обширного трансмурального «ИМ с зубцом Q» и у пожилых женщин. В дальнейшем риск развития разрыва снижается по мере формирования постинфарктного рубца Разрывы сердца являются причиной летальности в 15% случаев и занимают 3-е место после фибрилляции желудочков и коронарного шунтирования.
Разрывы сердца обычно происходят в интервале от первых суток инфаркта миокарда до 3 недель и имеют два пика в первые 24 часа и на 4— 7-й день от начала инфаркта миокарда. Подавляющая часть больных с разрывами сердца гибнет от гемоперикарда в течение нескольких минут.
Классификация
По времени:
- ранними (возникают чаще, в 80% случаев), пик — 3—5-й дни инфаркта миокарда, когда еще нет рубцевания,
- поздними — вследствие истончения некротизированного участка,
По локализации
По клиническому развитию:
- медленнотекущими,
- подострыми (в течение нескольких часов с клиническими симптомами нарастающей тампонады сердца, когда еще возможно помочь больному),
- острыми, одномоментными (с острой гемотампонадой).
Наружные разрывы свободной стенки левого желудочка сердца (встречаются у 2—10% больных инфаркта миокарда) с истечением крови из левого желудочка в полость перикарда (быстро заполняющей ее) и развитием тампонады сердца, чаще возникают между 1-м и 21-м днем и встречаются в зоне обширного (более 20% площади миокарда) трансмурального инфаркта миокарда передней стенки или заднебокового сегмента левого желудочка (особенно у гипертоников) и в 10—20% случаев ответственны за больничную летальность от инфаркта миокарда. Левый желудочек подвержен таким разрывам в 7 раз чаще, чем правый желудочек. Разрывы часты у пожилых женщин (старше 60 лет) между 1-м днем и 3 неделями трансмурального инфаркта миокарда и у гипертоников.
Причины разрывов сердца
- Истончение стенки левого желудочка,
- Некроз стенки миокарда на всю толщу (трансмуральный инфаркт)
- Попадание крови в зону ишемии (что ослабляет миокард);
- Неблагоприятное влияние тромболитиков на организацию коллагена и его синтез в зоне инфаркта;
- Рассасывание коллагена вследствие наплыва лимфоцитов в зону инфаркта миокарда;
- Плохое развитие коллатералей;
- Неадекватное моделирование миокарда;
- Нагрузка на стенку миокарда в «жесткой» зоне некроза в период систолы и разрывы микроструктур миокарда;
- Сохраняющееся высокое АД в первые дни инфаркта миокарда;
- Поздняя госпитализация (12—24 ч);
- Сохраняющийся кашель, рвота или состояние психодвигательного возбуждения;
- Распространенный инфаркт миокарда (более 20% площади миокарда);
- Возможное продолжение инфаркта миокарда (поздние разрывы).
Диагностика
Анализ анамнеза заболевания и жалоб, когда появились боли в груди, слабость, с чем пациент связывает появление этих симптомов, были ли травмы грудной клетки, отмечал ли пациент приступы загрудинных болей ранее, имеет ли ишемическую болезнь сердца), переносил ли ранее инфаркт миокарда.
Физикальный осмотр. При аускультации сердца определяются характерные шумы. Этот шум часто сопровождается дрожанием в околосердечной области. При разрыве или отрыве папиллярной мышцы появляется выраженная недостаточность клапана, сопровождающаяся систолическим шумом над всей областью сердца, особенно над его верхушкой.
Определение тропонина Т или I крови помогает выявить наличие острого инфаркта миокарда.
Развернутая коагулограмма позволяет определить повышенную свертываемость крови, значительный расход факторов свертывания, выявить появление в крови продуктов распада.
Электрокардиография (ЭКГ). При разрыве сердца на ЭКГ продолжает определяться синусовый или замещающий его ритм. Определяется электромеханическая диссоциация – несоответствие между наличием ритма сердца на ЭКГ и отсутствием нормального тока крови (отсутствие пульса и артериального давления, или слабый пульс и низкое артериальное давление). Со временем нормальный ритм урежается (становится редким), сменяется единичными ударами сердца и развивается остановка сердца.
Эхокардиография (ЭхоКГ). При эхокардиографическом исследовании определяется расположение разрыва сердца, его размеры, оценивается накопление крови в полости перикарда (околосердечной сумки), выявляется изменение тока крови при нарушении функции клапанов сердца (например, при разрыве папиллярных мышц – внутренних мышц сердца, обеспечивающих движение клапанов).
Лечение разрыва сердца
Шанс дает только хирургическое лечение. Предоперационный период очень короткий, только во время подготовки операционной, так как оперативное лечение должно быть экстренным. В предоперационном периоде возможна попытка стабилизации гемодинамики. Для этого применяют:
- внутриаортальную баллонную контрпульсацию – имплантацию механического устройства для временной поддержки насосной функции сердца. Данный метод позволяет понизить нагрузку сердца и повысить кровоснабжение всех органов, в том числе собственных артерий сердца;
- внутривенное капельное введение растворов из группы нитратов;
- перикардиоцентез — уменьшает тампонаду сердца кровью.
Хирургическое лечение подразумевает открытую операцию, с ушиванием разрыва миокарда с постановкой заплаты и восстановление его кровоснабжения.
Осложнения и последствия
Каждый больной с разрывом сердца быстро погибает при отсутствии экстренного хирургического лечения. Даже пациенты с маленьким разрывом сердца, самостоятельно закрывшимся, крайне редко живут более 2-х месяцев без проведении операции.
Профилактика разрыва сердца
Профилактика возникновения ишемической болезни сердца:
- нормализация уровня холестерина в крови: отказ от приема жирной пищи, при наличии повышенного уровня холестерина – терапия холестерин-снижающими препаратами;
- отказ от курения;
- нормализация артериального давления (поддержание артериального давления в пределах от 90/60 мм рт.ст. до 140/90 мм рт.ст.).
- Своевременное обращение за медицинской помощью при появлении длительного (более 5 минут) приступа загрудинных болей.
- Своевременная диагностика и лечение ишемической болезни сердца обеспечивает профилактику инфаркта миокарда как основной причины разрывов сердца.
- Раннее полноценное лечение имеющегося инфаркта миокарда.
Разрыв сердца — одна из основных причин смерти пациентов с острым инфарктом миокарда. Частота разрывов сердца резко увеличивается по мере старения человека и составляет около 4% у лиц до 50 лет, 20% — у больных в возрасте 50—59 лет, более 30% — у лиц старше 60 лет. Вероятность разрыва сердца не зависит от размера зоны некроза. С высоким риском развития разрыва сердца связаны пожилой возраст, женский пол, первый передний обширный трансмуральный ИМ с более чем 20% зоной поражения левого желудочка, слабое развитие коллатерального кровообращения, нижняя локализация инфаркта миокарда, наличие артериальной гипертензии или сахарного диабета в анамнезе, чрезмерная двигательная активность в острый период инфаркта миокарда, проведение тромболитической терапии позднее 14 часов от начала развития инфаркта миокарда.
Источник
Причины и клиника разрыва сердца
Разрыв сердца — это нарушение целостности миокарда, приводящее к тому, что он не может выполнять свою работу. Среди причин РС выделяют инфаркт, острые и тупые травмы, расплавление абсцессов, а также происшествия во время открытых и малоинвазивных хирургических манипуляций. Иногда к необьяснимым причинам относят разрыв сердца от сильного страха. Проявления РС зависят от механизма и объема поражения.
Смертность от этого состояния очень высока. Если не будет оказана экстренная хирургическая помощь, человека невозможно спасти.
Почему может возникнуть разрыв сердца?

- Расслоение восходящей аорты;
- Абсцесс, вызванный инфекционным эндокардитом;
- Распад туберкуломы;
- Эхинококковая киста;
- Саркоидоз;
- Травмы сердца;
- Острый инфаркт миокарда;
Причины разрыва корня аорты сердца зачастую связаны с сифилитическим поражением и запущенным атеросклерозом, а также опухолевым процессом пищевода.
Травма сердца бывает тупой и проникающей. Также она может быть ятрогенной, то есть вызванной медицинскими вмешательствами, которые могут разорвать миокард, например:
- Диагностическая катетеризация, в том числе транссептальная пункция и биопсия эндокарда.
- Баллонная пластика клапанов.
- Транскатетерная имплантация аортального клапана.
- Перикардиоцентез.
- Установка временного или постоянного водителя ритма.
- Пластика митрального клапана.
Острый ИМ при обширном поражении или при наличии условий, может осложняться РС.
Факторы, повышающие риск разрыва сердца после ИМ следующие:
- Женский пол
- Возраст старше 60-65 лет
- Артериальная гипертензия
- Постинфарктная ишемия
- Позднее начало тромболитической терапии
Считается, что сердце может разорваться от страха, например, при взрыве петарды или нападении собаки, однако такие случаи крайне редки.
Основные клинические проявления состояния и его диагностика
Разрыв левого желудочка сердца при проникающей травме, аневризме, разрыв аорты сердца чаще всего происходят остро, внезапно для больного и проявляются такой симптоматикой:
- Интенсивные боли в груди, которые не проходят при приеме нитроглицерина и анальгетиков;
- Потеря сознания;
- Набухание яремных вен;
- Синюшность кожных покровов;
- Одышка.
Такие симптомы и угасание жизненных функций длятся около нескольких минут, после чего наступает остановка сердца и летальный исход.
При инфаркте миокарда, тупой травме, распаде абсцесса или туберкуломы, если дефект не большой и локализуется только в толще мышцы без вовлечения сердечной сумки, симптомы нарастают немного медленнее. Кровь подтекает в полость перикарда, возникает тампонада сердца, которая является причиной его остановки.
Как выглядит разрыв сердца на вскрытии, изображено на фото ниже:
В это время боли в груди становятся более интенсивными, пациент возбужден и встревожен, у него возникают отеки конечностей, боязнь смерти, цианоз кожи и одышка, переходящая в остановку дыхания.
При медленно прогрессирующем разрыве возможно провести инструментальную диагностику: ЭхоКГ, рентген органов грудной полости и электрокардиографию.
Оказание неотложной помощи пациенту
Лечение разрыва сердца требует оказания неотложной хирургической помощи и интенсивной терапии на догоспитальном этапе и в послеоперационном периоде.
На данный момент доступны такие оперативные методики:
- Ушивание разрыва на открытом сердце;
Установка окклюдера с помощью катетера;
- Протезирование клапанов и сосудов (аорты) донорскими, животными или искусственными материалами;
- Пересадка сердца;
- Пункция перикарда с целью устранения тампонады сердца;
- Коронарное шунтирование после проведения основной операции.
Медикаментозное лечение проводится в условиях отделения реанимации и интенсивной терапии с целью поддержания жизненных функций в восстановительном периоде. Если пациент своевременно и в стабильном состоянии доставлен в кардиохирургию, его шансы на выживание стремительно возрастают.
Часто больным показано переливание эритроцитарной массы, плазмы, альбуминов, солевых растворов для коррекции объёма циркулирующей крови и устранения гипоксии. Производится контроль за артериальным давлением, поскольку как гипер- так и гипотония могут стать причиной того, что разрыв аорты сердца повторится и нанесет ущерб жизненно-важным органам, сводя на нет старания хирургов.
Прогноз и дальнейшее наблюдение за больным
Прогноз зависит от типа, размеров, причины разрыва и гемодинамических расстройств, возникших после образования дефекта. На долю РС выпадает около 15% смертей в условиях стационара у пациентов с острым инфарктом миокарда.
Приблизительно 50% пациентов с разрывом сердца после ИМ погибают в течение 5 дней и 82% — в сроке последующих 2 недель реабилитационного периода. Такие неутешительные данные говорят о том, насколько важной является ранняя диагностика и лечение ИМ, поскольку шансы на благоприятный исход возрастают до 75%.
Если дефект сердечной стенки возникает вследствие острой или тупой травмы, шансы выжить составляют около 10-15%. Однако, если повреждение является осложнением врачебной манипуляции, прогноз благоприятный.
Больному, прошедшему оперативное вмешательство по коррекции дефекта, необходимо длительное наблюдение как в условиях стационара, так и амбулаторно.
Особенности восстановительного периода:
После операции все силовые нагрузки запрещены, поскольку существует риск повторного разрыва по рубцу или расхождение шва.
- Пациент находится под контролем кардиолога с регулярным проведением ЭхоКГ и ЭКГ.
- По отношению к сопутствующим заболеваниям должны быть приняты активные меры.
- Если пациенту установлен искусственный клапан, показана пожизненная антикоагулянтная терапия.
Для того, чтобы обезопасить себя от возможных повторных разрывов, необходимо пересмотреть уклад жизни и внести в него некоторые изменения, такие как:
- Отказ от алкоголя и табакокурения
- Уменьшение употребления пищевой соли
- Замена животных жиров растительными
- Физическая активность, учитывая возможности сердца и сосудов
- Профилактика инфекционных заболеваний (своевременная вакцинация)
Выводы
Разрыв сердца – это тяжелое, довольно редкое, однако угрожающее жизни состояние, которое требует быстрого реагирования со стороны медицинских работников. Несмотря на то, что прогноз на выживание критически низкий, все же есть шанс проведения хирургического вмешательства для коррекции образовавшегося дефекта и реабилитации пациента.
Для подготовки материала использовались следующие источники информации.
Источник

 Установка окклюдера с помощью катетера;
Установка окклюдера с помощью катетера; После операции все силовые нагрузки запрещены, поскольку существует риск повторного разрыва по рубцу или расхождение шва.
После операции все силовые нагрузки запрещены, поскольку существует риск повторного разрыва по рубцу или расхождение шва.

