- ИЦН при беременности: страхи и реальность
- Давайте разберемся, что же это такое
- Виды ИЦН
- Ждем малыша в срок! Или что такое истмико-цервикальная недостаточность?
- НАРУС
- Истмико — цервикальная недостаточность (ИЦН)
- Что такое ИЦН и чем она опасна?
- Виды и причины истмико-цервикальной недостаточности
- Симптомы ИЦН
- Диагностика ИЦН
- Лечение ИЦН
- Соблюдение режима
- Роды при ИЦН
ИЦН при беременности: страхи и реальность
Беременность — это не только прекрасный период в жизни женщины, но и сложный с точки зрения медицины. Процесс вынашивания может проходить легко, а может сопровождаться осложнениями различной степени тяжести.
Невынашивание / недонашивание беременности является одной из актуальных проблем современного акушерства. Частота невынашивания беременности составляет 10–25%. Среди факторов, приводящих к невынашиванию беременности, одно из лидирующих мест занимает истмико-цервикальная недостаточность (ИЦН).
На долю ИЦН приходится 30–40% потерь беременности во 2 триместре и в каждом 3-м случае преждевременных родов в 3 триместре причина — ИЦН. Риск преждевременных родов при ИЦН увеличивается в 16 раз.
Частота ИЦН в популяции от 1,5 до 13,5% (по данным разных исследований).
ИЦН является одной из ведущих причин прерывания беременности в сроке 22–27 недель, когда масса плода составляет 500–1000 гр и исход для ребенка является неблагоприятным по причине глубокой недоношенности.
Ранняя диагностика и профилактика ИЦН позволяет снизить частоту потерь беременности, рождения недоношенных детей и, связанных с этим, смертности и нарушений здоровья новорожденных.
Давайте разберемся, что же это такое
Сначала немного анатомии. Ребенок в течение всего срока вынашивания находится внутри матки, которая представляет собой мышечное полое тело, перешеек и шейку матки, закрывающую вход в матку до момента родов. Шейка и перешеек состоят из соединительной и мышечной тканей. В верхней части матки, ближе к внутреннему зеву, находится мышечная ткань, которая образует кольцо-сфинктер. Его основная задача — удержать плодное яйцо внутри матки и не дать опуститься раньше времени.
В некоторых случаях кольцо ослабевает и перестает справляться с увеличивающейся нагрузкой.
Таким образом, ИЦН — это патологическое состояние перешейка и шейки матки во время беременности, при котором они не способны противостоять внутриматочному давлению и удерживать плод в полости матки до своевременных родов.
Виды ИЦН
На основании причин разделяют на органическую и функциональную.
Органическая ИЦН формируется из-за предшествующих травм шейки матки при родах (разрывы), при выскабливании (аборты, выкидыши, диагностические выскабливания), при лечении патологии шейки матки (конизация, диатермокоагуляция). В результате нормальная мышечная ткань шейки замещается на рубцовую, которая менее эластична, более ригидна и не может удержать содержимое матки внутри.
Функциональная ИЦН развивается вследствие врожденного нарушения соотношения мышечной и соединительной ткани или при нарушении ее восприимчивости к гормональной регуляции (может наблюдаться у женщин с различными нарушениями функции яичников, может быть врожденной). У женщин с пороками развития матки часто наблюдается врожденная форма ИЦН.
И при органической, и при функциональной ИЦН шейка матки не способна сопротивляться давлению растущего плода, что приводит к ее раскрытию. Плодный пузырь выпячивается в канал шейки, что часто сопровождается инфицированием оболочек и самого плода. Иногда в результате инфицирования происходит излитие околоплодных вод и прерывание беременности.
Таким образом, в зоне риска находятся беременные, ранее перенесшие травму либо хирургическое вмешательство на матке (аборты, разрывы шейки матки, применение акушерских щипцов в родах, конизация шейки матки), имеющие хроническое воспаление шейки матки или гормональные нарушения. Сложность диагностики этой патологии в том, что она протекает практически бессимптомно. В первом триместре признаком ИЦН может служить кровомазание без болевых ощущений, во втором-третьем триместрах кровомазание может сопровождаться дискомфортом в пояснице или животе.
Если у Вас имеются подобные проявления, незамедлительно обратитесь к специалисту!
Обычный осмотр акушера-гинеколога не всегда может выявить патологические изменения, для полноты картины нужно УЗИ.
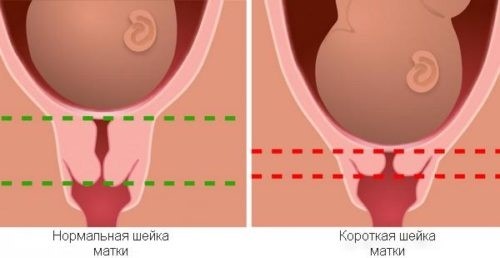
Самый эффективный способ — ультразвуковая диагностика: определение вагинальным датчиком длины шейки матки.
Врач УЗД может вовремя заметит укорочение шейки матки. Норма до 20 недель более 29 мм. Показатель менее 25 мм говорит об угрозе преждевременных родов или позднего выкидыша.
Признаком ИЦН является также расширение цервикального канала на 10 мм и более.
Обязательно необходимо проводить данное исследование в 11–14 недель беременности, 18–22 недели и 28–32 недели (то есть при проведении ультразвуковых скрининговых обследований). В других сроках — по показаниям.
В зависимости от срока обнаружения признаков ИЦН, акушерского анамнеза женщины акушер-гинеколог принимает решение о наблюдении, установке акушерского пессария, который снижает давление плода на матку, наложении на шейку шва, который предупредит вероятность преждевременных родов или использования вагинальной формы прогестерона до 34 недель беременности для профилактики преждевременных родов.
Также женщине необходимо соблюдать режим труда и отдыха. Операция наложения шва проводится под внутривенным наркозом, а после 37 недели шов или пессарий удаляются. При необходимости может назначаться антибактериальная терапия, лекарственные средства, нормализующие тонус матки. При нормальной акушерской ситуации в дальнейшем возможны роды через естественные родовые пути.
Чтобы вовремя диагностировать ИЦН соблюдайте график скрининговых исследований.
В нашем центре ведут прием профессиональные врачи акушер-гинекологи, имеющие большой опыт ведения беременных высокого перинатального риска.
Источник
Ждем малыша в срок! Или что такое истмико-цервикальная недостаточность?
Каждая будущая мама мечтает, чтобы ее малыш родился здоровым и гармонично развитым. Появление крохи в срок зависит от многих факторов. В этом номере журнала мы рассмотрим такое важное явление, как истмико-цервикальная недостаточность. А поможет разобраться в данном вопросе врач ультразвуковой диагностики Клиники «9 месяцев» Сокотухина Эльвира Рафисовна.
Что такое истмико-цервикальная недостаточность?
Истмико-цервикальная недостаточность (ИЦН) – это состояние, при котором перешеек (от лат. isthmus) и шейка (от лат. cervix) матки не справляются с запирательной функцией, то есть не в состоянии удержать растущий плод в полости матки и начинают преждевременно раскрываться.
По мере того, как малыш растет в животике, количество околоплодных вод увеличивается, из-за чего давление в полости матки возрастает, и нагрузка на шейку увеличивается.
При нормальном течении беременности шейка матки является своеобразным мышечным кольцом, которое не дает плоду раньше времени покинуть полость матки. Если же у женщины есть истмико — цервикальная недостаточность, то шейка испытывает повышенное напряжение, что, в отсутствии должного наблюдения и лечения, может привести к осложнениям, вплоть до выпадения плодного пузыря из полости матки и дальнейшего инфицирования. Это в свою очередь может вызвать угрозу выкидыша или преждевременных родов.
ИЦН встречается не так редко и является одной из причин привычного невынашивания беременности. Медицинская статистика такова, что в 30-40% случаев именно это состояние становится причиной преждевременных родов, а также самопроизвольных выкидышей (обычно во втором триместре беременности).
Откуда она берется?
Чтобы понимать, как развивается истмико-цервикальная недостаточность, остановимся подробней на строении матки.
Матка состоит из тела (именно здесь во время беременности развивается плод) и шейки, которая вместе с перешейком формирует в родах одну из составляющих родовых путей. Шейка матки по форме напоминает цилиндр или усеченный конус, а длина ее около 4 см. Со стороны тела матки шейка ограничена внутренним зевом, а во влагалище открывается наружным зевом. Она сформирована соединительной и мышечной тканью.
В области внутреннего зева располагается преимущественно мышечная ткань, которая формирует мышечное кольцо – сфинктер. Именно он должен удерживать плодное яйцо в полости матки. При повреждении сфинктера шейка матки не справляется со своей функцией и возникает истмико-цервикальная недостаточность.
Виды истмико-цервикальной недостаточности
Травматическая ИЦН развивается, если мышцы шейки матки были травмированы. На месте травмы возникает рубец из соединительной ткани.
В отличие от мышечной, соединительная ткань не способна растягиваться, что и становится причиной недостаточности.
Травматизация шейки матки может происходить во время любой процедуры, связанной с ее расширением: аборты, диагностические выскабливания и выскабливания после выкидышей, роды, ЭКО.
Функциональная ИЦН возникает по разным причинам, но чаще всего данный вид недостаточности связан с гормональными сбоями, такими как недостаток прогестерона или избыток мужских гормонов – андрогенов.
Недостаточность может развиваться на ранних сроках беременности, примерно с 11-й недели. Именно в это время начинает работать поджелудочная железа плода, вырабатывающая мужские гормоны. И если у будущей мамы их количество повышено или имеется чувствительность к ним, то мышцы шейки матки ослабевают, что приводит к ее раскрытию.
ИЦН также может развиться при многоплодии, поскольку нагрузка на шейку матки больше, чем при обычной беременности.
Наиболее распространенные причины ИЦН
• Травмирование шейки матки во время абортов, выскабливаний, гистеросальпингографии (проверка проходимости труб) и других гинекологических манипуляций.
• Разрывы шейки матки в предыдущих родах (сложные роды, наложение акушерских щипцов, вакуум, ручной контроль матки).
• Операции на шейке матки (конизация, диатермокоагуляция, ампутация шейки).
• Генитальный инфантилизм, то есть задержка полового развития с наличием в зрелом возрасте анатомических и функциональных половых особенностей, характерных для детского и юношеского возраста.
• Избыток андрогенов (расслабляют шейку матки).
• Недостаток прогестерона.
• Многоводие.
• Многоплодие.
• Крупный плод.
• Экстракорпоральное оплодотворение (ЭКО).
• Аномалии развития половых органов.
Можно ли почувствовать ИЦН?
Иногда истмико-цервикальная недостаточность может протекать без выраженных признаков. Женщина редко ощущает какие-либо изменения, так как раскрытие шейки происходит либо с незначительной болью, либо даже без нее.
В некоторых случаях могут наблюдаться следующие симптомы ИЦН:
• дискомфортные ощущения в нижней части живота, которые могут перемещаться в поясничную область;
• ощущение распирания или давления снизу живота;
• редко появление колющих болей внутри влагалища;
• выделения слизистого характера из половых путей, часто с кровянистыми прожилками.
Как распознать истмико — цервикальную недостаточность?
На сегодняшний день «золотым стандартом» диагностики ИЦН является ультразвуковое исследование (УЗИ). Признаком ИЦН является укорочение шейки матки. Об угрозе прерывания беременности или преждевременного появления младенца на свет свидетельствует укорочение канала. Также при проведении УЗ-мониторинга можно обнаружить V-образное открытие шейки – характерный признак истмико-цервикальной недостаточности, который наблюдается как у рожавших, так и у нерожавших пациенток.
В то же время на вариабельность всех этих параметров влияют тонус матки и ее сократительная активность, низкое плацентарное прикрепление и степень внутриматочного давления.
Как часто необходимо делать цервикометрию?
Обычно ультразвуковое исследование шейки матки (цервикометрия) осуществляется в сроки УЗ-скринингов, то есть когда будущая мама приходит на плановые УЗИ. Женщинам с привычным невынашиванием во втором триместре, с наличием факторов риска или при подозрении на возможность возникновения ИЦН рекомендуется проводить динамическое исследование каждую неделю или раз в две недели.
Прогнозы при ИЦН
При истмико-цервикальной недостаточности показан полный покой. Важно оградить будущую маму от негативных факторов: стрессов, вредных условий труда, интенсивных физических нагрузок. Вопрос об условиях последующего ведения беременности решает акушер-гинеколог с учетом состояния пациентки и выраженности патологических изменений.
Если у вас выявлена истмико-цервикальная недостаточность, будьте спокойны и уверены, ведь своевременная диагностика, правильно выбранная тактика ведения беременности, лечебно-охранительный режим, а также благоприятный психологический настрой позволят вам доносить до положенного срока и родить здорового малыша.
Вовремя обратившись к врачу, вы обеспечите своему малышу благоприятные условия для дальнейшего роста и развития.
Источник
НАРУС
Истмико — цервикальная недостаточность (ИЦН)
Беременность без осложнений и патологий – это розовая мечта каждой женщины. Суровая реальность, к сожалению, часто преподносит неприятные сюрпризы. Одним из них может стать истмико-церквиальная недостаточность, или сокращенно ИЦН.
Что такое ИЦН и чем она опасна?
.JPG)
Она состоит из тела – мышечного полого мешка, в котором вынашивается ребенок, и шейки, закрывающей вход в матку. Совместно с перешейком шейка матки образовывает первую часть родовых путей. И шейка и перешеек состоят из двух видов тканей: соединительной и мышечной. Причем мышечная ткань сконцентрирована в верхней части шейки, у внутреннего зева матки. Мышцы образуют кольцо-сфинктер, которое не выпускает из матки плодное яйцо раньше времени.
Однако в некоторых случаях это самое мышечное кольцо оказывается неспособно выдержать увеличивающуюся нагрузку: вес плода и околоплодных вод, тонус матки. В результате под давлением плодного яйца шейка матки укорачивается и раскрывается раньше времени.
Чем же опасно ИЦН при беременности? Во-первых, раскрытая шейка матки провоцирует опускание плода, плодная оболочка попадает в канал матки. В этот период она может вскрыться буквально от любого резкого движения.
Во-вторых, влагалище женщины никогда не бывает стерильным. В нем всегда имеются различные бактерии, а часто и инфекции. В итоге происходит инфицирование плодной оболочки. В этом месте она истончается и может порваться просто под весом околоплодных вод.
Вскрытие плодного пузыря и излитие вод вызывают начало родовой деятельности. Таким образом, ИЦН становится одной из самых частых причин выкидышей на поздних сроках (до 22 недель), или преждевременных родов (с 22 до 37 недель).
Как правило, ИЦН развивается на сроке от 16 до 27 недель. В редких случаях патология может развиться раньше, даже на 11 неделе.
Виды и причины истмико-цервикальной недостаточности
В чем причины ИЦН? Они могут быть самыми разными, и в зависимости от причин, выделяют травматическую и функциональную недостаточность.
С первым видом все ясно из названия. Травматическая ИЦН развивается в том случае, если мышцы шейки матки были травмированы тем или иным образом. Из-за чего могут возникнуть травмы? Любая процедура, связанная с расширением шейки матки чревата ее травмой. Это и аборты, и выскабливания после выкидышей, и диагностические выскабливания. Кроме того, мышцы шейки матки могут быть травмированы в ходе родов, а также после ЭКО (экстракорпорального оплодотворения).
В этом случае механизм образования ИЦН при беременности крайне просто: на месте любой травмы возникает рубец из соединительной ткани. В отличие от мышечной, соединительная ткань не способна растягиваться, это и становится причиной недостаточности.
С функциональной ИЦН все несколько сложнее. Ее причины могут крыться в разных факторах. Однако чаще всего данный вид недостаточности связан с гормональными сбоями. Как правило, речь идет о недостатке прогестерона, или же об избытке мужских гормонов – андрогенов. Кстати, это вторая по частоте причина ИЦН.
.JPG)
Она вырабатывает мужские гормоны, и, если у матери их количество повышено или имеется чувствительность к ним, последствия не замедлят сказаться: мышцы в шейке матки ослабевают, и шейка раскрывается.
ИЦН может развиться и по более прозаичным причинам. Например, в том случае, если беременность многоплодная или же имеет место многоводие. В этом случае нагрузка на шейку матки больше, чем при обычной беременности, что также может привести к недостаточности. Не стоит забывать и о патологиях развития матки.
Симптомы ИЦН
К огромному сожалению, истмико-цервикальная недостаточность протекает бессимптомно. Лишь в некоторых случаях ИЦН на ранних сроках может проявлять себя примерно также как угрожающий выкидыш: мажущими кровянистыми выделениями, тянущими болями в животе, распирающие ощущения во влагалище. Обычно же симптомы у ИЦН при беременности отсутствуют.
Диагностика ИЦН
Из-за того, что ИЦН протекает практически бессимптомно, диагностировать ее очень сложно. Для этого необходимо регулярно посещать гинеколога и проводить вагинальный осмотр каждое посещение. К сожалению, многие врачи считают, что осматривать родовые пути достаточно при постановке на учет и уже в роддоме перед родами.
В итоге женщина посещает консультацию, однако врач проводит лишь измерение веса, размера живота и артериального давления. В таких условиях о диагнозе ИЦН при беременности женщина может узнать, когда уже будет поздно. Очень часто об том узнают уже после выкидыша или преждевременных родов при помощи особого исследования: гистеросальпингография – рентгеновский снимок матки и труб с использование рентгеноконстрастного вещества.
Конечно же, если у женщины ранее уже наблюдалась данная патология, за её здоровьем будут наблюдать куда более пристально. Впрочем, вы можете настоять на том, чтобы вагинальный осмотр проводился каждый раз при посещении гинеколога.
Во время осмотра врач должен обратить внимание на размягчение шейки матки, уменьшение ее длинны на начальной стадии ИЦН, и раскрытие шейки на более поздней стадии. Остается один вопрос, какая длинна шейки матки считается нормальной? Многое зависит от срока, ведь ближе к родам уменьшение длины считается нормальным:
- на сроке 24-28 недель: 35-45 мм;
- после 28 недели: 30-35 мм.
Впрочем, в распоряжении врача только его собственные ощущения и гинекологическое зеркало. И если внешний зев матки еще не открыт, гинеколог может только предположить ИЦН, а более точно поставить диагноз при помощи ультразвукового исследования.
Исследование проводится вагинальным датчиком. Отмечаются следующие факторы, которые позволяют определить, имеет ли место истмико-цервикальная недостаточность:
- длина шейки матки;
- наличие раскрытия внутреннего зева.
Если внутренний зев уже начал открываться, а внешний еще находится в закрытом состоянии, шейка матки принимает V-вид, и это хорошо видно на УЗИ.
Лечение ИЦН
Только после того, как будет точно установлен диагноз, а также причина патологии, можно приступать к лечению ИЦН при беременности. Без знания причины, как и в любом другом случае, подобрать адекватное лечение не получится.
Прежде всего, выделяют функциональную ИЦН, возникающую на фоне гормональных сбоев. В этом случае назначается гормональная терапия, призванная восстановить нормальный уровень гормонов. Прием препаратов продолжают в течение 1-2 недель, после чего повторно осматривают пациентку. Если ситуация стабилизировалась, и шейка матки больше не раскрывается, то прием препаратов продолжают, сохраняя постоянный контроль за состоянием беременной. Если же ситуация ухудшается, отдают предпочтение другим способам лечения.
Второй способ лечения ИЦН при беременности – установка разгрузочного пессария, его еще называют кольцом Мейера. Фактически, оно представляет собой небольшую конструкцию из пластика особой формы. Его помещают во влагалище, и оно поддерживает шейку матки, перераспределяет вес плода и околоплодных вод. Консервативное лечение ИЦН позволяет сохранить беременность.

Насколько бы не был полезен пессарий, это все-таки инородное тело, которое может спровоцировать дисбиоз влагалища. Во избежание этого у женщины регулярно берут мазки, а также проводят профилактическую санацию антисептиками. В редких случаях могут быть назначены антибиотики.
Снимают кольцо после 37 недели, или же в том случае, если начинается родовая деятельность.
В случаях, когда пластикового кольца явно недостаточно, избирается следующий метод лечения ИЦН при беременности: наложение швов. Внутренний зев матки сужается и сшивается не рассасывающимися нитками. Чаще всего используются шелковые.
На каком сроке проводится операция? В данном случае все определяется индивидуально. Чаще всего, швы накладывают на ранних сроках, то есть до 17 недель. В зависимости от индивидуальных показаний операция может быть проведена и позже, но не позднее 28 недель. В этом вопросе пессарий выгодно отличается от швов, он может быть установлен и на более поздних сроках.

Повышенный тонус матки при уже наложенных швах – это серьезный риск. Поэтому часто пациенткам назначают препараты, снижающие тонус матки, такие как магнезия и гинипрал, а также спазмолитики, например, тот же папаверин.
Снять швы можно в простом кабинете гинеколога на кресле. Делают это в следующих случаях:
- На 38 неделе, так как беременность уже считается доношенной, и в любой момент могут начаться роды;
- Если на любом сроке начинается стабильная родовая деятельность;
- Если околоплодные воды отходят или начинают подтекать, так как в этом случае есть риск инфицирования плода, и речь уже идет о срочном родоразрешении;
- Если наблюдаются кровянистые выделения;
При прорезывании швов.
Если швы снимают не в соответствующий срок, а по причине возникающих осложнений, врачи проводят коррекцию и лечение этих осложнений. После этого принимается решение, проводить ли повторную коррекцию.
К сожалению, у этой процедуры, как и почти у всех лечебных процедур, имеется ряд противопоказаний. В том числе:
- различные тяжелые заболевания матери;
- патологии развития плода;
- предлежание плаценты.
Соблюдение режима
Любая патология в течение беременности требует не только своевременного лечения, но и соблюдения того или иного режима. Истмико-цервикальная недостаточность не исключение. Женщине с этой патологией необходимо отказаться от лишних физических нагрузок, исключить половые контакты, побольше лежать. Пусть домашние дела за вас делают близкие. Не забывайте своевременно принимать все назначенные вам препараты.
.JPG)
Роды при ИЦН
Поскольку ИЦН – это, по сути, неспособность мышечного кольца оставаться в закрытом состоянии, часто роды при ИЦН проходят стремительно. Конечно, и здесь все индивидуально, и время родов может быть разным.
Своевременная терапия и соблюдение режима, как правило, помогают будущей маме доносить ребенка до положенного срока. Тогда женщину заблаговременно кладут в стационар, где она находится под постоянным наблюдением.
В случаях, когда роды все-таки начинаются до срока, ситуация складывается несколько более сложная. Очень важно своевременно попасть в роддом, и при этом быть во всеоружии, то есть, хотя бы с папой документов: обменная карта, полис, паспорт. Особенно важна обменная карта, так как в ней содержатся сведения о вашей беременности, которые необходимы акушерам для правильного ведения родов. Поэтому женщинам с ИЦН особенно важно носить все документы с собой.
К счастью, истмико-цервикальная недостаточность встречается все-таки достаточно редко. А современная медицина позволяет решить и эту проблему, причем без вреда для женщины и ее малыша. Поэтому данного диагноза бояться не стоит. Главное, соблюдать все рекомендации вашего врача.
Источник