- Гиперпластический полип прямой кишки — причины и лечение, нужно ли удалять
- Гиперпластический полип прямой кишки – что это такое
- Симптомы и диагностика полипов прямой кишки
- Лечение гиперпластических полипов прямой кишки
- Доброкачественные опухоли
- Толстая кишка
- Функции ободочной кишки
- Аномалии и пороки развития
- Полипы и полипоз
- Ювенильные полипы
- Гиперпластические (метапластические) полипы
- Аденоматозные (железистые) полипы
- Ворсинчатый полип (аденопапиллома)
- Полипоз толстой кишки (множественные полипы)
Гиперпластический полип прямой кишки — причины и лечение, нужно ли удалять
К предраковым заболеваниям относится гиперпластический полип прямой кишки. Нужно ли удалять его? Проктологи Юсуповской больницы придерживаются мнения большинства специалистов в области колопроктологии: любой полип подлежит удалению, поскольку из доброкачественного новообразования прямой кишки часто развивается колоректальный рак. Врачи отделения проктологии проводят раннюю диагностику полипов прямой кишки с помощью скрининговых методов, к которым относится гемато-тест. При выявлении следов крови в кале выполняют пальцевое исследование прямой кишки и ректороманоскопию.
Если у врача возникает подозрение на злокачественный характер новообразования, производится его биопсия с последующим гистологическим исследованием. Морфологи Юсуповской больницы обладают большим опытом выявления признаков атипии в макропрепарате и не допускают ошибок в интерпретации гистологической картины макропрепарата. Это позволяет хирургам выработать единственно верную тактику ведения пациентов с колоректальными новообразованиями. Удаление гиперпластических полипов прямой кишки проктологи проводят, применяя современную аппаратуру ведущих мировых производителей. Хирурги в совершенстве владеют всеми методиками операций на прямой кишке, виртуально проводят эндоскопические вмешательства и полостные операции.
Гиперпластический полип прямой кишки – что это такое
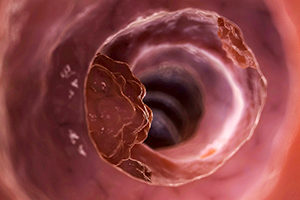
Полипом называется любое видимое возвышение над поверхностью слизистой оболочки полого органа. Полипы прямой кишки бывают опухолевыми и неопухолевыми. Гиперпластические полипы не являются опухолями. Они возникают в результате нарушения восстановительных процессов на ограниченном участке слизистой оболочки прямой кишки.
Гиперпластические полипы – это небольшие полиповидные образования, которые сохраняют нормальное морфологическое строение слизистой оболочки. В зонах выпячивания гистологи определяют увеличение общего количества желез. Это создаёт картину полиповидного утолщения слизистой оболочки. При исследовании под микроскопом гистологи часто обнаруживают картину атипии.
Симптомы и диагностика полипов прямой кишки
Проктологи выделяют 4 группы клинических симптомов гиперпластического полипа прямой кишки:
- Боли и неприятные ощущения (жжение, тяжесть в области заднего прохода и прямой кишки, анальный зуд, боли малом тазу);
- Патологические выделения из прямой кишки (кровянистые, слизистые, смешанные);
- Нарушение функции кишечника (поносы, сменяющиеся запорами, затруднения дефекации и учащённые позывы на низ);
- Наличие опухолевидного образования в прямой кишке.
В большинстве случаев гиперпластические полипы протекают без явных признаков заболевания или с симптомами нарушения функции толстого кишечника. В дебюте заболевания пациентов беспокоит дискомфорт в области прямой кишки, на который они не обращают внимания. Большинство симптомов при наличии гиперпластического полипа прямой кишки обусловлено сопутствующими заболеваниями. Симптомы, которые свойственны только гиперпластическим полипам прямой кишки, отсутствуют.
Частым проявлением гиперпластических полипов являются кровянистые выделения из прямой кишки. Они присутствуют у половины пациентов. Если происходит озлокачествление полипа, кровь в кале находит 85% больных.
Боли в животе являются вторым по частоте из симптомов у больных с полипами прямой кишки. Их причиной являются изменения в кишечной стенке, которая поражена гиперпластическим полипом или полипами, сопутствующими заболеваниями, выпадением и ущемлением полипа в заднем проходе. Чаще боль ноющая, не интенсивная, приступообразная, локализуется в левой половине или внизу живота. Частота боли в животе зависит от локализации полипа – расстояния от аноректальной линии. Болевой синдром выражен сильнее, чем выше от заднепроходного отверстия находится гиперпластический полип.
Полип, который расположен в анальном канале или в нижнем отделе ампулы прямой кишки, может выпасть из заднего прохода и самостоятельно отторгнуться, вызывая обильное кровотечение. Новообразование также может ущемиться в прямокишечном канале и вызвать сильные боли. Болевой синдром выражен сильнее, если полипы прямой кишки расположены на ножке, поскольку они сильнее травмируются. Если новообразование локализовано в заднем проходе, пациенты жалуются на неприятные ощущения и боли в заднем проходе.
Диагноз гиперпластического полипа прямой кишки проктологи Юсуповской больницы ставят на основании анамнеза и объективного обследования пациента, которое включает:
- Наружный осмотр анальной области;
- Пальцевое ректальное исследование;
- Исследование прямокишечными зеркалами;
- Ректороманоскопию;
- Колоноскопию;
- Ирригоскопию;
- Колоноскопию;
- Биопсию с гистологическим исследование биоптата;
- Лабораторные методы исследования (копрологию).
По показаниям врачи отделения проктологии Юсуповской больницы иногда производят сочетанную колонолапароскопию.
Лечение гиперпластических полипов прямой кишки
Известный российский проктолог А.М. Аминев предложил бескровный метод лечения гиперпластических полипов прямой кишки настоем чистотела в клизмах. Консервативную терапию применяют у больных с небольшими новообразованиями, которые не сопровождаются кровотечением. При проведении лечения чистотелом проктологи осуществляют постоянное гистологическое исследование полипов на предмет выявления малигнизации. Лечению чистотелом не поддаются крупные полипы прямой кишки, расположенные на широком основании, новообразования анального отдела прямой кишки и диффузный полипоз.
Проктологи Юсуповской больницы применяют единственный эффективный метод лечения гиперпластических полипов прямой кишки – хирургический. Врачи отделения проктологии индивидуально подходят к выбору метода операции. Хирурги применяют один из трёх типов оперативных вмешательств:
- Интраректальное удаление полипов (откручивание, иссечение, электрокоагуляцию через аноскоп или ректоскоп, выжигание, заднюю проктотомию и колотомию);
- Удаление абдоминальным доступом части или всей прямой кишки вместе с полипами (переднюю резекцию прямой кишки, брюшно-промежностную экстирпацию прямой кишки и брюшно-анальную резекцию прямой кишки);
- Комбинированные операции при наличии множества полипов, когда местное удаление гиперпластических полипов применяется в качестве подготовительного этапа к расширенному оперативному вмешательству.
При выборе метода лечения проктологи учитывают одиночность или множественность полипов, их размеры и локализацию, макроскопический вид (гладкие, дольчатые, ворсинчатые), находятся они на ножке или на широком основании, а также гистологическое строение новообразования на основании биопсии, возраст и общее состояние пациента.
Откручивание полипа опасно возможным кровотечением, поэтому проктологи предпочитают перевязывать гиперпластический полип лигатурой и отсекают его или иссекают. Трансанальное иссечение полипов прямой кишки заключается в иссечении полипа скальпелем или ножницами с наложением швов на слизистую оболочку прямой кишки. При небольших гиперпластических полипах, диаметр которых не превышает 0,5 см, а также при выраженной ножке полипа, делают электроиссечение или электрокоагуляцию через ректоскоп. Сжигание однократным прикосновением электрода производят при мелких полипах диаметром 0,2- 0,3см. Если гиперпластический полип расположен на расстоянии выше 15 см от ануса, иногда возникают затруднения при электрокоагуляции из-за значительной складчатости слизистой оболочки и выраженной перистальтики этого отдела кишки. Если гиперпластический полип прямой кишки нельзя коагулировать одномоментно, производят многократную частичную электрокоагуляцию –удаление новообразования по частям.
Если хирургам при колоноскопии не удалось удалить полип, они выполняют лапаротомию. Эндоскопическое маркирование дистальной границы полипа с помощью индийских чернил помогает проктологам обнаружить место расположения полипа в процессе лапаротомной операции.
Последующая тактика хирурга зависит от гистологической характеристики полипа. Если участок нарушения строения эпителия не проникает за пределы мышечной пластинки слизистой оболочки прямой кишки, линия резекции ствола полипа определяется ясно, а образование является высокодифференцированным, прибегают к эндоскопическому иссечению с последующим регулярным эндоскопическим контролем. При более глубокой инвазии и отсутствии ясной линии резекции, низкодифференцированном характере образования хирурги проводят сегментарную резекцию кишки.
В течение первых двух лет после удаления полипа проктологи Юсуповской больницы согласно рекомендациям Американской коллегии гастроэнтерологов по наблюдению после полипэктомии проводят полноценный колоноскопический осмотр ежегодно. Если невозможно выполнить колоноскопию, выполняют ирригосокию. При наличии вновь образовавшихся полипов их удаляют. Если в течение двух ежегодных исследований новые полипы не выявляются, колоноскопию проводят каждые 2–3 года. Для предотвращения появления новых полипов пациентам после полипэктомии назначают приём аспирина и ингибиторов ЦОГ-2.
Чтобы пройти обследование и при выявлении гиперпластического полипа прямой кишки лечение новейшими методами, записывайтесь на приём к проктологу Юсуповской больницы онлайн или позвонив по телефону специалистам контакт центра. Они решат, нужно ли удалять новообразование или можно применить активную выжидательную тактику.
Источник
Доброкачественные опухоли
Толстая кишка
Толстая кишка является следующим за тонким кишечником отделом желудочно- кишечного тракта и подразделяется на слепую кишку, восходящую ободочную, поперечную ободочную, нисходящую, сигмовидную ободочную и прямую кишку.
Длина ободочной кишки 1,5—2 м, диаметр 4—6 см. Стенка толстой кишки представлена продольными мышечными волокнами, которые концентрируются в виде трех параллельных друг другу лент. Ширина каждой из них около 1 см. Они тянутся от места отхождения червеобразного отростка в слепой кишке до начальной части прямой кишки. Кишка как бы гофрируется, образуя выпячивания — гаустры. Внутренний (циркулярный) мышечный слой сплошной. Слизистая оболочка толстой кишки в отличие от тонкой кишки не имеет ворсинок. Подслизистая основа представлена рыхлой соединительной тканью, содержащей основную массу сосудов.
Восходящая ободочная кишка в правом подреберье образует печеночный изгиб и переходит в поперечную ободочную кишку длина которой составляет 50—60 см. В левом подреберье кишка образует левый (селезеночный) изгиб и переходит в нисходящую ободочную кишку. Нисходящая ободочная кишка переходит в сигмовидную ободочную кишку и далее в прямую кишку.
Функции ободочной кишки
Ободочная кишка выполяет:
- моторную,
- всасывательную
- и выделительную функции.
В ободочной кишке всасываются вода, электролиты (соли кальция, калия, натрия, магния и т.д.), глюкоза, жирные кислоты, аминокислоты, жирорастворимые витамины и пр. В просвет кишки выделяются ферменты, холестерин, соли тяжелых металлов, происходит ферментация клетчатки.
Важную роль в ферментации выполняет кишечная микрофлора. В кишке содержится более 400 различных аэробных и анаэробных микроорганизмов. Преобладают анаэробы, в соотношении соответственно — 1:1000. Нормальная кишечная флора обладает ферментативными, витаминосинтезирующими (витамины группы В, С, К) и защитными свойствами.
Аномалии и пороки развития
- Дистопии (аномалии положения) ободочной кишки возникают при нарушениях эмбриогенеза, вследствие чего вся кишка может располагаться в левой или правой половине брюшной полости. Могут увеличиваться в длину все отделы ободочной кишки (долихоколон) или только отдельные участки (долихосигма). В таком случае нарушается моторно-эвакуаторная функция кишки и появляются запоры, метеоризм, боли в животе.
- Стенозы и атрезии сигмовидной кишки бывают одиночными и множественными. Они проявляются вскоре после рождения ребенка симптомами непроходимости кишечника и требуют хирургического вмешательства.
- Крайне редко встречается удвоение (дупликация) участка или всей ободочной кишки.
Полипы и полипоз
Полипы относят к доброкачественным новообразованиям, исходящим из клеток эпителия толстой кишки, некоторые из них склонны к малигнизации (злокачественному перерождению). Полипы обнаруживают у 10—12 % проктологических больных. При проведении профилактической колоноскопии, — в 2—4 %. У мужчин полипы встречаютя в 2-3 раза чаще, чем у женщин. Полипы могут быть одиночными и множественными. Диаметр колеблется от 0,5 до 2 см, иногда они достигают 3—5 см. Полипы имеющие «ножку» свисают в просвет кишки, реже встречаются полипы на широком основании. Выделяют ювенильные, гиперпластические, аденоматозные (железистые), ворсинчатые полипы, ворсинчатые опухоли, а также множественный полипоз толстой кишки (истинный и вторичный).
Ювенильные полипы
Наблюдаются преимущественно у детей. Чаще поражается слизистая оболочка прямой кишки. Макроскопически полипы имеют вид виноградной грозди, поверхность их гладкая, окраска более интенсивная по сравнению с окружающей неизмененной слизистой оболочкой. Это типичные железисто-кистозные образования, в которых строма преобладает над железистыми элементами. Как правило, ювенильные полипы не малигнизируются.
Гиперпластические (метапластические) полипы
Мелкие (2-4 мм) образования, чаще имеют форму конуса. В них сохраняется нормальное строение слизистой оболочки кишки при значительном увеличении числа желез, за счет чего и создается впечатление об утолщении слизистой оболочки в виде полипа. Малигнизируются очень редко.
Аденоматозные (железистые) полипы
Наблюдаются в 90%. Аденоматозный полип имеет вид опухоли с гладкой поверхностью, округлой формы, располагается на ножке с широким основанием, представляет собой участок гиперплазии слизистой оболочки.. При размере более 2 см, малигнизация полипа встречается в 50% случаев.
Ворсинчатый полип (аденопапиллома)
Встречается в 5% случаев обнаружения полипов — имеет дольчатое строение, бархатистую поверхность, покрыт тонкими нежными ворсинками. Ворсинчатая опухоль выступает в просвет кишки, расположена на широком основании (узловая форма). Одной из разновидностей ворсинчатых опухолей является стелющаяся, ковровая форма, при которой опухолевого узла нет. Процесс распространяется по поверхности слизистой оболочки, занимая довольно большую площадь по всей окружности кишки, и проявляется ворсинчатыми или мелкодольчатыми разрастаниями. Размеры ворсинчатых опухолей — 1,5—5 см. Склонность к малигнизации — до 90 %. Наиболее часто ворсинчатые опухоли локализуются в прямой и сигмовидной кишке. Клиническая картина характеризуется выделением слизи при дефекации, количество ее может достигать 1 — 1,5 л в сутки, что приводит к водно-электролитным расстройствам. Легкая ранимость ворсин опухоли приводит к кровоточивости. Отмечаются боли в животе, запор, понос, кишечный дискомфорт.
Полипоз толстой кишки (множественные полипы)
бывает врожденным семейным и вторичным (как результат других поражений толстой кишки, например колит). Частота малигнизации достигает 70% и выше. Полипоз можно рассматривать как облигатный (обязательный) предрак. Врожденный семейный полипоз передается по наследству, поражая нескольких членов семьи. Заболевание обычно выявляют у детей и людей молодого возраста. Полипы могут локализоваться на всем протяжении желудочно-кишечного тракта. Сочетание множественного полипоза толстой кишки с доброкачественными опухолями мягких тканей и костей называют синдромом Гарднера. Сочетание полипоза пищеварительного тракта с пигментными пятнами на слизистой оболочке щек, вокруг рта и на коже ладоней называют синдромом Пейтца-Турена.
Для множественного полипоза толстой кишки характерны боли в животе без четкой локализации, понос, выделение крови и слизи с калом, похудание, анемия. Диагностику заболевания проводят на основании клинических симптомов, анамнестических данных и данных инструментального обследования.
Основным методом лечения полипов толстой кишки является хирургическое удаление полипа или части толстой кишки. Объем определяется на основании анамнеза, данных инструментального обследования и результатов гистологического исследования.
Источник