Эхогенность – что это такое и при каких болезнях изменяются эхографические признаки
Для выявления заболеваний внутренних органов в медицине используется ультразвуковая диагностика. Для понимания этого метода нужно знать, что такое показатели эхогенности и другие ультразвуковые признаки нормального или измененного органа.
Понятие об эхогенности
УЗ-диагностика строится на способности ультразвука отражаться от внутренних органов. Датчик улавливает отраженные волны и передает их на компьютер. Врач на экране видит изображение внутренних органов в виде черных, темно-серых и белых пятен.
Процедура абсолютно безопасна для организма человека. Диагностику проводят новорожденным детям и беременным женщинам без ограничений.
Чтобы получить достоверные результаты, обследование нужно проводить правильно. Перед УЗИ брюшной полости рекомендуется придерживаться специальной диеты на протяжении трех дней. При выраженном запоре или метеоризме назначают слабительные и ветрогонные препараты.
Для обследования других органов специальной подготовки не требуется. Для проведения УЗИ на кожу наносят звукопроводящий гель. Это снижает вероятность ошибок.
Для расшифровки результатов обследования существуют эхографические признаки:
- размер;
- контуры;
- структура;
- патологические включения.
Различия между нормальной и измененной структурой органов определяются с помощью эхогенности. Это понятие обозначает степень отражения ультразвука от органов разной плотности.
Основные критерии
Выделяют три основных типа эхоструктуры органов.
- Изоэхогенная. Этот тип является стандартом нормы. Изоэхогенную структуру имеют здоровые органы. На снимке они представлены серым цветом с отчетливой зернистостью.
- Гипоэхогенная. Такие ткани имеют низкую плотность и плохо отражают ультразвук, он почти не возвращается обратно к датчику. На экране обнаруживается темно-серое пятно, зернистость почти отсутствует.
- Гиперэхогенная. Ткани очень плотные, ультразвук от них отражается быстро. На экране видны светлые, почти белые пятна. Зернистость их усилена.
Эхогенность
Также существуют анэхогенные структуры. Они поглощают ультразвук полностью. На снимке видно только черное пятно. Иногда встречается смешанная эхогенность — она представлена гипоэхогенными и гиперэхогенными структурами.
Каждое эхогенное образование имеет параметры для определения его характера:
- Форма. Образования бывают округлыми или неправильной формы.
- Контуры. Различают четкие и расплывчатые.
- Структура. Бывает однородной и неоднородной.
Образования могут быть плотными или иметь полость. В последнем случае их называют кистами. В полости содержится воздух или жидкость. Кисты бывают однокамерными, когда содержат одну полость. Если их несколько, образование называют многокамерным.
Причины патологических образований
Нормой считается эхогенность средняя, или изоэхогенность. Повышенной эхогенностью обладают кости и хрящи. Пониженная эхогенность характерна для фолликулов в яичнике. Остальные случаи являются патологией.
Гиперэхогенные
Эхопозитивное образование, то есть с повышенной эхогенностью, имеет плотность, близкую к костям. Таким критериям отвечают опухоли и разрастания рубцовой ткани.
Повышенная эхогенность возникает в печени при циррозе. В норме она обладает изоэхогенной структурой, но цирроз — это замещение здоровой ткани рубцовой, которая отражает ультразвук сильнее.
Высокая эхогенность характерна для некоторых злокачественных опухолей. Они поражают печень и почки, реже поджелудочную железу.
Гиперэхогенные образования округлой формы в желчном пузыре или почках — камни. Они образуются из-за скопления желчи или солей.
Если эхогенность повышена умеренно в стенке матки, это признак миомы. Доброкачественная опухоль, образованная мышцами, растет медленно.
Гиперэхогенные новообразования отличаются четкими контурами, форма их обычно овальная. Цвет на снимке зависит от плотности. Чем плотнее новообразование, тем светлее оно выглядит.
Гипоэхогенные
Эхонегативное образование имеет плотность ниже, чем здоровый орган. Такой признак наблюдается при воспалениях, появлениях полостей.
Эхогенность снижена при воспалении любого органа. При этом он увеличивается в размере. Такой признак наблюдается при гепатите, панкреатите, простатите.
Низкой эхогенностью обладают полости, содержащие воздух или жидкость. Они называются кистами, у них есть стенка, которая на снимке выглядит светлой. Внутри же обнаруживается темное пятно, потому что воздух или жидкость плохо отражают ультразвук.
Сниженная эхогенность типична для большинства злокачественных и доброкачественных опухолей. На снимке они имеют цвет более темный, чем окружающие ткани.
Низкой эхогенностью характеризуются фиброзные мастопатии. Доброкачественные опухоли молочной железы развиваются на фоне гормональных нарушений.
Равномерно низкая эхогенность внутри полости матки — признак эндометрита. Так называют воспаление слизистой матки.
Новообразования с низкой эхогенностью имеют различные формы, их контуры чаще расплывчатые. Гипоэхогенная эхоструктура бывает диффузной, когда поражается весь орган. При опухолях и кистах гипоэхогенность имеет локальный характер.
Смешанные
Некоторые патологические образования имеют смешанную эхогенность. Так выглядит начальная стадия цирроза печени, когда еще не вся здоровая ткань превратилась в рубцовую.
Гиперэхогенные включения в гипоэхогенной опухоли — это кальцинаты. Признак характерен для рака щитовидной железы или туберкулеза. Подобные изменения наблюдаются в поджелудочной железе при сахарном диабете.
Смешанная эхогенность наблюдается при гломерулонефрите — заболевании почек. Воспалительный процесс развивается только в части органа, а часть его остается здоровой.
Анэхогенные
Новообразования, которые поглощают ультразвук, называются анэхогенными. Такими свойствами обладают кисты, содержащие много жидкости. Чаще всего это паразитарные поражения печени. Они аваскулярные, то есть к ним не подходят кровеносные сосуды.
Тонкостенные анэхогенные образования, до половины заполненные жидкостью — абсцессы. Они появляются в результате гнойного воспаления органа. Абсцессы образуются в любом органе, чаще страдает печень или почка. На снимке абсцесс выглядит как темное пятно со светлой каемкой.
Анэхогенное содержимое появляется в щитовидной железе при диффузном зобе. Заболевание характеризуется разрастанием железистой ткани.
Зная о существующих типах эхогенных образований, что это такое и какими признаками они обладают, можно диагностировать заболевание у человека. Ультразвуковая диагностика обнаруживает даже малейшие изменения, что позволяет своевременно поставить диагноз. Благодаря этому, возможно провести лечение как можно раньше.
Источник
К вопросу об ультразвуковой диагностике полипов эндометрия и цервикального канала
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Полип эндоцервикса — очаговый гиперпластический процесс, частота рецидивов которого достигает 19 %. Может встречаться в любом возрасте, но чаще в 40-45 лет. Среди причин, способствующих его возникновению, отмечают нарушения гормонального статуса и хронические воспалительные процессы. Полипы исходят из всех отделов цервикального канала, в 43,3 % — из нижней трети. По морфологическому типу различают фиброзный, железисто-фиброзный, железистый полипы. Реже встречается железистый полип слизистой шейки матки 5.
В отличие от полипов эндометрия, одни из которых без особого труда с помощью трансвагинальной эхографии диагностируются в середине пролиферативной, другие лучше — в секреторную фазу менструального цикла [5], распознавание полипов цервикального канала, которые почти всегда протекают бессимптомно и в большинстве своем являются случайными находками у женщин при профилактических посещениях гинеколога, представляет большие сложности.
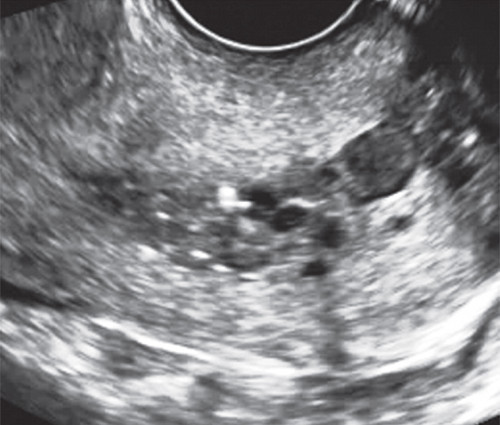
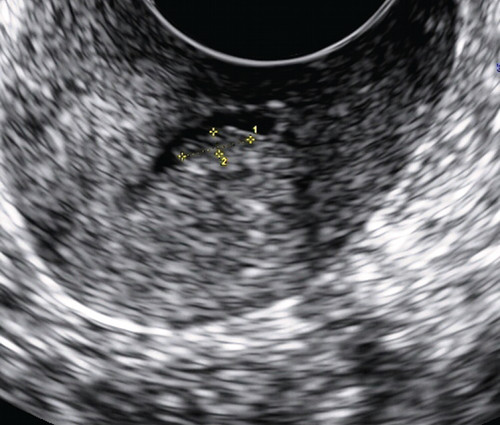
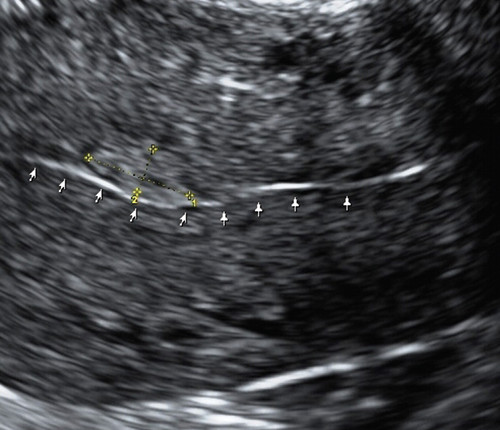
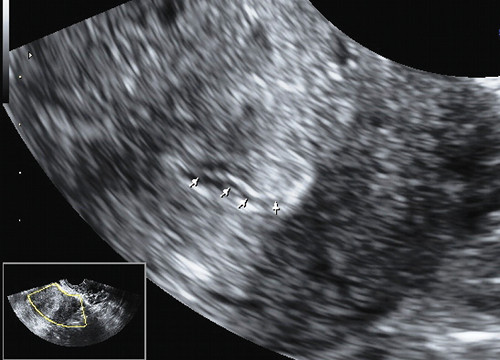
Отчасти это связано с тем, что для всех вариантов полипов шейки матки характерны небольшие размеры и одиночность поражения. К тому же, например, железистые полипы вообще не видны при ультразвуковом сканировании из-за того, что не только эхонегативная ткань железистых полипов сливается с изображением миометрия шейки матки и может быть неотличима от Ov. Nabotii (рис. 1), находящихся рядом с эндоцервиксом, но и из-за слизи в просвете шеечного канала. В то же время эхонегативное изображение жидкости (слизи) подчеркивает контуры эхопозитивного патологического образования, делая его хорошо заметным на эхограмме. Поскольку полип имеет внутрипросветный рост и частично обтурирует цервикальный канал, выше или ниже его может скапливаться слизь, что облегчает обнаружение патологического образования (рис. 2). В сомнительных случаях целесообразно повторить исследование в периовуляторной фазе (поздняя пролиферативная и ранняя секреторная), когда происходит физиологическое увеличение количества цервикальной слизи и на фоне анэхогенного содержимого четче визуализируется полип. Жидкостное содержимое иногда позволяет визуализировать ножку полипа в виде линейной эхогенной структуры или его основание [3, 5]. Диаметр просвета канала постепенно расширяется в течение пролиферативной фазы, достигая максимума к моменту овуляции (1,1 мм на 4-7-й день и 1,8 мм на 11-14 день). После овуляции просвет канала почти полностью сужается (до 0,5 мм), причем наиболее активно — в раннюю секреторную фазу [4].
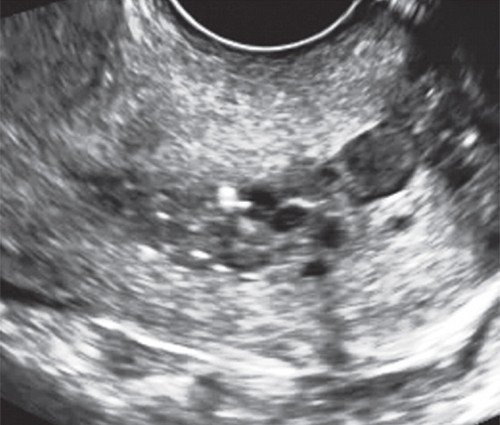
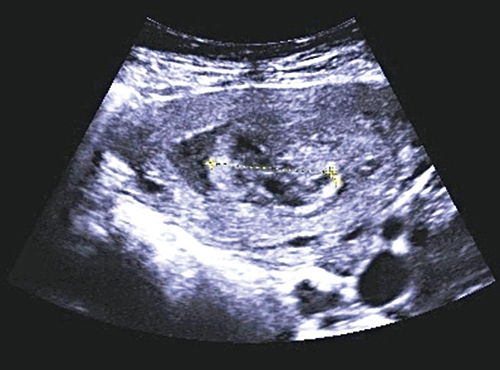
Рис. 1. Парацервикальные кисты с содержимым различной эхоструктуры.
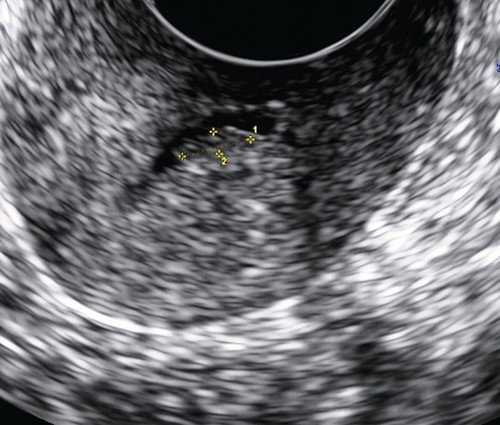
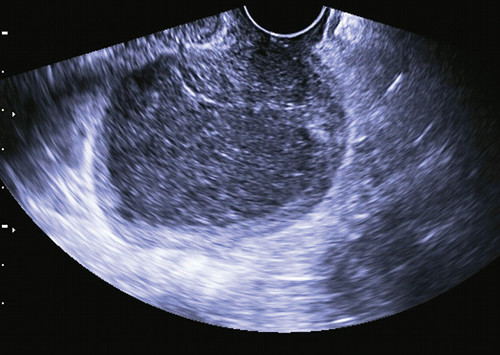
Рис. 2. Полип в просвете цервикального канала.
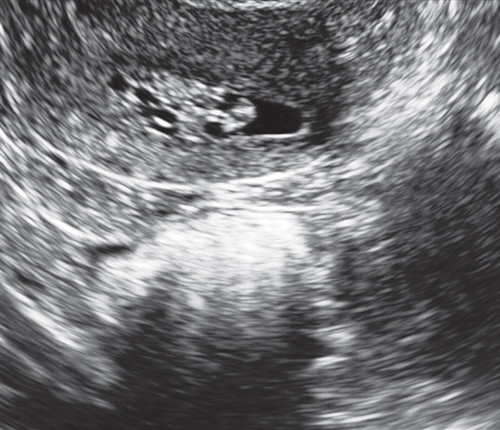
В ходе проводимой нами эхометросальпингографии с использованием в качестве контраста стерильного физиологического раствора также становится возможной визуализация мелких полипов эндометрия и внутриматочных синехий (рис. 3). Акустическую основу для возможности проведения неинвазивной эхогистероскопии и эхоцервикоскопии создает серометра, например, в постменопаузальном периоде при обструкции наружного зева (рис. 4) или, как уже было отмечено выше, увеличение продукции шеечной слизи в конце пролиферативной фазы менструального цикла. Из-за слизи в этот период в некоторых случаях становятся доступными для визуализации и полипы, локализующиеся в области наружного зева. Гематометра и/или гематоцервикс из-за процессов организации сгустков менее информативны, так как на этом фоне сгустки фибрина и полипы бывает сложно дифференцировать в обычном В-режиме (рис. 5, 6).
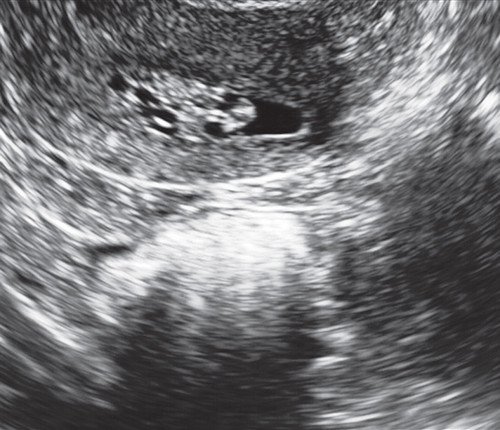
Рис. 3. Мелкий полип эндометрия на фоне эхонегативной контрастной среды (стерильный физиологический раствор) в ходе эхогистероскопии.
Рис. 4. Полип на фоне серометры в постменопаузальном периоде при обструкции наружного зева.
Источник
К вопросу об ультразвуковой диагностике полипов эндометрия и цервикального канала
И.И. Рябов, Н.С. Баженова, Д.В. Пименова, В.А. Нестерова.
ООО «Ваш Доктор», г. Йошкар-Ола.
ГКБ N15 им. О.М. Филатова, г. Москва.
Медицинский журнал «SonoAce-Ultrasound» №27
Полип эндоцервикса – очаговый гиперпластический процесс, частота рецидивов которого достигает 19 %. Может встречаться в любом возрасте, но чаще в 40-45 лет. Среди причин, способствующих его возникновению, отмечают нарушения гормонального статуса и хронические воспалительные процессы.
Полипы исходят из всех отделов цервикального канала, в 43,3 % – из нижней трети. По морфологическому типу различают фиброзный, железисто-фиброзный, железистый полипы. Реже встречается железистый полип слизистой шейки матки 1.
В отличие от полипов эндометрия, одни из которых без особого труда с помощью трансвагинальной эхографии диагностируются в середине пролиферативной, другие лучше – в секреторную фазу менструального цикла [5], распознавание полипов цервикального канала, которые почти всегда протекают бессимптомно и в большинстве своем являются случайными находками у женщин при профилактических посещениях гинеколога, представляет большие сложности.
Отчасти это связано с тем, что для всех вариантов полипов шейки матки характерны небольшие размеры и одиночность поражения. К тому же, например, железистые полипы вообще не видны при ультразвуковом сканировании из-за того, что не только эхонегативная ткань железистых полипов сливается с изображением миометрия шейки матки и может быть неотличима от Ov. Nabotii (рис. 1), находящихся рядом с эндоцервиксом, но и из-за слизи в просвете шеечного канала.
В то же время эхонегативное изображение жидкости (слизи) подчеркивает контуры эхопозитивного патологического образования, делая его хорошо заметным на эхограмме. Поскольку полип имеет внутрипросветный рост и частично обтурирует цервикальный канал, выше или ниже его может скапливаться слизь, что облегчает обнаружение патологического образования (рис. 2).
В сомнительных случаях целесообразно повторить исследование в периовуляторной фазе (поздняя пролиферативная и ранняя секреторная), когда происходит физиологическое увеличение количества цервикальной слизи и на фоне анэхогенного содержимого четче визуализируется полип.
Жидкостное содержимое иногда позволяет визуализировать ножку полипа в виде линейной эхогенной структуры или его основание [3, 5]. Диаметр просвета канала постепенно расширяется в течение пролиферативной фазы, достигая максимума к моменту овуляции (1,1 мм на 4-7-й день и 1,8 мм на 11-14 день). После овуляции просвет канала почти полностью сужается (до 0,5 мм), причем наиболее активно — в раннюю секреторную фазу [4].
Рис. 1. Парацервикальные кисты с содержимым различной эхоструктуры.
Рис. 2. Полип в просвете цервикального канала.
В ходе проводимой нами эхометросальпингографии с использованием в качестве контраста стерильного физиологического раствора также становится возможной визуализация мелких полипов эндометрия и внутриматочных синехий (рис. 3).
Акустическую основу для возможности проведения неинвазивной эхогистероскопии и эхоцервикоскопии создает серометра, например, в постменопаузальном периоде при обструкции наружного зева (рис. 4) или, как уже было отмечено выше, увеличение продукции шеечной слизи в конце пролиферативной фазы менструального цикла.
Рис. 3. Мелкий полип эндометрия на фоне эхонегативной контрастной среды (стерильный физиологический раствор) в ходе эхогистероскопии.
Рис. 4. Полип на фоне серометры в постменопаузальном периоде при обструкции наружного зева.
Из-за слизи в этот период в некоторых случаях становятся доступными для визуализации и полипы, локализующиеся в области наружного зева. Гематометра и/или гематоцервикс из-за процессов организации сгустков менее информативны, так как на этом фоне сгустки фибрина и полипы бывает сложно дифференцировать в обычном В-режиме (рис. 5, 6).
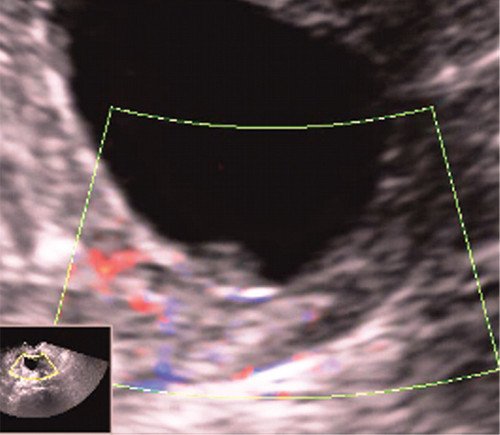
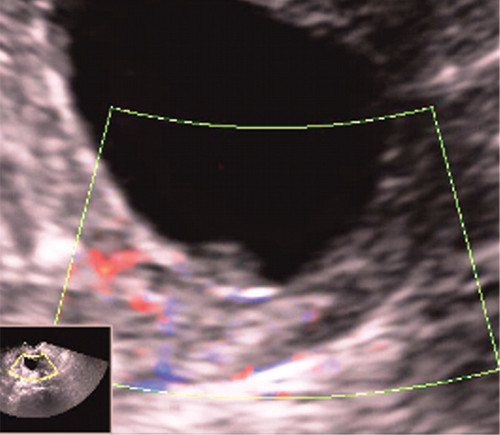
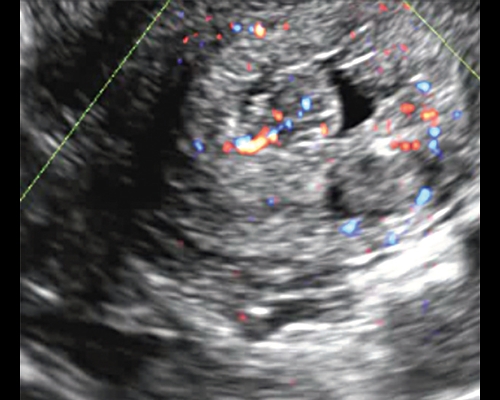
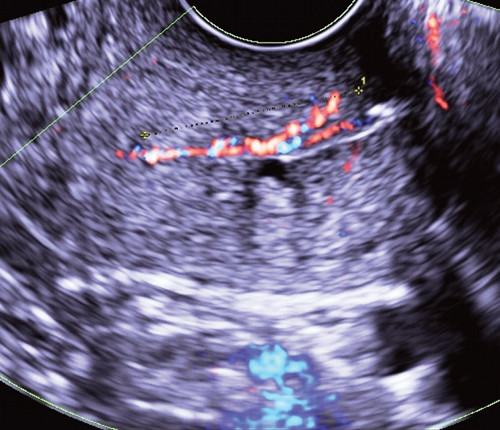
Определить локализацию полипа (рис. 7, 8) помогает применение цветового допплеровского картирования и объемной реконструкции [2, 3, 6].
Рис. 7. Сосуды, питающие полип цервикального канала, в режиме ЦДК.
Рис. 8. Полипы эндометрия. Режим объемной реконструкции.
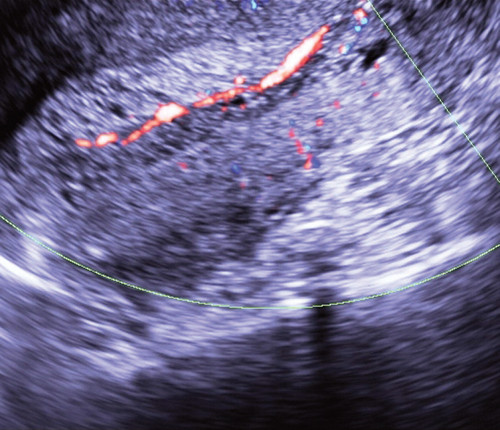
В отличие от доброкачественных опухолей эндометрия, полипы шейки матки всегда имеют длинную ножку, что обусловлено особенностями расположения в вытянутом узком «тоннеле» шеечного канала. При применении цветового допплеровского картирования имеется васкуляризация ткани полипа, однако чаще обнаруживаются сосуды в ножке, что существенно не отражается на общей васкуляризации шейки [3, 4, 6].
Применение различных режимов допплеровской и недопплеровской визуализации кровотока действительно позволяет идентифицировать сосудистую ножку полипа (рис. 9), если только нет указаний на десквамацию эндометрия. В этом случае движение крови в полости матки и цервикальном канале может имитировать ток крови в сосудах ножки полипа и регистрироваться на экране прибора в виде похожих цветовых сигналов (рис. 10).
Рис. 9. Сосудистая ножка полипа цервикального канала в режиме ЦДК.
Рис. 10. Движение крови в полости матки на фоне гиперплазии эндометрия регистрируется в режиме ЦДК.
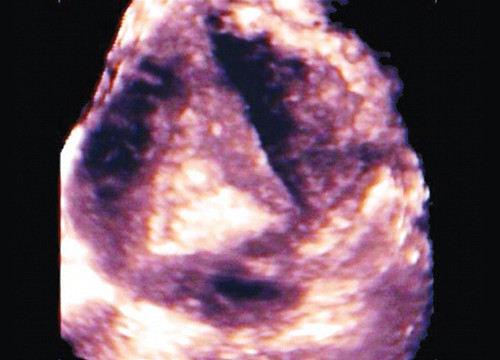
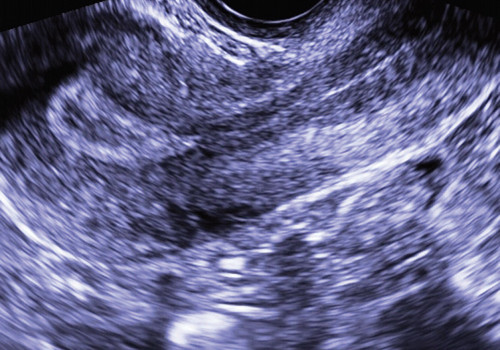
В В-режиме в периовуляторный период, как нам кажется [7], ультразвуковая диагностика мелких полипов несколько сложна из-за постепенно идущей от периферии к центру секреторной трансформации эндометрия (рис. 11).
Рис. 11. Состояние после овуляции: постепенно идущая от периферии к центру секреторная трансформация эндометрия.
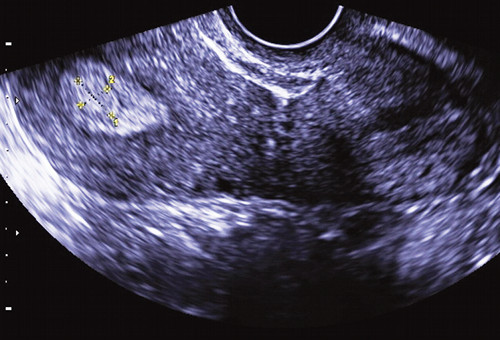
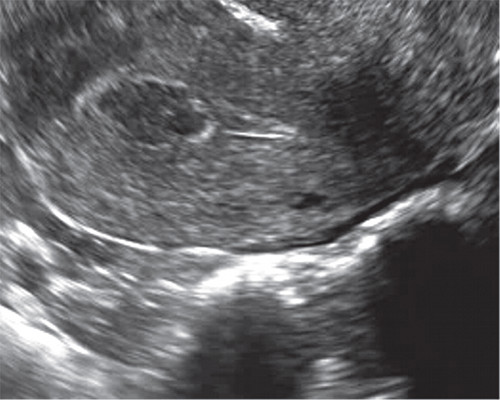
В секреторной же фазе для диагностики полипа эндометрия применяется описанный ранее [1] признак «хало» — тонкий эхонегативный ободок вокруг него (рис. 12).
Рис. 12. Признак «хало» — тонкий эхонегативный ободок вокруг полипа.
В свою очередь, мы используем еще один признак, присутствие которого при исключении субмукозной миомы может указывать на наличие полипа, размеры которого превышают толщину эндометрия одной из стенок матки.
В этом случае обычно отчетливо видимая срединная гиперэхогенная линейная тонкая структура, получаемая при отражении от границы соприкосновения компактных слоев эндометрия передней и задней стенок тела матки, как бы огибает препятствие — небольшой полип (рис. 13, 14) или «прерывается», «исчезает» при полипах более значительных размеров (рис. 15).
Рис. 13. Срединная гиперэхогенная линейная тонкая структура (стрелки), получаемая при отражении от границы соприкосновения компактных слоев эндометрия передней и задней стенок тела матки, как бы огибает препятствие — небольшой полип.
Рис. 14. Полип эндометрия. Тот же эхографический признак (стрелки).
Рис. 15. Срединная гиперэхогенная линия «прерывается» при фиброзном полипе более значительных размеров.
Таким образом, наиболее оптимальным периодом для одновременной визуализации полипов эндометрия и цервикального канала у пациенток репродуктивного возраста в ходе рутинной трансвагинальной эхографии является конец пролиферативной фазы менструального цикла.
Литература
1. Демидов В.Н., Зыкин Б.И. Ультразвуковая диагностика в гинекологии. М.: Медицина, 1990. 354 с.
2. Медведев М.В., Михеева Н.Г., Рудько Г.Г., Лютая Е.Д. Основы ультразвуковых исследований в гинекологии. М.: Реал Тайм, 2010. С. 48-49.
3. Озерская И.А. Эхография в гинекологии. 2-е изд., перераб. и доп. М.: Видар-М, 2013.
4. Буланов М.Н. Ультразвуковая диагностика патологии шейки матки. Автореф. дис. … докт. мед. наук. М., 2004.
5. Хачкурузов С.Г. УЗИ в гинекологии. Симптоматика. Диагностические трудности и ошибки. СПб: ЭЛСБИ, 1999.
6. Ультразвуковая гинекология: курс лекций: в двух частях / М.Н. Буланов. 3-е изд., доп. М.: Издательский дом Видар — М., 2014.
7. Рябов И.И. Морфоэхографические аспекты двух моментов периовуляторного периода // УЗД в Акуш. гинек. педиатр. 2000. Т. 8(4). С. 325-327.
Журнал SonoAce-Ultrasound

По материалам журнала по ультрасонографии SonoAce-Ultrasound №27.
Источник