- Диатез у детей
- Описание
- Виды диатеза
- Экссудативно-катаральный
- Лимфатико-гипопластический
- Нервно-артритрический
- Геморрагический
- Причины диатеза у детей
- Симптомы
- Основные симптомы
- Проявления диатеза у детей от 1 до 3 лет
- Проявления диатеза у детей старше 3 лет
- Диагностика
- Лечение
- Последствия
- Профилактика
- Атопический дерматит и диатез — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы атопического дерматита
- Патогенез атопического дерматита
- Классификация и стадии развития атопического дерматита
- Осложнения атопического дерматита
- Диагностика атопического дерматита
- Лечение атопического дерматита
- Прогноз. Профилактика
Диатез у детей
Информация в статье является справочной и не может использоваться для самодиагностики и самолечения. Для расшифровки результатов анализов обратитесь к специалисту.
Диатез у детей – это не просто разновидность аллергической реакции. Это состояние считают склонностью организма к формированию в будущем разнообразных болезней и патологических реакций. Оно появляется чаще у детей.
Данное особое состояние сопровождает склонность ребенка к возникновению аллергических реакций, нарушению обмена веществ. Для таких детей характерно изменение иммунологической реактивности. Специалисты считают, что у взрослых до 90% хронических болезней возникают на фоне диатезов.
Описание
Диатез (код МКБ L20-L30) – это комплекс симптомов, который считают проявлением определенных конституциональных особенностей детского организма, которые обусловливают предрасположенность к развитию патологических реакций и заболеваний. У детей при разных видах диатеза отмечаются склонности к появлению следующих процессов в организме:
- аллергические реакции;
- расстройство обмена веществ;
- диффузная гиперплазия лимфоидной ткани;
- склонность к частым ОРВИ.
Диатез считают наследственной особенностью детского организма. От нее зависит специфика адаптивных реакций, определяющая предрасположенность к заболеваниям. При этом состоянии наблюдают неадекватный ответ жизненно важных систем организма на повседневное воздействие окружающей среды.
Диатез у детей нередко приводит к хроническим патологиям. Наличие у них такого пограничного состояния при воздействии на организм сочетания экзогенных и эндогенных факторов считают риск-фактором для появления болезней. Родителям важно вовремя обратиться за медицинской помощью для профилактики развития данных изменений.
Виды диатеза
В медицинской практике насчитывают свыше двадцати разновидностей диатезов. Они могут сочетаться различным образом. У каждого человека может быть только ему присущий, индивидуальный вариант. К наиболее распространенным комбинациям аномалий конституции в детском возрасте относят четыре разновидности.
Экссудативно-катаральный
Этот вид диатеза встречается чаще других. Для него характерны различные аллергические реакции и снижение устойчивости к инфекциям. Расстройство у детей выявляют в возрасте от 3 до 6 месяцев. Оно продолжается до 2 лет.
У большинства детей это нарушение с возрастом исчезает. Полиморфные высыпания на коже включают наличие шелушения и себорейных чешуек на голове. У детей появляются опрелости в крупных кожных складках.
Врачи отмечают у таких детей повышенную ранимость слизистых оболочек, что проявляется частыми поражениями полости рта, конъюнктивы и дыхательных путей. У таких детей наблюдает большую массу тела при рождении, а также избыточный вес, не соответствующий возрасту, и снижение тургора тканей. Иногда наблюдается экзема.
Лимфатико-гипопластический
Для этой разновидности характерна недостаточность функции тимуса, которая наследственно обусловлена. Она проявляется стойким увеличением лимфоузлов. У детей формируется дисфункция надпочечников.
Малыши склонны к развитию аллергии и инфекционных заболеваний. При рождении у младенцев с этой особенностью выявляют непропорциональное телосложение и крупновесность. У малышей увеличиваются все группы лимфатических узлов, миндалины, аденоиды.
По мере роста дети становятся малоподвижными. Они поздно начинают говорить. У них нарушена циркуляция крови, повышена проницаемость сосудов. Избыточно развита жировая ткань. Дети болеют ОРВИ с затяжным течением. Наблюдается интенсивное отделяемое из носа и инфекционный токсикоз. На снимках определяют увеличение вилочковой железы — тимомегалию.
Нервно-артритрический
При этой разновидности диатеза нарушается обмен веществ. У детей выявляют различные нарушения обмена пуринов и мочевой кислоты. Оно генетически обусловлено, и проявляется повышенной возбудимостью центральной нервной системы.
У детей в раннем возрасте диагностика такой аномалии затруднена. Клиника расстройства появляется к школьному возрасту. Она проявляется кожными поражениями, суставными болями и нервными расстройствами. У детей периодически возникает рвота.
Рвотные массы имеют запах ацетона. В эту группу попадают разнообразные наследственные расстройства обмена веществ. В будущем у таких детей могут развиться ожирение, атеросклероз, сахарный диабет, гипертоническая болезнь, подагра и другие обменные артриты.
Геморрагический
Этот диатез относят болезням крови. При нем формируется наклонность организма к спонтанным кровоизлияниям и кровотечениям, которые неадекватны травмирующему фактору. Он развивается при нарушении какого-либо звена гемостаза (сосудистого, тромбоцитарного, плазменного). Геморрагический диатез проявляется синдром повышенной кровоточивости и постгеморрагическими анемическими расстройствами.
Причины диатеза у детей
Патологическое состояние развивается из-за расстройств регуляции нейроэндокринных, иммунологических и метаболических процессов. Они приводят к развитию патологических реакций в ответ на воздействие обычных раздражителей. Фактором риска появления диатеза у ребенка являются:
- неблагополучное течение беременности (гестозы, инфекционные заболевания);
- фармакологическая нагрузка беременной;
- нарушение необходимых пищевых ограничений (прием шоколада, цитрусовых, клубники, кофе, икры и тому подобного);
- вредные привычки;
- гипоксия плода;
- расстройство желез внутренней секреции;
- проблемы с лимфатической системой;
- кожные заболевания;
- патологии нервной системы;
- асфиксия в родах;
- наследственная предрасположенность;
- нарушение правил питания младенца в первый год жизни;
- неблагоприятная экологическая обстановка в районе проживания.
Развитию диатеза подвержены дети перинатальными расстройствами нервной системы, низкой массой при рождении. Это состояние может развиться при применении искусственного вскармливания. На возникновение диатеза у ребенка влияют следующие факторы: несоблюдение режима дня, дефекты ухода, нерациональное питание, хронические инфекции, вакцинация, эмоциональный дистресс.
Симптомы
Диатез не считают самостоятельной болезнью или синдромом. Это конституциональная особенность человека, которая связана с наследственными, средовыми, возрастными факторами. Она всего лишь определяет реактивность организма на внешнее воздействие.
Основные симптомы
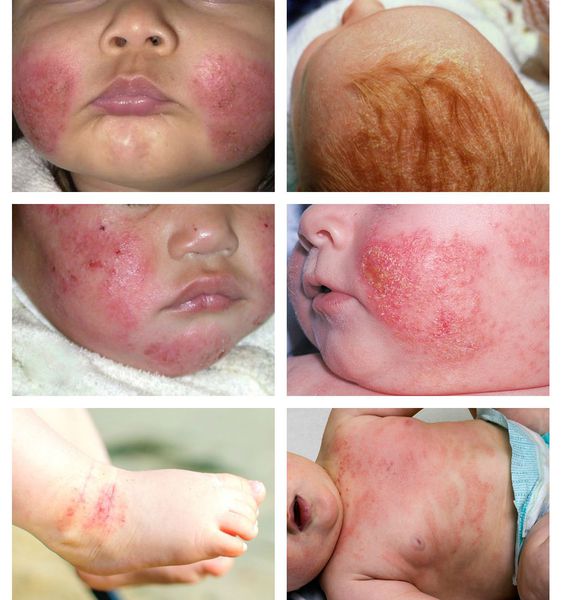
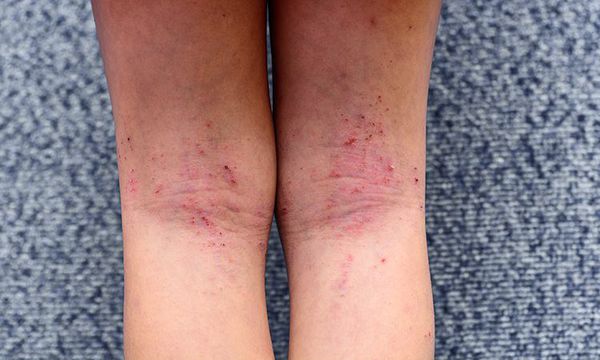
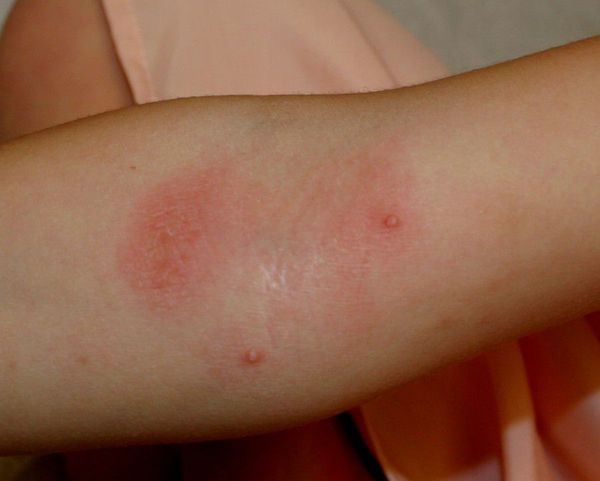
Проявления экссудативно-катарального диатеза составляет до 70% среди различных его форм. При нем у ребенка в первый месяц жизни возникает себорейный дерматит. Он проявляется сальными чешуйками, покрывающими панцирем кожу на макушке головы и темени. У большинства детей он проходит с возрастом.
Только в редких случаях происходит его трансформация в себорейную экзему или атопический дерматит. Для нее характерно покраснение, отечность и мокнутием кожи, образование на ней корочек. У малышей на первом году жизни возникает на щечках молочный струп с покраснением, отечностью и шелушением, зудом. У них появляются стойкие опрелости на ягодицах и в складках кожи.
У пастозных детей они протекают с мокнутием и мацерацией, затем присоединяется гнойничковые поражения. Изредка у детей формируется детская экзема, переходящая с возрастом в нейродермит. Кроме кожных проявлений, у них появляется частый, жидкий стул с зеленоватым оттенком и пеной. Это сопровождается болями в животе. Симптомы появляются часто после употребления коровьего молока и пюре или соков из красных плодов.
Проявления диатеза у детей от 1 до 3 лет
Дети такого возраста заболевают диатезом при употреблении цитрусовых, фруктов и ягод с красной окраской, а также некоторых злаковых культур. У них появляются: першение в горле, нарушение стула, зуд кожи с сыпью, приступообразный кашель.
Проявления диатеза у детей старше 3 лет
Диатез детей в этом возрасте возникает при употреблении: шоколада, какао, крабов, креветок, раков, арахиса, рыбы, солений, маринадов и приправ. Основными симптомами патологии у детей в этого возраста считают сыпь и кожный зуд.
Диагностика
Детей с разными проявлениями диатеза наблюдают различные специалисты в зависимости от клинических проявлений. Они лечатся у педиатров, детских дерматологов, эндокринологов и других специалистов. Они назначают следующие методы лабораторной диагностики:
- общий анализ крови и мочи;
- тест на уровень глюкозы в крови;
- биохимическое исследование мочи;
- тест на уровень в крови таких веществ как: холестерин, фосфолипиды, мочевую кислоту, катехоламины;
- иммунологические анализы (IgA, IgG, ЦИК, Т- и В-лимфоциты);
- кал на дисбактериоз;
- УЗИ надпочечников, вилочковой железы, лимфоузлов, селезенки, печени;
- рентгенография грудной клетки.
В большинстве случаев для постановки диагноза не используют дополнительные методы диагностики. Определяют диатез у ребенка по наличию кожных поражений и сведения о продуктах, которые перед появлением симптомов он съел.
Лечение
Категорически запрещено заниматься самолечением при диатезе, необходимо обратиться к врачу.
Основу лечения составляет налаживание режима дня ребенка и соблюдение гипоаллергенного рациона. Важно не только исключит все аллергены. Необходимо отрегулировать калорийность и содержание белков, углеводов, жиров.
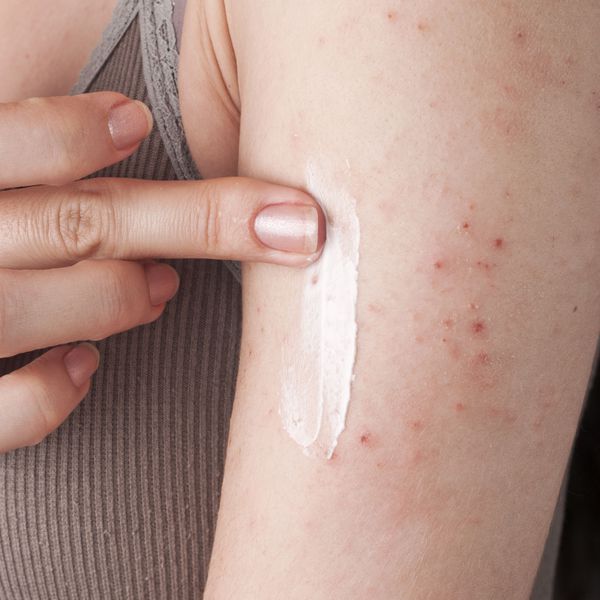
Для медикаментозного лечения применяют антигистаминные средства и местную терапию. С целью купирования проявлений при диатезе детям назначают антигистаминные препараты 1-2 поколения в возрастных дозировках. Они устранят зуд, уменьшат отечность кожи, снимут покраснение.
При выраженных проявлениях диатеза местно применяют мази с антигистаминными средствами и глюкокортикостероидами. При признаках воспаления на кожных покровах рекомендуют местно применять антисептики: перманганат калия, борную кислоту, метиленовый синий. При наличии гнойничковых поражений назначают антибиотики.
При экссудативно-катаральном диатезе к местной терапии подключают ванны с чередой, отрубями, ромашкой, корой дуба. Хорошо помогает убрать кожные проявления ультрафиолетовое облучение.
Иногда аллерголог-иммунолог проводит специфическую гипосенсибилизацию малой дозой антигенов. При лимфатико-гипопластическом диатезе назначают регулярный курс адаптогенов и витаминов. Детям проводят закаливание, массаж и ЛФК.
Последствия
Обычно после четырехлетнего возраста диатез исчезает. Но, если аллергия протекала тяжело, больной не получал нужного лечения, это состояние переходит в тяжелые аллергические заболевания – бронхиальную астму и астматический бронхит. При неблагоприятном течении диатезов в молодом возрасте развиваются аутоиммунные, сердечно-сосудистые, обменные заболевания.
Профилактика
В программу по антенатальной профилактике развития диатеза у ребенка включается обязательное гипоаллергенное питание будущей матери. Стараются предупреждать гестоз и экстрагенитальную патологию у беременной.
После рождения младенца обязательно грудное вскармливание. Из рациона матери исключают аллергизирующие продукты. Детям производят профилактический массаж, закаливающие процедуры, гимнастику. Санируют очаги хронической инфекции. Вакцинацию проводят в период ремиссии по индивидуальному графику.
Родителям стоит внимательно относиться к проявлениям диатеза у ребенка. Нужно обязательно обратиться к педиатру, а не ждать пока симптомы этого состояния пройдут сами собой.
Режим работы на праздники
Видеоколоноскопия в ООО ЛДЦ «Здоровье» «Это не так страшно, как кажется»
Программы комплексного обследования (COVID-19)
В детском отделении ООО ЛДЦ «ЗДОРОВЬЕ» возобновлен прием ДЕТСКОГО ВРАЧА ТРАВМАТОЛОГА-ОРТОПЕДА
Приглашаем на постоянную работу стоматолога-ортопеда
ФГДС быстро и безболезненно на ультрасовременном оборудовании в ООО ЛДЦ «Здоровье»
Главный врач в «Стоматолог и Я» — открыта вакансия
Годовая программа поддержки зрения ребенка
Программа реабилитации после перенесенной коронавирусной инфекции в ООО ЛДЦ «Здоровье»
Деликатный доктор для маленьких принцесс в ООО ЛДЦ «Здоровье»
Источник
Атопический дерматит и диатез — симптомы и лечение
Что такое атопический дерматит и диатез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алексеева М.Е., дерматолога со стажем в 50 лет.
Определение болезни. Причины заболевания
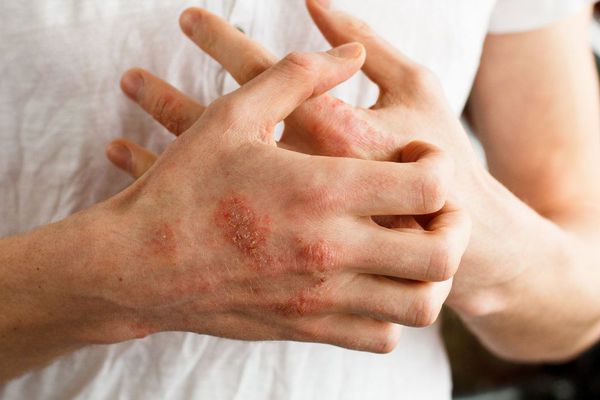
Атопический дерматит (эндогенная экзема) — это хронически рецидивирующее воспалительное заболевание кожи, которое сопровождается мучительным зудом и появлением экзематозных и лихеноидных высыпаний.
Такая форма дерматоза часто протекает одновременно с другими аллергическими болезнями, например, бронхиальной астмой, аллергическим ринитом и конъюнктивитом, пищевой аллергией, а также с ихтиозом. Это сочетание усугубляет течение атопического дерматита.
Заболеваемость детей составляет 10-12 % случаев, а заболеваемость взрослых — 0,9 %, из которых 30 % параллельно болеют бронхиальной астмой, а 35 % — аллергическим ринитом [17] .
Атопический дерматит является иммунозависимой болезнью. Мощным фактором его развития являются мутации в генах, кодирующих филаггрин — структурный белок кожи, который участвует в образовании кожного барьера, препятствует потере воды и попаданию большого количества аллергенов и микроорганизмов. Поэтому в основном атопический дерматит наследуется от родителей, причём чаще всего от матери, чем от отца [1] [18] [19] .
Сама по себе такая генетическая мутация не приводит к атопическому дерматиту, но предрасполагает к его развитию. Такую «запрограммированную» склонность сейчас принято называть диатезом. Он не является самостоятельным заболеванием и может привести к развитию атопического дерматита только под влиянием провоцирующих факторов. К ним относятся:
- атопены — экологические аллергены, вызывающие образование аллергических антител, повышая чувствительность тучных клеток и базофилов:
- пищевые атопены (коровье молоко, пшеница, раки, крабы, соя, шоколад, цитрусовые);
- пыльцевые атопены (амброзия, полынь, берёза, ольха);
- пылевые атопены (шерсть животных, постельные клещи, плесневые грибы, бумажная пыль, лаки, краски);
- продукты питания (сладости, копчёности, острые блюда, спиртные напитки);
- медикаменты (антибиотики, витамины, сульфаниламиды, производные пиразолона);
- переохлаждение;
- эмоциональный стресс.
Значительную роль в обострении атопического дерматита играют:
- Внешние факторы:
- климатические условия (болезнь чаще возникает в скандинавских странах в весенне-осенний период);
- загрязняющие вещества бытовой среды (дым, духи);
- испарения растворителей (ацетон, скипидар);
- вредные условия труда (загрязнение кожи твёрдыми масляными частицами, частое трение и давление, агрессивные растворители и моющие средства).
- Внутренние факторы:
- вирусные инфекции (ВЭБ-мононуклеоз, СПИД, инфекционные гепатиты);
- болезни ЖКТ (панкреатиты, инфекционные гастриты);
- заболевания эндокринной системы (тиреотоксикоз, дисменорея, менопауза).
Симптомы атопического дерматита
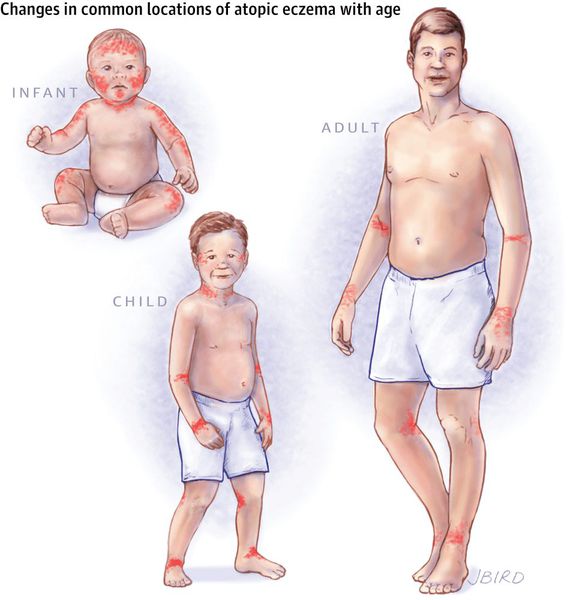
Клиническая картина заболевания зависит от возраста пациента, в котором впервые возникли его симптомы. Начинается болезнь, как правило, в раннем детстве и к школьным годам затихает, но во время полового созревания и позже она может возникнуть снова.
Выделяют три фазы заболевания:
- младенческая — от 7-8 недель до 1,5-2 лет;
- детская — от 2 до 12-13 лет;
- взрослая — от начала полового созревания и старше.
По мере смены этих фаз локализации атопического дерматита постепенно меняются.
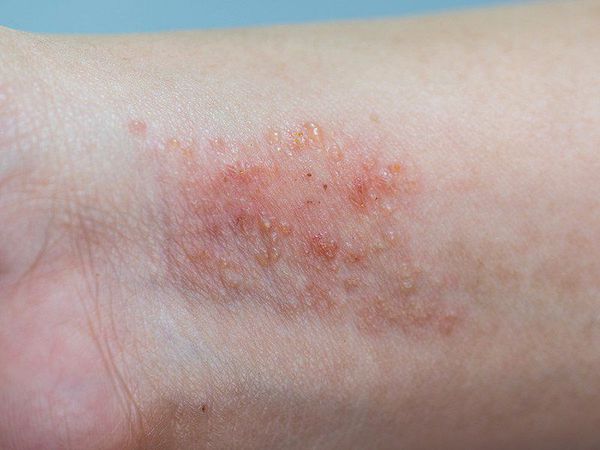
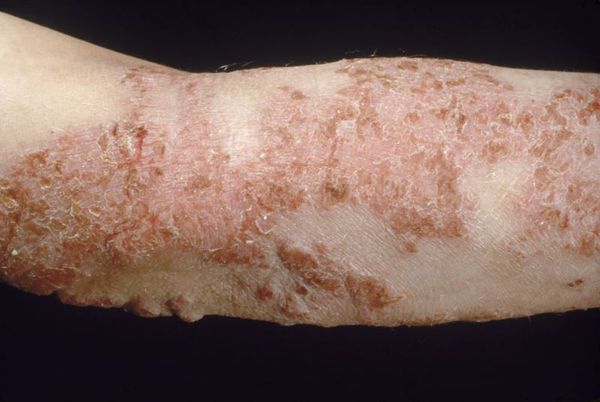
В младенческой фазе атопический дерматит протекает остро в форме младенческой экземы. При этом возникают красные отёчные папулы (узелки) и бляшки, которые мокнут и покрываются коркой. В основном они покрывают кожу щёк и лба, боковой поверхности шеи, верхней части груди, сгибательной поверхности конечностей и тыльной стороны кистей рук. На волосистой части головы образуется скопление чешуек-корок — гнейс.
В детской фазе заболевание протекает в форме детской экземы. Первыми признаками в этот период являются зуд кожи и лёгкий отёк, сглаживающий мелкие складки. При этом складка нижнего века, наоборот, становится более выраженной (симптом Денни).
Первичным элементом кожной сыпи становятся везикулёзные (пузырьковые) высыпания. Затем образуются экзематозные бляшки величиной с монету, покрытые мелкими кровянистыми корками. По-другому эту сыпь называют экземой сгибов, т. к. в основном она располагается на сгибательной поверхности рук и ног.
Единственный постоянный симптом болезни, который появляется независимо от возраста, — это сильный, иногда мучительный зуд. При различных повреждениях в коже накапливаются медиаторы воспаления, снижающие порог её чувствительности к различным раздражителям. Из-за этого при расчёсывании возникает экзематозное воспаление [22] .
Течение атопического дерматита зависит от времени года: зимой заболевание обостряется и возникают рецидивы, а летом наблюдается частичная или полная ремиссия [3] .
При обострении заболевания на месте регрессирующих высыпаний появляется шелушение, папулы, похожие на красный плоский лишай, и очаги лихенификации — утолщение кожи с увеличением складок. Процесс становится распространённым. Сыпь поражает в основном кожу сгибов локтевых и коленных суставов, лица, шеи и кистей рук. Нередко она стойко держится в области тыльной поверхности кистей рук, приобретая картину «хронической экземы кистей у атопика».
При продолжительном обострении общее состояние ухудшается. У некоторых возникают признаки астено-депрессивного синдрома — повышенная утомляемость, раздражительность, тревожность.
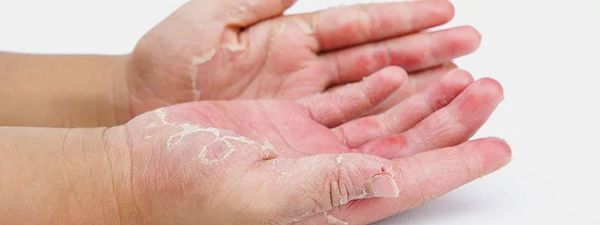
В период ремиссии кожа отличается сухостью (атопический ксероз), бледностью и раздражимостью.
Помимо основных проявлений болезни, т. е. экзем и зуда, становятся более выраженными симптомы сопутствующих заболеваний, таких как:
- фолликулярный кератоз («гусиная» кожа);
- вульгарный ихтиоз (шелушение кожи, складчатость ладоней) — встречается в 1,6-6 % случаев.
У людей с врождённым ихтиозом нередко развивается субкапсулярная катаракта.
При нерациональном лечении и повторном воздействии раздражающих средств помимо свежих высыпаний появляются парадоксальные вегетативные реакции кожи:
- усиленное потоотделение на сухих и здоровых с виду участков кожи (возникает мое мере стихания обострения);
- в ответ на механическое раздражение кожа становится резко белой.
Кроме того, появляются такие симптомы, как:
- периорбитальные изменения (складки под нижними веками, тени);
- полиаденит (воспаление множества лимфоузлов) — возникает при тяжёлом течении заболевания [2] .
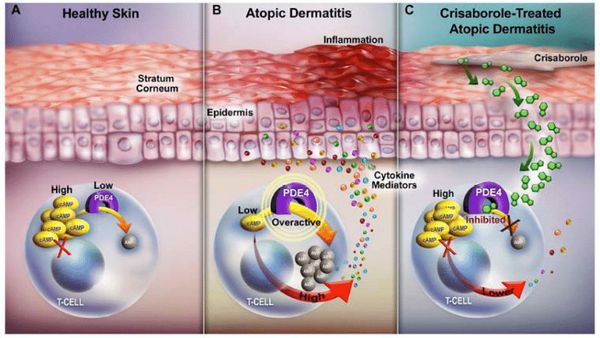
Патогенез атопического дерматита
В основе патогенеза атопического дерматита лежит патологическая реакция организма. Она возникает из-за сложного взаимодействия трёх факторов [4] :
- дисфункции кожного барьера — основополагающий фактор;
- воздействия окружающей среды;
- нарушения иммунной системы.
Изменение проницаемости кожи связано с дефицитом филаггрина, который возникает из-за дефекта генов, регулирующих строение рогового слоя эпидермиса. Другими причинами нарушения кожного барьера являются:
- снижение уровня керамидов — липидов (жиров), которые защищают кожу от агрессивного влияния окружающей среды и предупреждают потерю влаги;
- увеличение протеолитических ферментов — веществ, отвечающих за скорость реакции клетки на раздражители;
- повышение электрокинетической активности клеток эпителия [5] ;
- усиление потери влаги через эпидермис. [6][7] .
Также защитный барьер кожи повреждается из-за внешнего воздействия протеаз клещей домашней пыли и золотистого стафилококка [7] .
Когда защитный барьер кожи нарушен, она становится более проницаемой для аллергенов, токсинов и раздражающих веществ, при проникновении которых возникает патологический иммунный ответ. Как правило, он протекает с участием Т-хелперов второго типа (Th2) — клеток, усиливающих адаптивную иммунную реакцию. Они приводят к продукции интерлейкинов (ИЛ-4, ИЛ-5, ИЛ-13), которые активируют В-лимфоциты, производящие иммуноглобулин Е (IgE), запускающий аллергическую реакцию. В результате в периферической крови происходит увеличение эозинофилов — лейкоцитов, которые участвуют в развитии аллергической реакции и защищают организм от аллергенов.
Расчёсывание при возникшем иммунном ответе травмирует кожу и стимулирует кератиноциты к выработке провоспалительных цитокинов, приводящих к хроническому воспалению.
Все эти изменения в эпидермисе становятся причиной усиленного поглощения аллергенов, микробной колонизации кожи, а также снижения порога чувствительности к холодовым и тактильным раздражителям [8] .
Классификация и стадии развития атопического дерматита
Классификация атопического дерматита основывается на оценке степени распространённости процесса, характера поражения и выраженности зуда [4] . В связи с этим выделяются два варианта течения заболевания:
- Лёгкое — характерно для людей с высоким уровнем антител IgE к пищевым и пылевым атопенам. Такое течение отличается сыпью в виде очагов экземы и участков лихенизации, располагающейся на коже шеи, лица и сгибов крупных суставов. В ответ на раздражители кожа белеет или приобретает смешанный оттенок. Обострение возникает в основном в весеннее и осеннее время до 4 раз в год. Поддаётся лечению топическими кортикостероидами и ингибиторами кальциневрина. Для предотвращения рецидива проводится санаторно-курортного лечение.
- Тяжёлое — свойственно пациентам с сопутствующими заболеваниями и склонностью к контактной чувствительности к металлам при нормальном уровне антител IgE. Течение отличается лихеноидными и экзематозными высыпаниями, которые затрагивают все конечности, туловище, лицо и шею. Подмышечные и бедренные лимфоузлы увеличиваются до размера лесного ореха и становятся плотными и малоболезненными. Щетинковые волосы бровей обламываются. При обследовании выявляется контактная чувствительность к никелю и хрому. Чаще болеют женщины. Регрессирует только под влиянием системной терапии иммуносупресссантами, кортикостероидами и селективной УФА. Пациенты с этим течением госпитализируются более 4 раз в год.
В зависимости от степени вовлечения кожного покрова различают три формы болезни:
- ограниченная;
- распространённая;
- универсальная (эритродермия).
При ограниченной форме высыпания возникают на коже шеи, локтевых и подколенных сгибов, тыльной стороне кистей и стоп, в области лучезапястных и голеностопных суставов. За пределами этих очагов кожа с виду здорова. Зуд приступообразный.
При распространенной форме сыпь появляется на коже предплечий, плеч, голеней, бёдер и туловище. На красновато-отёчном фоне возникают обширные участки лихеноидных папул с расчёсами и корками. Границы очагов поражения нечёткие. Кожные покровы сухие с отрубевидным шелушением. Зуд приводит к бессоннице.
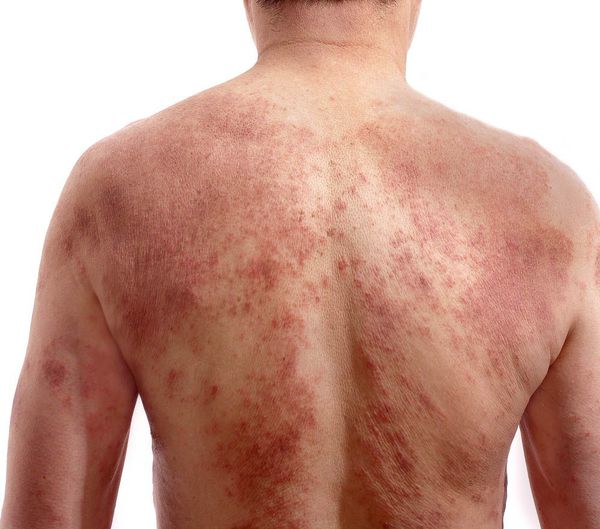
При универсальной форме сыпь покрывает более 50 % поверхности кожи кроме ладоней и носогубного треугольника. Кожа ярко красного цвета, напряженная, уплотнённая, покрыта многочисленными трещинами, особенно в складках. Пациентов беспокоят нестерпимый зуд, приводящий к расчёсам, глубоко травмирующим кожу. Щетинковые волосы обломаны в области бровей и усов. Возникает лихорадка до 38,2 °C и озноб.
По характеру преобладающих высыпаний выделяют три типа атопического дерматита:
- эритематозно-сквамозный с лихенизацией (чаще возникает в детстве);
- экссудативный;
- лихеноидный (чаще поражает взрослых) [23] .
Осложнения атопического дерматита
При развитии болезни часто возникают различные инфекционные осложнения, связанные со стадией обострения. В период стабилизации кожа в участках поражения подвержена появлению импетиго [9] .
Осложнения младенческой фазы:
- Кандидоз — начинается с появления в глубине складок белесоватой полоски размокшего рогового слоя. Затем возникают мелкие пузырьки и обширные эрозии, по краям которых появляются отсевы вялых пустул.
- Герпетиформная экзема Капоши — на коже появляются пузырьки и пустулы с пупкообразным западением в центре и размером с булавочную головку или горошину. Серозное содержимое пузырьков быстро становится геморрагическим (наполняется кровью). Сыпь чаще появляется на коже лица, шеи и волосистой части головы, реже — в местах расчёсов на туловище и конечностях.
Осложнения детской фазы:
- Стафилококковое импетиго — проявляется сыпью в виде вялых пузырьков размером с горошину или лесной орех. Если их вскрыть, то на коже остаются повреждения, окружённые обрывками эпидермиса.
- Контагиозный моллюск — появляются полусферические телесные или розоватые папулы величиной с булавочную головку или больше с пупкообразным вдавлением в центре. Элементы могут быть единичными и множественными. При надавливании пинцетом на моллюск выделяется беловатая крошковатая масса — «моллюсковые тельца».
- Хроническаяпапилломавирусная инфекция — на тыле кистей и лице возникают плоские узелки. Их размер достигает 3-5 мм в диаметре. Они слегка возвышаются над поверхностью кожи, имеют округлую или многогранную форму, по цвету могут быть жёлтыми или не отличаться от здоровой кожи.
Осложнения взрослой фазы:
- Дерматофитии — на любых участках тела появляются грибковые поражения. Чаще они поражают паховые складки, ягодицы, бёдра и голени. На вид очаги грибка бледного цвета, покрыты отрубевидными чешуйками. Его границы розово-красного цвета, они чётко отграничивают очаг от здорового эпидермиса. По краям располагается выпуклый прерывистый валик, который состоит из папул, мелких пузырьков и корочек.
- Кератомикозы — отрубевидный лишай, который появляется в виде высыпаний светло-коричневого цвета, пятен неправильной формы с неровными «ажурными» краями. У людей с тёмной кожей эти пятна тёмно-коричневого цвета, покрыты еле заметными отрубевидными чешуйками, которые при поскабливании становятся хорошо заметными. Когда заболевание проходит, пятна остаются депигментированными и не поддаются загару.
Атопический дерматит значительно нарушает качество жизни пациента и членов его семьи. Внешний вид человека с зудящим дерматитом вызывает у окружающих беспокойство из-за инстинктивной осторожности заразиться паразитарным дерматозом. Сладострастное выражение лица больного, которое появляется от «оргазма» при расчёсывания очагов, ассоциируется у окружающих с психическим расстройством. Поэтому судьбе человека с атопическим дерматитом не позавидуешь: она мало отличается от судьбы прокажённого. Если добавить к этому невежество медицинских работников, которые не знают дерматологии и дают случайные рекомендации по лечению, то картина трудностей в общении со сверстниками становится полной [20] .
Длительные обострения атопического дерматита осложняются неврастеническим, депрессивным синдромами и истерией. По сути, это проявление чрезмерно выраженных черт характера, которое уходит сразу после выздоровления.
Диагностика атопического дерматита
У данного заболевания нет специфического лабораторного анализа, поэтому диагноз основывается на выявлении симптомов с учётом критериев Rajka [2] и оценки степени тяжести по шкале SCORAD.
Согласно критериям Rajka, речь об атопическом дерматите идёт, если у пациента есть три основных или дополнительных критерия и более [21] .
- Основные критерии:
- зуд;
- экземы;
- хроническое течение;
- наличие атопического дерматита у родственников.
- Дополнительные критерии:
- начало заболевания в детском возрасте;
- повышение IgE в сыворотке крови;
- сухость кожи и т.д.
Чтобы определить степень тяжести п о шкале SCORAD, нужно оценить объективные и субъективные критерии. К объективным относят интенсивность и распространённость поражений, к субъективным — интенсивность зуда днём и нарушение сна. Общая оценка высчитывается по определённой формуле. Максимальный возможный балл — 103, он указывает на крайне тяжёлое течение болезни.
О стадии заболевания можно судить по двум вегетативным изменениям:
- сосудистые реакции на механическое раздражение (дермографизм);
- влажность кожи в очагах поражения и её здоровой или нездоровый вид (перспирация).
Также для установления диагноза необходимо выявить специфические антитела класса IgE к экологическим аллергенам. С этой целью проводятся накожные аппликационные тесты, но только если у пациента выявлена гиперчувствительность замедленного типа.
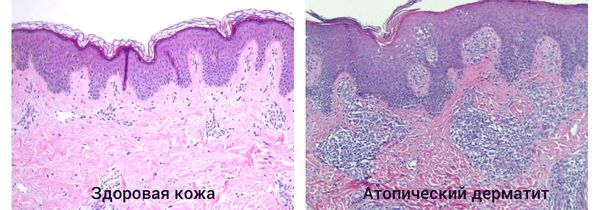
При гистологическом исследовании участка поражённой кожи возникает следующая картина:
- в поверхностных слоях кожи вокруг кровеносных сосудов скапливаются клеточные элементы с примесью лимфы и единичными эозиновилами;
- в эпидермисе нарушен процесс ороговения клеток — отсутствует зернистый слой;
- в участках хронического воспаления эпидермиса наблюдается его утолщение, утолщение рогового слоя, межклеточный отёк и иногда спонгиозные пузырьки [4] .
Часто атопический дерматит можно спутать с другими заболеваниями. Чтобы избежать ошибки, проводится дифференциальная диагностика с простым и аллергическим контактным дерматитом, монетовидной экземой, простым лишаем Видаля, псориазом, чесоткой, себорейной экземой, микозом гладкой кожи, СПИДом, энтеропатическим дерматитом и гистиоцитозом.
Для этого прибегают к лабораторным исследованиям:
- выявление патологии тромбоцитов для исключения синдрома Вискотта — Олдрича;
- оценка иммунного статуса для исключения синдрома Джоба;
- микроскопия чешуек при подозрении на дерматомикоз.
Иногда, чтобы отличить болезнь от другой патологии, достаточно посмотреть на локализацию сыпи. Например, при вульгарном псориазе поражаются разгибательные поверхности, а при атопическом дерматите — сгибательные [17] .
Лечение атопического дерматита
Тактика лечения зависит от тяжести и длительности заболевания:
- при лёгком течении болезни без чувствительности к аллергенам и осложнений возможно амбулаторное лечение;
- при тяжёлом течении и реакции организма на атопены требуется госпитализация.
Базисная терапия включает приём противовоспалительных, противозудных и гипосенсибилизирующих средств, угнетающих аллергическую реакцию [10] [12] .
В первую очередь необходимо избавиться от зуда. Так как он связан с воспалением, для его устранения могут использоваться антигистаминные и седативные препараты, топические кортикостероиды или ингибиторы кальциневрина (Такролимус и Пимекролимус) [13] .
При развитии среднетяжёлой и тяжёлой формы болезни, если топические препараты не помогают, больному вводят Дупилумаб (противопоказан пациентам младше 18 лет).
Второй задачей лечения является коррекция сухости кожи (ксероза), сосудистых и обменных нарушений. Для этого нужно устранить провоцирующие факторы, избегать запоров и диареи, принимать антигистаминные, седативные и иммунокорригирующие средства. Также показана рефлексотерапия, облучение кожи ультрафиолетом, селективная фототерапия и фотохимиотерапия. На кожу накладывают антисептические влажно-высыхающие повязки, горячие припарки и аппликации из парафина и наносят мази с кортикостероидами.
Диетотерапия проводится в три этапа:
- I этап — диагностическая диета. Она направлена на исключение из рациона продукта, который предположительно стал аллергеном. Если на протяжении этой диеты состояние пациента улучшилось, то аллергия к продукту подтверждается.
- II этап — лечебная диета. Нацелена на исключение не только всех пищевых аллергенов, но и провоцирующих факторов;
- III этап — расширение рациона во время ремиссии [14] .
При младенческой форме заболевания следует уделять особое внимание прикорму: он должен быть гипоаллергенным. Для этого нужно исключить такие продукты и вещества, как молоко, глютен, сахар, соль, бульон, консерванты, искусственные красители и ароматизаторы. Если у ребёнка есть желудочно-кишечные нарушения, то первым прикормом должны стать безмолочные каши промышленного производства, в составе которых нет сахара и глютена (например, гречневая, рисовая и кукурузная). В случае запоров или избыточной массы тела малыша прикорм начинают с пюре из кабачков, патиссонов, капусты и других овощей. Белковая часть рациона включает пюре из мяса кролика, индейки, конины и ягнёнка. Фруктовый прикорм состоит из зелёных и белых яблок. Соки рекомендуется давать только к концу первого года жизни.
При общем лечении рекомендуется использовать «Дезлоратадин»: в форме сиропа его можно давать детям от года, в форме таблеток — начиная с 12-13 лет. Короткий курс г люкокортикостероидов в форме таблеток показан только в случае тяжёлого обострения. Мази, гели и кремы с глюкокортикостероидами также рекомендованы при обострении и тяжёлой форме болезни [15] . К ним относятся гидрокортизон, флутиказон и другие. Активированный пиритион цинка в виде 0,2 % аэрозоля, крема и 1 % шампуня применяют с учётом его способности провоцировать обострение вирусных заболеваний и усиливать действие солнца [14] .
При госпитализации проводится инфузионная терапия — внутривенное введение раствора «Циклоспорин» с начальной дозой 2,5 мг/кг в сутки. В тяжёлых случаях доза может быть увеличена до 5 мг/кг в сутки. При достижении положительного результата дозировку постепенно снижают до полной отмены. Комплексно рекомендуется применять увлажняющие и смягчающие кремы «Локобейз Рипеа», «Ликоид Липокрем», «Липикар» и молочко «Дардиа».
Стойкой ремиссии способствует проживание в течение 2-3 лет на территории с тёплым климатом (Средиземноморье, климат пустыни, высокогорье) [10] .
Прогноз. Профилактика
При достижении школьного возраста обычно наступает стойкая ремиссия. Обострения возникают крайне редко. У пациентов с сопутствующим ихтиозом, бронхиальной астмой и аллергическим риносинуситом заболевание затягивается до взрослого возраста.
Спрогнозировать течение атопического дерматита можно с помощью оценки электрокинетической подвижности клеток буккального эпителия: чем ниже показатель, тем тяжелее будет протекать болезнь [10] [11] .
К профилактике заболевания относят:
- обучение пациента и членов его семьи правилам ухода за кожей, грамотному использованию лекарств и пр.;
- консультирование по поводу коррекции факторов риска развития неинфекционных заболеваний;
- проведение мероприятий по сохранению беременности у пациенток с атопическим дерматитом, начиная с первой половины срока беременности;
- соблюдение диеты кормящей матерью и новорождённым;
- лечение сопутствующих заболеваний;
- длительный приём «Дезлоратадина».
В качестве профилактики также применяется препарат «Рузам», который длительно подавляет аллергические реакции и модулирует иммунную реакцию организма. [16] . Перед его применением проводится проба с препаратом.
В случае начала обострения заболевания рекомендуется следующая формула профилактики: сон 8-10 часов в день + гипоаллергенная диета + ежедневные четырёхчасовые прогулки.
Источник