- Что значит аутоиммунный некроз лобной пазухи
- Гранулематоз Вегенера: причины заболевания, симптомы, лечение
- Причины возникновения и течение болезни
- Клиническая картина
- Сфеноидит
- Общие сведения
- Причины сфеноидита
- Патогенез
- Классификация
- Симптомы сфеноидита
- Осложнения
- Диагностика
- Лечение сфеноидита
- Прогноз и профилактика
Что значит аутоиммунный некроз лобной пазухи
Гранулематоз Вегенера представляет собой заболевание, в основе которого лежит некротизирующее гранулематозное воспаление преимущественно дыхательных путей и почечной паренхимы. Если заболевание не лечить, оно переходит в генерализованный некротизирующий васкулит.
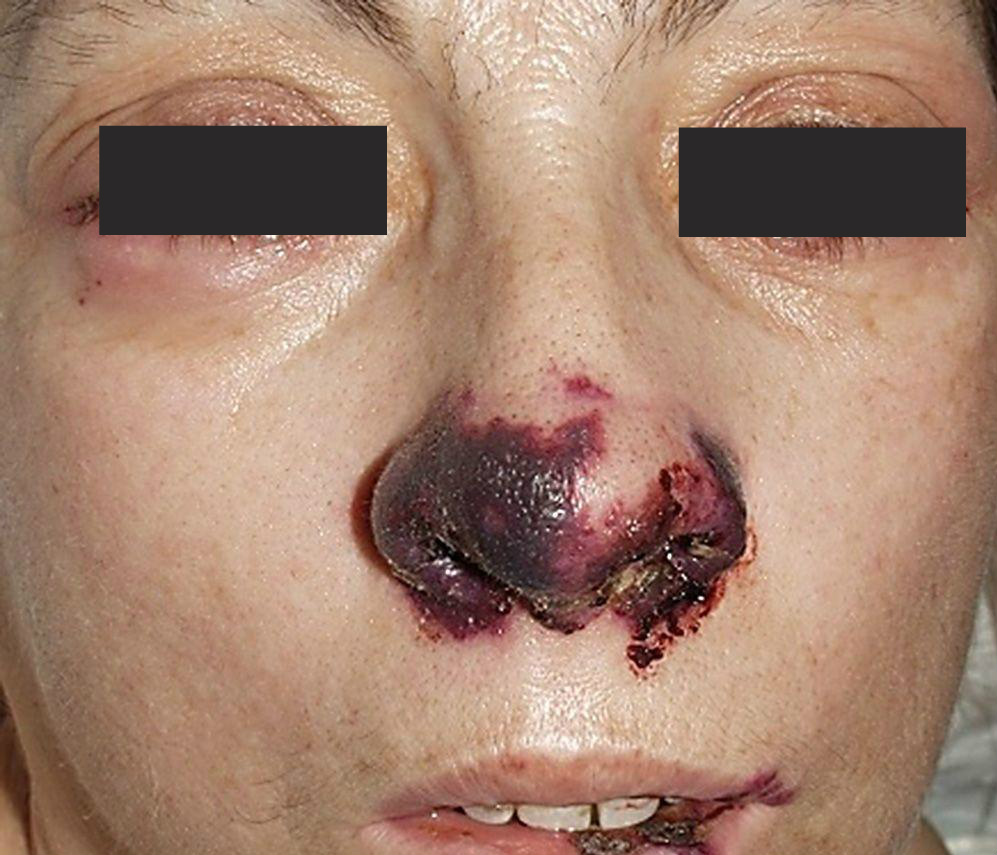
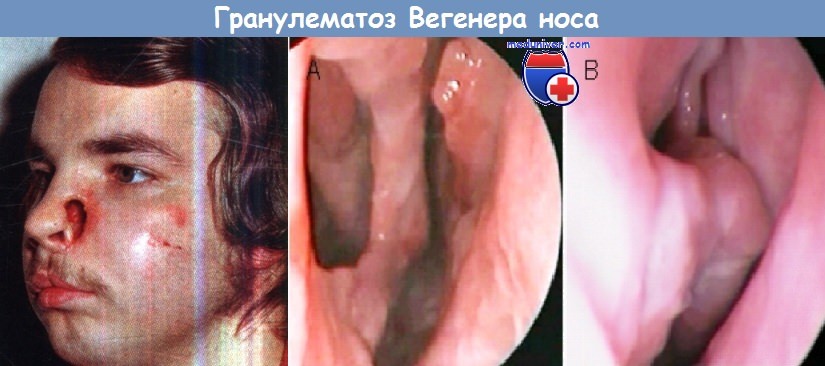
а) Клиническая картина. Поражение носа проявляется прогрессирующей обструкцией, носовыми кровотечениями, выделениями, образованием корок и грануляций на слизистой оболочке, а в поздней стадии — перфорацией носовой перегородки и проседанием хрящевого каркаса носа. В дальнейшем постепенно образуется дефект тканей. Наряду с поражением носа появляются легочные симптомы (хронический бронхит), а также общие симптомы (недомогание, повышенная утомляемость, ночные поты, перемежающаяся боль в нижних конечностях).
б) Этиология и патогенез. Причина заболевания неясна. Возможно, оно имеет аутоиммунную природу и в основе ее лежит гранулематозный артрит, периваскулит и некротизирующий васкулит. Выявлена связь с носительством антигенов HLA-B8 и HLA-DR2, которые свидетельствуют о семейной предрасположенности. Системные проявления заболевания затрагивают такие органы, как легкие, почки, печень, среднее ухо, гортань, трахея.
в) Диагностика. Диагностика основывается на клинической картине, местных проявлениях, течении заболевания и результатах биопсии. Обычно отмечается резко выраженное повышение СОЭ. При электрофорезе белков плазмы отмечается снижение содержания альбуминов и повышение уровня глобулинов. В крови выявляются антитела к цитоплазме нейтрофилов. Это высокоспецифичный и относительно чувствительный признак. Обязательно выполнение рентгенографии грудной клетки, а при выявлении изменений в легких — КТ грудной клетки. Необходимо также исследование функции почек и анализ мочи.
г) Дифференциальный диагноз. Срединная гранулема лица, лейкоз, злокачественная лимфома, саркоид.
д) Лечение гранулематоза Вегенера носа. Зависит от степени распространенности заболевания. При поражении носа оно включает в себя местное применение мазей и глюкокортикоидов. При системных проявлениях заболевания назначают метотрексат в дозе 0,3 мг/кг в неделю внутривенно или преднизолон, а при необходимости котримоксазол в больших дозах (Септрин), либо моноклональные антитела (ритуксимаб).
е) Прогноз. Неблагоприятный. Смерть часто наступает в результате почечной недостаточности.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Гранулематоз Вегенера: причины заболевания, симптомы, лечение
Гранулематоз Вегенера – это тяжелое заболевание, которое относится к системным васкулитам (генерализованным заболеваниям с поражением стенок кровеносных сосудов). Для этого заболевания характерно гранулематозное поражение, которое в первую очередь поражает верхние дыхательные пути, легкие и почки.
Причины возникновения и течение болезни
В патогенезе Гранулематоза Вегенера большое значение имеют такие иммунологические нарушения как отложение иммунных комплексов в стенках кровеносных сосудов и нарушение клеточного иммунитета. У пациентов наблюдается некротический васкулит, который поражает артерии среднего и малого калибра и сопровождается образованием полиморфно-клеточных гранулем, которые содержат гигантские клетки.
Клиническая картина
- Поражение верхних дыхательных путей, а в некоторых случаях глаз и ушей;
- Генерализация заболевания с поражением внутренних органов. Наиболее часто страдают легкие и почки;
- Терминальная стадия, при которой развивается легочная, почечная и сердечная недостаточность.
Продолжительность первого периода составляет 1-2 года. Большинство пациентов с признаками раннего Гранулематоза Вегенера имеют проявления острого синусита и острого ринита. На начальной стадии заболевания больные жалуются на заложенность носа, сухость и скудные слизистые выделения, которые в скором времени становятся гнойными, а потом появляется примесь крови. У некоторых пациентов с грануляциями в носовой полости и разрушением носовой перегородки наблюдаются носовые кровотечения. Одним их характерных симптомов Гранулематоза Вегенера является образование гнойно-кровянистых корок буро-коричневой окраски. Удаляются они в виде слепков, при этом слизистая истончается и приобретает синюшно-красный цвет, а местами наблюдается некротизация (отмирание) тканей. С развитием воспалительного процесса количество корок увеличивается, и они приобретают неприятный, гнилостный запах.
В некоторых случаях в носовых ходах наблюдается грануляционная ткань, которая имеет ярко-красный цвет. Чаще всего она располагается на раковинах, а также в верхних хрящевых отделах носовой перегородки, несколько реже местом её локализации становится задний отдел носовой перегородки. Если до неё дотронуться, то наблюдается кровоточивость, и из-за этого её часто принимают за опухоль носоглотки.
При Гранулематозе Вегенера характерно изъязвление слизистой оболочки в передних отделах носовой перегородки. В начале заболевания язва находится на поверхности, но постепенно углубляется и доходит до хряща. При дальнейшем прогрессировании заболевания язва некротизирует хрящ и образуется перфорация (отверстие) носовой перегородки, на краях которой располагается грануляционная ткань. При дальнейшем развитии процесса происходит некротизация костного отдела перегородки носа и наружный нос, лишившись каркаса опоры, становится седловидно деформированным.
При этом заболевании в первые 1-3 года другие органы могут и не вовлекаться в процесс, но очень часто уже через 3-4 месяца появляется интоксикация и происходит генерализация процесса с вовлечением других органов и систем. Наиболее часто в процесс вовлекается одна пазуха носа и протекает на фоне язвенно-некротического ринита. В случае обострения процесса наблюдается ухудшение общего состояния. При дальнейшем развитии заболевания в язвенно-некротический процесс постепенно вовлекается наружная (боковая) стенка носа, которая является стенкой гайморовой пазухи. В случае её некроза получается единое сообщение между полостью носа и пазухой. Наиболее часто поражается верхнечелюстная пазуха, а лобные и решетчатые несколько реже. Достаточно часто, несмотря на яркие проявления гайморита, при пункции пазухи гнойного выделения не обнаруживается. Достаточно редко происходит одновременное разрушение клиновидной пазухи и перегородки носа.
На поздних стадиях развития Гранулематоза Вегенера в полости носа наблюдается некротизированная слизистая оболочка, покрытая большим количеством корок, которые трудно удаляются в виде слепка. Около костных стенок пазух носа находятся специфические гранулемы, которые поражают мукопериост и нарушают питание кости. Перед тем как кость начнет разрушаться происходит процесс её деминерализации.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
При Гранулематозе Вегенера наиболее ярким и закономерным первичным проявлением заболевания является поражение верхних дыхательных путей. У трети пациентов наблюдается поражения уха, но средний отит только в редких случаях является первым признаком заболевания. В некоторых случаях возникают такие осложнения, как парез лицевого нерва, распространение патологического процесса на лабиринт, с развитием лабиринтита.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Системное поражение при гранулематозе Вегенера достаточно часто проявляется как сочетание ринологических и офтальмологических симптомов, проявляющихся как кератит (воспаления роговицы глаза). В случае если гранулематозные инфильтраты располагаются глубоко в области роговой оболочки, они могут изъязвляться, что приводит к образованию глубоких язв, которые имеют подрытые приподнятые края. В патологический процесс может вовлекаться и склера. Если процесс затрагивает поверхностные слои склеры, то возникает эписклерит, а в случае если воспаляются глубокие слои, то развивается склерит. В некоторых случаях развивается более тяжелое заболевание – увеит (воспаление сосудистой оболочки глазного яблока). При развитии кератосклеритов и кератосклероувеитов возникает отек конъюнктивы глаза, а пациенты жалуются на боль в глазу и ухудшение зрения, появление слезотечения и светобоязни, возникновению блефароспазм (стойкое спазматическое смыкание век). При возникновении таких симптомов необходима консультация врача офтальмолога.
Патологический процесс в области глаза чаще всего бывает односторонним. На поздних стадиях развития Гранулематоза Вегенера нередко развивается экзофтальм (выпученные глаза) или энофтальм (западение глазного яблока). Экзофтальм часто возникает, если в орбите имеется гранулематозная ткань и может рецидивировать. Энофтальм проявляется как поздний симптом Гранулематоза Вегенера. Он возникает из-за образования рубцов в тканях орбиты и атрофии зрительного нерва.
Гораздо реже встречаются язвенно-некротические изменения в гортани, глотке и трахее.
При этом слизистая оболочка гиперемирована (выражено покрасневшая), а на небных дужках, миндалинах, мягком небе и задней стенке глотки появляются бугорки, которые быстро изъязвляются. Эрозированную поверхность покрывает налет, который имеет серо-желтый цвет и трудно снимается, а поверхность под ним кровоточит. Пациенты жалуются на охриплость, боли в горле, стридорозное (шумное, свистящее) дыхание. Потом боль усиливается и наблюдается обильная саливация (слюнотечение). По мере нарастания симптомов возникает слабость, головная боль, разбитость, повышается температура.
На 2 и 3 стадиях развития Гранулематоза Вегенера наиболее частым клиническим проявлением является поражение лёгких. При этом возникает кашель, который иногда сопровождается отдышкой и кровохарканьем. В легких можно обнаружить округлые инфильтраты, которые могут быть единичными или множественными. При их распаде образуются полости с тонкими стенками, которые иногда заполнены жидкостью.
Классическим признаком 2 и 3 стадии развития Гранулематоза Вегенера является поражение почек. Характерными являются такие патологии как протеинурия (белок в моче), микрогемотурия (эритроциты в моче), прогрессирующая почечная недостаточность.
При Гранулематозе Вегенера поражение суставов, а также развитие язвенных поражений кожи отмечаются редко. Гораздо чаще наблюдаются такие общие симптомы, как слабость, повышение температуры, снижение веса.
Заболевание может протекать как в острой, так и хронической форме. Но чем острее было начало заболевания, тем тяжелее происходит его дальнейшее течение и быстрее наступает генерализация патологического процесса.
Источник
Сфеноидит
Сфеноидит – воспаление слизистой оболочки клиновидной пазухи. Основные клинические проявления – головная боль, повышение температуры тела до фебрильных цифр, нарушения зрения и обоняния, астеновегетативный синдром, наличие гнойных или катаральных выделений, дисфункция III, IV и VI пары черепно-мозговых нервов. Диагноз базируется на анамнестических сведениях и жалобах больного, результатах риноскопии, диагностического зондирования, лабораторных тестов, лучевых методов исследования. В лечении используют антибактериальные препараты, симптоматические медикаментозные средства, оперативные вмешательства.
Общие сведения
Сфеноидит – относительно редкое заболевание в отоларингологии. Поражение придаточных пазух носа в сочетании с вовлечением в процесс слизистой оболочки носовой полости наблюдается у 10-17% населения Земли. Воспаление клиновидного синуса составляет всего 3-5% среди всех вариантов данной патологии. Чаще всего оно встречается у подростков и лиц среднего возраста. У детей до 3-х лет болезнь практически всегда протекает с осложнениями, при этом в каждом пятом случае выявляется поражение глазниц. Представители мужского и женского пола болеют с одинаковой частотой. Интракраниальные осложнения обнаруживаются у 2-3% пациентов.
Причины сфеноидита
В основе этиологии заболевания лежит проникновение патогенных микроорганизмов в полость сфеноидальной пазухи. В роли возбудителей выступают стафилококки, стрептококки, грибы или вирусы. Довольно часто сфеноидит возникает на фоне скарлатины, гриппа, ОРВИ, острых ринитов, риносинуситов, назофарингитов или тонзиллитов. Иногда причиной развития болезни становятся специфические патологии клиновидной кости – сифилис, туберкулез, остеомиелит. Хронический вариант часто является результатом некорректной терапии острого процесса. Выделяют ряд факторов, способствующих формированию сфеноидита:
- Аномалии развития. Включают врожденные пороки носоглотки и клиновидной пазухи с нарушением ее вентиляции: искривление носовой перегородки в задневерхней части, атрезию или стеноз входных отверстий, наличие дополнительных бухт или трабекул в синусе, его чрезмерную узость или малый объем.
- Травматические повреждения. Травмы средней трети лицевого черепа могут сопровождаться деструкцией костных структур клиновидной кости и задней части носовой перегородки, приводящей к обтурации выводящих протоков пазухи. Аналогичное состояние иногда возникает при проникновении инородных тел в соустье синуса.
- Объемные образования. Патологию провоцируют кисты, полипы, доброкачественные и злокачественные опухоли, располагающиеся рядом с устьем сфеноидальной пазухи и перекрывающие его просвет.
- Иммунодефицитные состояния. Способствовать развитию сфеноидита могут заболевания и состояния, приводящие к снижению общих и местных защитных сил организма: переохлаждение, ВИЧ-инфекция и СПИД, сахарный диабет, авитаминозы, гипотиреоз, длительный бесконтрольный прием цитостатиков и глюкокортикоидов, онкогематологические заболевания, врожденные нарушения иммунитета.
Патогенез
При проникновении патогенной микрофлоры, содержащейся во вдыхаемом воздухе, в полости основного синуса возникает деструкция эпителиальных клеток с развитием воспалительных изменений. На фоне общей отечности сужается просвет естественного входного отверстия, ухудшается воздухообмен, что способствует дальнейшему прогрессированию воспаления. Из-за лейкоцитарной инфильтрации слизистой оболочки выводной проток полностью закупоривается, отток экссудативных масс прекращается. Эти изменения в комбинации с локальным кислородным голоданием создают благоприятные условия для жизнедеятельности анаэробной микрофлоры и образования гнойного экссудата. Последний постепенно полностью заполняет всю клиновидную пазуху, провоцируя головную боль и ощущение давления на глазные яблоки.
Второй путь развития сфеноидита основывается на формировании отека без непосредственного инфицирования пазухи. Длительно протекающие инфекционные поражения носоглотки или новообразования этой области проводят к отечности слизистых естественного отверстия синуса, вход в пазуху перекрывается снаружи. Внутри синуса поглощается оставшийся кислород, накапливается углекислый газ, оказывающий цитотоксическое воздействие на клетки слизистой оболочки, что приводит к развитию воспаления и деструкции. Третий патогенетический вариант заключается в проникновении микроорганизмов в клиновидную полость из других инфекционных очагов гематогенным, лимфогенным или контактным путем.
Классификация
С учетом этиологии, продолжительности и особенностей клинической симптоматики принято выделять несколько форм сфеноидита. Использование классификации позволяет упростить процесс диагностики и подбор соответствующей терапевтической схемы. В практической отоларингологии различают две основных формы воспаления клиновидной пазухи:
- Острая. Сопровождается ярко выраженными проявлениями, продолжается до 20-23 дней. Развивается на фоне острых вирусных и бактериальных инфекций верхних дыхательных путей.
- Хроническая. В клиническом течении имеются периоды обострений и ремиссий. Зачастую симптомы сохраняются на протяжении нескольких месяцев. В качестве провоцирующих факторов часто выступают врожденные аномалии и хронические патологии носоглотки.
На основании клинических и морфологических особенностей выделяют две формы хронического сфеноидита:
- Экссудативная. В симптоматике этого варианта заболевания превалирует синдром патологических выделений. Различают два подвида хронического воспаления основной пазухи – катаральное и гнойное.
- Продуктивная. Преимущественно сопровождается изменениями со стороны слизистой оболочки. Возможно ее патологическое утолщение (пристеночно-гиперпластическая форма) или образование полипов, кист (полипозный и кистозный подвиды).
Симптомы сфеноидита
Клинические проявления зачастую малоспецифичны. Наиболее распространенным первым симптомом острого сфеноидита является ноющая головная боль средней интенсивности без четкой локализации. Пациенты описывают ее как «болевые ощущения в центре головы». Одновременно повышается температура тела до 37,5-38,5° С. При заполнении полости синуса экссудативными массами эпицентр болевого синдрома смещается в затылочную область, возникает иррадиации в глазницу, виски. Тяжелые формы проявляются сильной жгучей и давящей болью в орбитах, что ощущается больными как «выдавливание глаз». При пребывании в условиях жары и повышенной сухости воздуха болевой синдром усиливается. Анальгетики обычно неэффективны.
При хроническом сфеноидите головная боль выражена незначительно. Основную роль в таких случаях играют астеновегетативные нарушения. В клинической картине преобладают неврологические расстройства: потеря аппетита, ухудшение качества сна и памяти, бессонница, парестезии, головокружения, генерализованная слабость и недомогание, повышенная раздражительность. Один из основных симптомов как острой, так и хронической формы патологии – наличие выделений слизистого или гнойного характера. Отмечаются постоянный дискомфорт и чувство раздражения в глубине носа и глотки, которые не изменяются после покашливания. У некоторых больных появляется неинтенсивный неприятный запах изо рта.
Реже первыми симптомами сфеноидита становятся расстройства зрительного и/или обонятельного анализатора. При распространении воспалительного процесса на полость носа возникает дисфункция обонятельных рецепторов, что вызывает искажение восприятия запахов, а в тяжелых случаях – аносмию. При вовлечении в патологический процесс хиазмы зрительных нервов наблюдается снижение остроты и частичное выпадение полей зрения, формируются скотомы, фотофобия. При сопутствующем поражении отводящего нерва развивается диплопия, глазодвигательного – птоз верхнего века, блокового – косоглазие.
Осложнения
Осложнения сфеноидита связаны с распространением патогенной флоры в прилегающие структуры. Относительно часто, особенно в детском возрасте, заболевание приводит к гнойно-септическим поражениям орбиты, которые впоследствии могут стать причиной полной утраты зрения. Реже возникают внутричерепные осложнения, связанные с проникновением инфекционных агентов в среднюю черепную ямку через кровеносные сосуды центральной нервной системы или при деструкции клиновидной кости. К таковым относятся гнойный менингит, энцефалит, абсцесс головного мозга, тромбоз кавернозного синуса. На фоне системного иммунодефицита или отсутствия лечения происходит генерализация процесса с развитием сепсиса, септикопиемии и образованием метастатических очагов инфекции.
Диагностика
Постановка диагноза осуществляется с учетом данных анамнеза, результатов лабораторных и инструментальных исследований. При опросе больного отоларинголог выясняет текущие жалобы, первичные симптомы заболевания и динамику их развития, наличие способствующих факторов, сопутствующих патологий. Как правило, опытный врач уже на этом этапе может установить предварительный диагноз. Для подтверждения сфеноидита проводятся:
- Передняя и задняя риноскопия. Острое поражение клиновидной пазухи сопровождается гиперемией и отеком слизистой оболочки, скоплением патологических масс в общем и верхнем носовом ходу, между средней раковиной и носовой перегородкой. Хронический вариант отличается умеренным количеством вязкого секрета, стекающего по бледной, истонченной оболочке задней стенки глотки.
- Диагностическое зондирование. Суть процедуры заключается в визуализации и аспирации содержимого основной пазухи. Наличие слизистых или гнойных выделений в ее просвете указывает на сфеноидит. Полученный материал направляется на микроскопическое и бактериологическое исследование, позволяющее выявить возбудителя, определить его чувствительность к основным группам антибиотиков.
- Лабораторные тесты. В клиническом анализе крови обнаруживается лейкоцитоз выше 9´10 9 /л, повышение СОЭ более 10 мм/час. При воспалении бактериальной этиологии в лейкоцитарной формуле наблюдается нейтрофилез (сдвиг влево), при вирусной – сдвиг вправо. При затяжном, вялотекущем характере заболевания возникает анемический синдром.
- Рентгенография околоносовых пазух. Основная диагностическая методика, используемая для подтверждения поражения сфеноидальной пазухи. Для максимальной информативности рентгенографию выполняют в двух проекциях. На сфеноидит указывает затемнение просвета синуса – симптом «вуали». Зачастую в процесс вовлекаются лабиринты решетчатой кости. При низкой диагностической ценности снимков дополнительно проводят КТ околоносовых пазух.
Лечение сфеноидита
Терапевтические мероприятия направлены на уменьшение отечности слизистых оболочек носоглотки и клиновидного синуса, стимуляцию оттока патологических масс, борьбу с инфекционными агентами. В зависимости от степени тяжести и характера патологических изменений используют медикаментозные и/или хирургические средства. Программа лечения сфеноидита включает:
- Антибиотикотерапию. Имеет решающее значение в лечении. Вначале применяют антибиотики широкого спектра действия – пенициллины или цефалоспорины II-III поколения. При необходимости после получения данных о чувствительности высеянной микрофлоры медикаменты заменяют. При вирусном или грибковом происхождении заболевания назначают противовирусные или антимикотические средства соответственно.
- Симптоматическую фармакотерапию. Включает сосудосуживающие препараты, уменьшающие отечность и угнетающие процесс экссудации. С учетом клинической картины используют жаропонижающие, анальгетики, нестероидные противовоспалительные средства. Выраженную интоксикацию купируют путем внутривенной инфузионной терапии. С целью профилактики расстройств ЖКТ массивную антибиотикотерапию дополняют пробиотиками.
- Оперативные вмешательства. К хирургическим методикам (сфенотомии) прибегают при продуктивных формах хронического сфеноидита, невозможности восстановить проходимость входного отверстия клиновидной пазухи другим путем и неэффективности консервативного лечения. При эндоназальном доступе под визуальным контролем расширяют естественное соустье синуса и опорожняют его полость. При экстраназальном варианте операции проводят вскрытие пазухи путем удаления задней трети носовой перегородки, средней носовой раковины и задних ячеек решетчатой кости.
Прогноз и профилактика
Прогноз при остром сфеноидите благоприятный, при хронической форме сомнительный. Своевременно начатое лечение в подавляющем большинстве случаев дает возможность избежать внутричерепных септических осложнений. К профилактическим мероприятиям, позволяющим снизить вероятность воспаления сфеноидального синуса, относятся полноценное лечение поражений носовой полости, носоглотки, ротоглотки и иммунодефицитных состояний, коррекция врожденных пороков развития, предупреждение переохлаждений и травматических повреждений лицевого черепа, рациональный прием ранее назначенных медикаментозных средств.
Источник